Одонтогенная кератокиста
| Одонтогенная кератокиста | |
|---|---|
| Другие имена | Кератокистозная одонтогенная опухоль (КСОТ) |
 | |
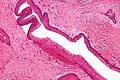
| Микрофотография одонтогенной кератокисты. Пятно H&E . | |
Одонтогенная кератоциста — редкая доброкачественная , но локально агрессивная киста развития . Чаще всего он поражает заднюю часть нижней челюсти и чаще всего проявляется на третьем десятилетии жизни. [ 1 ] Одонтогенные кератоцисты составляют около 19% кист челюсти. [ 2 ] Несмотря на то, что он чаще встречается в костной области, он может поражать и мягкие ткани. [ 3 ]
В классификации патологии головы и шеи ВОЗ / МАИР эта клиническая единица в течение многих лет была известна как одонтогенная кератоциста; она была реклассифицирована как кератокистозная одонтогенная опухоль ( КСОТ ). с 2005 по 2017 год [ 4 ] [ 5 ] В 2017 году ему вернулось прежнее название, поскольку новая классификация ВОЗ/МАИР реклассифицировала ОКК обратно в категорию кистозных. [ 6 ] В соответствии с классификацией ВОЗ/МАИР одонтогенная кератоциста подверглась реклассификации, поскольку она больше не считается новообразованием из-за отсутствия качественных доказательств относительно этой гипотезы, особенно в отношении клональности. В сообществе патологов головы и шеи до сих пор существуют разногласия по поводу реклассификации, при этом некоторые патологи все еще считают одонтогенную кератокисту новообразованием в соответствии с предыдущей классификацией. [ 7 ]
Признаки и симптомы
[ редактировать ]Одонтогенные кератоцисты могут возникнуть в любом возрасте, однако они чаще встречаются в третьем-шестом десятилетиях жизни. Соотношение мужчин и женщин примерно 2:1. Большинство из них обнаруживается на нижней челюсти, причем половина приходится на угол нижней челюсти.
Ранние одонтогенные кератоцисты обычно не проявляют симптомов. Обычно клинические признаки и симптомы проявляются расширением костей или инфекцией. Однако расширение кости встречается редко, поскольку одонтогенные кератоцисты растут из-за увеличения обновления эпителия, а не из-за осмотического давления. При наличии симптомов они обычно принимают форму боли, отека и выделений из-за вторичной инфекции. Одонтогенные кератоцисты обычно выявляются как случайная рентгенологическая находка. Рентгенологически их можно увидеть как однокамерные или мультилокулярные рентгенопрозрачности. Их можно ошибочно принять за другие кисты, например, за остаточные кисты или зубную кисту , если они возникают на непрорезавшемся зубе. [ 8 ]
Патогенез
[ редактировать ]Одонтогенные кератоцисты возникают из одонтогенного эпителия ( зубной пластинки ) в альвеолах, оставшихся от стадий развития зубов. В основном считается, что они возникли на остатках Серра. [ 10 ]
Генетика
[ редактировать ]Спорадические (несиндромальные) и синдромальные OKC связаны с мутациями в гене PTCH, обнаруженном на хромосоме 9q , который является частью сигнального пути Hedgehog . [ 5 ] [ 11 ] [ 12 ] PTCH — ген-супрессор опухоли . Потеря активности ПТГ приводит к торможению клеточного цикла . Треть OKC обнаруживают мутации в PTCH , в результате чего эпителий кисты подвергается высокой пролиферативной активности. Это приводит к росту стенки кисты и при ее удалении способствует рецидиву в случае неполного удаления эпителия. [ 10 ]
Синдром невоидной базальноклеточной карциномы
[ редактировать ]Множественные одонтогенные кератоцисты являются признаком и основным диагностическим критерием синдрома невоидной базальноклеточной карциномы (NBCCS, также известного как синдром Горлина-Гольца) . Почти у всех людей с НБЦКС имеются одонтогенные кератоцисты, которые требуют многократного лечения. Необходимо учитывать наличие синдрома, если он обнаружен у детей или присутствует несколько ОКК; Диагностика множественных ОКК у ребенка требует направления на генетическую оценку. Гистологически кисты неотличимы от несиндромальных кист, и более 80% из них будут иметь мутации PTCH . [ 10 ]
Диагностика
[ редактировать ]
Диагностика обычно рентгенологическая. Однако окончательный диагноз ставится посредством биопсии . Аспирационная биопсия одонтогенных кератоцист содержит жирную жидкость бледного цвета и содержит кератотические чешуйки. [ 13 ] [ 2 ] Содержание белка в жидкости кисты менее 4 г% является диагностическим признаком одонтогенных кератоцист. [ 2 ] Небольшие и однокамерные поражения, напоминающие другие типы кист, могут потребовать биопсии для подтверждения диагноза. [ 10 ] На компьютерной томографии радиоплотность единиц кератокистозной одонтогенной опухоли составляет около 30 Хаунсфилда , что примерно соответствует амелобластоме . Однако амелобластомы демонстрируют большее расширение кости и редко имеют участки с высокой плотностью. [ 14 ]
На рентгенограммах одонтогенных кератоцист видны четко очерченные рентгенопрозрачные участки с закругленными или зубчатыми краями, которые хорошо отграничены. [ 13 ] Эти области могут быть многокамерными или однокамерными. Характер роста поражения очень характерен, на основании чего можно поставить диагноз, поскольку наблюдается рост и распространение как вперед, так и назад вдоль костномозговой полости с небольшим расширением. Никакой резорбции зубов или нижнего зубного канала и минимального смещения зубов не наблюдается. Из-за отсутствия расширения одонтогенной кератокисты при рентгенологическом обнаружении поражение может быть очень большим. [ 10 ]
Дифференциальный диагноз
[ редактировать ]Радиологически
- Одонтогенная миксома
- Амелобластома
- Центральная гигантоклеточная гранулема
- Аденоматоидная одонтогенная опухоль
- Зубная киста (фолликулярная киста)
Гистологически
- Ортокератокиста
- Радикулярная киста (особенно если ОКК сильно воспалена)
- Амелобластома
Гистология
[ редактировать ]Одонтогенные кератоцисты имеют диагностическую гистологическую картину. Под микроскопом OKC отдаленно напоминают ороговевший плоский эпителий ; [ 15 ] однако у них отсутствуют сетчатые гребни , и они часто имеют искусственное отделение от базальной мембраны . [ 2 ]
Фиброзная стенка кисты обычно тонкая и невоспаленная. Эпителиальная выстилка тонкая, равномерная по толщине, паракератинизирована столбчатыми клетками базального слоя, имеющими фокальную обратную поляризацию (ядра находятся на противоположном полюсе клетки). [ 13 ] Базальные клетки являются показателем одонтогенного происхождения, поскольку они напоминают преамелобласты . Эпителий может отделиться от стенки, в результате чего образуются островки эпителия. Они могут продолжать формировать «сателлитные» или «дочерние» кисты, что приводит к общей многокамерной кисте. [ 10 ] Наличие дочерних кист особенно наблюдается у пациентов с NBCCS. [ 13 ] Воспаленные кисты имеют гиперпластический эпителий, который больше не характерен для ОКК и вместо этого может иметь сходство с радикулярными кистами . Из-за участков очагового воспаления для правильной диагностики одонтогенных кератоцист требуется биопсия большего размера. [ 10 ]
-
Промежуточное увеличение одонтогенной кератокисты, показывающее складчатую кисту.
-
Среднее увеличение одонтогенной кератокисты.
-
Большое увеличение одонтогенной кератокисты.
Уход
[ редактировать ]
Поскольку это заболевание встречается довольно редко, мнения экспертов о том, как лечить ОКК, расходятся. Кокрейновский обзор 2015 года показал, что в настоящее время нет доказательств высокого качества, позволяющих предположить эффективность конкретных методов лечения одонтогенных кератоцист. [ 8 ] Лечение зависит от степени многокамерности и кисты. Небольшие многокамерные и однокамерные кисты можно лечить более консервативно посредством энуклеации и выскабливания. Варианты лечения КТОС могут варьироваться в зависимости от его размера, протяженности, локализации и прилегающих структур.
Варианты лечения: [ 5 ] [ 10 ] [ 8 ]
- Хирургическая энуклеация: хирургическое удаление всей эпителиальной оболочки кисты.
- Марсупиализация с последующей энуклеацией: этот метод применяется хирургами при больших кистах.
- Кюретаж, включающий простое иссечение и выскабливание полости.
- Раствор Карнуа (этанол, хлороформ и уксусная кислота), который обычно используется в сочетании с иссечением и выскабливанием. Стенку полости можно обработать фиксатором либо перед энуклеацией, чтобы уничтожить выстилку стенки, либо добавить после выскабливания костных стенок, убивая любые остаточные эпителиальные клетки на глубину 1-2 мм. С осторожностью применять вблизи нижнечелюстного канала и сосудисто-нервного пучка внутри него.
- Марсупиализация которая включает хирургическое вскрытие полости кисты и создание сумчатого , мешочка . Это позволяет полости контактировать с внешней частью кисты в течение длительного периода времени. Марсупиализация приводит к медленному сокращению кисты, что позволяет провести более позднюю энуклеацию. Однако разрешение может занять до 20 месяцев, и пациентам необходимо очистить открытую полость и промыть ее.
- Периферическая остеоэктомия после выскабливания и/или энуклеации. Обширные кисты могут потребовать костного трансплантата после резекции кости и реконструкции этой области.
- Простое иссечение
- Энуклеация и криотерапия . [ 16 ] Было показано, что декомпрессия с последующей энуклеацией является наиболее успешной и имеет наименьшую частоту рецидивов. [ 17 ]
- Местное применение 5ФУ после энуклеации [ 18 ]
- Остэктомия или резекция En-блока: в дополнение к вышеперечисленным методам лечения они могут потребоваться из-за проблемы рецидива. Остэктомия – удаление периферической кости. Эн-блок-резекция – удаление кисты вместе с окружающими ее тканями. Обширные кисты могут потребовать костного трансплантата после резекции кости и реконструкции этой области.
Следовать за
[ редактировать ]Рекомендован ежегодный рентгенологический осмотр. [ 13 ] Также рекомендуется длительное клиническое наблюдение из-за рецидивов, возникающих через много лет после лечения. [ 2 ]
Рецидив и неопластическая природа
[ редактировать ]Может произойти злокачественная трансформация в плоскоклеточную карциному , но это необычно. [ 19 ]
Рецидив вероятен при лечении простой энуклеацией. Способствующие причины включают тонкий и хрупкий эпителий, приводящий к неполному удалению, распространение кисты в губчатую кость, обнаружение сателлитных кист в стенке, опыт хирурга, образование новых кист из других остатков зубного эпителия. При современных методах лечения частота рецидивов составляет около 2-3%, но может достигать 50%. Рецидив может произойти как через 5 лет, так и через 40 лет после удаления. [ 10 ] Рецидив обычно наблюдается в течение 5 лет после лечения. Ранние признаки рецидива можно легко вылечить с помощью небольшой операции и выскабливания. [ 10 ] Любой оставшийся фрагмент кисты может выжить и вырасти. Поэтому успех энуклеации зависит от того, насколько качественно удалена киста. Кисты большего размера имеют более высокую частоту рецидивов после энуклеации, поскольку их труднее удалить.
Хорошо известно, что кератоцисты Pronto genie рецидивируют в задней части нижней челюсти . Значительное количество одонтогенных кератоцист также рецидивирует в области челюстей, где расположены зубы, что требует внимания врачей. [ 20 ]
Неопластическая природа одонтогенных кератоцист дискутируется. Из-за высокой частоты рецидивов, позднего выявления, когда киста становится очень большой, а также из-за инактивации гена-супрессора опухоли некоторые классифицируют ОКК как доброкачественные новообразования. Лучшим доказательством того, что этот тип кисты не является новообразованием, является то, что она очень хорошо реагирует на марсупиализацию . [ 10 ]
См. также
[ редактировать ]Ссылки
[ редактировать ]- ^ Макдональд-Янковский Д.С. (январь 2011 г.). «Кератокистозная одонтогенная опухоль: систематический обзор» . Денто-челюстно-лицевая радиология . 40 (1): 1–23. дои : 10.1259/dmfr/29949053 . ПМЦ 3611466 . ПМИД 21159911 .
- ^ Jump up to: а б с д и Криспиан С. (2008). Оральная и челюстно-лицевая медицина: основы диагностики и лечения (2-е изд.). Эдинбург: Черчилль Ливингстон. ISBN 9780443068188 . OCLC 123962943 .
- ^ Столинга П. и др. (январь 2022 г.). «Внекостные одонтогенные кератоцисты: анахронизм?». Журнал стоматологии, челюстно-лицевой хирургии . 123 (6): е790–е793. дои : 10.1016/j.jormas.2022.07.001 . ПМИД 35798194 .
- ^ Барнс Л., Ивсон Дж.В., Райхарт П., Сидрански Д., ред. (2005). Классификация опухолей Всемирной организации здравоохранения: патология и генетика опухолей головы и шеи (PDF) (изд. 2005 г.). Лион, Франция: IARC Press. ISBN 978-92-832-2417-4 . Архивировано из оригинала (PDF) 24 сентября 2015 г.
- ^ Jump up to: а б с Мадрас Дж., Лапуант Х. (март 2008 г.). «Кератокистозная одонтогенная опухоль: реклассификация одонтогенной кератоцисты из кисты в опухоль» . Журнал . 74 (2): 165–165ч. ПМИД 18353202 .
- ^ Эль-Наггар А.К., Чан Дж.К., Грандис Дж.Р., Таката Т., Слотвег П.Дж., ред. (2017). Классификация ВОЗ опухолей головы и шеи . Классификация опухолей ВОЗ/МАИР. Том. 9 (4-е изд.). Лион, Франция: IARC Press. ISBN 978-92-832-2438-9 .
- ^ Райт Дж. М., Веред М. (март 2017 г.). «Обновление 4-го издания Классификации опухолей головы и шеи Всемирной организации здравоохранения: одонтогенные и челюстно-лицевые опухоли костей» . Патология головы и шеи . 11 (1): 68–77. дои : 10.1007/s12105-017-0794-1 . ПМК 5340735 . ПМИД 28247226 .
- ^ Jump up to: а б с Шариф Ф.Н., Оливер Р., Свит С., Шариф М.О. (ноябрь 2015 г.). «Вмешательства в лечении кератокистозных одонтогенных опухолей» . Кокрановская база данных систематических обзоров . 2016 (11): CD008464. дои : 10.1002/14651858.cd008464.pub3 . ПМЦ 7173719 . ПМИД 26545201 .
- ^ Борхес Л.Б., Фешин Ф.В., Мота М.Р., Соуза Ф.Б., Алвес А.П. (2012). «Одонтогенные поражения челюсти: клинико-патологоанатомическое исследование 461 случая» . Стоматологический журнал Гауча . 60 (1).
- ^ Jump up to: а б с д и ж г час я дж к Оделл Э.В., Коусон Р.А. (2017). Основы патологии полости рта и медицины полости рта Коусона (девятое изд.). Эдинбург. ISBN 978-0-7020-4982-8 . OCLC 960030340 .
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ) - ^ «ПАТЧЕД, ДРОЗОФИЛА, ГОМОЛОГ, 1; PTCH1» . забываю я
- ^ Рен С., Амм Х.М., ДеВильерс П., Ву Ю., Детередж-младший, Лю З., МакДугалл М. (август 2012 г.). «Нацеливание на путь звукового ежа при кератокистозной одонтогенной опухоли» . Журнал биологической химии . 287 (32): 27117–27125. дои : 10.1074/jbc.M112.367680 . ПМК 3411054 . ПМИД 22679015 .
- ^ Jump up to: а б с д и Култхард П., Хисман П.А., Хорнер К., Слоан П., Тикер Э.Д. (17 мая 2013 г.). Мастер стоматологии. Том 1, Челюстно-лицевая хирургия, радиология, патология и оральная медицина (Третье изд.). Эдинбург. ISBN 9780702046001 . OCLC 826658944 .
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ) - ^ Ариджи Ю., Морита М., Кацумата А., Сугита Ю., Найто М., Гото М. и др. (март 2011 г.). «Особенности визуализации, способствующие диагностике амелобластом и кератокистозных одонтогенных опухолей: логистический регрессионный анализ» . Денто-челюстно-лицевая радиология . 40 (3): 133–140. дои : 10.1259/dmfr/24726112 . ПМЦ 3611454 . ПМИД 21346078 .
- ^ Томпсон Л.Д. (2006). Голдблюм-младший (ред.). Патология головы и шеи . Основы диагностической патологии. Черчилль Ливингстон. ISBN 0-443-06960-3 .
- ^ Шмидт Б.Л., Погрель М.А. (июль 2001 г.). «Использование энуклеации и криотерапии жидким азотом в лечении одонтогенных кератоцист». Журнал челюстно-лицевой хирургии . 59 (7): 720–5, обсуждение 726–7. дои : 10.1053/joms.2001.24278 . ПМИД 11429726 .
- ^ де Кастро М.С., Кайшета К.А., де Карли М.Л., Рибейро Жуниор Н.В., Миядзава М., Перейра А.А. и др. (июнь 2018 г.). «Консервативное хирургическое лечение несиндромальных одонтогенных кератоцист: систематический обзор и метаанализ». Клинические оральные исследования . 22 (5): 2089–2101. дои : 10.1007/s00784-017-2315-8 . ПМИД 29264656 . S2CID 31083453 .
- ^ Леддерхоф, Нью-Джерси, Каминити МФ, Брэдли Дж., Лам Д.К. (март 2017 г.). «5-фторурацил для местного применения — новый таргетный метод лечения кератокистозной одонтогенной опухоли» . Журнал челюстно-лицевой хирургии . 75 (3): 514–524. дои : 10.1016/j.joms.2016.09.039 . ПМИД 27789270 .
- ^ Пилони М.Дж., Кеслер А., Итоиз М.Е. (2005). «Агнор как маркер злокачественной трансформации одонтогенных кератоцист». Acta Odontologica Latinoamericana . 18 (1): 37–42. ПМИД 16302459 .
- ^ Слюсаренко да Силва Ю., Столинга П.Дж., Наклерио-Хомем, доктор медицинских наук (июнь 2019 г.). «Представление одонтогенных кератоцист на челюстях с акцентом на область зуба: систематический обзор и метаанализ». Оральная и челюстно-лицевая хирургия . 23 (2): 133–147. дои : 10.1007/s10006-019-00754-5 . ПМИД 30825057 . S2CID 71145159 .