Медиальная травма колена
| Медиальная травма колена | |
|---|---|
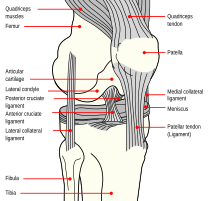 | |
| Диаграмма колена (нормальная) |
Медиальные травмы колена (внутренняя часть колена) являются наиболее распространенным типом травмы колена. [ 1 ] Медиальный связочный комплекс коленного сустава состоит из: [ 2 ]
- поверхностная медиальная коллатеральная связка (sMCL), также называемая медиальной коллатеральной связкой (MCL) или большеберцовой коллатеральной связкой
- глубокая медиальная коллатеральная связка (dMCL) или медиальная капсулярная связка средней трети
- задняя косая связка (POL) или косые волокна sMCL
Этот комплекс является основным стабилизатором медиального колена. Травмы медиальной стороны колена чаще всего изолируются от этих связок. [ 1 ] [ 3 ] Тщательное понимание анатомии и функций медиальных структур коленного сустава, а также подробный анамнез и физическое обследование необходимы для диагностики и лечения этих травм.
Симптомы
[ редактировать ]Больные часто жалуются на боль и припухлость медиальной поверхности коленного сустава . Они также могут сообщать о нестабильности при движении из стороны в сторону и во время спортивных тренировок, связанных с резкими движениями или поворотами. [ 4 ] [ 5 ]
Осложнения
[ редактировать ]Джейкобсон ранее описал общие проблемы медиальной хирургии коленного сустава. [ 6 ] Было подчеркнуто, что необходима адекватная диагностика и все возможные травмы должны быть оценены и устранены во время операции. повреждение подкожного нерва и его поднадколенниковой ветви Во время медиальной операции на коленном суставе возможно , что потенциально может вызвать онемение или боль в медиальной части колена и голени. [ 7 ] Как и при всех операциях, существует риск кровотечения, проблем с ранами, тромбоза глубоких вен и инфекции , которые могут осложнить результат и процесс реабилитации. Долгосрочные осложнения артрофиброза и гетеротопической оссификации ( синдром Пеллегрини-Стида ) — это проблемы, которые лучше всего решать с помощью раннего диапазона движений и следования определенным протоколам реабилитации. [ 4 ] [ 5 ] [ 6 ] [ 8 ] Отказ трансплантата из-за внутренних механических сил следует предотвратить с помощью предоперационной оценки выравнивания ( лечение остеотомией ) и надлежащей реабилитации. [ 4 ]
Причины
[ редактировать ]Медиальная травма колена обычно вызвана вальгусной силой колена, силой внешней ротации большеберцовой кости или их комбинацией. Этот механизм часто наблюдается в видах спорта, требующих агрессивного сгибания колена, таких как хоккей , лыжный спорт и футбол . [ 3 ] [ 4 ] [ 5 ]
Анатомия и функции
[ редактировать ]
Структуры на медиальной стороне колена включают большеберцовую кость , бедренную кость , косую мышцу медиальной широкой мышцы, полусухожильной сухожилие мышцы, сухожилие тонкой мышцы, сухожилие портняжной мышцы, сухожилие большой приводящей мышцы, медиальную головку икроножной мышцы , сухожилие полуперепончатой мышцы, медиальный мениск , медиальную надколенниково-бедренную связку (MPFL). ), sMCL, dMCL и ПОЛ. Установлено, что наиболее важными структурами стабилизации в этой области коленного сустава являются связки: sMCL, dMCL и POL. [ 2 ] [ 3 ]
Кости
[ редактировать ]Кости колена — это бедренная кость , надколенник , большеберцовая кость и малоберцовая кость . Малоберцовая кость находится на латеральной стороне колена, а надколенник мало влияет на медиальную сторону колена. Костная конгруэнтность медиальной части коленного сустава состоит из противоположных поверхностей медиального мыщелка бедренной кости и медиального плато большеберцовой кости. На медиальном мыщелке бедренной кости имеются три важных костных ориентира: медиальный надмыщелок , приводящий бугорок и икроножный бугорок. Медиальный надмыщелок является наиболее дистальным и передним выступом. Приводящий бугорок находится сразу проксимальнее и кзади от медиального надмыщелка. Икроножный бугорок находится дистальнее и позади приводящего бугорка. [ 2 ]
Связки и биомеханическая функция
[ редактировать ]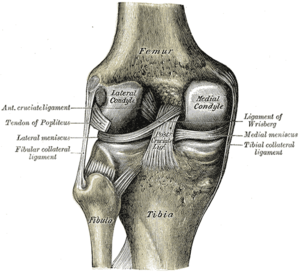
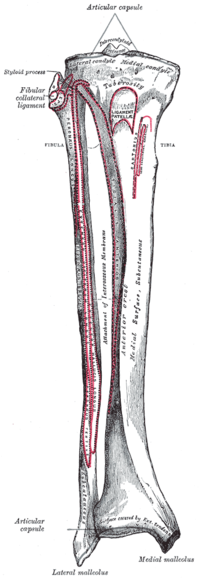
sMCL соединяет бедренную кость с большеберцовой костью. Он начинается сразу проксимальнее и позади медиального надмыщелка (не непосредственно на надмыщелке) и разделяется на две отдельные части. [ 9 ] [ 4 ] Один участок большеберцовой кости прикрепляется к мягким тканям на 1 см дистальнее линии сустава. Другая часть большеберцовой кости прикрепляется непосредственно к большеберцовой кости, кпереди от заднемедиального гребня большеберцовой кости, на 6 см дистальнее линии сустава. [ 2 ] [ 9 ] Это дистальное прикрепление является более сильным из двух и образует дно гусиной сумки стопы. Проксимальное крепление sMCL к большеберцовой кости является основным стабилизатором вальгусной силы на колене, тогда как дистальное крепление к большеберцовой кости является основным стабилизатором внешней ротации колена на 30° при сгибании . [ 3 ] [ 9 ]
dMCL представляет собой утолщение медиальной части капсулы, окружающей колено. Он начинается на бедренной кости на 1 см дистальнее начала sMCL и прикрепляется на 3–4 мм дистальнее линии сустава. Он проходит параллельно и под sMCL. [ 2 ] [ 9 ] dMCL соединяется непосредственно с медиальным мениском и поэтому может быть разделен на компоненты мениско-бедренной и мениско-большеберцовой связок.
Мениско-бедренная связка длиннее мениско-большеберцовой связки, которая по своей природе короче и толще. [ 2 ] Мениско-бедренная связка является первичным стабилизатором внутренней ротации и вторичным стабилизатором наружной ротации, активируемым при отказе sMCL. [ 3 ] [ 9 ] Менискотибиальная связка вторично стабилизирует внутреннюю ротацию.
ПОЛ (называемая в более старых текстах косой частью sMCL) представляет собой фасциальное расширение с тремя основными компонентами: поверхностным, центральным (большеберцовой) и капсульным. Центральное плечо самое сильное и толстое. [ 2 ] [ 10 ] Он начинается от сухожилия полуперепончатой мышцы и соединяется спереди и дистально с икроножным бугорком через заднюю суставную капсулу. Таким образом, ПОЛ представляет собой не отдельную структуру, а утолщение заднемедиальной капсулы сустава. Он стабилизирует внутреннюю ротацию колена при всех степенях сгибания, но выдерживает наибольшую нагрузку при внутреннем вращении при полном разгибании . Он также действует как вторичный внешний стабилизатор вращения. [ 3 ] [ 4 ] [ 11 ]
MPFL возникает из волокон медиальной косой мышцы широкой мышцы бедра и прикрепляется дистально к верхне-медиальной поверхности надколенника. [ 2 ] Эта связка удерживает надколенник в блоковой борозде во время сгибания и разгибания. [ 2 ] Он редко повреждается в результате медиальной травмы колена, за исключением случаев сопутствующего латерального подвывиха или вывиха надколенника .
Сухожилия и мышцы
[ редактировать ]Сухожилие большой приводящей мышцы прикрепляется к дистальному медиальному мыщелку бедренной кости сразу позади и проксимальнее приводящего бугорка. [ 2 ] Он имеет фасциальное расширение на дистально-медиальной стороне, которое прикрепляется к медиальному сухожилию икроножной мышцы, капсулярному плечу ПОЛ и заднемедиальной капсуле сустава. Толстая дистально-латеральная часть прикрепляется к медиальному надмыщелковому гребню . Сухожилие большой приводящей мышцы является отличным надежным ориентиром, поскольку оно редко повреждается. Медиальная широкая мышца бедра проходит по переднемедиальной поверхности бедра, прикрепляясь вдоль переднего края большой приводящей мышцы и к сухожилию квадратной мышцы бедра. Медиальное сухожилие икроножной мышцы начинается проксимальнее и позади икроножного бугорка медиального мыщелка бедренной кости. [ 2 ] Это еще один важный ориентир, поскольку он редко повреждается и прикрепляется близко к капсульному плечу ПОЛ, что помогает хирургу найти место прикрепления ПОЛ к бедренной кости. [ 4 ]
Диагностика
[ редактировать ]Большинство медиальных повреждений коленного сустава представляют собой изолированные повреждения связок. Большинство пациентов связывают историю с травматическим ударом по латеральной поверхности колена (вызывающим вальгусную силу) или бесконтактной вальгусной силой. Острые травмы гораздо легче диагностировать клинически, в то время как хронические травмы могут быть менее очевидными из-за сложности дифференциации от боковой травмы колена, что может потребовать рентгенограммы вальгусной нагрузки . [ 4 ] [ 5 ]
Физический осмотр
[ редактировать ]Физический осмотр всегда следует начинать с визуального осмотра сустава на наличие внешних признаков травмы. После этого следует провести пальпацию , уделяя пристальное внимание выпоту и субъективной болезненности во время осмотра. Практикующий должен также оценить контралатеральное (неповрежденное) колено, чтобы отметить любые различия во внешнем виде и ориентирах. При пальпации следует сосредоточить особое внимание на мениско-бедренных и менискотибиальных аспектах sMCL. Сообщалось, что повреждение одного по сравнению с другим имеет значение для заживления, поэтому локализация места повреждения полезна. Тестирование коленного сустава следует проводить с использованием следующих методов и результатов сравнения с контралатеральным нормальным коленом: [ 4 ] [ 5 ]
- Вальгусное напряжение при 0° и 20° . Этот тест оказывает прямое воздействие на медиальные структуры колена, воспроизводя механизм травмы. Вальгусное стресс-тестирование проводится, когда пациент лежит на спине на смотровом столе. Нижняя конечность , поддерживаемая исследователем, отведена. Пальцы исследователя проверяют медиальную суставную щель на предмет щели, одновременно кладя противоположную руку на лодыжку. Колено согнуто под углом 20°. Затем экзаменатор использует собственное бедро в качестве точки опоры в колене и применяет вальгусную силу (оттягивая стопу и лодыжку от тела пациента). Затем сила используется для определения величины зазора внутри соединения. Сообщалось, что сгибание на 20° лучше всего подходит для изоляции sMCL, что позволяет практикующему врачу установить степень травмы (см. Классификацию). Дополнительное тестирование проводится при 0°, чтобы определить наличие травмы III степени. [ 4 ] [ 5 ]
- Переднемедиальный тест выдвижного ящика . Этот тест проводится, когда пациент лежит на спине, колено согнуто на 80–90 °. Стопа поворачивается наружу на 10–15°, и исследующий прилагает переднюю и наружную ротационную силу. Затем можно оценить сустав на предмет переднемедиальной ротации большеберцовой кости, обращая внимание на возможность нестабильности задне-латерального угла, что дает аналогичные результаты ротационного теста. Как всегда, сравните тест на противоположном колене. [ 4 ] [ 5 ] [ 12 ]
- Dial Test (тест переднемедиальной ротации) . Этот тест следует выполнять, когда пациент лежит как на спине, так и на животе . Когда пациент лежит на спине, колени должны быть согнуты на 30° над столом. Затем бедро стабилизируется, а стопа поворачивается наружу. Исследователь наблюдает за вращением бугорка большеберцовой кости пораженного колена при вращении стопы, сравнивая его с контралатеральным коленом. Положительный тест покажет вращение более чем на 10-15° по сравнению с противоположным коленом. Это легче всего оценить, положив руку на большеберцовую кость во время тестирования. Когда пациент лежит на животе, колено сгибают на 90°, обе стопы поворачивают наружу и сравнивают, отмечая отличие от неповрежденного сустава. Подобно тесту переднемедиального выдвижного ящика, ложноположительный результат теста может быть результатом травмы заднелатерального угла. Тестирование под углом 30° и 90° помогает различить эти травмы: необходимо следить за тем, где происходит ротация большеберцовой кости (переднемедиальная или заднелатеральная) в положении лежа, а также оценивать наличие разрыва медиальной или латеральной линии сустава, чтобы дифференцировать эти два повреждения. [ 4 ] [ 5 ] [ 13 ]
Классификация
[ редактировать ]Классификация медиальных повреждений коленного сустава зависит от размера медиальной щели сустава, обнаруженной при вальгусном нагрузочном тесте с коленом, согнутым под углом 20°. Травмы I степени клинически не нестабильны и сопровождаются только болезненностью, что представляет собой легкое растяжение связок . Травмы II степени характеризуются широкой болезненностью в медиальной части колена и некоторым разрывом с твердой конечной точкой во время вальгусного теста; это представляет собой частичный разрыв связок. Травмы III степени характеризуются полным разрывом связок. У стресс-тестирования вальгуса не будет конечной точки. [ 5 ] [ 6 ] [ 14 ] Историческое количественное определение степеней I, II и III представляло собой разрыв медиального отдела 0–5 мм, 5–10 мм и > 10 мм соответственно. [ 15 ] ЛаПрад и др. сообщили, однако, что смоделированное повреждение sMCL III степени показало увеличение зазора медиального отдела только на 3,2 мм по сравнению с неповрежденным состоянием. [ 15 ] Кроме того, если при полностью разогнутом колене вальгусное стресс-тестирование обнаруживает наличие разрыва медиального отдела более 1–2 мм, передней крестообразной связки (ПКС) или задней крестообразной связки (ЗКС). подозревается сопутствующее повреждение [ 4 ] [ 5 ]
Рентгенограммы
[ редактировать ]Передне-задние (AP) рентгенограммы полезны для достоверной оценки нормальных анатомических ориентиров. AP-изображения при двустороннем вальгусном стрессе могут показать разницу в медиальной щели суставов. Сообщалось, что при изолированном разрыве sMCL III степени разрыв в медиальном отделе увеличивается на 1,7 мм при 0° сгибания колена и на 3,2 мм при 20° сгибания колена по сравнению с контралатеральным коленом. Кроме того, при полном разрыве медиальной связки (sMCL, dMCL и POL) во время вальгусного стресс-теста зазор увеличивается на 6,5 мм при 0° и на 9,8 мм при 20°. [ 15 ] Синдром Пеллегрини-Стиды также можно увидеть на рентгенограммах в прямой проекции. Эта находка связана с кальцификацией sMCL (гетеротопическая оссификация), вызванной хроническим разрывом связки. [ 5 ] [ 16 ]
МРТ
[ редактировать ]Магнитно-резонансная томография (МРТ) может быть полезна при оценке повреждения связок медиальной стороны колена. [ 6 ] Милевский и др. обнаружил, что классификацию от I до III можно увидеть на МРТ. [ 17 ] Благодаря высококачественному изображению (магнит 1,5 тесла или 3 тесла) и отсутствию предварительного знания анамнеза пациента рентгенологи скелетно-мышечной системы смогли точно диагностировать медиальную травму колена в 87% случаев. [ 18 ] МРТ также может выявить сопутствующие ушибы костей на латеральной стороне колена, которые, как показывает одно исследование, случаются почти в половине медиальных травм колена. [ 19 ]
МРТ коленного сустава следует избегать при болях в колене без механических симптомов или выпота, а также при неуспешных результатах программы функциональной реабилитации. [ 20 ]
Уход
[ редактировать ]Лечение медиальных травм колена варьируется в зависимости от локализации и классификации травм. [ 6 ] [ 21 ] Результаты многих исследований пришли к выводу, что изолированные травмы I, II и III степени обычно хорошо подходят для консервативного лечения. Острые травмы III степени с сопутствующим многосвязочным повреждением или вывихом коленного сустава с медиальной боковой травмой подлежат хирургическому лечению. Хронические травмы III степени также должны подвергаться хирургическому лечению, если у пациента наблюдается ротационная нестабильность или нестабильность из стороны в сторону. [ 4 ] [ 5 ]
Консервативное лечение
[ редактировать ]Консервативное лечение изолированных медиальных повреждений коленного сустава (I-III степени) начинается с купирования отека и защиты коленного сустава. Отек хорошо снимается с помощью отдыха, льда, возвышения и компрессионных обертываний. [ 22 ] Защиту можно обеспечить с помощью шарнирного корсета, который стабилизирует варусную и вальгусную нагрузку, но позволяет полностью сгибать и разгибать. Корсет следует носить в течение первых четырех-шести недель реабилитации , особенно во время физических упражнений, чтобы предотвратить травму заживающей связки. Упражнения на велотренажере являются рекомендуемыми упражнениями для активного диапазона движений, и их следует увеличивать по мере переносимости пациентом. Следует избегать движений колена из стороны в сторону. Пациенту разрешено переносить вес в пределах допустимой нормы, и он должен выполнять упражнения на укрепление четырехглавых мышц наряду с упражнениями на диапазон движений . Типичные сроки возвращения к игре для большинства спортсменов с медиальной травмой колена III степени, проходящих программу реабилитации, составляют от 5 до 7 недель. [ 4 ] [ 23 ] [ 5 ] [ 14 ]
Оперативное лечение
[ редактировать ]Сообщалось, что тяжелые острые и хронические травмы медиальной части коленного сустава III степени часто включают sMCL в сочетании с POL. [ 10 ] [ 24 ] Поэтому прямая хирургическая реконструкция или реконструкция должна быть выполнена для обеих этих связок, поскольку они обе играют важную роль в статической медиальной стабильности коленного сустава. [ 25 ] Биомеханически подтвержденный подход заключается в реконструкции как ПОЛ , так и обоих отделов sMCL. [ 26 ] [ 27 ]
Тяжелые острые слезы
[ редактировать ]Хирургическое вмешательство, включающее прямое восстановление (с увеличением аутотрансплантата сухожилия подколенного или без него ), среди других ранее использовавшихся методов, не подвергалось биомеханическим испытаниям. Анатомическая реконструкция sMCL и POL была биомеханически подтверждена. [ 26 ]
Хроническая нестабильность
[ редактировать ]Прежде чем приступить к хирургической реконструкции, необходимо выявить основные причины хронической медиальной нестабильности коленного сустава. В частности, пациенты с выравниванием коленной вальгумы (стук-колено) должны быть обследованы и пролечены с помощью остеотомии (ов) для установления сбалансированных сил на связках колена и предотвращения преждевременного отказа одновременной реконструкции крестообразной связки. Этих пациентов следует реабилитировать после заживления остеотомии, прежде чем можно будет убедиться, что у них все еще нет функциональных ограничений. После достижения правильного выравнивания можно приступать к реконструкции. [ 4 ]
Анатомическая медиальная реконструкция коленного сустава
[ редактировать ]Этот метод, подробно описанный LaPrade et al., использует два трансплантата в четырех отдельных туннелях. Разрез делается над медиальной поверхностью коленного сустава на 4 см медиальнее надколенника и продолжается дистально на 7–8 см за линию сустава, непосредственно над сухожилиями гусиной мышцы стопы . [ 27 ]
В дистальных границах разреза полусухожильной и тонкой мышцы находятся сухожилия портняжной мышцы под фасцией . Под этими идентифицированными сухожилиями можно обнаружить дистальное место прикрепления sMCL к большеберцовой кости , составляющее дно гусиной сумки стопы, на 6 см дистальнее линии сустава. После идентификации оставшиеся мягкие ткани удаляются из места прикрепления. [ 27 ] Затем через место прикрепления поперечно большеберцовой кости просверливают штифт с ушком, убедившись, что начальная точка расположена в задней части места, чтобы обеспечить лучшие биомеханические результаты . [ 27 ] Над ушком штифта рассверливают 7-миллиметровую расширитель (6 мм у пациентов меньшего размера) рассверливают на глубину 25 мм. После подготовки основное внимание уделяется подготовке реконструкционного туннеля для прикрепления ПОЛ к большеберцовой кости. Над передним местом прикрепления сухожилия полуперепончатой мышцы определяется большеберцовое прикрепление центрального плеча ПОЛ. Это прикрепление обнажают, делая небольшой разрез параллельно волокнам вдоль заднего края переднего плеча сухожилия полуперепончатой мышцы. После обнажения через большеберцовую кость в направлении бугорка Герди (переднелатеральной большеберцовой кости) просверливают штифт с ушком. После проверки правильного расположения анатомического штифта с проушиной над штифтом используется 7-мм расширитель для просверливания туннеля глубиной 25 мм. [ 27 ]
Переходя к бедренным местам прикрепления связок, первым шагом является идентификация сухожилия большой приводящей мышцы и соответствующего места ее прикрепления рядом с бугорком приводящей мышцы. Дистальнее и немного впереди этого бугорка находится костный выступ медиального надмыщелка . Место прикрепления sMCL можно определить немного проксимальнее и позади надмыщелка. Теперь в этом месте через бедренную кость можно провести булавку с ушком. Однако туннель в этом месте следует пробурить после определения места крепления ГСМ. [ 27 ]
Следующий этап определения места прикрепления ПОЛ бедренной кости выполняется путем обнаружения бугорка икроножной мышцы (2,6 мм дистальнее и 3,1 мм кпереди от медиального места прикрепления сухожилия икроножной мышцы на бедренной кости). Если заднемедиальная капсула не повреждена, место прикрепления ПОЛ располагается на 7,7 мм дистальнее и на 2,9 мм кпереди от икроножного бугорка. Однако при неповрежденной капсуле разрез делается вдоль задней поверхности sMCL, параллельно ее волокнам. Центральное плечо ПОЛ можно найти в месте прикрепления к бедренной кости. После идентификации булавку с ушком проводят поперечно через бедренную кость. Теперь следует измерить расстояния между бедренным местом прикрепления ПОЛ и sMCL (в среднем 11 мм), чтобы убедиться, что анатомические места прикрепления были правильно идентифицированы. [ 2 ] Как только это будет сделано, бедренные туннели для sMCL и POL можно рассверлить на глубину 25 мм с помощью 7-мм расширителя. [ 27 ]
Следующим этапом операции является подготовка и установка реконструктивных трансплантатов. Подготовку можно проводить, пока другие этапы выполняются другим хирургом или ассистентом врача. Сухожилие полусухожильной мышцы можно извлечь с помощью стриппера подколенного сухожилия и использовать в качестве аутотрансплантата для реконструкции. [ 26 ] Аутотрансплантат разрезают на части длиной 16 см для реконструкции sMCL и длиной 12 см для реконструкции POL. Эти длины также используются, если операция проводится с использованием трупного аллотрансплантата . Трансплантаты sMCL и POL втягиваются в соответствующие бедренные туннели и каждый фиксируется канюлированным биорассасывающимся винтом . Трансплантаты проводят дистально по естественному ходу к местам прикрепления большеберцовой кости. sMCL проводится под портняжной фасцией (и всеми оставшимися волокнами sMCL). Оба трансплантата вводятся (но еще не закреплены) в соответствующие туннели большеберцовой кости с помощью имеющихся штифтов с проушинами. Если проводится одновременная операция на крестообразных связках, реконструкцию крестообразной связки фиксируют до фиксации медиальных связок. [ 27 ]
Фиксация трансплантата POL осуществляется при полном разгибании колена. Трансплантат туго натягивают и фиксируют биорассасывающимся винтом. Затем колено сгибают на 20°. Убедившись, что большеберцовая кость остается в нейтральном положении, используется варусная сила, чтобы исключить разрыв медиального отдела колена. Затем трансплантат sMCL затягивают и фиксируют биорассасывающимся винтом. [ 27 ]
Заключительным этапом фиксации реконструкционной связки является проксимальное прикрепление sMCL к большеберцовой кости. Это крепление мягких тканей можно воспроизвести с помощью шовного фиксатора. [ 28 ] расположен на 12,2 мм дистальнее медиальной линии сустава (среднее расположение), непосредственно медиальнее переднего плеча полуперепончатой мышцы большеберцовой кости. [ 27 ] После того, как этот аспект sMCL прикреплен к шовному фиксатору, врач подвергает колено проверке диапазона движений, чтобы определить «безопасную зону» движения колена, которая используется во время реабилитации в первый послеоперационный день (ниже). [ 27 ]
Реабилитация
[ редактировать ]- Неоперативная реабилитация Как упоминалось в разделе «Неоперативное лечение», принципы реабилитации заключаются в контроле отека , защите колена (фиксации), реактивации четырехглавой мышцы и восстановлении диапазона движений . Поощряется ранняя переноска веса, как можно меньшее использование костылей , с целью ходить без хромоты. Езда на велосипеде является предпочтительным упражнением с диапазоном движений, стимулирующим более быстрое заживление связок. Время езды на велосипеде и сопротивление следует увеличивать по мере переносимости пациентом. Движения из стороны в сторону следует ограничить до истечения 3–4 недель, чтобы обеспечить адекватное заживление. Проприоцептивная и балансовая активность могут прогрессировать после клинического обследования или рентгенограммы вальгусного стресса , показывающей заживление. Спортсмены часто могут возобновить полноценную деятельность в течение 5–7 недель после изолированной травмы sMCL. [ 4 ] [ 5 ]
- Послеоперационная реабилитация Протоколы послеоперационной реабилитации при восстановленных или восстановленных медиальных травмах коленного сустава направлены на защиту связок/трансплантатов, устранение отека, реактивацию четырехглавой мышцы и установление диапазона движений. Безопасный диапазон движений («безопасная зона») должен быть измерен хирургом во время операции и передан специалисту по реабилитации, чтобы предотвратить перенапряжение связок во время реабилитации. Идеальный диапазон пассивных движений составляет от 0 до 90° сгибания в первый послеоперационный день после операции и должен соблюдаться в течение 2 недель, при условии переносимости, с целью сгибания на 130° к концу 6-й недели. Для защиты вновь реконструированных связок следует использовать шарнирный коленный бандаж. [ 4 ] Отек следует контролировать с помощью криотерапии и компрессионной терапии. [ 22 ] Пателлофеморальная мобилизация, реактивация четырехглавой мышцы и частая помпа голеностопного сустава также используются сразу после операции для предотвращения артрофиброза. В течение первых 6 недель рекомендуется переходить от нагрузки без нагрузки к приземлению, а затем переходить к упражнениям с замкнутой кинетической цепью. Езда на велотренажере с легким сопротивлением также начинается с 2 недель и может быть увеличена по мере переносимости. Механика походки рассматривается, когда пациент может нести полный вес. Пациент должен иметь возможность ходить, не хромая и не опухая в суставе. Реабилитация может происходить только настолько быстро, насколько это допустимо, и выпот необходимо постоянно контролировать и контролировать, чтобы обеспечить хорошие результаты. Как только движение, сила и равновесие будут восстановлены, плиометрические на 16 неделе начинаются упражнения и упражнения на ловкость. Прежде чем пациент приступит к программе бега трусцой, следует хорошо переносить быструю ходьбу на протяжении 1–2 миль. На этом этапе можно оценивать возвращение к занятиям спортом при условии отсутствия функциональных нарушений или нарушений стабильности. Реабилитацию должен проводить профессиональный специалист, работающий совместно с хирург . Протоколы могут быть скорректированы при наличии сопутствующих реконструкций связок или остеотомии. [ 4 ] [ 5 ] [ 8 ] Рентгенограммы вальгусного стресса в АП (упомянутые выше) являются отличным и экономически эффективным способом мониторинга послеоперационных результатов и последующего наблюдения. [ 15 ]
Будущие исследования
[ редактировать ]Будущие исследования медиальных травм коленного сустава должны оценить клинические результаты различных методов реконструкции. [ 8 ] Определение преимуществ и недостатков этих методов также будет полезно для оптимизации лечения.
Ссылки
[ редактировать ]- ^ Jump up to: а б Педовиц, РА; О'Коннор, Джей-Джей; Акесон, штат Вашингтон (2003). Травмы колена Дэниела: структура связок и хрящей, функции, травмы и восстановление (2-е изд.). Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс. ISBN 978-0-7817-1817-2 .
- ^ Jump up to: а б с д и ж г час я дж к л ЛаПрад, РФ; Энгебрецен, А.Х.; Ли, ТВ; Йохансен, С.; Венторф, ФА; Энгебрецен, Л. (2007). «Анатомия медиальной части колена». J Bone Joint Surg Am . 89 (9): 2000–2010. дои : 10.2106/JBJS.F.01176 . ПМИД 17768198 . S2CID 46253119 .
- ^ Jump up to: а б с д и ж Маршан, Миннесота; Тибор, LM; Секия, Дж. К.; Хардакер, В.Т. младший; Гарретт, МЫ младший; Тейлор, округ Колумбия (2010). «Лечение медиальных травм колена, часть 1: Медиальная коллатеральная связка». Am J Sports Med . 39 (5): 1102–1113. дои : 10.1177/0363546510385999 . ПМИД 21148144 . S2CID 19863321 .
- ^ Jump up to: а б с д и ж г час я дж к л м н тот п д р с ЛаПрад, РФ; Вейдикс, Калифорния (2012). «Лечение травм медиальной стороны колена». J Ортоп Спортивная Физика . 42 (3): 221–233. дои : 10.2519/jospt.2012.3624 . ПМИД 22382986 .
- ^ Jump up to: а б с д и ж г час я дж к л м н тот Уиджикс К.А., Гриффин С.Дж., Йохансен С., Энгебрецен Л., ЛаПрад РФ (2010). «Травмы медиальной коллатеральной связки и связанных с ней медиальных структур колена». J Bone Joint Surg Am . 92 (5): 1266–1280. дои : 10.2106/jbjs.i.01229 . ПМИД 20439679 .
- ^ Jump up to: а б с д и Джейкобсон К.Е. (1999). «Технические ошибки хирургии коллатеральных связок». Клиническая спортивная медицина . 18 (4): 847–882. дои : 10.1016/s0278-5919(05)70188-5 . ПМИД 10553239 .
- ^ Видджикс К.А., Вестерхаус Б.Д., Бранд Э.Дж., Йохансен С., Энгебрецен Л., ЛаПрад РФ (2010). «Портняжная ветвь подкожного нерва в связи с восстановлением или реконструкцией медиальной связки колена». Хирургия коленного сустава Sports Traumatol Arthrosc . 18 (8): 1105–1109. дои : 10.1007/s00167-009-0934-6 . ПМИД 19859696 . S2CID 17909895 .
- ^ Jump up to: а б с Линд М., Якобсен Б.В., Лунд Б., Хансен М.С., Абдалла О., Кристиансен С.Е. (2009). «Анатомическая реконструкция медиальной коллатеральной связки и заднемедиального угла коленного сустава у пациентов с хронической нестабильностью медиальной коллатеральной связки». Am J Sports Med . 37 (6): 1116–1122. дои : 10.1177/0363546509332498 . ПМИД 19336612 . S2CID 13657821 .
{{cite journal}}: CS1 maint: несколько имен: список авторов ( ссылка ) - ^ Jump up to: а б с д и Гриффит, CJ; ЛаПрад, РФ; Йохансен, С.; Армитидж, Б.; Вейдикс, К.; Энгебрецен, Л. (2009). «Медиальная травма колена: Часть 1, статическая функция отдельных компонентов основных медиальных структур колена». Am J Sports Med . 37 (9): 1762–1770. дои : 10.1177/0363546509333852 . ПМИД 19609008 . S2CID 34594420 .
- ^ Jump up to: а б Хьюстон, Джей Си; Эйлерс, А.Ф. (1973). «Роль задней косой связки в восстановлении острых разрывов медиальной (коллатеральной) связки коленного сустава» (PDF) . J Bone Joint Surg Am . 55 (5): 923–940. дои : 10.2106/00004623-197355050-00002 . ПМИД 4760100 .
- ^ Тибор Л.М., Марчант М.Х., Секия Дж.К., Хардакер В.Т.младший, Гаррет В.Е.младший, Тейлор, округ Колумбия (2010). «Лечение медиальных травм колена, часть 2: Заднемедиальный угол». Am J Sports Med . 39 (6): 1332–1340. дои : 10.1177/0363546510387765 . ПМИД 21173192 . S2CID 29818907 .
- ^ Хьюстон, Джей Си; Норвуд, Луизиана (1980). «Тест заднелатерального выдвижного ящика и тест рекурватума внешней ротации при заднелатеральной ротационной нестабильности колена». Клин Ортоп . 147 (147): 82–87. дои : 10.1097/00003086-198003000-00014 . ПМИД 7371321 .
- ^ ЛаПрад РФ, Терри Г.К. (1997). «Травмы заднелатеральной поверхности колена: связь травм с клинической нестабильностью». Am J Sports Med . 25 (4): 433–438. дои : 10.1177/036354659702500403 . ПМИД 9240974 . S2CID 40756823 .
- ^ Jump up to: а б Петерманн Дж., фон Гаррель Т., Гетцен Л. (1993). «Безоперационное лечение острых повреждений медиальной коллатеральной связки коленного сустава». Хирургия коленного сустава Sports Traumatol Arthrosc . 1 (2): 93–96. дои : 10.1007/bf01565459 . ПМИД 8536015 . S2CID 8781323 .
- ^ Jump up to: а б с д ЛаПрад Р.Ф., Бернхардсон А.С., Гриффит С.Дж., Макалена Дж.А., Вейдикс К.А. (2009). «Корреляция рентгенограмм вальгусного стресса с травмами медиальной связки коленного сустава: биомеханическое исследование in vitro». Am J Sports Med . 38 (2): 330–338. дои : 10.1177/0363546509349347 . ПМИД 19966093 . S2CID 28747464 .
- ^ Альтшулер Э.Л., Брайс Т.Н. (2006). «Образы в клинической медицине. Синдром Пеллегрини-Стиды». N Engl J Med . 354 (1): е1. doi : 10.1056/nejmicm040406 . ПМИД 16394294 .
- ^ Милевски, доктор медицинских наук, Сандерс Т.Г., Миллер, доктор медицинских наук (2011) Корреляция МРТ-артроскопии: колено. J Bone Joint Surg 93-A: 1735-1745
- ^ Яо Л., Дунган Д., Сигер Л.Л. (1994). «МРТ повреждения коллатеральной связки большеберцовой кости: сравнение с клиническим обследованием» . Скелетная радиол (Представлена рукопись). 23 (7): 52–524. дои : 10.1007/bf00223082 . ПМИД 7824979 . S2CID 33430768 .
- ^ Миллер, доктор медицинских наук, Осборн-младший, Гордон В.Т., Хинкин Д.Т., Бринкер М.Р. (1998). «Естественное течение ушибов костей: проспективное исследование трабекулярных микропереломов, обнаруженных с помощью магнитно-резонансной томографии, у пациентов с изолированными повреждениями медиальной коллатеральной связки». Am J Sports Med . 26 (1): 15–19. дои : 10.1177/03635465980260011001 . ПМИД 9474396 . S2CID 5657067 .
- ^ --> Американское медицинское общество спортивной медицины (24 апреля 2014 г.), «Пять вопросов, которые должны задать врачи и пациенты» , «Выбирая мудро» : инициатива Фонда ABIM , Американское медицинское общество спортивной медицины , получено 29 июля 2014 г.
- Диксит, С; Дифиори, Япония; Бертон, М; Майнс, Б. (15 января 2007 г.). «Управление пателлофеморальным болевым синдромом». Американский семейный врач . 75 (2): 194–202. ПМИД 17263214 .
- Атанда А., младший; Руис, Д; Додсон, CC; Фредерик, RW (февраль 2012 г.). «Подход к активному пациенту с хронической болью в передней части колена». Врач и спортивная медицина . 40 (1): 41–50. дои : 10.3810/псм.2012.02.1950 . ПМИД 22508250 . S2CID 25791476 .
- Паппас, Э; Вонг-Том, WM (март 2012 г.). «Перспективные предикторы пателлофеморального болевого синдрома: систематический обзор с метаанализом» . Спортивное здоровье . 4 (2): 115–20. дои : 10.1177/1941738111432097 . ПМЦ 3435911 . ПМИД 23016077 .
- Риксе, Дж.А.; Глик, Дж. Э.; Брэди, Дж; Олимпия, РП (сентябрь 2013 г.). «Обзор лечения пателлофеморального болевого синдрома». Врач и спортивная медицина . 41 (3): 19–28. дои : 10.3810/psm.2013.09.2023 . ПМИД 24113699 . S2CID 24177847 .
- Руш, МБ; Севьер, TL; Уилсон, Дж. К.; Дженкинсон, DM; Хелфст, Р.Х.; Гельсен, генеральный менеджер; Бэйси, Алабама (январь 2000 г.). «Боль в переднем колене: клиническое сравнение методов реабилитации». Клинический журнал спортивной медицины . 10 (1): 22–8. дои : 10.1097/00042752-200001000-00005 . ПМИД 10695846 . S2CID 25418309 .
- ^ Фрэнк CB, Лойц Б.Дж., Шрив Н.Г. (1995). «Местоположение травмы влияет на заживление связок: морфологическое и механическое исследование заживающей медиальной коллатеральной связки кролика». Акта Ортоп Сканд . 66 (5): 455–462. дои : 10.3109/17453679508995587 . ПМИД 7484130 .
- ^ Jump up to: а б Шредер Д., Пасслер Х.Х. (1994). «Сочетание холода и компрессии после операции на колене: проспективное рандомизированное исследование». Хирургия коленного сустава Sports Traumatol Arthrosc . 2 (3): 158–165. дои : 10.1007/bf01467918 . ПМИД 7584198 . S2CID 22890342 .
- ^ Баллмер П.М., Якоб Р.П. (1988). «Безоперационное лечение изолированных полных разрывов медиальной коллатеральной связки коленного сустава: проспективное исследование». Арка-ортоп травматологическая хирургия . 107 (5): 273–276. дои : 10.1007/bf00451505 . ПМИД 3178440 . S2CID 6637768 .
- ^ Хагстон Дж. К. (1994). «Важность задней косой связки в восстановлении острых разрывов медиальных связок коленей с сопутствующим разрывом передней крестообразной связки и без него: результаты долгосрочного наблюдения». J Bone Joint Surg Am . 76 (9): 1328–1344. дои : 10.2106/00004623-199409000-00008 . ПМИД 8077263 .
- ^ Гриффит С.Дж., Вейдикс К.А., ЛаПрад РФ, Армитидж Б.М., Йохансен С., Энгебрецен Л. (2009). «Измерение силы на задней косой связке и поверхностной медиальной коллатеральной связке в проксимальном и дистальном отделах при воздействии нагрузки». Am J Sports Med . 37 (1): 140–148. дои : 10.1177/0363546508322890 . ПМИД 18725650 . S2CID 18684131 .
- ^ Jump up to: а б с Кубс Б.Р., Вейдикс К.А., Армитидж Б.М., Спиридонов С.И., Вестерхаус Б.Д., Йохансен С., Энгебрецен Л., ЛаПрад РФ (2010). «Анализ in vitro анатомической медиальной реконструкции коленного сустава». Am J Sports Med . 38 (2): 339–347. дои : 10.1177/0363546509347996 . ПМИД 19966100 . S2CID 26972568 .
- ^ Jump up to: а б с д и ж г час я дж к ЛаПрад РФ, Вейдикс Калифорния (2012). «Хирургическая техника: Разработка анатомической медиальной реконструкции коленного сустава» . Клин Ортоп Релат Рес . 470 (3): 806–814. дои : 10.1007/s11999-011-2061-1 . ПМК 3270176 . ПМИД 21909850 .
- ^ Widjicks CA, Brand EJ, Nuckley DJ, Johansen S, LaPrade RF, Engebretsen L (2010). «Биомеханическая оценка медиальной реконструкции коленного сустава со сравнением биодеградируемых интерференционных винтовых конструкций и оптимизацией с помощью кортикальной кнопки». Хирургия коленного сустава Sports Traumatol Arthrosc . 18 (11): 1532–1541. дои : 10.1007/s00167-010-1127-z . ПМИД 20563561 . S2CID 2438119 .