Заживление костей

Заживление костей или заживление переломов – это пролиферативный физиологический процесс, при котором организм способствует заживлению перелома кости .
Как правило, лечение переломов костей заключается в том, что врач восстанавливает (подталкивает) смещенные кости на место путем перемещения с применением анестезии или без нее, стабилизации их положения, чтобы способствовать сращению, а затем ждет, пока произойдет естественный процесс заживления кости.
Было обнаружено, что адекватное потребление питательных веществ существенно влияет на целостность заживления перелома. [ 1 ] Факторами, влияющими на заживление, являются возраст, тип кости, медикаментозная терапия и ранее существовавшая патология костей. Роль заживления кости заключается в создании новой кости без рубцов, которые наблюдаются в других тканях, что может привести к структурной слабости или деформации. [ 2 ]
От угла вывиха или перелома может зависеть процесс всей регенерации кости. Хотя формирование кости обычно охватывает весь процесс заживления, в некоторых случаях костный мозг внутри перелома заживает за две или менее недели до финальной фазы ремоделирования. [ нужна ссылка ]
Хотя иммобилизация и хирургическое вмешательство могут облегчить заживление, в конечном итоге перелом заживает посредством физиологических процессов. Процесс заживления в основном определяется надкостницей ( соединительнотканной оболочкой , покрывающей кость). Надкостница является одним из источников клеток-предшественников, которые развиваются в хондробласты и остеобласты , необходимые для заживления кости. Другими источниками клеток-предшественников являются костный мозг (если он присутствует), эндост , мелкие кровеносные сосуды и фибробласты . [ 3 ]
Первичное исцеление
[ редактировать ]Первичное заживление (также известное как прямое заживление) требует правильной анатомической репозиции , которая является стабильной и без образования разрывов. Такое заживление требует только ремоделирования пластинчатой кости, гаверсовых каналов и кровеносных сосудов без образования костной мозоли . Этот процесс может занять от нескольких месяцев до нескольких лет. [ 4 ]
Контактное исцеление
[ редактировать ]При величине зазора между концами костей менее 0,01 мм и межфрагментарной деформации менее 2% возможно контактное заживление. В этом случае поперек линий перелома образуются режущие конусы, состоящие из остеокластов, образующие полости со скоростью 50–100 мкм/день. Остеобласты заполняют полости гаверсовой системы. Это вызывает образование пластинчатой кости, ориентированной продольно вдоль длинной оси кости. Образуются кровеносные сосуды, пронизывающие гаверсову систему. Ремоделирование пластинчатой кости приводит к заживлению без образования костной мозоли . [ 4 ]
Заживление пробелов
[ редактировать ]Если щель перелома составляет от 800 мкм до 1 мм, перелом заполняется остеобластами, а затем пластинчатой костью, ориентированной перпендикулярно оси кости. Этот первоначальный процесс занимает от трех до восьми недель. Перпендикулярная ориентация пластинчатой кости слабая, поэтому требуется вторичная костная реконструкция, чтобы переориентировать пластинчатую кость в продольном направлении. [ 4 ]
Вторичное исцеление
[ редактировать ]Вторичное заживление (также известное как непрямое заживление перелома) является наиболее распространенной формой заживления кости. Обычно он состоит только из эндохондрального окостенения . Иногда внутримембранозное окостенение происходит вместе с эндохондральным оссификацией. Внутримембранозное окостенение, опосредованное периостальным слоем кости, происходит с образованием костной мозоли . При эндохондральном оссификации отложение кости происходит только после минерализованного хряща. [ нужна ссылка ] Этот процесс заживления происходит, когда перелом лечат консервативно с использованием ортопедической гипсовой повязки или иммобилизации, внешней или внутренней фиксации . [ 4 ]
Реакция
[ редактировать ]После перелома кости клетки крови скапливаются рядом с местом травмы. Вскоре после перелома кровеносные сосуды сужаются, останавливая дальнейшее кровотечение. В течение нескольких часов внесосудистые клетки крови образуют сгусток, называемый гематомой. [ 5 ] который действует как шаблон для формирования каллюса. Эти клетки, включая макрофаги , высвобождают медиаторы воспаления, такие как цитокины ( фактор некроза опухоли альфа (TNFα), семейство интерлейкинов-1 (IL-1), интерлейкин 6 (IL-6), 11 (IL-11) и 18 (IL). -18)) и повышают проницаемость капилляров. Пик воспаления приходится на 24 часа и завершается к семи дням. Через рецептор фактора некроза опухоли 1 (TNFR1) и рецептор фактора некроза опухоли 2 TNFα опосредует дифференцировку мезенхимальных стволовых клеток (происходящих из костного мозга ) в остеобласты и хондроциты . Стромально-клеточный фактор 1 (SDF-1) и CXCR4 опосредуют рекрутирование мезенхимальных стволовых клеток. IL-1 и IL-6 являются наиболее важными цитокинами для заживления костей. IL-1 способствует образованию мозолей и кровеносных сосудов. IL-6 способствует дифференцировке остеобластов и остеокластов . [ 4 ] Все клетки внутри тромба дегенерируют и умирают. Внутри этой области фибробласты реплицируются. В течение 7–14 дней они образуют рыхлый агрегат клеток с вкраплениями мелких кровеносных сосудов, известный как грануляционная ткань . [ нужна ссылка ] Остеокласты перемещаются, чтобы реабсорбировать мертвые концы кости, а другая некротическая ткань удаляется. [ 6 ]
Ремонт
[ редактировать ]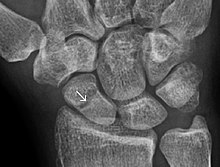
Через семь-девять дней после перелома клетки надкостницы реплицируются и трансформируются. Клетки надкостницы проксимальнее (на ближней стороне) щели перелома развиваются в хондробласты , которые образуют гиалиновый хрящ . Клетки надкостницы дистальнее (в дальнем конце) щели перелома развиваются в остеобласты, которые образуют плетеную кость. [ нужна ссылка ] путем резорбции костной ткани кальцинированного хряща и рекрутирования костных клеток и остеокластов. [ 4 ] Фибробласты внутри грануляционной ткани развиваются в хондробласты, которые также образуют гиалиновый хрящ. Эти две новые ткани растут в размерах, пока не соединятся друг с другом. Эти процессы завершаются образованием новой массы гетерогенной ткани, известной как мозоль перелома . [ нужна ссылка ] Пик образования костной мозоли приходится на 14-й день перелома. [ 4 ] В конечном итоге разрыв перелома закрывается. [ нужна ссылка ]
Следующим этапом является замена гиалинового хряща и плетеной кости пластинчатой костью . Процесс замещения известен как эндохондральная оссификация гиалинового хряща и костная замена плетеной кости. Замещение тканой кости происходит раньше замены гиалинового хряща. Пластинчатая кость начинает формироваться вскоре после минерализации коллагенового матрикса любой ткани. [ нужна ссылка ] На этом этапе процесс индуцируется IL-1 и TNFα. [ 4 ] Минерализованный матрикс пронизан микрососудами и многочисленными остеобластами. Остеобласты формируют новую пластинчатую кость на недавно обнаженной поверхности минерализованного матрикса. Эта новая пластинчатая кость имеет форму трабекулярной кости . В конце концов, вся ткань кости и хряща исходной мозоли перелома заменяется трабекулярной костью, восстанавливая большую часть первоначальной прочности кости. [ нужна ссылка ]
Ремоделирование
[ редактировать ]Ремоделирование начинается уже через три-четыре недели после перелома и может занять от 3 до 5 лет. [ 4 ] В результате процесса трабекулярная кость заменяется компактной костью . Трабекулярная кость сначала резорбируется остеокластами, образуя неглубокую ямку резорбции, известную как «лакуна Хошипа». Затем остеобласты откладывают компактную кость в ямке резорбции. В конце концов, мозоль перелома преобразуется в новую форму, которая точно повторяет первоначальную форму и прочность кости. Этот процесс может быть достигнут за счет формирования электрической полярности при частичной нагрузке на длинную кость; [ нужна ссылка ] где электроположительная выпуклая поверхность и электроотрицательная вогнутая поверхность активируют остеокласты и остеобласты соответственно. [ 4 ] Этот процесс можно ускорить с помощью некоторых синтетических инъекционных биоматериалов, таких как Cerament , которые обладают остеокондуктивным действием и способствуют заживлению костей. [ нужна ссылка ]
Препятствия
[ редактировать ]
- Плохое кровоснабжение, что приводит к гибели остеоцитов. Гибель костных клеток также зависит от степени перелома и нарушения гаверсовой системы.
- Состояние мягких тканей. Мягкие ткани между концами костей затрудняют заживление.
- Питание и медикаментозная терапия. Плохое общее состояние здоровья снижает скорость выздоровления. Лекарства, которые ослабляют воспалительную реакцию, также препятствуют заживлению.
- Инфекция. Уводит воспалительную реакцию от лечения к борьбе с инфекцией.
- Возраст. Молодая кость срастается быстрее, чем взрослая.
- Ранее существовавшие злокачественные новообразования костей.
- Механические факторы, такие как кость, не выровненная, слишком большое или слишком малое движение. Излишняя подвижность может разрушить соединительную мозоль, препятствуя сращению; но замечено, что небольшое биомеханическое движение улучшает образование костной мозоли. [ 6 ]
Осложнения
[ редактировать ]К осложнениям заживления переломов относятся:
- Инфекция: это наиболее частое осложнение переломов, преимущественно возникающее при открытых переломах. Посттравматическая раневая инфекция является наиболее частой причиной хронического остеомиелита у больных. Остеомиелит также может возникнуть после хирургической фиксации перелома. [ 8 ]
- Несращение : отсутствие прогрессирования заживления в течение шести месяцев после перелома. Части перелома остаются разделенными, что может быть вызвано инфекцией и/или недостатком кровоснабжения (ишемия) кости. [ 9 ] Различают два типа несращения: атрофическое и гипертрофическое. Гипертрофический вариант предполагает образование избыточной мозоли, приводящей к склерозированию концов костей, вызывая радиологический вид «слоновьей стопы». [ 6 ] из-за чрезмерной подвижности концов перелома, но достаточного кровоснабжения. [ 4 ] Атрофическое несращение приводит к реабсорбции и округлению концов кости. [ 6 ] вследствие недостаточного кровоснабжения и чрезмерной подвижности концов кости. [ 4 ]
- Неправильное сращение : заживление происходит, но зажившая кость имеет «угловую деформацию, трансляцию или ротационное выравнивание, требующее хирургической коррекции». Это чаще всего встречается в длинных костях, таких как бедренная кость. [ 10 ]
- Отсроченное сращение: время заживления варьируется в зависимости от места перелома и возраста пациента. Замедленное сращение характеризуется «сохранением линии перелома и скудностью или отсутствием образования костной мозоли» на рентгенограмме. Заживление все еще происходит, но гораздо медленнее, чем обычно. [ 9 ]
Галерея
[ редактировать ]-
Коллагеновые волокна переплетенной кости
-
Остеокласт имеет множество ядер в «пенистой» цитоплазме.
-
Светлая микрофотография декальцинированной губчатой кости, на которой видны остеобласты, образующие новую костную ткань, содержащую два остеоцита, внутри ямки резорбции.
Рентгенологические сроки у детей раннего возраста
[ редактировать ]При медицинской визуализации вторичное заживление костей с течением времени у маленьких детей проявляется следующими особенностями:
| Разрешение мягких тканей | 7–10 дней (или 2–21 день) |
| Увеличение разрыва | 4–6 недель (56%) |
| Периостальная реакция | 7 дней – 7 недель |
| Маргинальный склероз | 4–6 недель (85%) |
| Первая мозоль | 4–7 недель (100%) |
| Радиоплотность каллуса > коры | 13 недель (90%) |
| Мостовая мозоль | 2,6 – 13 недель |
| Периостальное включение | 14 недель |
| Ремоделирование | 9 недель (50%) |
Сноски
[ редактировать ]- ^ Карпузос, А.; Диамантис, Э.; Фармаки, П.; Савванис, С.; Трупи, Т. (2017). «Питательные аспекты здоровья костей и заживления переломов» . Журнал остеопороза . 2017 : 1–10. дои : 10.1155/2017/4218472 . ПМЦ 5804294 . ПМИД 29464131 .
- ^ Гомес-Баррена Э., Россе П., Лозано Д., Становичи Дж., Эрмталлер К., Гербхард Ф. (январь 2015 г.). «Заживление переломов костей: клеточная терапия при отсроченном сращении и несращении» . Кость . 70 : 93–101. дои : 10.1016/j.bone.2014.07.033 . ПМИД 25093266 .
- ^ Ферретти С., Маттиоли-Бельмонте М. (июль 2014 г.). «Стволовые клетки, полученные из надкостницы, для предложений регенеративной медицины: расширение современных знаний» . Стволовые клетки World J. 6 (3): 266–277. дои : 10.4252/wjsc.v6.i3.266 . ПМЦ 4131269 . ПМИД 25126377 .
- ^ Перейти обратно: а б с д и ж г час я дж к л Ричард, Марселл; Томас А., Эйнхорн (1 июня 2012 г.). «Биология заживления переломов» . Рана . 42 (6): 551–5. doi : 10.1016/j.injury.2011.03.031 . ПМК 3105171 . ПМИД 21489527 .
- ^ «Обзор переломов костей» . Библиотека медицинских концепций Lecturio . Проверено 26 августа 2021 г.
- ^ Перейти обратно: а б с д Тамаш Н., Скамелл Б.Е. (2015). «Принципы костно-суставных травм и их заживления» . Хирургия (Оксфорд) . 33 (1): 7–14. дои : 10.1016/j.mpsur.2014.10.011 .
- ^ Джаррайя, Мохамед; Хаяси, Даичи; Ремер, Фрэнк В.; Крема, Мишель Д.; Диас, Луис; Конлин, Джейн; Марра, Моника Д.; Джомаа, Набиль; Гермази, Али (2013). «Рентгенологически скрытые и тонкие переломы: иллюстрированный обзор» . Радиологические исследования и практика . 2013 : 1–10. дои : 10.1155/2013/370169 . ПМК 3613077 . ПМИД 23577253 .
- ^ Роуботэм, Эмма; Бэррон, Доминик (2009). «Рентгенология осложнений переломов». Ортопедия и травматология . 23 (1): 52–60. дои : 10.1016/j.mporth.2008.12.008 .
- ^ Перейти обратно: а б Джахагирдар, Раджив; Скаммелл, Бриджит Э (2008). «Принципы заживления переломов и нарушения сращения костей». Операция . 27 (2): 63–69. дои : 10.1016/j.mpsur.2008.12.011 .
- ^ Чен, Эндрю Т; Валье, Хизер А. (2016). «Несмежные и открытые переломы нижней конечности: эпидемиология, осложнения и внеплановые процедуры». Рана . 47 (3): 742–747. doi : 10.1016/j.injury.2015.12.013 . ПМИД 26776462 .
- ^ Если в графах не указано иное, ссылка следующая:
- Проссер, Ингрид; Лоусон, Зои; Эванс, Элисон; Харрисон, Сара; Моррис, Сью; Магуайр, Сабина; Кемп, Элисон М. (2012). «График радиологических особенностей заживления переломов у детей раннего возраста» . Американский журнал рентгенологии . 198 (5): 1014–1020. дои : 10.2214/AJR.11.6734 . ПМИД 22528890 .
- Данные взяты из научных исследований, в частности, Ислама и др. где данные противоречат учебникам радиологии:
Ислам, Омар; Соболески, Дон; Саймонс, С.; Дэвидсон, ЛК; Эшворт, Массачусетс; Бабин, Пол (2000). «Развитие и продолжительность рентгенологических признаков заживления костей у детей». Американский журнал рентгенологии . 175 (1): 75–78. дои : 10.2214/ajr.175.1.1750075 . ПМИД 10882250 .
Ссылки
[ редактировать ]- Брайтон, Коннектикут, Хант Р.М. (июнь 1986 г.). «Гистохимическая локализация кальция в мозоли перелома с пироантимонатом калия. Возможная роль митохондриального кальция хондроцитов в кальцификации мозоли». J Bone Joint Surg Am . 68 (5): 703–15. дои : 10.2106/00004623-198668050-00010 . ПМИД 2424916 .
- Брайтон, Коннектикут, Хант Р.М. (июль 1991 г.). «Ранние гистологические и ультраструктурные изменения в мозоль медуллярного перелома». J Bone Joint Surg Am . 73 (6): 832–47. дои : 10.2106/00004623-199173060-00006 . ПМИД 2071617 .
- Брайтон, Коннектикут, Хант Р.М. (май 1997 г.). «Ранние гистологические и ультраструктурные изменения в микрососудах периостальной мозоли». Дж Ортоп Травма . 11 (4): 244–53. дои : 10.1097/00005131-199705000-00002 . ПМИД 9258821 .
- Хэм, Артур В. и Уильям Р. Харрис (1972), «Восстановление и трансплантация кости», Биохимия и физиология кости , Нью-Йорк: Academic Press, стр. 337-399