Здравоохранение в Уганде
Система здравоохранения Уганды состоит из медицинских услуг, предоставляемых государственному сектору, частными поставщиками, а также практикующими врачами традиционной и дополнительной медицины . Это также включает в себя здравоохранение на уровне общин и мероприятия по укреплению здоровья.
Структура системы здравоохранения
[ редактировать ]Некоммерческие поставщики услуг работают на национальном и местном уровне, и 78% из них имеют религиозную основу. [1] В число трех основных поставщиков входят Католическое медицинское бюро Уганды , Протестантское медицинское бюро Уганды и Мусульманское медицинское бюро Уганды . [1] Неправительственные организации стали известными некоммерческими организациями, занимающимися консультированием и лечением ВИЧ/СПИДа. [2] К коммерческим поставщикам услуг относятся клиники и неофициальные аптеки. К официальным поставщикам услуг относятся практикующие врачи и стоматологи, медсестры и акушерки , аптеки и смежные медицинские работники . [2] К традиционным поставщикам услуг относятся травники , духовные целители , традиционные повитухи , гидротерапевты и т. д. [1]
Система здравоохранения Уганды разделена на национальный и районный уровни. На национальном уровне действуют национальные специализированные больницы, региональные специализированные больницы и полуавтономные учреждения, включая Службу переливания крови Уганды, Национальные медицинские склады Уганды , Лаборатории общественного здравоохранения Уганды и Национальную организацию медицинских исследований Уганды (UNHRO). [3] Целью системы здравоохранения Уганды является предоставление национального минимального пакета медицинских услуг. В Уганде действует децентрализованная система здравоохранения с национальным и районным уровнями. [3]
Низшую ступень районной системы здравоохранения составляют сельские бригады здравоохранения (VHT). Это добровольные работники общественного здравоохранения , которые предоставляют преимущественно санитарное просвещение , профилактические услуги и простые лечебные услуги в сообществах. Они представляют собой услуги здравоохранения первого уровня. Следующий уровень — Центр здоровья II — амбулаторное учреждение, которым управляет медсестра. Он рассчитан на обслуживание 5000 человек. Следующим по уровню является Центр здоровья III (HCIII), который обслуживает 10 000 человек и предоставляет в дополнение к услугам HC II стационарные, простые диагностические услуги и услуги по охране здоровья матери . Им управляет врач-клиницист . Над HC III находится Медицинский центр IV, которым управляет врач и который предоставляет хирургические услуги в дополнение ко всем услугам, предоставляемым в HC III. HC IV также предназначен для оказания услуг по переливанию крови и комплексной неотложной акушерской помощи. [4]
Что касается управления, Минздрав в настоящее время реализует Стратегический и инвестиционный план сектора здравоохранения (HSSIP), который является третьей итерацией стратегий сектора здравоохранения. МЗ координирует деятельность заинтересованных сторон и отвечает за планирование, составление бюджета, формулирование политики и регулирование. [5]
Согласно опубликованному в 2006 году отчету, сектором здравоохранения на районном и субрайонном уровне управляет районная группа управления здравоохранением (DHMT). DHMT возглавляет районный специалист по здравоохранению (DHO) и состоит из руководителей различных отделов здравоохранения округа. Главы подрайонов здравоохранения (менеджеры HC IV) включены в DHMT. DHMT наблюдает за оказанием медицинских услуг в округе, обеспечивая согласованность с национальной политикой. Комитету управления медицинскими учреждениями (HUMC), в состав которого входят медицинские работники, гражданское общество и общественные лидеры, поручено связать управление медицинскими учреждениями с потребностями сообщества. [5]
Кроме того, Медицинская ассоциация Уганды (UMA) стремится «предоставлять программы, которые поддерживают социальное обеспечение и профессиональные интересы врачей в Уганде, а также способствуют всеобщему доступу к качественному здравоохранению и медицинскому обслуживанию». [6] Однако неспособность правительства улучшить оплату труда врачей, а также неспособность провести проверку поставок лекарств и другого оборудования в медицинские центры по всей стране привели к забастовке UMA в ноябре 2017 года, фактически парализовав систему здравоохранения Уганды. [7]
Реформы системы здравоохранения
[ редактировать ]В начале 21 века правительство Уганды начало реализацию серии реформ в секторе здравоохранения , которые были направлены на улучшение преобладающих в то время плохих показателей здоровья. Общесекторальный подход (SWAp) был введен в 2001 году для консолидации финансирования здравоохранения. [8] Еще одной реформой спроса, проведенной в том же году, стала отмена платы за пользование услугами государственных медицинских учреждений, что вызвало резкий рост амбулаторной помощи по всей стране. [9] [10]
Децентрализация служб здравоохранения началась в середине 1990-х годов одновременно с более широкой передачей полномочий всей государственной администрации и была закреплена в 1998 году определением подрайона здравоохранения. Реализация концепции медицинского округа продолжалась до начала 2000-х годов. [5]
Чтобы улучшить управление лекарственными средствами и их доступность, правительство Уганды предоставило лекарства частным некоммерческим поставщикам (PNFP). С децентрализацией медицинских услуг была создана «вытягивающая» система, в которой руководителям районов и медицинских учреждений была предоставлена автономия в закупке необходимых им лекарств в необходимых количествах из национальных медицинских складов в пределах заранее установленных финансовых ассигнований . Результатом стала лучшая доступность лекарств. [11]
Эффективность системы здравоохранения
[ редактировать ]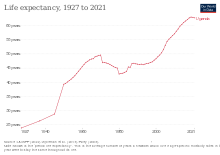
Всесторонний обзор системы здравоохранения Уганды, проведенный в 2011 году USAID, выявил сильные и слабые стороны системы здравоохранения, организованной вокруг шести технических строительных блоков системы здравоохранения , определенных ВОЗ. Таким образом, оценка показала, что, хотя предпринимаются значительные усилия для качественного и количественного улучшения здравоохранения в Уганде, необходимо сделать больше, чтобы сосредоточить внимание на бедных слоях населения, улучшить участие частного коммерческого сектора, повысить эффективность, усилить координацию заинтересованных сторон. , улучшать качество обслуживания и стимулировать пропаганду среди потребителей улучшения здоровья. [12]
Министерство здравоохранения (МЗ) также проводит ежегодную оценку деятельности сектора здравоохранения, в ходе которой оценивается эффективность системы здравоохранения и отслеживается прогресс в реализации UNMHCP. [11] В отчете USAID за 2011 год, посвященном оценке системы здравоохранения Уганды, указывается на тот факт, что UNMHCP часто устанавливает цели и мероприятия для сектора здравоохранения без надлежащего анализа связанных с этим затрат или реализации мер по правильному распределению необходимых ресурсов. [12]
На качество услуг в Уганде влияет ряд факторов, в том числе нехватка медицинских работников и отсутствие доверия к ним, отсутствие необходимого лечения, высокие затраты и большие расстояния до учреждений. [13] В 2009 году опрос, проведенный среди пациентов Уганды, показал снижение эффективности государственных медицинских услуг. На это указали комментарии о плохих санитарных условиях, нехватке специалистов, лекарств и оборудования, длительном времени ожидания, неадекватной профилактической помощи, плохой системе направления, грубости медицинских работников и отсутствии услуг для уязвимых групп населения, таких как бедные и пожилые люди. [13] Качество услуг влияет на использование по-разному, в том числе не позволяет пациентам обращаться за услугами доставки или побуждает их обращаться к традиционным поставщикам услуг, заниматься самолечением и принимать решение не обращаться за официальной помощью или обращаться к частным поставщикам услуг. [13]
Работники здравоохранения
[ редактировать ]В Уганде существует значительная нехватка медицинских работников. Существует политика в области человеческих ресурсов для здравоохранения, которая регулирует набор, расстановку и удержание медицинского персонала. Несмотря на это, нехватка медицинских работников сохраняется. Согласно опубликованному в 2009 году отчету, на каждые 7272 угандийца приходится один врач. Соответствующая статистика для медсестер/акушерок составляет 1:36 810. Дефицит еще сильнее ощущается в сельской местности, где проживает 80 процентов населения, поскольку 70 процентов всех врачей практикуют в городских районах. [14] Существует 61 учреждение, готовящее работников здравоохранения, включая пять медицинских колледжей, двадцать семь смежных медицинских школ и двадцать девять школ медсестер.
местных медицинских работников С 2000-х годов усилилась подготовка . Министерство здравоохранения Уганды реализовало программу обучения деревенских групп здравоохранения (VHT) для подготовки местных медицинских работников, которые соединяют сельские общины с медицинскими учреждениями и помогают в распространении профилактических знаний о малярии , пневмонии , глистных инвазиях, диарее и забытых тропических болезнях . [17] VHT также помогли в кампаниях по охране здоровья и надзоре за болезнями. Неправительственные организации, такие как Health Child Uganda и Omni Med, также работают с Министерством здравоохранения над обучением и поддержанием VHT. [18]
Оценка способностей VHT привела к созданию программы работников здравоохранения (CHEW), которая предполагает годовую подготовку медицинских работников во всех округах страны. [17] В отличие от VHT, CHEW будут обладать повышенными навыками в удовлетворении медицинских потребностей своих сообществ и будут базироваться на уровне Центра здоровья II. [17] Программу CHEW планируется реализовать в 2017 и 2018 годах. [17]
Финансирование здравоохранения
[ редактировать ]Общие государственные и частные расходы на здравоохранение на душу населения в 2013 году составили 59 долларов США. [15] Государственное финансирование здравоохранения в 2013 году составило 4,3 процента ВВП. [16] значительно ниже целевого показателя в 15 процентов, установленного в Абуджийской декларации 2001 года . [17] См. также Здоровье в Уганде.
Предоставление услуг
[ редактировать ]было 3237 медицинских учреждений . В 2006 году в Уганде [ нужна ссылка ] Семьдесят один процент были государственными организациями, 21 процент - некоммерческими организациями и 9 процентов - коммерческими. [ нужна ссылка ] Увеличение вдвое количества государственных и некоммерческих учреждений было в первую очередь обусловлено инициативой правительства по улучшению доступа к услугам. [ нужна ссылка ] Однако 68 процентов этих услуг расположены в столице Кампале и окружающем ее центральном регионе, в то время как сельские районы сталкиваются с острой нехваткой таких учреждений. [ нужна ссылка ]
По данным Национального опроса домохозяйств Уганды за 2012/2013 год, большинство тех, кто обратился за медицинской помощью, сначала посетили частную больницу или клинику (37 процентов) или государственный медицинский центр (35 процентов). Двадцать два процента городского населения пользовались услугами государственных медицинских центров, тогда как в сельской местности эта доля выросла до 39 процентов. Тридцать пять процентов государственных медицинских центров, которые посещали заболевшие, находились в радиусе 5 километров (3 миль) от населения. [18]
Коэффициент рождаемости и планирование семьи
[ редактировать ]Уганда занимает второе место по уровню рождаемости в Восточноафриканском сообществе, уступая только Бурунди. По данным 2014 года, угандийская женщина в среднем за свою жизнь рожает 5,8 детей по сравнению с 7,1 в 1969 году и 6,8 в 2001 году. [19] Повозрастные коэффициенты рождаемости показывают, что пик рождаемости приходится на возраст женщины от 20 до 24 лет, а затем медленно снижается до 34 лет. По данным 2011 года, уровень рождаемости в городских районах (3,8 на одну женщину) был значительно ниже, чем в сельской местности. (6,7 на женщину). [20]
По данным 2012 года, 30 процентов замужних женщин Уганды используют тот или иной метод контрацепции, при этом 26 процентов используют современные методы контрацепции (МКМ), такие как женская и мужская стерилизация , таблетки , внутриматочные спирали , инъекции , имплантаты , мужские презервативы , диафрагма , и метод лактационной аменореи . В 1995 году MCM использовали только 8 процентов замужних женщин Уганды. [20] Существует разрыв между спросом на противозачаточные средства и количеством доступных противозачаточных средств. Несколько организаций предоставляют медицинское просвещение и услуги по контрацепции. [21]
Дородовой уход, роды в учреждениях и послеродовой уход
[ редактировать ]Охват дородовой помощью (ДП) в Уганде в 2011 году был почти всеобщим: более 95 процентов женщин посетили хотя бы один визит. Однако только 48 процентов женщин посетили рекомендованные четыре посещения. Роды в медицинских учреждениях составили около 57 процентов всех родов, что намного ниже числа женщин, посетивших хотя бы один визит в рамках ДРП. Этот процент вырос с 41 процента в период с 2006 по 2011 год. [20]
Лишь одна треть женщин получила послеродовую помощь (ППН) в первые два дня после родов. В 2011 году только два процента матерей прошли осмотр PNC в первый час для всех родов за два года до проведения демографического обследования домохозяйств в Уганде в 2011 году. [20]
Таблица: Тенденции в отдельных показателях СРЗ в Уганде [20]
| Индикатор | 1980 | 1995 | 2000 | 2006 | 2011 |
|---|---|---|---|---|---|
| Роды при участии квалифицированного медицинского персонала (% от общего числа) | 38 | 39 | 42 | 58 | |
| Коэффициент материнской смертности | 435 | 561 | 505 | 435 | 438 |
| Уровень распространенности контрацептивов | 19 | 24 | 30 | ||
| Неудовлетворенная потребность в ФП | 35 | 41 | 34 | ||
| Общий коэффициент рождаемости | 7.1 | 7.1 | 6.9 | 6.7 | 6.2 |
| Распространенность ВИЧ (% взрослого населения) | 10.2 | 7.3 | 6.7 | 7.3 | |
| Процент мужчин (15–59), прошедших обрезание | 25 | 27 |
Сексуальное здоровье
[ редактировать ]На сексуальное здоровье в Уганде влияет распространенность ВИЧ, инфекций, передающихся половым путем (ИППП), плохое обращение за медицинской помощью в отношении ИППП, насилие и калечащие операции на женских половых органах, которые влияют на женскую сексуальность в изолированных общинах в северо-восточной части страны. По состоянию на 2015 год национальный уровень распространенности ВИЧ в Уганде составлял 7,2 процента среди взрослых в возрасте 15–59 лет, что представляет собой рост по сравнению с 6,7 процента в 2005 году. Профилактика теперь включает добровольное мужское обрезание, хотя сексуальное поведение среди обрезанных мужчин требует большего понимания. [22] По состоянию на апрель 2018 года в Уганде проживало около 1 350 000 человек, живущих с ВИЧ/СПИДом . [23]
Уганда является одной из трех стран, где рандомизированные контролируемые исследования были проведены с целью определить, снижает ли добровольное мужское обрезание передачу ВИЧ от женщин к мужчинам. [24]
В Уганде находится Угандийский институт исследования вирусов , исследовательский центр вирусов.
Мужское здоровье
[ редактировать ]Проблемы, затрагивающие мужчин, включая насилие, заболевания, передающиеся половым путем, рак простаты, бесплодие, ВИЧ и неинфекционные заболевания, влияющие на сексуальную активность. Последним вмешательством, которое может улучшить сексуальное здоровье мужчин, является мужское обрезание. [25]
Здоровье матери и ребенка
[ редактировать ]
Уровень материнской смертности на 100 000 рождений в 2015 году составил 343 по сравнению с 420 в 2010 году и 687 в 1990 году. [26] Коэффициент смертности детей в возрасте до пяти лет на 1000 рождений составляет 130, а неонатальная смертность в процентах от смертности детей в возрасте до пяти лет составляет 24. [ нужна ссылка ] В Уганде число акушерок на 1000 живорождений составляет 7, а 1 из 35 — это пожизненный риск смерти для беременных женщин. [ нужна ссылка ]

Ссылки
[ редактировать ]- ^ Перейти обратно: а б с Всемирный банк (2010). «Бюджетное пространство для здравоохранения в Уганде». Серия «Человеческое развитие в Африке» . 186 .
- ^ Перейти обратно: а б ЮСАИД (2012). «Оценка системы здравоохранения Уганды, 2011 г.». Системы здравоохранения .
- ^ Перейти обратно: а б Стивен Маллинга. «Вторая национальная политика здравоохранения: укрепление здоровья населения для улучшения социально-экономического развития», Министерство здравоохранения Уганды, июль 2010 г. (PDF) . Кампала: Всемирная организация здравоохранения (ВОЗ), цитирует Министерство здравоохранения (Уганда) . Архивировано из оригинала . (PDF) 4 марта 2016 г.
- ^ МХУ (2000). «Министерство здравоохранения Уганды: Стратегический план сектора здравоохранения на 2000/01–2004/05 годы» (PDF) . Кампала: Всемирный банк , цитирует Министерство здравоохранения (Уганда) (MHU) . Проверено 16 октября 2016 г.
- ^ Перейти обратно: а б с Ташобья С.; Набьонга Дж.; Муриндва Г.; Кьябаггу Дж.; Рутебемберва Э. (1 января 2006 г.). «Решение проблем децентрализованного предоставления медицинских услуг в Уганде как компонент более широких реформ сектора здравоохранения» . Лондон: Департамент международного развития . Получено 17 октября.
- ^ «Медицинская ассоциация Уганды - О UMA» . www.uma.ug. Проверено 17 ноября 2017 г.
- ^ Окирор, Самуэль (16 ноября 2017 г.). «Уганда поставлена на колени, поскольку забастовка врачей парализует работу системы здравоохранения» . Хранитель . ISSN 0261-3077 . Проверено 17 ноября 2017 г.
- ^ Джеппссон А (декабрь 2002 г.). «Динамика SWAP в децентрализованном контексте: опыт Уганды». Социальные науки и медицина . 55 (11): 2053–2060. дои : 10.1016/s0277-9536(01)00345-8 . ПМИД 12406470 .
- ^ Милен Лагард; Наташа Палмер (2008). «Влияние платы за пользование услугами здравоохранения в странах с низким и средним уровнем дохода: насколько убедительны доказательства?» . Бюллетень Всемирной организации здравоохранения . 86 (11). Женева . Проверено 16 октября 2016 г. [ мертвая ссылка ]
- ^ Кэ Сюй; Дэвид Б. Эванс; Патрик Кадама; Джульетта Набьонга; Питер Огванг Огвал; Ана Милена Агилар (2005). «Отмена платы с пользователей в Уганде: влияние на использование и катастрофические расходы на здравоохранение» (PDF) . Женева: Всемирная организация здравоохранения . Проверено 16 октября 2016 г.
- ^ Перейти обратно: а б Скотт Стюарт (2012). «Оценка системы здравоохранения Уганды, 2011 г.» (PDF) . Вашингтон, округ Колумбия: Агентство США по международному развитию . Проверено 16 октября 2016 г.
- ^ Перейти обратно: а б «ОЦЕНКА СИСТЕМЫ ЗДРАВООХРАНЕНИЯ УГАНДЫ, 2011 Г.» (PDF) . ЮСАИД .
- ^ Перейти обратно: а б с Кигули, Джули (2009). «Расширение доступа к качественному медицинскому обслуживанию для бедных: мнение общества о качественной медицинской помощи в Уганде» . Предпочтения и приверженность пациентов . 3 : 77–85. дои : 10.2147/ppa.s4091 . ПМЦ 2778436 . ПМИД 19936148 .
- ^ Обсерватория кадров здравоохранения Африки (2009 г.). «Профиль страны в области человеческих ресурсов для здравоохранения, документ членов Уганды» . Женева: Всемирная организация здравоохранения . Проверено 16 октября 2016 г.
- ^ Всемирный банк. «Расходы на здравоохранение на душу населения (текущие доллары США)» . Проверено 28 февраля 2016 г. .
- ^ Всемирный банк. «Расходы на здравоохранение, государственные (% ВВП)» . Проверено 28 февраля 2016 г. .
- ^ «Абуджийская декларация: десять лет спустя» . Всемирная организация здравоохранения . Архивировано из оригинала 17 июня 2013 года . Проверено 5 мая 2017 г.
- ^ «Национальное обследование домохозяйств Уганды, 2012–2013 гг.» (PDF) . Кампала: Статистическое бюро Уганды (UBOS). Май 2014 года . Проверено 16 октября 2016 г.
- ^ Всемирный банк (2015). «Коэффициент рождаемости, всего (рождений на одну женщину)» . Всемирный банк . Проверено 12 января 2017 г.
- ^ Перейти обратно: а б с д и UBOS и ICFI (март 2012 г.). «Демографическое и медицинское обследование Уганды, 2011 г.» (PDF) . Кампала и Калвертон, Мэриленд, США: Статистическое бюро Уганды (UBOS) и ICF International Inc. (ИКЧИ) . Проверено 17 октября 2016 г.
- ^ Налвадда, Горретт; Мирембе, Флоренция; Бьямугиша, Джозефат; Факселид, Элизабет (2010). «Стойко высокая рождаемость в Уганде: молодые люди рассказывают о препятствиях и факторах, способствующих использованию противозачаточных средств» . BMC Общественное здравоохранение . 10 (30): 530. дои : 10.1186/1471-2458-10-530 . ПМЦ 2940919 . ПМИД 20813069 .
- ^ Кибира, Саймон Петр; Нансубуга, Элизабет; Тумвезигье, Назарий; Атуямбе, Линн; Макумби, Фредрик (2014). «Различия в рискованном сексуальном поведении и распространенности ВИЧ среди обрезанных и необрезанных мужчин в Уганде: данные перекрестного национального исследования 2011 года» (PDF) . Репродуктивное здоровье . 11 (25): 25. дои : 10.1186/1742-4755-11-25 . ПМЦ 3994333 . ПМИД 24656204 . Проверено 3 сентября 2014 г.
- ^ Посольство США в Уганде (27 апреля 2018 г.). «Правительство США возобновляет обязательства по борьбе с ВИЧ/СПИДом в Уганде» . Кампала: Посольство США в Уганде . Проверено 24 августа 2018 г.
- ^ ВОЗ (июль 2012 г.). «Добровольное медицинское мужское обрезание для профилактики ВИЧ» . Женева: Всемирная организация здравоохранения (ВОЗ). Архивировано из оригинала 6 июня 2013 года . Проверено 16 октября 2016 г.
- ^ ВОЗ (17 октября 2016 г.). «ВИЧ/СПИД: мужское обрезание для профилактики ВИЧ» . Женева: Всемирная организация здравоохранения (ВОЗ). Архивировано из оригинала 14 мая 2007 года . Проверено 17 октября 2016 г.
- ^ «Материнская смертность в Уганде, 1990-2015 гг.» (PDF) . Всемирная организация здравоохранения .