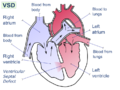
Дефект межжелудочковой перегородки
| Дефект межжелудочковой перегородки | |
|---|---|
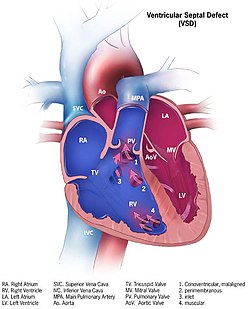 | |
| Иллюстрация, показывающая различные формы дефектов межжелудочковой перегородки. 1. Коновентрикулярный, смещенный 2. Перимембранозный 3. Вход 4. Мускулистый | |
| Специальность | Кардиохирургия |
Дефект межжелудочковой перегородки ( ДМЖП ) – это дефект межжелудочковой перегородки , стенки, разделяющей левый и желудочки сердца правый . Степень открытия может варьироваться от размера штифта до полного отсутствия межжелудочковой перегородки, образуя один общий желудочек. Межжелудочковая перегородка состоит из нижней мышечной и верхней мембранозной частей и интенсивно иннервируется проводящими кардиомиоцитами .
Мембранозная часть, расположенная рядом с атриовентрикулярным узлом , чаще всего поражается у взрослых и детей старшего возраста в США. [ 1 ] Это также тип, который чаще всего требует хирургического вмешательства, что составляет более 80% случаев. [ 2 ]
Мембранозные дефекты межжелудочковой перегородки встречаются чаще, чем мышечные дефекты межжелудочковой перегородки, и являются наиболее распространенной врожденной аномалией сердца. [ 3 ]
Признаки и симптомы
[ редактировать ]Дефект межжелудочковой перегородки при рождении обычно протекает бессимптомно. Обычно оно проявляется через несколько недель после рождения. [ нужна ссылка ]
ДМЖП — врожденный порок сердца бледного цвета, он же шунт слева направо, поэтому признаков цианоза на ранней стадии нет. Однако некорригированный ДМЖП может увеличить легочное сопротивление, что приведет к реверсированию шунта и соответствующему цианозу. [ нужна ссылка ]
- Пансистолический (голосистолический) шум вдоль нижнего левого края грудины (в зависимости от размера дефекта) +/- пальпируемое дрожание (пальпируемая турбулентность кровотока). Тоны сердца в норме. Более крупные ДМЖП могут вызывать парастернальные подъемы и смещение верхушечного толчка (пальпируемое сердцебиение со временем смещается вбок по мере увеличения сердца). Младенец с большим ДМЖП будет плохо развиваться, станет потным и учащенным (дышит быстрее) во время кормления. [ 4 ]
Ограничительные дефекты межжелудочковой перегородки (более мелкие дефекты) сопровождаются более громким шумом и более пальпируемым трепетом (шум IV степени). Более крупные дефекты в конечном итоге могут быть связаны с легочной гипертензией из-за увеличения кровотока. Со временем это может привести к синдрому Эйзенменгера: первоначальный ДМЖП, работавший с шунтом слева направо, теперь становится шунтом справа налево из-за повышенного давления в легочном сосудистом русле.
Причина
[ редактировать ]Врожденные ДМЖП часто сочетаются с другими врожденными заболеваниями, такими как синдром Дауна . [ 5 ] Врожденные пороки сердца, особенно ВСД, являются основной причиной смерти детей с синдромом Дауна в возрасте от рождения до двух лет. [ 6 ]
ДМЖП может образоваться и через несколько дней после инфаркта миокарда. [ 7 ] (сердечный приступ) из-за механического разрыва стенки перегородки до образования рубцовой ткани , когда макрофаги начинают ремоделировать мертвую ткань сердца.
Врожденный ДМЖП может возникнуть в результате нарушения морфогенеза сердца на эмбриональных стадиях. На пятой неделе беременности сердце претерпевает множественные процессы перегородки и формирования правой петли. Вмешательство в последнее приводит к недостаточному движению выводного тракта желудочка влево по атриовентрикулярному каналу , что, в свою очередь, может привести к ДМЖП или, в самых крайних случаях, к двойному выходному оттоку правого желудочка с одним. [ 8 ] [ 9 ]
Дефект межжелудочковой перегородки возникает, когда верхняя часть межжелудочковой перегородки, разделяющая правый и левый желудочки сердца, не развивается полностью. Правый желудочек перекачивает кровь в легкие, чтобы получить кислород, а левый желудочек перекачивает кровь в остальную часть тела, чтобы обеспечить кислородом ткани. Дефект межжелудочковой перегородки приводит к смешиванию крови, богатой кислородом, с кровью, бедной кислородом, что увеличивает нагрузку на сердце и легкие. [ 10 ]
Патофизиология
[ редактировать ]Во время сокращения желудочков или систолы часть крови из левого желудочка попадает в правый желудочек, проходит через легкие и снова попадает в левый желудочек через легочные вены и левое предсердие. Это имеет два чистых эффекта. Во-первых, кольцевой рефлюкс крови вызывает объемную перегрузку левого желудочка. Во-вторых, поскольку левый желудочек обычно имеет гораздо более высокое систолическое давление (~ 120 мм рт. ст.), чем правый желудочек (~ 20 мм рт. ст.), утечка крови в правый желудочек, следовательно, повышает давление и объем правого желудочка, вызывая легочную гипертензию и связанную с ней легочную гипертензию. симптомы.
В серьезных случаях давление в легочной артерии может достигать уровня, равного системному давлению. Это меняет шунт слева направо, так что кровь затем течет из правого желудочка в левый, что приводит к цианозу , поскольку кровь минует легкие для насыщения кислородом. [ 11 ]
Этот эффект более заметен у пациентов с более крупными дефектами, у которых может наблюдаться одышка, плохое питание и задержка развития в младенчестве. Пациенты с меньшими дефектами могут протекать бессимптомно. Существуют четыре различных дефекта перегородки: наиболее часто встречаются перимембранозные, реже выходные, атриовентрикулярные и мышечные. [ 12 ]
Диагностика
[ редактировать ]
ДМЖП можно обнаружить при аускультации сердца . Классически ДМЖП вызывает патогномоничный голо- или пансистолический шум . Аускультация обычно считается достаточной для обнаружения значимого ДМЖП. Шум зависит от аномального тока крови из левого желудочка через ДМЖП в правый желудочек. Если между левым и правым желудочками нет большой разницы в давлении, то поток крови через ДМЖП будет не очень велик и ДМЖП может молчать. Такая ситуация возникает а) у плода (когда давление в правом и левом желудочке практически одинаково), б) в течение короткого времени после рождения (до снижения давления в правом желудочке) и в) как позднее осложнение нелеченного ДМЖП. Подтверждение аускультации сердца можно получить с помощью неинвазивного УЗИ сердца ( эхокардиографии ). Для более точного измерения желудочкового давления катетеризацию сердца можно провести .
Классификация
[ редактировать ]Хотя существует несколько классификаций ДМЖП, наиболее общепринятой и унифицированной классификацией является «Номенклатура и база данных врожденной хирургии сердца». [ 13 ] Классификация основана на расположении ДМЖП на правожелудочковой поверхности межжелудочковой перегородки и выглядит следующим образом:
Несколько
[ редактировать ]Тип 1
[ редактировать ]Тип 1 – субаортальный.
Тип 2
[ редактировать ]- Тип 2 также известен как перимембранозный, парамембранозный, коновентрикулярный, мембранозный дефект перегородки и субаортальный.
- Самый распространенный сорт встречается в 70%
Тип 3
[ редактировать ]Тип 3, также известный как входной (или тип АВ-канала).
- Обычно ассоциируется с дефектом атриовентрикулярной перегородки , встречается примерно у 5%
Тип 4
[ редактировать ]Тип 4, также известный как мышечный (трабекулярный).
- Расположен в мышечной перегородке, встречается в 20%. В зависимости от расположения можно снова подразделить на переднюю, апикальную, заднюю и среднюю части.
Тип: Гербоде
[ редактировать ]Тип: Гербоде, также известный как связь левого желудочка с правым предсердием.
- Из-за отсутствия атриовентрикулярной перегородки.
-
Анатомический вид сердца правого желудочка и правого предсердия на примере дефектов межжелудочковой перегородки
-
Дефект межжелудочковой перегородки
-
На рисунке А показана структура и кровоток внутри нормального сердца. На рисунке B показаны два распространенных места дефекта межжелудочковой перегородки. Дефект позволяет богатой кислородом крови из левого желудочка смешиваться с бедной кислородом кровью в правом желудочке.
Уход
[ редактировать ]
Большинство случаев не нуждаются в лечении и заживают в течение первых лет жизни. Лечение консервативное или хирургическое. Меньшие врожденные ДМЖП часто закрываются сами по себе по мере роста сердца, и в таких случаях их можно лечить консервативно. В некоторых случаях может потребоваться хирургическое вмешательство, то есть при следующих показаниях:
- Неспособность застойной сердечной недостаточности реагировать на лекарства
- ДМЖП со стенозом легочной артерии
- Большой ДМЖП с легочной гипертензией
- ВСД с аортальной регургитацией
Для хирургической процедуры аппарат искусственного кровообращения требуется срединная стернотомия и выполняется . Чрескожные эндоваскулярные процедуры менее инвазивны и могут выполняться на работающем сердце, но подходят только некоторым пациентам. Ремонт большинства ДМЖП осложняется тем, что проводящая система сердца находится в непосредственной близости.
Дефект межжелудочковой перегородки у младенцев первоначально лечат медикаментозно с помощью сердечных гликозидов (например, дигоксина 10–20 мкг/кг в день), петлевых диуретиков (например, фуросемида 1–3 мг/кг в день) и ингибиторов АПФ (например, каптоприла 0,5– 2 мг/кг в день).
Транскатетерное закрытие
[ редактировать ]Для закрытия некоторых ДМЖП можно использовать устройство, известное как мышечный окклюдер ДМЖП Amplatzer. [ 14 ] Первоначально он был одобрен в 2009 году. [ 14 ] Кажется, он работает хорошо и безопасно. [ 14 ] Стоимость также ниже, чем операция на открытом сердце. [ 14 ] Устройство вводится через небольшой разрез в паху. [ 15 ]
Было показано, что перегородочный окклюдер Amplatzer полностью закрывает дефект желудочка в течение 24 часов после установки. [ 16 ] Имеет низкий риск эмболии после имплантации. [ 17 ] После процедуры была обнаружена некоторая регургитация трехстворчатого клапана, которая могла быть вызвана диском правого желудочка. [ 16 ] Поступали сообщения о том, что перегородочный окклюдер Amplatzer может вызвать опасную для жизни эрозию тканей внутри сердца. [ 18 ] Это происходит у одного процента людей, которым имплантировано устройство, и требует немедленной операции на открытом сердце. [ 18 ] Эта эрозия возникает из-за неправильного размера устройства, в результате чего оно оказывается слишком большим для дефекта, что приводит к трению ткани перегородки и эрозии. [ 18 ]
Операция
[ редактировать ]Хирургическое закрытие перимембранозного ДМЖП проводят в режиме искусственного кровообращения с остановкой ишемии. Больных обычно охлаждают до 28 градусов. Чрескожное закрытие этих дефектов устройством редко выполняется в США из-за сообщений о случаях полной блокады сердца как с ранним, так и с поздним началом после закрытия устройства, предположительно вторичной по отношению к травме АВ-узла устройством.
Хирургическое воздействие осуществляется через правое предсердие. Перегородочную створку трехстворчатого клапана отводят или рассекают, чтобы обнажить края дефекта.
Доступны несколько материалов пластыря, включая нативный перикард, бычий перикард, ПТФЭ ( Gore-Tex или Impra) или дакрон.
Техника наложения швов включает горизонтальные матрацные швы и поточные полипропиленовые швы.
Критическое внимание необходимо, чтобы избежать повреждения проводящей системы, расположенной на левой желудочковой стороне межжелудочковой перегородки рядом с сосочковой мышцей конуса. Необходимо соблюдать осторожность, чтобы не повредить аортальный клапан швами.
После завершения восстановления сердце подвергается интенсивной деаэрации путем стравливания крови через участок аортальной кардиоплегии и введения углекислого газа в операционное поле для вытеснения воздуха.
Интраоперационная чреспищеводная эхокардиография используется для подтверждения надежного закрытия ДМЖП, нормальной функции аортального и трехстворчатого клапанов, хорошей функции желудочков и удаления всего воздуха из левых отделов сердца.
Грудина, фасция и кожа закрываются, при этом под фасцию может быть помещен катетер для местного анестетика для улучшения контроля послеоперационной боли.
Множественные мышечные ДМЖП сложно закрыть; добиться полного закрытия можно с помощью флуоресцеинового красителя . [ 19 ]
Эпидемиология
[ редактировать ]ДМЖП являются наиболее распространенными врожденными пороками сердца. Их обнаруживают у 30-60% всех новорожденных с врожденным пороком сердца, или примерно у 2-6 на 1000 родившихся. Во время формирования сердца, когда сердце начинает жизнь в виде полой трубки, оно начинает разделяться, образуя перегородки. Если этого не происходит должным образом, это может привести к тому, что в межжелудочковой перегородке останется отверстие. Являются ли все эти дефекты истинными пороками сердца или некоторые из них являются нормальными явлениями, остается спорным, поскольку большинство трабекулярных ДМЖП закрываются спонтанно. [ 20 ] Проспективные исследования показывают распространенность трабекулярных ДМЖП, закрывающихся вскоре после рождения, в 80-90% случаев в пределах 2-5 на 100 рождений. [ 21 ] [ 22 ]
Известные люди, у которых был дефект межжелудочковой перегородки
[ редактировать ]- Мадхубала (1933–69), индийская актриса. Умер в 36 лет. [ 23 ]
- XXXTentacion (1998–2018), американский рэпер и автор песен. Убит в возрасте 20 лет. [ 24 ]
- Аса Хартфорд (1950 г.р.), еще жив
См. также
[ редактировать ]- Дефект межпредсердной перегородки
- Дефект атриовентрикулярной перегородки
- Сердечный выброс
- Врожденный порок сердца
- Звуки сердца
- Легочная гипертензия
Ссылки
[ редактировать ]- ^ Тейлор, Майкл Д. (2 февраля 2019 г.). «Мышечный дефект межжелудочковой перегородки» . Эмедицина . Медскейп.
- ^ Уэйт, Дэвид Дж.; Бача, Эмиль А.; Кахана, Мэделин; Цао, Ци-Лин; Хайтшмидт, Мэри; Хиджази, Зияд М. (март 2002 г.). «Катетерная терапия дефектов межжелудочковой перегородки «швейцарский сыр» с использованием мышечного окклюдера ДМЖП Amplatzer». Катетеризация и сердечно-сосудистые вмешательства . 55 (3): 355–361. дои : 10.1002/ccd.10124 . ПМИД 11870941 . S2CID 23602868 .
- ^ Хоффман, Дж.И.; Каплан, С. (2002). «Заболеваемость врожденными пороками сердца» . Журнал Американского колледжа кардиологов . 39 (12): 1890–900. дои : 10.1016/S0735-1097(02)01886-7 . ПМИД 12084585 .
- ^ Кэмерон П. и др.: Учебник по детской неотложной медицине. стр. 116-117 [Эльзевир, 2006]
- ^ Уэллс, Г.Л.; Баркер, SE; Финли, Южная Каролина; Колвин, EV; Финли, Вашингтон (1994). «Врожденный порок сердца у детей раннего возраста с синдромом Дауна». Южный медицинский журнал . 87 (7): 724–7. дои : 10.1097/00007611-199407000-00010 . ПМИД 8023205 . S2CID 31622875 .
- ^ Бенхауреш, С; Диргил, А; Хаммири, А.Е. (2016). «Врожденный порок сердца и синдром Дауна: различные аспекты подтвержденной связи» . Кардиоваск J Афр . 27 (5): 287–290. дои : 10.5830/CVJA-2016-019 . ПМК 5370349 . ПМИД 27805241 .
- ^ Шумахер, Курт Р. «Дефект межжелудочковой перегородки» . НИЗ и Национальная медицинская библиотека США . МедлайнПлюс.
- ^ Ламерс, Воутер Х.; Мурман, Антон FM (26 июля 2002 г.). «Сердечная перегородка - поздний вклад эмбрионального первичного миокарда в морфогенез сердца» . Исследование кровообращения . 91 (2): 93–103. дои : 10.1161/01.RES.0000027135.63141.89 . ПМИД 12142341 .
- ^ Гиттенбергер-де Гроот, Адриана К.; Бартелингс, Марго М.; Деруитер, Марко К.; Пельманн, Роберт Э. (1 февраля 2005 г.). «Основы сердечного развития для понимания врожденных пороков сердца» . Педиатрические исследования . 57 (2): 170. doi : 10.1203/01.PDR.0000148710.69159.61 . ПМИД 15611355 .
- ^ «Врожденные пороки сердца. Что такое врожденные пороки сердца? | NHLBI, NIH» . 24 марта 2022 г.
- ^ Кумар и Кларк, 2009 г.
- ^ Манчини, Мэри С. (20 июня 2018 г.). «Хирургия дефекта межжелудочковой перегородки у детей» . Эмедицина . Медскейп.
- ^ Джейкобс, Джеффри; Маврудис, Константин (март 2000 г.). «Проект номенклатуры и базы данных врожденной кардиохирургии: дефект межжелудочковой перегородки». Энн Торак Сург . 69 (3): 25–35. дои : 10.1016/S0003-4975(99)01270-9 . ПМИД 10798413 .
- ^ Перейти обратно: а б с д Фу, Ю.К. (февраль 2011 г.). «Транскатетерное устройство для закрытия мышечного дефекта межжелудочковой перегородки» . Педиатрия и неонатология . 52 (1): 3–4. дои : 10.1016/j.pedneo.2010.12.012 . ПМИД 21385649 .
- ^ Перегородочный окклюдер Amplatzer. (2013) Управление по контролю за продуктами и лекарствами США . Получено 26 февраля 2014 г. с https://www.fda.gov/MedicalDevices/ProductsandMedicalProcedures/DeviceApprovalsandClearances/Recently-ApprovedDevices/ucm083978.htm .
- ^ Перейти обратно: а б Шкутник; и др. (2007). «Использование мышечного окклюдера дефекта межжелудочковой перегородки Amplatzer для закрытия перимембранозных дефектов межжелудочковой перегородки» . Сердце . 93 (3): 355–358. дои : 10.1136/hrt.2006.096321 . ПМЦ 1861424 . ПМИД 16980519 .
- ^ Фернандо Раджив; и др. (2013). «Закрытие открытого артериального протока с использованием устройства для закрытия дефекта межжелудочковой перегородки Amplatzer». Экспериментальная и клиническая кардиология . 18 (1): е50–е54.
- ^ Перейти обратно: а б с Редкие случаи серьезной эрозии, связанные с окклюдером межпредсердной перегородки St. Jude Amplatzer (ASO). (2013, 17 октября). Управление по контролю за продуктами и лекарствами США . Получено 26 февраля 2014 г. с https://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/ucm371145.htm .
- ^ Мэтью, Томас (2014). «Использование флуоресцеинового красителя для выявления остаточных дефектов». Энн Торак Сург . 97 (1): е27-8. дои : 10.1016/j.athoracsur.2013.10.059 . ISSN 0003-4975 . ПМИД 24384220 .
- ^ Меберг, А; Оттерстад, JE; Фрёланд, Г; Сёрланд, С; Ниттер-Хауге, С. (1994). «Рост заболеваемости дефектами межжелудочковой перегородки, вызванный повышением уровня обнаружения». Акта Педиатрика . 83 (6): 653–657. дои : 10.1111/j.1651-2227.1994.tb13102.x . ПМИД 7919765 . S2CID 30244380 .
- ^ Хираиси, С; Агата, Ю; Новатари, М; Огучи, К; Мисава, Х; Хирота, Х; Фуджино, Н.; Хоригучи, Ю; Яширо, К; Накаэ, С. (март 1992 г.). «Заболеваемость и естественное течение трабекулярного дефекта межжелудочковой перегородки: двумерная эхокардиография и цветное допплеровское исследование» . Журнал педиатрии . 120 (3): 409–15. дои : 10.1016/s0022-3476(05)80906-0 . ПМИД 1538287 .
- ^ Роген, Натан; Ду, Чжун-Донг; Барак, Мила; Насер, Надим; Гершковиц, Сильвия; Милгрэм, Эллиот (15 ноября 1995 г.). «Высокая распространенность мышечного дефекта межжелудочковой перегородки у новорожденных» . Журнал Американского колледжа кардиологов . 26 (6): 1545–1548. дои : 10.1016/0735-1097(95)00358-4 . ПМИД 7594083 .
- ^ «Синдром голубого ребенка» . Декан Вестник . 25 сентября 2015 года . Проверено 15 июля 2022 г.
- ^ Рейсс, Джонатан (9 июня 2020 г.). Посмотри на меня! . Книги Хачетта. п. 1. ISBN 978-0-306-84541-3 . Проверено 28 октября 2022 г.