Легочная гипертензия
| Легочная гипертензия | |
|---|---|
| Другие имена | Легочная артериальная гипертензия, [1] синдром Айерзы [2] |
 | |
| Легочная гипертензия | |
| Специальность | Пульмонология , кардиология |
| Симптомы | Боль в груди, усталость. [3] |
| Обычное начало | от 20 до 60 лет [4] |
| Продолжительность | Долгосрочная перспектива [1] |
| Причины | Неизвестный [1] |
| Факторы риска | Семейный анамнез, тромбоэмболия легочной артерии , ВИЧ/СПИД , серповидноклеточная анемия , употребление кокаина , ХОБЛ , апноэ во сне , проживание на больших высотах [5] [4] |
| Метод диагностики | После исключения других потенциальных причин [1] |
| Уход | Поддерживающая терапия , различные лекарства, трансплантация легких [1] [6] |
| Медикамент | Эпопростенол , трепростинил , илопрост , бозентан , амбризентан , мацитентан , силденафил [1] |
| Частота | 1000 новых случаев в год (США) [2] |
Легочная гипертензия ( ЛГ или ЛГТН ) — состояние повышенного артериального давления в артериях легких . [7] Симптомы включают одышку , обмороки , усталость, боль в груди, отеки ног и учащенное сердцебиение . [7] [2] Это состояние может затруднить физические упражнения. [7] Начало обычно постепенное. [8] если среднее легочное артериальное давление превышает 20 мм рт Согласно определению, принятому на 6-м Всемирном симпозиуме по легочной гипертензии в 2018 году, у пациента считается легочная гипертензия , . ) больше 3 единиц древесины.
Причина часто неизвестна. [1] Факторы риска включают семейный анамнез, предшествующую легочную эмболию (тромбы в легких), ВИЧ/СПИД , серповидноклеточную анемию , кокаина употребление , хроническую обструктивную болезнь легких , апноэ во сне , проживание на большой высоте и проблемы с митральным клапаном . [5] [4] Основной механизм обычно включает и последующее ремоделирование артерий легких воспаление . [5] Диагностика предполагает сначала исключение других потенциальных причин. [1]
По состоянию на 2022 год [update] Лекарства от легочной гипертензии не существовало, [6] хотя исследования по поиску лекарства продолжаются. Лечение зависит от типа заболевания. [6] ряд вспомогательных мер, таких как кислородная терапия , диуретики и лекарства, препятствующие свертыванию крови . Может быть использован [1] Лекарства, специально используемые для лечения легочной гипертензии, включают эпопростенол , трепростинил , илопрост , бозентан , амбризентан , мацитентан , а также силденафил , тадалафил, селексипаг, риоцигуат. [1] Трансплантация легких может быть вариантом в тяжелых случаях. [6]
Частота встречаемости оценивается в 1000 новых случаев в год в США. [4] [2] Женщины страдают чаще, чем мужчины. [2] Начало заболевания обычно приходится на возраст от 20 до 60 лет. [4] Легочная гипертензия была выявлена Эрнстом фон Ромбергом в 1891 году. [9] [1]
Классификация [ править ]
По классификации ВОЗ выделяют 5 групп ЛГ, из которых I группа (легочная артериальная гипертензия) подразделяется на I'' и I'' классы. [10] [11] Систему классификации ВОЗ в 2022 году (с адаптацией более поздних рекомендаций ESC/ERS, выделенных курсивом) можно резюмировать следующим образом: [11] [12]
Группа ВОЗ I – Легочная артериальная гипертензия (ЛАГ)
- Вызвано сужением и утолщением крошечных артерий легких. [13]
- идиопатический (в некоторых случаях наследственный) В большинстве случаев [13]
- Наследственный ( BMPR2 , ALK1 , SMAD9 , кавеолин 1 , KCNK3 ) мутации
- Вызванное наркотиками и токсинами (например, метамфетамина , амфетамина или кокаина) употребление [14] )
- Сопутствующие состояния: Заболевания соединительной ткани , ВИЧ-инфекция , Портальная гипертензия , Врожденные пороки сердца , Шистосомоз.
Группа ВОЗ I' – Легочная веноокклюзионная болезнь (ЛВОД), легочный капиллярный гемангиоматоз (ЛКГ)
- идиопатический
- Наследственный ( мутации EIF2AK4 )
- Наркотики, токсины и радиационно-индуцированные
- Сопутствующие состояния: заболевания соединительной ткани, ВИЧ-инфекция.
Группа ВОЗ I» – Стойкая легочная гипертензия новорожденного .
Группа ВОЗ II – Легочная гипертензия, вторичная по отношению к левых отделов сердца пороку
- левого желудочка Систолическая дисфункция
- левого желудочка Диастолическая дисфункция
- Клапанная болезнь сердца
- Врожденная/приобретенной обструкция притока/оттока левых отделов сердца и врожденная кардиомиопатия
- Врожденный/приобретенный стеноз легочных вен
Группа ВОЗ III – Легочная гипертензия вследствие заболевания легких , хронической гипоксии.
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Интерстициальное заболевание легких
- смешанного рестриктивного и обструктивного характера. Заболевания легких
- Нарушение дыхания во сне
- Альвеолярные гиповентиляционные расстройства
- Хроническое пребывание на большой высоте
- Аномалии развития
Группа ВОЗ IV – хроническая артериальная обструкция
- Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ)
- Другие обструкции легочной артерии
- Ангиосаркома или другая опухоль в кровеносных сосудах
- Артериит
- легочной артерии Врожденный стеноз
- Паразитарная инфекция ( гидатидоз )
Группа V ВОЗ – Легочная гипертензия с неясными или многофакторными механизмами.
- Гематологические заболевания : хроническая гемолитическая анемия (в т.ч. серповидно-клеточная анемия ).
- Системные заболевания : саркоидоз , лангергансклеточный гистиоцитоз легких : лимфангиолейомиоматоз , нейрофиброматоз , васкулит.
- Метаболические нарушения : болезнь накопления гликогена , болезнь Гоше , заболевания щитовидной железы.
- Прочие: опухолевая тромботическая микроангиопатия легких, фиброзирующий медиастинит , хроническая почечная недостаточность , сегментарная легочная гипертензия (легочная гипертензия, ограниченная одной или несколькими долями легких . )
Признаки и симптомы [ править ]
К симптомам легочной гипертензии относятся следующие: [3] [12] [15]
- Одышка
- Усталость
- Боль в груди
- Сердцебиение ( сердцебиения ) учащение
- Боль в животе справа
- Плохой аппетит
- Легкомысленность
- Обморок
- Отек (ноги/лодыжки)
- Цианоз
Менее распространенные признаки/симптомы включают непродуктивный кашель, тошноту и рвоту, вызванные физической нагрузкой. [12] может наблюдаться кашель с кровью . У некоторых пациентов, особенно у пациентов со специфическими подтипами легочной гипертензии, такими как наследственная легочная артериальная гипертензия, синдром Эйзенменгера и хроническая тромбоэмболическая легочная гипертензия , [16] Легочная венозная гипертензия обычно проявляется одышкой в положении лежа или во сне ( ортопноэ или пароксизмальная ночная одышка ), тогда как легочная артериальная гипертензия (ЛАГ) обычно не проявляется. [17]
Другие типичные признаки легочной гипертензии включают усиленный легочный компонент второго тона сердца, правожелудочковый третий тон сердца и парастернальное подъемное давление, указывающее на гипертрофию правого желудочка . Признаки системного застоя, возникающего в результате правожелудочковой сердечной недостаточности , включают набухание яремных вен , асцит и печеночно-югулярный рефлюкс . [12] [15] [18] Также исследуются доказательства трикуспидальной недостаточности и легочной регургитации , которые, если таковые имеются, соответствуют наличию легочной гипертензии. [12] [15] [19]
Причины [ править ]
Легочная гипертензия представляет собой патофизиологическое состояние, имеющее множество возможных причин. Действительно, это состояние часто сопровождает тяжелые заболевания сердца или легких. [12] 1973 года Совещание Всемирной организации здравоохранения стало первой попыткой классифицировать легочную гипертензию по ее причине, и было проведено различие между первичной ЛГ (в результате заболевания легочных артерий) и вторичной ЛГ (в результате других, несосудистых причин). . В дальнейшем первичную ЛГ разделили на «артериальную плексиформную», «веноокклюзионную» и «тромбоэмболическую» формы. [20] В 1998 г. вторая конференция в Эвиан-ле-Бен рассмотрела причины вторичной легочной гипертензии. [21] Последующий третий, [22] в-четвертых, [10] и пятый (2013 г.) [11] Всемирные симпозиумы по ЛАГ дали дальнейшее определение классификации ЛГ. Классификация продолжает развиваться на основе лучшего понимания механизмов заболевания. [ нужна ссылка ]
Совсем недавно, в 2015 году, рекомендации ВОЗ были обновлены Европейским обществом кардиологов (ESC) и Европейским респираторным обществом (ERS). [12] Эти рекомендации одобрены Международным обществом трансплантации сердца и легких и обеспечивают текущую основу для понимания и лечения легочной гипертензии. [23]
Генетика [ править ]
С этим заболеванием связаны мутации в нескольких генах. [24] [25] к ним относятся костный морфогенетический белковый рецептор типа 2 ( BMPR2 ) и ген альфа-киназы 4 эукариотического фактора инициации трансляции 2 ( EIF2AK4 ). 80% семейной легочной артериальной гипертензии и 20% спорадических вариантов имеют мутации в BMPR2. [26] BMPR2 участвует в эндотелия пролиферации и ремоделировании . Другие мутации, связанные с ЛАГ, включают ACVRL1 (который кодирует киназу 1, подобную рецептору активина) и ENG, кодирующий эндоглин, два белка, которые также участвуют в передаче сигналов BMPR2. [26] Семейство транскрипционных факторов SMAD, включая SMAD1 , SMAD4 и SMAD9, участвует в сигнальных путях, расположенных ниже BMPR2, а также участвует в развитии легочной артериальной гипертензии. [26]
Патогенез [ править ]

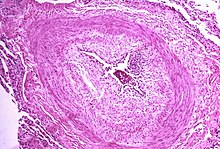
Патогенез легочной артериальной гипертензии (группа I ВОЗ) включает сужение кровеносных сосудов, связанных с легкими и внутри них. Из-за этого сердцу труднее перекачивать кровь через легкие , так как заставить воду течь через узкую трубу гораздо труднее, чем через широкую. Со временем пораженные кровеносные сосуды становятся жестче и толще в результате процесса, известного как фиброз . Механизмы, участвующие в этом процессе сужения, включают вазоконстрикцию , тромбоз и ремоделирование сосудов (чрезмерная клеточная пролиферация, фиброз и снижение апоптоза/запрограммированной гибели клеток в стенках сосудов, вызванное воспалением , нарушением метаболизма и нарушением регуляции определенных факторов роста ). [27] [28] Это еще больше увеличивает кровяное давление в легких и ухудшает их кровоток. Как и при других типах легочной гипертензии, эти изменения приводят к увеличению нагрузки на правые отделы сердца. [15] [29] Правый желудочек обычно является частью системы низкого давления, систолическое желудочковое давление ниже, чем то, с которым обычно сталкивается левый желудочек. Таким образом, правый желудочек не может справиться с более высоким давлением, и хотя адаптации правого желудочка ( гипертрофия и повышенная сократимость сердечной мышцы) первоначально помогают сохранить ударный объем , в конечном итоге этих компенсаторных механизмов оказывается недостаточно; мышца правого желудочка не может получить достаточно кислорода для удовлетворения своих потребностей, что приводит к правожелудочковой недостаточности . [15] [28] [29] Поскольку поток крови через легкие уменьшается, левая часть сердца получает меньше крови. Эта кровь также может переносить меньше кислорода, чем обычно. Поэтому левой половине сердца становится все труднее и труднее снабжать достаточным количеством кислорода , особенно во время физической активности. остальную часть тела [30] [31] [10] Было обнаружено, что во время конечно-систолической объемной фазы сердечного цикла гауссова кривизна и средняя кривизна стенки эндокарда правого желудочка у пациентов с ЛГ существенно различаются по сравнению с контрольной группой. [32]
При ЛВОД (группа I' ВОЗ) сужение легочных кровеносных сосудов происходит преимущественно (хотя и не исключительно) в посткапиллярных венозных кровеносных сосудах. [33] ЛВОБ имеет несколько общих характеристик с ЛАГ, но есть и некоторые важные различия, например, различия в прогнозе и реакции на медикаментозную терапию. [ нужна ссылка ]
Стойкая легочная гипертензия новорожденного возникает, когда система кровообращения новорожденного ребенка не может адаптироваться к жизни вне утробы матери; оно характеризуется высоким сопротивлением току крови через легкие, правосторонним шунтированием сердца и выраженной гипоксемией . [15]
Патогенез легочной гипертензии, вызванной поражением левых отделов сердца (II группа ВОЗ), совершенно иной, поскольку сужение или повреждение легочных кровеносных сосудов не является проблемой. Вместо этого левое сердце не может эффективно перекачивать кровь, что приводит к скоплению крови в легких и обратному давлению в легочной системе. Это вызывает отек легких и плевральный выпот . [34] При отсутствии сужения легочных кровеносных сосудов повышенное противодавление описывается как «изолированная посткапиллярная легочная гипертензия» (более старые термины включают «пассивную» или «пропорциональную» легочную гипертензию или «легочную венозную гипертензию»). Однако у некоторых больных повышенное давление в легочных сосудах вызывает накладывающийся компонент сужения сосудов, что еще больше увеличивает нагрузку на правые отделы сердца. Это называется «посткапиллярная легочная гипертензия с прекапиллярным компонентом» или «комбинированная посткапиллярная и прекапиллярная легочная гипертензия» (старые термины включают «реактивную» или «непропорциональную» легочную гипертензию). [12] [17] [35]
При легочной гипертензии вследствие заболеваний легких и/или гипоксии (группа III ВОЗ) низкий уровень кислорода в альвеолах (из-за респираторного заболевания или проживания на большой высоте) вызывает сужение легочных артерий. Это явление называется гипоксической легочной вазоконстрикцией и изначально представляет собой защитную реакцию, направленную на прекращение слишком большого притока крови к участкам легких, которые повреждены и не содержат кислорода. При распространенной и длительной альвеолярной гипоксии эта опосредованная гипоксией вазоконстрикция возникает на значительной части легочного сосудистого русла и приводит к повышению давления в легочной артерии, при этом утолщение стенок легочных сосудов способствует развитию устойчивой легочной гипертензии. [10] [36] [37] [38] Длительная гипоксия также индуцирует транскрипционный фактор HIF1A , который непосредственно активирует нижестоящую передачу сигналов фактора роста, что вызывает необратимую пролиферацию и ремоделирование эндотелиальных клеток легочной артерии, что приводит к хронической легочной артериальной гипертензии. [ нужна ссылка ]
Считается, что при хронической тромбоэмболической легочной гипертензии, или ХТЭЛГ (группа IV ВОЗ), исходным событием является закупорка или сужение легочных кровеносных сосудов неразрешившимися тромбами; эти сгустки могут привести к повышению давления и напряжения сдвига в остальной части малого круга кровообращения, ускоряя структурные изменения в стенках сосудов (ремоделирование), аналогичные тем, которые наблюдаются при других типах тяжелой легочной гипертензии. Эта комбинация окклюзии сосудов и ремоделирования сосудов снова увеличивает сопротивление кровотоку, и поэтому давление внутри системы повышается. [39] [40]
патология Молекулярная
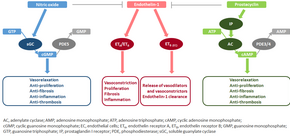
Молекулярный механизм легочной артериальной гипертензии (ЛАГ) пока неизвестен, но считается, что эндотелиальная дисфункция приводит к снижению синтеза эндотелиальных вазодилататоров, таких как оксид азота и простациклин . [41] Кроме того, происходит стимуляция синтеза вазоконстрикторов, таких как тромбоксан и фактор роста эндотелия сосудов (VEGF). Это приводит к выраженной вазоконстрикции, гипертрофии гладких мышц сосудов и адвентициальной гипертрофии, характерной для пациентов с ЛАГ. [41]
гуанилатциклазы растворимой Путь в оксиде азота
В нормальных условиях сосудистая эндотелиальная синтаза оксида азота вырабатывает оксид азота из L-аргинина в присутствии кислорода. [42]
Этот оксид азота диффундирует в соседние клетки (включая гладкомышечные клетки сосудов и тромбоциты), где увеличивает активность фермента растворимой гуанилатциклазы , что приводит к увеличению образования циклического гуанозинмонофосфата (цГМФ) из гуанозинтрифосфата (ГТФ). [43] Затем цГМФ активирует цГМФ-зависимую киназу или PKG (протеинкиназу G). Активированная PKG способствует вазорелаксации (за счет снижения внутриклеточного уровня кальция), изменяет экспрессию генов, участвующих в сокращении, миграции и дифференцировке гладкомышечных клеток , и ингибирует тромбоцитов . активацию [44] Передача сигналов растворимой в оксиде азота гуанилатциклазы также приводит к противовоспалительному эффекту. [45]
Фосфодиэстераза типа 5 ( ФДЭ5 ), которой много в легочной ткани, гидролизует циклическую связь цГМФ. Следовательно, концентрация цГМФ (и, следовательно, активность ПКГ) снижается. [46] [44]
Эндотелин [ править ]
Эндотелин-1 представляет собой пептид (состоящий из 21 аминокислоты), который вырабатывается в эндотелиальных клетках. Он действует на рецепторы эндотелина ETA и ETB в различных типах клеток, включая гладкомышечные клетки сосудов и фибробласты, что приводит к вазоконстрикции, гипертрофии, пролиферации, воспалению и фиброзу. Он также действует на рецепторы ETB в эндотелиальных клетках; это приводит к высвобождению из этих клеток как вазоконстрикторов, так и вазодилататоров, а также выведению эндотелина-1 из системы. [47] [48]
Простациклин и тромбоксан [ править ]
Простациклин синтезируется из арахидоновой кислоты в эндотелиальных клетках. В гладкомышечных клетках сосудов простациклин связывается главным образом с рецептором простагландина I. Это посылает сигнал к увеличению активности аденилатциклазы, что приводит к усилению синтеза циклического аденозинмонофосфата (цАМФ). Это, в свою очередь, приводит к увеличению активности цАМФ-зависимой протеинкиназы или PKA (протеинкиназы А), что в конечном итоге способствует расширению сосудов и ингибированию пролиферации клеток. Передача сигналов простациклина также приводит к антитромботическому, антифибротическому и противовоспалительному эффектам. Уровни цАМФ (который опосредует большинство биологических эффектов простациклина) снижаются фосфодиэстеразами 3 и 4. [49] [50] Сосудосуживающий тромбоксан также синтезируется из арахидоновой кислоты. При ЛАГ баланс смещается от синтеза простациклина к синтезу тромбоксана. [49]
Другие пути [ править ]
Все три пути, описанные выше, нацелены на доступные в настоящее время методы лечения ЛАГ. Однако было выявлено несколько других путей, которые также изменяются при ЛАГ и исследуются в качестве потенциальных целей для будущих методов лечения. Например, митохондриальный фермент киназа пируватдегидрогеназа (ПДК) патологически активируется при ЛАГ, вызывая метаболический сдвиг от окислительного фосфорилирования к гликолизу и приводя к усилению пролиферации клеток и нарушению апоптоза. [49] [51] Экспрессия вазоактивного кишечного пептида, мощного сосудорасширяющего средства с противовоспалительным и иммуномодулирующим действием, снижается при ЛАГ, в то время как экспрессия его рецептора увеличивается. [49] [51] Уровни серотонина в плазме , который способствует вазоконстрикции, гипертрофии и пролиферации, повышены у пациентов с ЛАГ, хотя роль серотонина в патогенезе ЛАГ остается неясной. [15] [49] Экспрессия или активность нескольких факторов роста (включая тромбоцитарный фактор роста , основной фактор роста фибробластов , эпидермальный фактор роста и фактор роста эндотелия сосудов ) увеличивается и способствует ремоделированию сосудов при ЛАГ. [49] Другие факторы, лежащие в основе пролиферативного состояния гладкомышечных клеток легочных сосудов, включают OPG. [52] и ТРЕЙЛ . [53] Сосредоточение внимания только на легочной сосудистой сети дает неполную картину ЛАГ; Способность правого желудочка адаптироваться к возросшей нагрузке варьируется у разных пациентов и является важным фактором, определяющим выживаемость. Поэтому молекулярная патология ЛАГ в правом желудочке также исследуется, и в недавних исследованиях сердечно-легочный блок стал рассматриваться как единая система, а не как две отдельные системы. Важно отметить, что ремоделирование правого желудочка связано с усилением апоптоза; это контрастирует с ремоделированием легочных сосудов, которое включает ингибирование апоптоза. [28]
Хотя основная причина ЛАГ неизвестна, воспаление и окислительный стресс играют ключевую роль в ремоделировании сосудов. было показано, что [54] Известно, что эти факторы вызывают повреждение ДНК , а также могут способствовать пролиферативному и устойчивому к апоптозу фенотипу, который наблюдается в сосудистых клетках ЛАГ. [54] Сообщалось, что повышенные уровни повреждения ДНК наблюдаются в легких и ремоделированных артериях ЛАГ, а также на животных моделях ЛГ, что указывает на то, что повреждение ДНК, вероятно, способствует патогенезу ЛАГ. [54]
Диагностика [ править ]



С точки зрения диагностики легочной гипертензии выделяют пять основных типов, и необходимо провести ряд тестов, чтобы отличить легочную артериальную гипертензию от венозной, гипоксической, тромбоэмболической или неясной многофакторной разновидности. ЛАГ диагностируется после исключения других возможных причин легочной гипертензии. [15]
Физический осмотр [ править ]
Физикальное обследование проводится для выявления типичных признаков легочной гипертензии (описанных выше ), [55] и устанавливается подробный семейный анамнез, чтобы определить, может ли болезнь передаваться по наследству . [56] [57] [58] опыт воздействия таких препаратов, как бенфлуорекс ( производное фенфлурамина ), дазатиниб , кокаин , метамфетамин , этанол , приводящий к циррозу печени , и табак, приводящий к эмфиземе . Значимым считается [15] [59] [11] Использование селективных ингибиторов обратного захвата серотонина во время беременности (особенно на поздних сроках беременности) связано с повышенным риском развития стойкой легочной гипертензии новорожденного . [11]
Эхокардиография [ править ]
Если на основании приведенных выше оценок подозревается легочная гипертензия, на следующем этапе проводят эхокардиографию. [12] [15] [58] Метаанализ эхокардиографии допплеровской чувствительность для прогнозирования результатов катетеризации правых отделов сердца показал и специфичность 88% и 56% соответственно. [60] Таким образом, допплеровская эхокардиография может указывать на наличие легочной гипертензии, но катетеризация правых отделов сердца (описанная ниже) остается золотым стандартом диагностики ЛАГ. [12] [15] Эхокардиография также может помочь обнаружить врожденный порок сердца как причину легочной гипертензии. [12]
другие заболевания Исключить
Если эхокардиограмма совместима с диагнозом легочной гипертензии, учитываются распространенные причины легочной гипертензии (заболевания левых отделов сердца и заболевания легких) и соответственно проводятся дальнейшие исследования. Эти тесты обычно включают электрокардиографию (ЭКГ), функциональные тесты легких , включая определение диффузионной способности легких по угарному газу и газам артериальной крови , рентгенографию грудной клетки и компьютерную томографию (КТ) высокого разрешения. [12] [15] [58] [61]
Вентиляционно-перфузионная сцинтиграфия [ править ]
Если заболевания сердца и легких исключены, проводится вентиляционно-перфузионное сканирование, чтобы исключить ХТЭЛГ. Если обнаруживаются несоответствующие дефекты перфузии, проводится дальнейшая оценка с помощью КТ-ангиографии легких, катетеризации правых отделов сердца и селективной ангиографии легких. [12] [58]
КТ [ править ]

Признаками легочной гипертензии на КТ органов грудной клетки являются:
- Увеличение легочного ствола (измеряется по его бифуркации). Однако это плохой предиктор легочной гипертензии у пациентов с интерстициальным заболеванием легких . [62]
- рекомендуется диаметр более 27 мм для женщин и 29 мм для мужчин В качестве порогового значения . [62]
- Пороговое значение 31,6 мм может быть статистически более надежным у лиц без интерстициального заболевания легких . [62]
- Увеличение соотношения диаметра главной легочной артерии (легочного ствола) к восходящей аорте (измеряется в месте ее бифуркации).
- Увеличение соотношения диаметров сегментарных артерий и бронхов. Эта находка в трех или четырех долях, при наличии расширенного легочного ствола (≥29 мм) и отсутствии значительного структурного заболевания легких обеспечивает 100% специфичность легочной гипертензии. [62]
- Пристеночная кальцификация центральных легочных артерий чаще всего наблюдается у пациентов с синдромом Эйзенменгера . [62]
сердца правых Катетеризация отделов
Хотя давление в легочной артерии (ЛАД) можно оценить на основании эхокардиографии , [63] наиболее точную оценку дают измерения давления с помощью катетера Свана-Ганца, введенного через правую половину сердца.[42] Легочная гипертензия определяется как среднее ДАД не менее 20 мм рт. ст. (3300 Па) в состоянии покоя, а ЛАГ определяется как прекапиллярная легочная гипертензия (т. е. среднее ДЛА ≥ 20 мм рт. ст. с давлением окклюзии легочной артерии [ПАОП] ≤ 15 мм рт. ст. и сопротивление легочных сосудов [PVR] > 3 единиц Вуда). [58] PAOP и PVR не могут быть измерены непосредственно с помощью эхокардиографии. Таким образом, диагностика ЛАГ требует катетеризации правых отделов сердца. Катетер Свана-Ганца также может измерять сердечный выброс; это можно использовать для расчета сердечного индекса, который гораздо более важен для измерения тяжести заболевания, чем давление в легочной артерии. [12] [64] Среднее ДПД (мПАД) не следует путать с систолическим ДПА (сДПА), которое часто указывается в отчетах эхокардиограммы. Систолическое давление 40 мм рт. ст. обычно означает среднее давление более 25 мм рт. ст. Грубо говоря, mPAP = 0,61•sPAP + 2. [65] Из-за инвазивного характера этой процедуры было предложено использование гемодинамических показателей, основанных на компьютерной гидродинамике. [66] [67]
Другое [ править ]
Для людей, у которых есть вероятность наличия ЛАГ на основании вышеуказанных тестов, конкретное сопутствующее состояние затем определяется на основе физического осмотра, медицинского/семейного анамнеза и дополнительных специфических диагностических тестов (например, серологических тестов для выявления основного заболевания соединительной ткани, ВИЧ-инфекции). или гепатит, УЗИ для подтверждения наличия портальной гипертензии, эхокардиография/ магнитно-резонансная томография сердца при врожденном пороке сердца, лабораторные исследования на шистосомоз и КТ высокого разрешения на PVOD и легочный капиллярный гемангиоматоз). Рутинная биопсия легких не рекомендуется пациентам с ЛАГ из-за риска для пациента и того, что результаты вряд ли изменят диагноз и лечение. [12] [29] [58]
Лечение [ править ]
Лечение легочной гипертензии зависит от того, является ли ЛГ артериальной, венозной, гипоксической, тромбоэмболической или смешанной. Если это вызвано заболеванием левых отделов сердца, лечение заключается в оптимизации функции левого желудочка с помощью лекарств или восстановлении/замене митрального клапана или аортального клапана . [68] Пациентам с левожелудочковой недостаточностью или гипоксическими заболеваниями легких (легочная гипертензия II или III групп) не следует рутинно назначать вазоактивные препараты, включая простаноиды, ингибиторы фосфодиэстеразы или антагонисты эндотелина, поскольку они одобрены для лечения другого состояния, называемого первичной легочной артериальной гипертензией. [69] Чтобы провести различие, врачи как минимум проведут катетеризацию правых отделов сердца, эхокардиографию, КТ грудной клетки, тест семиминутной ходьбы и тестирование функции легких . [69] Использование методов лечения других видов легочной гипертензии у пациентов с этими заболеваниями может нанести вред пациенту и привести к потере значительных медицинских ресурсов. [69]
Высокие дозы блокаторов кальциевых каналов эффективны только у 5% пациентов с ИЛАГ, у которых наблюдается вазорактивность при использовании катетера Свана-Ганца . К сожалению, блокаторы кальциевых каналов широко используются неправильно: их назначают многим пациентам с невазореактивной ЛАГ, что приводит к повышенной заболеваемости и смертности. [19] Критерии вазореактивности изменились. только те пациенты, у которых среднее давление в легочной артерии падает от более чем 10 мм рт. ст. до менее 40 мм рт. ст. при неизмененном или повышенном сердечном выбросе при введении аденозина , эпопростенола или оксида азота . Вазореактивными считаются [70] Из них только половина пациентов в долгосрочной перспективе реагирует на блокаторы кальциевых каналов. [71]
Недавно был разработан ряд препаратов для лечения первичной и вторичной ЛАГ. Испытания, подтверждающие использование этих агентов, были относительно небольшими, и единственной мерой, постоянно используемой для сравнения их эффективности, является «тест шестиминутной ходьбы». У многих нет данных о снижении смертности или времени до прогрессирования. [72]
Сотатерцепт (Винревэйр) был одобрен для медицинского применения в США в марте 2024 года. [73]
Реабилитация на основе упражнений
Кокрейновский обзор 2023 года показал, что реабилитация на основе физических упражнений может привести к значительному увеличению способности к физической нагрузке и улучшению качества жизни, связанного со здоровьем , без значительного увеличения побочных эффектов. [74]
Вазоактивные вещества [ править ]
Многие пути вовлечены в аномальную пролиферацию и сокращение гладкомышечных клеток легочных артерий у пациентов с легочной артериальной гипертензией. Три из этих путей важны, поскольку на них воздействуют лекарства — антагонисты рецепторов эндотелина , ингибиторы фосфодиэстеразы 5 типа (ФДЭ-5) и производные простациклина. [75]
Простагландины [ править ]
Простациклин ( простагландин I 2 ) обычно считается наиболее эффективным средством лечения ЛАГ. Эпопростенол (синтетический простациклин) вводится посредством непрерывной инфузии, для чего требуется полупостоянный центральный венозный катетер . Эта система доставки может вызвать сепсис и тромбоз . Простациклин нестабилен, поэтому во время введения его следует хранить на льду. Поскольку период полувыведения составляет от 3 до 5 минут, инфузия должна быть непрерывной, а прерывание может быть фатальным. [76] другие простаноиды Поэтому были разработаны . Трепростинил можно вводить внутривенно или подкожно, но подкожная форма может быть очень болезненной. сообщили о повышенном риске сепсиса при внутривенном введении ремодулина Центры по контролю и профилактике заболеваний . Илопрост также используется в Европе внутривенно и имеет более длительный период полувыведения. Илопрост был единственной ингаляционной формой простациклина, одобренной для использования в США и Европе, пока ингаляционная форма трепростинила не была одобрена FDA в июле 2009 года. [77]
рецепторов эндотелина Антагонисты
Доказательства среднего качества свидетельствуют о том, что антагонисты рецепторов эндотелина улучшают способность к физической нагрузке и уменьшают тяжесть симптомов. [78] Двойной (ET A и ET B ) эндотелина антагонист рецепторов бозентан был одобрен в 2001 году. Мацитентан ET A и ET B. - еще один используемый блокатор двойных рецепторов эндотелина [26] Ситаксентан (Телин) был одобрен для использования в Канаде, Австралии и Европейском Союзе. [79] но не в США. В 2010 году компания Pfizer отказалась от применения ситаксентана во всем мире из-за фатальных осложнений со стороны печени. [80] Аналогичный препарат, амбризентан (блокатор рецепторов эндотелина ET A ), продается в США под торговой маркой Letairis компанией Gilead Sciences . [81]
5 фосфодиэстеразы Ингибиторы типа
В 2005 году FDA США одобрило силденафил , селективный ингибитор цГМФ-специфической фосфодиэстеразы типа 5 (ФДЭ5), для лечения ЛАГ. Для лечения ЛАГ он продается под названием Revatio. В 2009 году они также одобрили тадалафил , еще один ингибитор ФДЭ5, продаваемый под названием Adcirca. [82] Считается, что ингибиторы ФДЭ5 увеличивают вазодилатацию легочной артерии и ингибируют ремоделирование сосудов, тем самым снижая давление в легочной артерии и сопротивление легочных сосудов. [83]
Тадалафил принимают внутрь, как и силденафил, и он быстро всасывается (уровень в сыворотке определяется через 20 минут). T 1/2 ( биологический период полураспада ) у здоровых людей колеблется около 17,5 часов. [84] Более того, если принять во внимание фармакоэкономические последствия, пациенты, принимающие тадалафил, будут платить две трети стоимости терапии силденафилом. [85] Однако у этого препарата наблюдаются некоторые побочные эффекты, такие как головная боль, диарея, тошнота, боль в спине, диспепсия , приливы и миалгии . [86]
Комбинированный препарат мацитентан/тадалафил (Опсинви) был одобрен для медицинского применения в Канаде в октябре 2021 года. [87] и в США в марте 2024 г. [88] [89]
гуанилатциклазы растворимой Активаторы
Растворимая гуанилатциклаза (рГЦ) является внутриклеточным рецептором NO . По состоянию на апрель 2009 г. [update]Активаторы рГЦ цинацигуат и риоцигуат проходили клинические испытания для лечения ЛАГ. [90]
Хирургический [ править ]
Септостомия предсердий — это хирургическая процедура, которая создает сообщение между правым и левым предсердиями . Он снижает давление на правую часть сердца, но за счет снижения уровня кислорода в крови ( гипоксемия ). Трансплантация легких заменяет хроническое заболевание с постоянной необходимостью лечения. [91] выживаемость после операции составляет Средняя чуть более пяти лет. [92]
Легочная тромбоэндартерэктомия (ЛТЭ) — хирургическая процедура, применяемая при хронической тромбоэмболической легочной гипертензии. Это хирургическое удаление организованного тромба (сгустка) вместе с оболочкой легочной артерии; это очень сложная и серьезная процедура, которую в настоящее время выполняют в нескольких избранных центрах. [93]
Мониторинг [ править ]
Установленные клинические рекомендации диктуют частоту оценки и наблюдения за легочными узлами. [69] [94] Пациенты обычно контролируются с помощью общедоступных тестов, таких как: [ нужна ссылка ]
- Пульсоксиметрия
- газов артериальной крови Анализ
- Рентген грудной клетки
- Серийные ЭКГ- тесты
- Серийная эхокардиография
- Спирометрия или более сложные исследования функции легких
- Тест шестиминутной ходьбы [95]
Прогноз [ править ]

ЛАГ считается смертельно опасным заболеванием, хотя время выживания может варьироваться у разных людей. Прогноз легочной артериальной гипертензии (группа I ВОЗ) предполагает медиану выживаемости без лечения 2–3 года с момента постановки диагноза, при этом причиной смерти обычно является недостаточность правого желудочка ( легочное сердце ). [96] Время выживания варьируется и зависит от многих факторов. [97] Недавнее исследование результатов пациентов, начавших лечение бозентаном ( Траклер), показало, что 89% пациентов были живы в течение 2 лет. [98] Благодаря новым методам лечения выживаемость увеличивается. Для 2635 пациентов, включенных в Реестр для оценки лечения ранней и долгосрочной легочной артериальной гипертензии (Регистр REVEAL) с марта 2006 г. по декабрь 2009 г., 1-, 3-, 5- и 7-летняя выживаемость составила 85%, 68 %, 57% и 49% соответственно. Для пациентов с идиопатической/семейной ЛАГ выживаемость составила 91%, 74%, 65% и 59%. [99] Уровни смертности очень высоки у беременных с тяжелой легочной артериальной гипертензией (I группа ВОЗ). Беременность иногда описывается как противопоказанная этим женщинам. [100] [101] [102]
Эпидемиология [ править ]
Эпидемиология ИЛАГ составляет около 125–150 смертей в год в США, а во всем мире заболеваемость аналогична – 4 случая на миллион. Однако в некоторых частях Европы (Франция) показаниями являются 6 случаев ИЛАГ на миллион. У женщин уровень заболеваемости выше, чем у мужчин (2–9:1). [103] Другие формы ЛГ встречаются гораздо чаще. По оценкам, заболеваемость системной склеродермией составляет от 8 до 12% всех пациентов; [104] при ревматоидном артрите встречается редко. [105] Однако при системной красной волчанке она составляет от 4 до 14%, [106] а при серповидно-клеточной анемии она колеблется от 20 до 40%. [107] До 4% людей, у которых развивается тромбоэмболия легочной артерии , впоследствии заболевают хроническими тромбоэмболическими заболеваниями, включая легочную гипертензию. [40] У небольшого процента пациентов с ХОБЛ развивается легочная гипертензия без каких-либо других заболеваний, объясняющих высокое давление. [108] С другой стороны, синдром ожирения-гиповентиляции очень часто связан с недостаточностью правых отделов сердца вследствие легочной гипертензии. [109]
Исследования [ править ]
Для людей, унаследовавших это заболевание, изучается генная терапия. [110]
Культура и общество [ править ]
Известные случаи [ править ]
- Элейн Кауфман , американский ресторатор [111]
- Ина Балин , американская актриса Бродвея и телевидения. [112]
- Хлоя Темчин , американская певица и автор песен. [113] [114]
- Натали Коул , американская певица [115]
См. также [ править ]
Ссылки [ править ]
- ^ Перейти обратно: а б с д и ж г час я дж к Умберт М., Ковач Г., Хопер М.М., Бадаглиакка Р., Бергер Р.М., Брида М. и др. (октябрь 2022 г.). «Руководство ESC/ERS 2022 по диагностике и лечению легочной гипертензии». Европейский кардиологический журнал . 43 (38): 3618–3731. doi : 10.1093/eurheartj/ehac237 . ПМИД 36017548 .
- ^ Перейти обратно: а б с д и "Легочная артериальная гипертензия" . Домашний справочник по генетике . Январь 2016. Архивировано из оригинала 28 июля 2017 года . Проверено 30 июля 2017 г.
- ^ Перейти обратно: а б «Каковы признаки и симптомы легочной гипертензии? – NHLBI, NIH» . www.nhlbi.nih.gov . Архивировано из оригинала 5 января 2016 г. Проверено 30 декабря 2015 г.
- ^ Перейти обратно: а б с д и «Кто подвержен риску легочной гипертензии?» . НХЛБИ – НИЗ . 2 августа 2011 года. Архивировано из оригинала 31 июля 2017 года . Проверено 30 июля 2017 г.
- ^ Перейти обратно: а б с «Причины и факторы риска» . НХЛБИ, НИЗ . 24 марта 2022 г.
- ^ Перейти обратно: а б с д "Уход" . НХЛБИ, НИЗ . 24 марта 2022 г. Проверено 22 августа 2023 г.
- ^ Перейти обратно: а б с «Что такое легочная гипертензия?» . НХЛБИ, НИЗ . 1 мая 2023 г.
- ^ «Как диагностируется легочная гипертензия?» . НХЛБИ – НИЗ . 2 августа 2011 года. Архивировано из оригинала 28 июля 2017 года . Проверено 30 июля 2017 г.
- ^ Ромберг Э. (1891–1892). «О склерозе легочной артерии». Дтч Арх Клин Мед (на немецком языке). 48 : 197-206.
- ^ Перейти обратно: а б с д Симонно Дж., Роббинс И.М., Бегетти М., Чанник Р.Н., Делькруа М., Дентон К.П. и др. (июнь 2009 г.). «Обновленная клиническая классификация легочной гипертензии» . Журнал Американского колледжа кардиологов . 54 (1 дополнение): S43–S54. дои : 10.1016/j.jacc.2009.04.012 . ПМИД 19555858 .
- ^ Перейти обратно: а б с д и Симонно Г., Гацулис М.А., Адатия И., Селермайер Д., Дентон С., Гофрани А. и др. (декабрь 2013 г.). «Обновленная клиническая классификация легочной гипертензии» . Журнал Американского колледжа кардиологов . 62 (25 доп.): D34–D41. дои : 10.1016/j.jacc.2013.10.029 . ПМИД 24355639 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот Галье Н., Умберт М., Вашери Дж.Л., Гиббс С., Ланг И., Торбицки А. и др. (Группа научных документов ESC) (январь 2016 г.). «Руководство ESC/ERS по диагностике и лечению легочной гипертензии, 2015 г.: Объединенная рабочая группа по диагностике и лечению легочной гипертензии Европейского общества кардиологов (ESC) и Европейского респираторного общества (ERS): Одобрено: Ассоциацией Европейская педиатрическая и врожденная кардиология (AEPC), Международное общество трансплантации сердца и легких (ISHLT)» . Европейский кардиологический журнал . 37 (1): 67–119. doi : 10.1093/eurheartj/ehv317 . ПМИД 26320113 .
- ^ Перейти обратно: а б «Узнайте о легочной артериальной гипертензии» . ПАХ . Американская ассоциация легких . Проверено 1 августа 2023 г.
- ^ Колайтис Н.А., Заманян Р.Т., де Хесус Перес В.А., Бадеш Д.Б., Бенца Р.Л., Бургер К.Д. и др. (апрель 2021 г.). «Клинические различия и результаты между метамфетамин-ассоциированной и идиопатической легочной артериальной гипертензией в реестре ассоциации легочной гипертензии» . Анналы Американского торакального общества . 18 (4): 613–622. doi : 10.1513/AnnalsATS.202007-774OC . ПМК 8174020 . ПМИД 33064950 .
- ^ Перейти обратно: а б с д и ж г час я дж к л Маклафлин В.В., Арчер С.Л., Бадеш Д.Б., Барст Р.Дж., Фарбер Х.В., Линднер Дж.Р. и др. (апрель 2009 г.). «Экспертный консенсусный документ ACCF/AHA 2009 года по легочной гипертензии, отчет Целевой группы Фонда Американского колледжа кардиологов по экспертным консенсусным документам и Американской кардиологической ассоциации, разработанный в сотрудничестве с Американским колледжем торакальных врачей; Американским торакальным обществом, Inc.; и Ассоциация легочной гипертензии» . Журнал Американского колледжа кардиологов . 53 (17): 1573–1619. дои : 10.1016/j.jacc.2009.01.004 . ПМИД 19389575 .
- ^ Диллер Г.П., Гацулис М.А. (февраль 2007 г.). «Легочно-сосудистые заболевания у взрослых с врожденными пороками сердца» . Тираж . 115 (8): 1039–1050. дои : 10.1161/CIRCULATIONAHA.105.592386 . ПМИД 17325254 .
- ^ Перейти обратно: а б Фанг Дж.К., ДеМарко Т., Гивертц М.М., Борлоуг Б.А., Льюис Г.Д., Раме Дж.Е. и др. (сентябрь 2012 г.). «Группа 2 легочной гипертензии Всемирной организации здравоохранения: легочная гипертензия из-за порока левых отделов сердца у взрослых - итоговое заявление Совета по легочной гипертензии Международного общества трансплантации сердца и легких» . Журнал трансплантации сердца и легких . 31 (9): 913–933. дои : 10.1016/j.healun.2012.06.002 . ПМИД 22884380 .
- ^ Юсуф С., Кэрнс Дж., Камм Дж., Фоллен Э.Л., Герш Б.Дж. (07.09.2011). Доказательная кардиология . Джон Уайли и сыновья. п. 70,3(рисунок). ISBN 978-1-4443-5945-9 . Архивировано из оригинала 30 апреля 2016 г.
- ^ Перейти обратно: а б «Клиническая картина первичной легочной гипертензии: история болезни, медицинский осмотр, осложнения» . emedicine.medscape.com . Архивировано из оригинала 1 ноября 2015 г. Проверено 30 декабря 2015 г.
- ^ Хатано С., Штрассер Р. (1975). Первичная легочная гипертензия . Женева: Всемирная организация здравоохранения.
- ^ Рич С., Рубин Л.Дж., Абенхейл Л. и др. (1998). Резюме Всемирного симпозиума по первичной легочной гипертензии (Эвиан, Франция, 6–10 сентября 1998 г.) . Женева: Всемирная организация здравоохранения. Архивировано из оригинала 8 апреля 2002 года.
- ^ Симонно Дж., Галье Н., Рубин Л.Дж., Ланглебен Д., Сигер В., Доменигетти Г. и др. (июнь 2004 г.). «Клиническая классификация легочной гипертензии» . Журнал Американского колледжа кардиологов . 43 (12 дополн. S): 5С–12С. дои : 10.1016/j.jacc.2004.02.037 . ПМИД 15194173 .
- ^ Галье Н., Умберт М., Вашери Дж.Л., Гиббс С., Ланг И., Торбицки А. и др. (январь 2016 г.). «Руководство ESC/ERS по диагностике и лечению легочной гипертензии, 2015 г.: Объединенная рабочая группа по диагностике и лечению легочной гипертензии Европейского общества кардиологов (ESC) и Европейского респираторного общества (ERS): Одобрено: Ассоциацией Европейская педиатрическая и врожденная кардиология (AEPC), Международное общество трансплантации сердца и легких (ISHLT)» . Европейский кардиологический журнал . 37 (1): 67–119. doi : 10.1093/eurheartj/ehv317 . ПМИД 26320113 .
- ^ Рабинович М. (декабрь 2012 г.). «Молекулярный патогенез легочной артериальной гипертензии» . Журнал клинических исследований . 122 (12): 4306–4313. дои : 10.1172/JCI60658 . ПМЦ 3533531 . ПМИД 23202738 .
- ^ Хадиннапола С., Бледа М., Хаймель М., Скритон Н., Свифт А., Дорфмюллер П. и др. (ноябрь 2017 г.). «Фенотипическая характеристика носителей мутации EIF2AK4 в большой группе пациентов с клинически диагностированной легочной артериальной гипертензией» . Тираж . 136 (21): 2022–2033. doi : 10.1161/CIRCULATIONAHA.117.028351 . ПМК 5700414 . ПМИД 28972005 .
- ^ Перейти обратно: а б с д Хассун, Пол М. (16 декабря 2021 г.). "Легочная артериальная гипертензия". Медицинский журнал Новой Англии . 385 (25): 2361–2376. дои : 10.1056/NEJMra2000348 . ПМИД 34910865 .
- ^ Джейкоб А.С., Нильсен Д.Х., Джанелли Р.Э. (февраль 1985 г.). «Фатальная фибрилляция желудочков после приема верапамила при синдроме Вольфа-Паркинсона-Уайта с фибрилляцией предсердий» . Анналы неотложной медицины . 14 (2): 159–160. дои : 10.1016/j.jacc.2013.10.025 . ПМК 3970402 . ПМИД 3970402 .
- ^ Перейти обратно: а б с Вонк-Нурдеграаф А., Хаддад Ф., Чин К.М., Форфиа П.Р., Кавут С.М., Люменс Дж. и др. (декабрь 2013 г.). «Адаптация правых отделов сердца к легочной артериальной гипертензии: физиология и патобиология» . Журнал Американского колледжа кардиологов . 62 (25 доп.): D22–D33. дои : 10.1016/j.jacc.2013.10.027 . ПМИД 24355638 .
- ^ Перейти обратно: а б с Галье Н., Хопер М.М., Гумберт М., Торбицки А., Вачиери Дж.Л., Барбера Дж.А. и др. (декабрь 2009 г.). «Методические рекомендации по диагностике и лечению легочной гипертензии» . Европейский респираторный журнал . 34 (6): 1219–1263. дои : 10.1183/09031936.00139009 . ПМИД 19749199 .
- ^ Юань JX, Рубин LJ (февраль 2005 г.). «Патогенез легочной артериальной гипертензии: необходимость многократного воздействия» . Тираж . 111 (5): 534–538. дои : 10.1161/01.CIR.0000156326.48823.55 . ПМИД 15699271 .
- ^ Тудер Р.М., Марецки Дж.К., Рихтер А., Фиялковска И., Флорес С. (март 2007 г.). «Патология легочной гипертензии» . Клиники грудной медицины . 28 (1): 23–42, vii. дои : 10.1016/j.ccm.2006.11.010 . ЧВК 1924722 . ПМИД 17338926 .
- ^ Бордонес-Кром А., Патнаик С.С., Менон П.Г., Мурали С., Финол Э. (июль 2021 г.). «Морфологический анализ стенки эндокарда правого желудочка при легочной гипертензии». Журнал биомеханической инженерии . 143 (7). дои : 10.1115/1.4050457 . ПМИД 33704381 . S2CID 232193407 .
- ^ Монтани Д., Прайс Л.К., Дорфмюллер П., Ачух Л., Джаис Х., Яичи А. и др. (январь 2009 г.). «Легочная веноокклюзионная болезнь» . Европейский респираторный журнал . 33 (1): 189–200. дои : 10.1183/09031936.00090608 . ПМИД 19118230 .
- ^ Гуацци М., Галье Н. (декабрь 2012 г.). «Легочная гипертензия при пороках левых отделов сердца» . Европейский респираторный обзор . 21 (126): 338–346. дои : 10.1183/09059180.00004612 . ПМЦ 9487233 . ПМИД 23204122 .
- ^ Vachiéry JL, Adir Y, Barberà JA, Champion H, Coghlan JG, Cottin V и др. (декабрь 2013 г.). «Легочная гипертензия вследствие пороков левых отделов сердца» . Журнал Американского колледжа кардиологов . 62 (25 доп.): D100–D108. дои : 10.1016/j.jacc.2013.10.033 . hdl : 11585/534481 . ПМИД 24355634 .
- ^ Шанкс Н., Маклин Дж., Коулз С. (2009). «Сравнение перорального применения этилсукцината эритромицина и усиленного клавуланатом амоксициллина в лечении острых инфекций дыхательных путей» . Клиническая терапия . 11 (6): 812–819. дои : 10.1016/j.coph.2009.02.006 . ПМК 2692823 . ПМИД 2692823 .
- ^ Зоммер Н., Дитрих А., Шермули Р.Т., Гофрани Х.А., Гудерманн Т., Шульц Р. и др. (декабрь 2008 г.). «Регуляция гипоксической легочной вазоконстрикции: основные механизмы» . Европейский респираторный журнал . 32 (6): 1639–1651. дои : 10.1183/09031936.00013908 . ПМИД 19043010 .
- ^ Стенмарк К.Р., Фаган К.А., Фрид М.Г. (сентябрь 2006 г.). «Ремоделирование сосудов легких, вызванное гипоксией: клеточные и молекулярные механизмы» . Исследование кровообращения . 99 (7): 675–691. дои : 10.1161/01.RES.0000243584.45145.3f . ПМИД 17008597 .
- ^ МакНил К., Даннинг Дж. (сентябрь 2007 г.). «Хроническая тромбоэмболическая легочная гипертензия (ХТЭЛГ)» . Сердце . 93 (9): 1152–1158. дои : 10.1136/hrt.2004.053603 . ПМК 1955041 . ПМИД 17699182 .
- ^ Перейти обратно: а б Хопер М.М., Майер Э., Симонно Дж., Рубин Л.Дж. (апрель 2006 г.). «Хроническая тромбоэмболическая легочная гипертензия» . Тираж . 113 (16): 2011–2020. doi : 10.1161/CIRCULATIONAHA.105.602565 . ПМИД 16636189 .
- ^ Перейти обратно: а б Будхираджа Р., Тудер Р.М., Хассун П.М. (январь 2004 г.). «Эндотелиальная дисфункция при легочной гипертензии» . Тираж . 109 (2): 159–165. дои : 10.1161/01.CIR.0000102381.57477.50 . ПМИД 14734504 .
- ^ Фёрстерманн У, Мюнцель Т (апрель 2006 г.). «Эндотелиальная синтаза оксида азота при сосудистых заболеваниях: от чуда к угрозе» . Тираж . 113 (13): 1708–1714. doi : 10.1161/CIRCULATIONAHA.105.602532 . ПМИД 16585403 .
- ^ Мурад Ф (ноябрь 2006 г.). «Лекция Шаттака. Оксид азота и циклический GMP в передаче сигналов в клетках и разработке лекарств» . Медицинский журнал Новой Англии . 355 (19): 2003–2011. дои : 10.1056/NEJMsa063904 . ПМИД 17093251 .
- ^ Перейти обратно: а б Фрэнсис Ш., Буш Дж.Л., Корбин Дж.Д., Сибли Д. (сентябрь 2010 г.). «цГМФ-зависимые протеинкиназы и цГМФ-фосфодиэстеразы в действии оксида азота и цГМФ» . Фармакологические обзоры . 62 (3): 525–563. дои : 10.1124/пр.110.002907 . ПМК 2964902 . ПМИД 20716671 .
- ^ Зеля О.П., Коваленко Ф.П. (2011). «[Сравнительная эффективность заражения лабораторных животных при внутривенном и подкожном введении Schistosoma mansoni cercaria]». Паразитология . 20 (6): 461–465. ПМИД 3103045 .
- ^ Гофрани Х.А., Пепке-Заба Дж., Барбера Дж.А., Чанник Р., Кио А.М., Гомес-Санчес М.А. и др. (июнь 2004 г.). «Путь оксида азота и ингибиторы фосфодиэстеразы при легочной артериальной гипертензии» . Журнал Американского колледжа кардиологов . 43 (12 доп. С): 68С–72С. дои : 10.1016/j.jacc.2004.02.031 . ПМИД 15194181 .
- ^ Маклафлин В.В., МакГун, доктор медицинских наук (сентябрь 2006 г.). "Легочная артериальная гипертензия" . Тираж . 114 (13): 1417–1431. doi : 10.1161/CIRCULATIONAHA.104.503540 . ПМИД 17000921 .
- ^ Фонсека С., Абрахам Д., Ренцони Э.А. (январь 2011 г.). «Эндотелин при легочном фиброзе». Американский журнал респираторной клеточной и молекулярной биологии . 44 (1): 1–10. дои : 10.1165/rcmb.2009-0388TR . ПМИД 20448055 .
- ^ Перейти обратно: а б с д и ж Вуд СФ (январь 1986 г.). «Астемизол и терфенадин в сравнении при сенной лихорадке» . Практик . 230 (1411): 41–44. doi : 10.1161/CIRCULATIONAHA.108.847707 . ПМЦ 2869481 . ПМИД 2869481 .
- ^ Гомберг-Мейтленд М., Ольшевски Х. (апрель 2008 г.). «Простациклиновая терапия для лечения легочной артериальной гипертензии» . Европейский респираторный журнал . 31 (4): 891–901. дои : 10.1183/09031936.00097107 . ПМИД 18378784 .
- ^ Перейти обратно: а б Ленфант М (2013). «[Фиксация дигидрострептомицина на рибосомах E. coli]» . Биохимия . 54 (2): 283–285. дои : 10.1016/j.jacc.2013.10.026 . ПМК 4117578 . ПМИД 4117578 .
- ^ Лори А. (декабрь 2014 г.). «Роль остеопротегерина / фактора некроза опухоли, связанного с лигандом, индуцирующим апоптоз, в патогенезе легочной артериальной гипертензии». Сосудистая фармакология . 63 (3): 114–117. дои : 10.1016/j.vph.2014.10.002 . ПМИД 25446166 .
- ^ Брейтуэйт А.Т., Marriott HM, Лори А. (2018). «Различные роли TRAIL при заболеваниях легких» . Границы в медицине . 5 : 212. doi : 10.3389/fmed.2018.00212 . ПМК 6072839 . ПМИД 30101145 .
- ^ Перейти обратно: а б с Раншу Б., Мелош Дж., Полен Р., Бушера О., Прованшер С., Бонне С. Повреждение ДНК и легочная гипертензия. Int J Mol Sci. 2016, 22 июня; 17 (6): 990. doi: 10.3390/ijms17060990. PMID: 27338373; PMCID: PMC4926518
- ^ «Как диагностируется легочная гипертензия? - NHLBI, NIH» . www.nhlbi.nih.gov . Архивировано из оригинала 5 января 2016 г. Проверено 30 декабря 2015 г.
- ^ Остин Э.Д., Филлипс III Дж.А., Лойд Дж.Э. (28 декабря 2015 г.). "Легочная артериальная гипертензия" . Адам М.П., Фельдман Дж., Мирзаа Г.М., Пагон Р.А., Уоллес С.Е., Бин Л.Х., Грипп К.В., Амемия А. (ред.). Домашний справочник по генетике . Архивировано из оригинала 24 декабря 2015 г. Проверено 30 декабря 2015 г.
- ^ Остин Э.Д., Лойд Дж.Э., Филлипс Дж.А. (январь 1993 г.). «Обзор наследственной легочной артериальной гипертензии» . В Пагон Р.А., Адам М.П., Ардингер Х.Х., Уоллес С.Е., Амемия А., Бин Л.Дж., Берд Т.Д., Фонг С., Меффорд Х.К. (ред.). Джин Обзоры . Сиэтл (Вашингтон): Вашингтонский университет, Сиэтл. ПМИД 20301658 . Архивировано из оригинала 10 сентября 2017 г. |Онлайн 2015
- ^ Перейти обратно: а б с д и ж Хопер М.М., Богаард Х.Дж., Кондлифф Р., Франц Р., Ханна Д., Куржина М. и др. (декабрь 2013 г.). «Определения и диагностика легочной гипертензии» . Журнал Американского колледжа кардиологов . 62 (25 доп.): D42–D50. дои : 10.1016/j.jacc.2013.10.032 . ПМИД 24355641 .
- ^ Клеппер М.Дж., Коберт Б. (25 октября 2010 г.). Данные о безопасности лекарств: как анализировать, обобщать и интерпретировать для определения риска . Джонс и Бартлетт Обучение. п. 86. ИСБН 978-0-7637-6912-3 . Архивировано из оригинала 4 мая 2016 г.
- ^ Талеб М., Худер С., Тинкель Дж., Хури С.Дж. (март 2013 г.). «Диагностическая точность допплеровской эхокардиографии при оценке систолического давления в легочной артерии: метаанализ». Эхокардиография . 30 (3): 258–265. дои : 10.1111/echo.12061 . ПМИД 23227919 . S2CID 7460778 .
- ^ «Как диагностируется легочная гипертензия?» . Национальный институт сердца, легких и крови.
- ^ Перейти обратно: а б с д и ж г Гайяр Ф. «Легочная гипертензия» . Радиопедия . Проверено 12 марта 2018 г.
- ^ Боссоне Э., Д'Андреа А., Д'Альто М., Ситро Р., Арджиенто П., Феррара Ф. и др. (январь 2013 г.). «Эхокардиография при легочной артериальной гипертензии: от диагностики к прогнозу». Журнал Американского общества эхокардиографии . 26 (1): 1–14. дои : 10.1016/j.echo.2012.10.009 . ПМИД 23140849 .
- ^ Свон-Ганц - катетеризация правых отделов сердца: Медицинская энциклопедия MedlinePlus. Доступ: 30 декабря 2015 г.
- ^ Хури С.Дж., Пандия У (2012). "Легочная гипертензия.". В Гарсиа М.Дж. (ред.). Неинвазивная сердечно-сосудистая визуализация: мультимодальный подход . Липпинкотт Уильямс и Уилкинс. стр. 655–668.
- ^ Пискин С., Патнаик С.С., Хан Д., Бордонес А.Д., Мурали С., Финол Е.А. (март 2020 г.). «Канонический корреляционный анализ взаимосвязи между клиническими признаками и индивидуальными гемодинамическими показателями при легочной гипертензии у взрослых» . Медицинская инженерия и физика . 77 : 1–9. doi : 10.1016/j.medengphy.2020.01.006 . ПМК 7069525 . ПМИД 32007361 .
- ^ Пиллаламарри Н.Р., Пискин С., Патнаик С.С., Мурали С., Финол Е.А. (декабрь 2021 г.). «Индивидуальный компьютерный анализ гемодинамики при легочной гипертензии у взрослых» . Анналы биомедицинской инженерии . 49 (12): 3465–3480. дои : 10.1007/s10439-021-02884-y . ПМЦ 8684831 . ПМИД 34799807 .
- ^ «Как лечат легочную гипертензию? – NHLBI, NIH» . www.nhlbi.nih.gov . Архивировано из оригинала 5 января 2016 г. Проверено 30 декабря 2015 г.
- ^ Перейти обратно: а б с д Американский колледж врачей-торудистов ; Американское торакальное общество (сентябрь 2013 г.), «Пять вопросов, которые должны задать врачи и пациенты» , «Выбирая мудро »: инициатива Фонда ABIM , Американского колледжа торакальных врачей и Американского торакального общества, заархивировано из оригинала 3 ноября 2013 г. , получено 6 января. 2013 , в котором цитируется
- Маклафлин В.В., Арчер С.Л., Бадеш Д.Б., Барст Р.Дж., Фарбер Х.В., Линднер Дж.Р. и др. (апрель 2009 г.). «Документ экспертного консенсуса ACCF/AHA 2009 года по легочной гипертензии: отчет Целевой группы Фонда Американского колледжа кардиологов по экспертным консенсусным документам и Американской кардиологической ассоциации: разработанный в сотрудничестве с Американским колледжем торакальных врачей, Американским торакальным обществом, Inc. и Ассоциация легочной гипертензии» . Тираж . 119 (16): 2250–2294. doi : 10.1161/CIRCULATIONAHA.109.192230 . ПМИД 19332472 .
- Галие Н., Хопер М.М., Гумберт М., Торбицки А., Вачиери Дж.Л., Барбера Дж.А. и др. (октябрь 2009 г.). «Руководство по диагностике и лечению легочной гипертензии: Целевая группа по диагностике и лечению легочной гипертензии Европейского общества кардиологов (ESC) и Европейского респираторного общества (ERS), одобренное Международным обществом трансплантации сердца и легких. (ИШЛТ)» . Европейский кардиологический журнал . 30 (20): 2493–2537. doi : 10.1093/eurheartj/ehp297 . ПМИД 19713419 .
- Хопер М.М., Барбера Дж.А., Ченник Р.Н., Хассун П.М., Ланг И.М., Манес А. и др. (июнь 2009 г.). «Диагностика, оценка и лечение нелегочной артериальной гипертензии, легочной гипертензии» . Журнал Американского колледжа кардиологов . 54 (1 дополнение): S85–S96. дои : 10.1016/j.jacc.2009.04.008 . ПМИД 19555862 .
- ^ Барст Р.Дж., МакГун М., Торбицки А., Ситбон О., Кроука М.Дж., Ольшевски Х., Гейн С. (июнь 2004 г.). «Диагностика и дифференциальная оценка легочной артериальной гипертензии» . Журнал Американского колледжа кардиологов . 43 (12 доп. С): 40С–47С. дои : 10.1016/j.jacc.2004.02.032 . ПМИД 15194177 .
- ^ Ситбон О., Гумберт М., Джаис Х., Иоос В., Хамид А.М., Провеншер С. и др. (июнь 2005 г.). «Долгосрочный ответ на блокаторы кальциевых каналов при идиопатической легочной артериальной гипертензии» . Тираж . 111 (23): 3105–3111. doi : 10.1161/CIRCULATIONAHA.104.488486 . ПМИД 15939821 .
- ^ Торрес Ф. (октябрь 2007 г.). «Систематический обзор рандомизированных двойных слепых клинических исследований пероральных препаратов, проведенных у пациентов с легочной артериальной гипертензией» . Международный журнал клинической практики . 61 (10): 1756–1765. дои : 10.1111/j.1742-1241.2007.01545.x . ПМИД 17877662 . S2CID 1191543 .
- ^ «FDA одобряет Winrevair (сотатерцепт-csrk) компании Merck, первое в своем классе средство для лечения взрослых с легочной артериальной гипертензией (ЛАГ, группа 1 ВОЗ*)» (пресс-релиз). Мерк. 27 марта 2024 г. Проверено 27 марта 2024 г.
- ^ Моррис Н.Р., Кермин Ф.Д., Джонс А.В., Ли Дж.Й., Холланд А.Е. и др. (Cochrane Airways Group) (март 2023 г.). «Программы реабилитации при легочной гипертензии на основе физических упражнений» . Кокрановская база данных систематических обзоров . 2023 (3): CD011285. дои : 10.1002/14651858.CD011285.pub3 . ПМЦ 10032353 . ПМИД 36947725 .
- ^ Раджа С.Г., Раджа С.М. (ноябрь 2011 г.). «Лечение легочной артериальной гипертензии: современные методы лечения и перспективы» . Терапевтические достижения в области хронических заболеваний . 2 (6): 359–370. дои : 10.1177/2040622311420773 . ПМЦ 3513893 . ПМИД 23251761 .
- ^ Сафдар З. (июнь 2011 г.). «Лечение легочной артериальной гипертензии: роль простациклина и аналогов простагландинов» . Респираторная медицина . 105 (6): 818–827. дои : 10.1016/j.rmed.2010.12.018 . ПМИД 21273054 .
- ^ «Drugs@FDA: препараты, одобренные FDA» .
- ^ Лю С., Чен Дж., Гао Ю., Дэн Б., Лю К. и др. (Cochrane Airways Group) (март 2021 г.). «Антагонисты рецепторов эндотелина при легочной артериальной гипертензии» . Кокрановская база данных систематических обзоров . 2021 (3): CD004434. дои : 10.1002/14651858.CD004434.pub6 . ПМК 8094512 . ПМИД 33765691 .
- ^ «ОБНОВЛЕНИЕ 1: Encysive получил одобрение Канады как лекарство от гипертонии» . Рейтер . 30 мая 2008 г. Архивировано из оригинала 4 июля 2007 г. Проверено 8 июля 2007 г.
- ^ «Ссылаясь на повреждение печени, Pfizer отзывает Thelin – CBS Detroit» . www.cbsnews.com . 10 декабря 2010 г.
- ^ «Управление по контролю за продуктами и лекарствами США одобрило препарат Letairis компании Gilead для лечения легочной артериальной гипертензии» (пресс-релиз). Галаад Наук . 15 июня 2007 г. Архивировано из оригинала 27 сентября 2007 г. Проверено 16 июня 2007 г.
- ^ «FDA одобрило таблетки Adcirca (тадалафил) для лечения легочной артериальной гипертензии» (Пресс-релиз). 26 мая 2009 г. Архивировано из оригинала 3 декабря 2010 г. Проверено 6 декабря 2010 г.
- ^ Дуарте Дж.Д., Хэнсон Р.Л., Мачадо Р.Ф. (май 2013 г.). «Фармакологическое лечение легочной гипертензии: изучение фармакогеномики» . Будущая кардиология . 9 (3): 335–349. дои : 10.2217/fca.13.6 . ПМК 3864092 . ПМИД 23668740 .
- ^ Форг С.Т., Паттерсон Б.Е., Беддинг А.В., Пейн К.Д., Филлипс Д.Л., Ришко Р.Э., Митчелл М.И. (март 2006 г.). «Фармакокинетика тадалафила у здоровых людей» . Британский журнал клинической фармакологии . 61 (3): 280–288. дои : 10.1111/j.1365-2125.2005.02553.x . ПМК 1885023 . ПМИД 16487221 .
- ^ Салли А. Ариф, PharmD, BCPS (Отдел фармацевтической практики, Чикагский фармацевтический колледж, Университет Среднего Запада, Даунерс-Гроув, Иллинойс, и фармацевтический факультет, Медицинский центр Университета Раша, Чикаго, Иллинойс); и Генри Пун, PharmD, BCPS (Фармацевтический отдел, Медицинский центр Джеймса Дж. Питерса, Вирджиния, Бронкс, Нью-Йорк). Тадалафил: ингибитор фосфодиэстеразы-5 длительного действия для лечения легочной артериальной гипертензии. 2011;33:993–1004
- ^ Галье Н., Брандейдж Б.Х., Гофрани Х.А., Удис Р.Дж., Симонно Г., Сафдар З. и др. (июнь 2009 г.). «Тадалафил терапия легочной артериальной гипертензии» . Тираж . 119 (22): 2894–2903. дои : 10.1161/circulationaha.108.839274 . ПМИД 19470885 .
- ^ «Опсинви (мацитентан и тадалафил) становится первым и единственным одобренным Министерством здравоохранения Канады комбинированным препаратом с фиксированной дозой для приема один раз в день для пациентов с легочной артериальной гипертензией (ЛАГ)» . Джонсон и Джонсон (пресс-релиз). 15 октября 2021 г. Проверено 25 марта 2024 г.
- ^ «Письмо-утверждение: Опсинви (мацитентан и тадалафил)» (PDF) . Управление по контролю за продуктами и лекарствами США.
- ^ «FDA США одобрило Opsynvi (мацитентан и тадалафил) в качестве первой и единственной комбинированной терапии с применением одной таблетки один раз в день для пациентов с легочной артериальной гипертензией (ЛАГ)» . Джонсон и Джонсон (пресс-релиз). 22 марта 2024 г. Проверено 25 марта 2024 г.
- ^ Ласкер Г.Ф., Мэйли Дж.Х., Пэнки Э.А., Кадовиц П.Дж. (апрель 2011 г.). «Нацеливание на растворимую гуанилатциклазу для лечения легочной гипертензии» . Экспертное обозрение респираторной медицины . 5 (2): 153–161. дои : 10.1586/ers.11.9 . ПМК 3108035 . ПМИД 21510726 .
- ^ Георгий МП, Чемпион ХК, Пилевски Ю.М. (2011). «Трансплантация легких при легочной гипертензии» . Легочное кровообращение . 1 (2): 182–191. дои : 10.4103/2045-8932.83455 . ПМК 3198646 . ПМИД 22034605 .
- ^ «Годовой отчет OPTN/SRTR за 2006 год» . Научный реестр реципиентов трансплантатов США. 01 мая 2006 г. Архивировано из оригинала 5 июня 2010 г. Проверено 28 марта 2007 г.
- ^ Сервери I, Д'Армини AM, Вигано М (апрель 2003 г.). «Легочная тромбэндартерэктомия почти через 50 лет после первых хирургических попыток» . Сердце . 89 (4): 369–370. дои : 10.1136/сердце.89.4.369 . ПМЦ 1769265 . ПМИД 12639858 .
- ^ Американский колледж врачей-торудистов ; Американское торакальное общество (сентябрь 2013 г.), «Пять вопросов, которые должны задать врачи и пациенты» , «Выбирая мудро »: инициатива Фонда ABIM , Американского колледжа торакальных врачей и Американского торакального общества, заархивировано из оригинала 3 ноября 2013 г. , получено 6 января. 2013 год
- ^ Рекомендации: тест шестиминутной ходьбы. Доступ: 2015 г.
- ^ «Легочная гипертензия. О легочной гипертензии | Пациент» . Пациент . Архивировано из оригинала 02 января 2016 г. Проверено 30 декабря 2015 г.
- ^ Муратоглу С.А., Байюми А.А., Ноордеграаф А.В. (2021). «Модели прогнозирования и показатели легочной гипертензии: обзор». Текущий фармацевтический дизайн . 27 (10): 1266–1276. дои : 10.2174/1381612824999201105163437 . ПМИД 33155897 . S2CID 226272078 .
- ^ Маклафлин В.В., Ситбон О., Бадеш Д.Б., Барст Р.Дж., Блэк С., Галье Н. и др. (февраль 2005 г.). «Выживаемость при применении бозентана первой линии у пациентов с первичной легочной гипертензией» . Европейский респираторный журнал . 25 (2): 244–249. дои : 10.1183/09031936.05.00054804 . ПМИД 15684287 .
- ^ Бенза Р.Л., Миллер Д.П., Барст Р.Дж., Бадеш Д.Б., Фрост А.Е., МакГун, доктор медицинских наук (август 2012 г.). «Оценка долгосрочной выживаемости с момента постановки диагноза легочной артериальной гипертензии из реестра REVEAL». Грудь . 142 (2): 448–456. дои : 10.1378/сундук.11-1460 . ПМИД 22281797 . [БЕСПЛАТНО]
- ^ Кауфман М.Х., Стед Л., Фейг Р. (2007). Первая помощь в акушерстве и гинекологии . Нью-Йорк: МакГроу-Хилл, Медицинский паб. Разделение. п. 100 . ISBN 978-0-07-144874-1 .
- ^ Гош АК (2008). Обзор внутренней медицины клиники Мэйо: восьмое издание (Обзор внутренней медицины клиники Мэйо) . Информа Здравоохранение. п. 55 . ISBN 978-1-4200-8478-8 .
- ^ Британский журнал анестезии: «Первичная легочная гипертензия во время беременности; роль новых вазодилататоров». Архивировано 21 января 2011 г. в Wayback Machine , 19 марта 2011 г.
- ^ Оудиз Р.Дж. (6 февраля 2023 г.). «Идиопатическая легочная артериальная гипертензия: основы практики, предыстория, патофизиология» . Справочник Медскейп .
- ^ Йорк М., Фарбер Х.В. (ноябрь 2011 г.). «Легочная гипертензия: скрининг и оценка при склеродермии». Современное мнение в ревматологии . 23 (6): 536–544. дои : 10.1097/BOR.0b013e32834ba6a7 . ПМИД 21934501 . S2CID 19528958 .
- ^ Наннини К. «Заболевания легких при ревматоидном артрите» . MedScape.com . МедСкейп. Архивировано из оригинала 8 февраля 2016 года . Проверено 31 декабря 2015 г.
- ^ Mittoo S, Fell CD (апрель 2014 г.). «Легочные проявления системной красной волчанки» . Семинары по респираторной медицине и медицине интенсивной терапии . 35 (2). МедСкейп: 249–254. дои : 10.1055/s-0034-1371537 . ПМИД 24668539 . S2CID 24654448 . Архивировано из оригинала 26 октября 2015 года . Проверено 31 декабря 2015 г.
- ^ Ли М.Т., Розенцвейг Э.Б., Каир М.С. (август 2007 г.). «Легочная гипертензия при серповидноклеточной анемии». Клинические достижения в гематологии и онкологии . 5 (8): 645–53, 585. PMID 17982405 .
- ^ Минай О.А., Чауат А., Аднот С. (июнь 2010 г.). «Легочная гипертензия при ХОБЛ: эпидемиология, значение и лечение: заболевания легочных сосудов: глобальная перспектива». Грудь . 137 (6 доп): 39С–51С. дои : 10.1378/сундук.10-0087 . ПМИД 20522579 .
- ^ Балачандран Дж.С., Маса Дж.Ф., Мохлеси Б. (сентябрь 2014 г.). «Эпидемиология и диагностика синдрома гиповентиляции при ожирении» . Клиники медицины сна . 9 (3): 341–347. дои : 10.1016/j.jsmc.2014.05.007 . ПМК 4210766 . ПМИД 25360072 .
- ^ Рейнольдс ПН (февраль 2011 г.). «Генная терапия легочной гипертензии: перспективы и проблемы». Экспертное мнение о биологической терапии . 11 (2): 133–143. дои : 10.1517/14712598.2011.542139 . ПМИД 21219232 . S2CID 23641857 .
- ^ «Элейн Кауфман, знаменитый ресторатор Элейн, умирает в возрасте 81 года» . Ежедневные новости . 3 декабря 2010 г. Архивировано из оригинала 28 августа 2016 г. . Проверено 27 сентября 2016 г.
- ^ Фолкарт Б.А. (21 июня 1990 г.). «Ина Балин, 52 года; актриса кино и телевидения искала имплантат легких» . Лос-Анджелес Таймс . Архивировано из оригинала 11 сентября 2016 года . Проверено 27 сентября 2016 г.
- ^ Фулл Х (26 июля 2016 г.). «Она привязана к кислородному баллону, но ее певческая карьера стремительно развивается» . Нью-Йорк Пост . Архивировано из оригинала 14 августа 2016 года.
- ^ Инсдорф А (10 ноября 2013 г.). «Вызовы Хлои Темчин» . Хаффингтон Пост . Архивировано из оригинала 18 сентября 2016 года.
- ^ «Вскрытие: Последние часы Натали Коул». Вскрытие . Нар. Эрик Мейерс. Исполнительный. Прод. Эд Тейлор и Майкл Келпи. Reelz, 27 мая 2017. Телевидение.
Дальнейшее чтение [ править ]
- Рубин Л.Дж., Бадеш Д.Б. (август 2005 г.). «Оценка и ведение пациента с легочной артериальной гипертензией». Анналы внутренней медицины . 143 (4): 282–292. CiteSeerX 10.1.1.463.8466 . дои : 10.7326/0003-4819-143-4-200508160-00009 . ПМИД 16103472 . S2CID 28841269 .
- Абман С.Х., Хансманн Г., Арчер С.Л., Айви Д.Д., Адатия И., Чунг В.К. и др. (ноябрь 2015 г.). «Детская легочная гипертензия: рекомендации Американской кардиологической ассоциации и Американского торакального общества» . Тираж . 132 (21): 2037–2099. doi : 10.1161/CIR.0000000000000329 . ПМИД 26534956 . S2CID 7412370 .