Ахалазия пищевода
| Ахалазия пищевода | |
|---|---|
| Другие имена | Ахалазия кардии, кардиоспазм, аперистальтика пищевода, ахалазия |
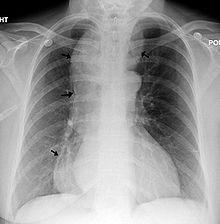 | |
| Рентгенограмма грудной клетки: ахалазия (стрелки указывают на контур сильно расширенного пищевода). | |
| Произношение | |
| Специальность | Гастроэнтерология , торакальная хирургия , общая хирургия , лапароскопическая хирургия |
| Симптомы | Анорексия (но желание и попытка есть), неспособность глотать пищу, боль в груди, сравнимая с сердечным приступом, головокружение, обезвоживание, сильная рвота после еды (часто без тошноты). |
| Обычное начало | Обычно в среднем и позднем возрасте, редко в молодости. |
| Продолжительность | Пожизненный |
| Типы | 1-я стадия – расширение на 2–3 см,
2-я стадия – расширена на 4–5 см, имеет вид птичьего клюва, 3-я стадия – 5–7 см, расширена. 4-я/Поздняя стадия – расширена на 8+ см, сигмовидная |
| Причины | Неизвестный |
| Факторы риска | Неубедительно, но возможно: аутоиммунные заболевания в анамнезе, голодание воздуха, сопровождающее тревогу, неправильные привычки питания, неправильное питание. |
| Метод диагностики | Пищеводная манометрия, биопсия, рентгенография, исследование с глотанием бария, эндоскопия |
| Профилактика | Нет метода профилактики |
| Уход | Миотомия и фундопломия по Хеллеру, ПОЭМ, пневматическая дилатация, ботулотоксин |
| Прогноз | ~76% шанс на выживание через 20 лет (в западной стране, такой как Германия) [ 2 ] |
| Частота | ~1 из 100 000 человек [ 2 ] |
| Летальные исходы | 829 за период 1–8 лет изучаются из 28 демографических, 754-миллионных рекордных групп. [ 3 ] |
Ахалазия пищевода , часто называемая просто ахалазией , представляет собой неспособность гладкомышечных волокон расслабиться, что может привести к тому, что нижний пищеводный сфинктер останется закрытым. Без модификатора «ахалазия» обычно относится к ахалазии пищевода . Ахалазия может возникать в различных точках желудочно-кишечного тракта ; ахалазия прямой кишки Например, может наблюдаться при болезни Гиршпрунга . Нижний пищеводный сфинктер — это мышца между пищеводом и желудком, которая открывается, когда поступает пища. Он закрывается, чтобы избежать желудочной кислоты обратного попадания . Полностью понятная причина заболевания неизвестна, как и факторы, повышающие риск его появления. Существуют предположения о генетически передаваемой форме ахалазии, но они не до конца поняты и не согласованы. [ 4 ]
Ахалазия пищевода — это нарушение моторики пищевода, вовлекающее гладкомышечный слой пищевода и нижний пищеводный сфинктер (НПС). [ 5 ] Он характеризуется неполным расслаблением НПС, повышенным тонусом НПС и отсутствием перистальтики пищевода (неспособностью гладких мышц перемещать пищу по пищеводу) при отсутствии других объяснений, таких как рак или фиброз . [ 6 ] [ 7 ] [ 8 ]
Ахалазия характеризуется затруднением глотания , срыгиванием и иногда болью в груди . Диагноз ставят с помощью манометрии пищевода и исследования с глотанием бария рентгенографического . Доступны различные методы лечения, но ни одно из них не излечивает это заболевание. В некоторых случаях можно использовать определенные лекарства или ботокс , но более стойкое облегчение приносит расширение пищевода и хирургическое расщепление мышцы ( миотомия Хеллера или POEM ).
Наиболее распространенной формой является первичная ахалазия, основная причина которой неизвестна. Это происходит из-за недостаточности дистальных тормозных нейронов пищевода . Однако небольшая часть возникает вторично по отношению к другим заболеваниям, таким как рак пищевода , болезнь Шагаса (инфекционное заболевание, распространенное в Южной Америке) или синдром Triple-A . [ 9 ] Ахалазия поражает примерно одного человека из 100 000 в год. [ 9 ] [ 10 ] Гендерного преобладания в возникновении заболевания нет. [ 11 ] Этот термин происходит от a- + -chalasia «нет расслабления».
Ахалазия может также проявляться наряду с другими заболеваниями в виде редкого синдрома, такого как ахалазия микроцефалия . [ 12 ]
Признаки и симптомы
[ редактировать ]Основными симптомами ахалазии являются дисфагия (затруднение глотания), срыгивание непереваренной пищи, боль в груди за грудиной и потеря веса . [ 13 ] Дисфагия имеет тенденцию постепенно ухудшаться с течением времени и затрагивать как жидкости, так и твердые вещества. Некоторые люди могут также испытывать кашель , когда лежат в горизонтальном положении. Испытываемую боль в груди, также известную как кардиоспазм, и несердечную боль в груди часто можно принять за сердечный приступ . У некоторых пациентов это может быть чрезвычайно болезненно. Пища и жидкость, включая слюну , задерживаются в пищеводе и могут попасть в легкие ( аспирация ). Без лечения ахалазия средней стадии может полностью препятствовать прохождению практически любой пищи или жидкости: чем больше площадь поверхности проглоченного предмета, тем труднее пройти через НПС/ЛОС (нижний пищеводный сфинктер). На такой стадии после проглатывания пищи она целиком остается в пищеводе, накапливаясь и растягиваясь до крайних размеров в феномене, известном как мегаэзофагус . Если накапливается достаточное количество пищи, это вызывает необходимость очистить то, что было проглочено, что часто описывается как не сопровождающееся тошнотой как таковой, а сильная и иногда неконтролируемая потребность вырвать то, что накопилось в пищеводе, что из-за чрезмерного растяжения стенок пищевода, легко высвобождается без вздутия. Этот цикл таков, что мало или практически никакая пища не достигает тонкий кишечник , чтобы питательные вещества всасывались в кровоток, что приводит к прогрессирующей потере веса , анорексии , возможному голоданию и смерти, финал которой не всегда может быть указан как «смерть от ахалазии», что способствует и без того неточному или неубедительному подсчету. смертей, вызванных заболеванием, не говоря уже о других медицинских факторах, которые могли ускорить смерть уже ослабленного тела пациента с ахалазией. [ нужна ссылка ]
Поздняя стадия ахалазии
[ редактировать ]Терминальная стадия ахалазии, характеризующаяся массивно расширенным и извитым пищеводом, может возникнуть у пациентов, ранее проходивших лечение, но если дальнейшее расширение или миотомия не смогли облегчить дисфагию или предотвратить ухудшение питания, и эзофагэктомия . единственным вариантом может быть [ 14 ]
Заболевание конечной стадии, характеризующееся заметно расширенным и извилистым «сожженным» пищеводом и рецидивирующими обструктивными симптомами, может потребовать резекции пищевода для восстановления функции желудочно-кишечного тракта, устранения дефицита питательных веществ и снижения риска аспирационной пневмонии. [ 15 ] [ 16 ] [ 17 ]

Обзор литературы показывает аналогичные результаты с хорошим контролем симптомов у 75–100% пациентов, перенесших такую процедуру. Однако эзофагэктомия небезопасна, и каждый пациент должен быть полностью проинформирован обо всех связанных с ней рисках. Описаны зарегистрированные показатели смертности 5–10%, в то время как сообщалось о заболеваемости до 50% и несостоятельности анастомоза у 10–20% пациентов. Пациенты также должны быть проинформированы о долгосрочных осложнениях. Стриктуры анастомоза наблюдались у 50% пациентов, в зависимости от продолжительности послеоперационного наблюдения. Демпинг-синдром , о котором сообщается до 20% пациентов, имеет тенденцию к самостоятельному купированию и при необходимости может быть купирован медикаментозно, а вагуссберегающая эзофагэктомия может снизить этот риск. [ 18 ] [ 19 ] [ 20 ]
Механизм
[ редактировать ]Причина большинства случаев ахалазии неизвестна. [ 21 ] Давление и расслабление НПС регулируются возбуждающими (например, ацетилхолин , вещество Р ) и тормозными (например, оксид азота , вазоактивный интестинальный пептид ) нейромедиаторами. У людей с ахалазией отсутствуют норадренергические , нехолинергические, тормозные ганглиозные клетки , что вызывает дисбаланс в возбуждающей и тормозной нейротрансмиссии . В результате возникает гипертонический нерасслабленный сфинктер пищевода. [ 22 ]
исследование образцов аутопсии и миотомии Гистологическое показало воспалительную реакцию, состоящую из CD3 / CD8 - положительных цитотоксических Т-лимфоцитов , различного количества эозинофилов и тучных клеток , потери ганглиозных клеток и нейрофиброза; эти события, по-видимому, происходят на ранних стадиях ахалазии. Таким образом, похоже, что ахалазия имеет аутоиммунный контекст, скорее всего, вызванный вирусными триггерами. Другие исследования предполагают наследственный , нейродегенеративный , генетический и инфекционный вклад. [ 23 ]
Диагностика
[ редактировать ]
Из-за сходства симптомов ахалазия может быть ошибочно принята за более распространенные заболевания, такие как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), хиатальная грыжа и даже психосоматические расстройства. Специфическими тестами на ахалазию являются глотание с барием и манометрия пищевода . Кроме того, эндоскопия пищевода, желудка и двенадцатиперстной кишки ( эзофагогастродуоденоскопия или ФГДС) с эндоскопическим ультразвуком или без него. для исключения возможности рака обычно проводится [ 9 ] Внутренняя ткань пищевода при эндоскопии обычно выглядит нормальной , хотя может наблюдаться «хлопок», поскольку эндоскоп с некоторым трудом проходит через нерасслабляющийся нижний пищеводный сфинктер , а над НПС могут обнаруживаться остатки пищи. [ нужна ссылка ]
Бариевая ласточка
[ редактировать ]
Пациент глотает раствор бария, при этом при постоянной рентгеноскопии (рентгеновской записи) наблюдают за течением жидкости через пищевод. Нормальных перистальтических движений пищевода не наблюдается. Имеется резкое сужение нижнего пищеводного сфинктера и сужение в области желудочно-пищеводного перехода , что придает ему вид «птичьего клюва» или «крысиного хвоста». Пищевод выше сужения часто расширен (увеличен) в различной степени, поскольку пищевод постепенно растягивается с течением времени. [ 9 ] Над столбиком бария часто наблюдается граница воздух-жидкость из-за отсутствия перистальтики. Пятиминутный глоток бария по времени может стать полезным ориентиром для измерения эффективности лечения. [ нужна ссылка ]
Пищеводная манометрия
[ редактировать ]
Из-за своей чувствительности манометрия ( исследование моторики пищевода ) считается ключевым тестом для установления диагноза. Катетер (тонкая трубка ) вводится через нос, и пациенту предлагается несколько раз сглотнуть. Зонд измеряет мышечные сокращения в различных частях пищевода во время глотания. Манометрия выявляет неспособность НПС расслабиться при глотании и отсутствие функциональной перистальтики гладкомышечных мышц пищевода. [ 9 ]
Характерные данные манометрического анализа: [ нужна ссылка ]
- Нижний пищеводный сфинктер (НПС) не расслабляется при влажном глотании (расслабление <75%)
- Давление НПС <26 мм рт.ст. является нормальным, >100 – ахалазией, >200 – ахалазией щелкунчика .
- Аперистальтика в теле пищевода
- Относительное повышение внутрипищеводного давления по сравнению с внутрижелудочным давлением.
Биопсия
[ редактировать ]Биопсия , взятие образца ткани во время эндоскопии, обычно не требуется при ахалазии, но если она выполнена, обнаруживается гипертрофия мускулатуры и отсутствие определенных нервных клеток миентерического сплетения , сети нервных волокон, контролирующих перистальтику пищевода. [ 24 ] Диагностировать ахалазию только с помощью биопсии невозможно. [ 25 ]
Уход
[ редактировать ]Сублингвальный прием нифедипина значительно улучшает результаты лечения у 75% людей с легким или среднетяжелым течением заболевания. Классически считалось, что хирургическая миотомия дает большую пользу, чем ботулотоксин или дилатация у тех, кому не удалось оказать медицинскую помощь. [ 26 ] Однако недавнее рандомизированное контролируемое исследование показало, что пневматическая дилатация не уступает лапароскопической миотомии по Геллеру . [ 27 ]
Изменения образа жизни
[ редактировать ]Как до, так и после лечения пациентам с ахалазией может потребоваться есть медленно, очень хорошо жевать, пить много воды во время еды и избегать еды перед сном. Поднятие головы с кровати или сон на клиновидной подушке способствует опорожнению пищевода под действием силы тяжести. После операции или пневматической дилатации ингибиторы протонной помпы, необходимы чтобы предотвратить повреждение рефлюкса путем ингибирования секреции желудочной кислоты , а также следует избегать продуктов, которые могут усугубить рефлюкс, включая кетчуп, цитрусовые, шоколад, алкоголь и кофеин. Если не лечить или проявлять особую агрессивность, раздражение и коррозия, вызванные кислотами, могут привести к пищеводу Барретта . [ 28 ]
Медикамент
[ редактировать ]Полезны препараты, снижающие давление НПС. К ним относятся блокаторы кальциевых каналов, такие как нифедипин. [ 26 ] и нитраты, такие как изосорбиддинитрат и нитроглицерин . Однако многие пациенты испытывают неприятные побочные эффекты, такие как головная боль и опухание ног, и эти лекарства часто перестают помогать через несколько месяцев. [ 29 ]
Ботулинический токсин (ботокс) можно ввести в нижний пищеводный сфинктер, чтобы парализовать мышцы, удерживающие его закрытым. Как и в случае с косметическим ботоксом, эффект носит временный характер и сохраняется около 6 месяцев. Инъекции ботокса вызывают рубцевание сфинктера, что может усложнить последующую миотомию по Хеллеру. Эта терапия рекомендуется только пациентам, которые не могут рисковать хирургическим вмешательством, например, пожилым людям с плохим здоровьем. [ 9 ] Пневматическая дилатация имеет лучшую долгосрочную эффективность, чем ботокс. [ 30 ]
Пневматическая дилатация
[ редактировать ]При баллонной (пневматической) дилатации или дилатации мышечные волокна растягиваются и слегка разрываются в результате принудительного раздувания баллона, помещенного внутрь нижнего пищеводного сфинктера. Всегда существует небольшой риск перфорации, требующей немедленного хирургического вмешательства. Пневматическая дилатация вызывает образование рубцов, что может усложнить миотомию по Хеллеру, если операция потребуется позже. Гастроэзофагеальный рефлюкс (ГЭРБ) возникает после пневматической дилатации у многих пациентов. Пневматическая дилатация наиболее эффективна в долгосрочной перспективе у пациентов старше 40 лет; преимущества, как правило, менее продолжительны у молодых пациентов из-за более высокой скорости восстановления организма после травмы, что часто приводит к повторным процедурам с использованием баллонов большего размера для достижения максимальной эффективности. [ 10 ] такие операции, как более успешная миотомия Хеллера . После нескольких неудачных попыток использования пневматической дилатации вместо этого можно попробовать [ нужна ссылка ]
Операция
[ редактировать ]Миотомия по Геллеру помогает 90% больных ахалазией. Обычно ее можно выполнить замочной скважиной или лапароскопически. [ 31 ] Миотомия представляет собой продольный разрез пищевода, начинающийся выше НПС и распространяющийся на 1–2 см вниз до кардии желудка. Пищевод состоит из нескольких слоев, и миотомия разрезает только наружные мышечные слои, сжимающие его, оставляя нетронутым внутренний слой слизистой оболочки. [ 32 ]

Частичная фундопликация или «обертывание», при котором глазное дно (часть желудка, которая нависает над соединением с пищеводом) оборачивается вокруг указанного нижнего отдела пищевода и пришивается к самому себе, прикрепляясь к диафрагме для создания давления на сфинктер после миотомии. обычно добавляют для предотвращения чрезмерного рефлюкса, который со временем может привести к серьезному повреждению пищевода. После операции пациентам следует соблюдать мягкую диету в течение нескольких недель или месяца, избегая продуктов, которые могут усугубить рефлюкс. [ 33 ] 180–200 градусов Наиболее рекомендуемой фундопликацией в дополнение к миотомии по Хеллеру является фундопликация по Дору, которая заключается в переднем обертывании пищевода под углом . Она дает превосходные результаты по сравнению с фундопликацией по Ниссену, что связано с более высокой частотой послеоперационной дисфагии. [ 34 ]
Недостатком лапароскопической миотомии пищевода является необходимость проведения фундопликации. С одной стороны, миотомия открывает пищевод, а с другой — фундопликация вызывает его непроходимость. Недавнее понимание гастроэзофагеального антирефлюксного барьера/клапана пролило свет на причину возникновения рефлюкса после миотомии. Желудочно-пищеводный клапан образуется в результате сворачивания пищевода в желудок в месте пищеводного перерыва. Это сворачивание создает клапан, который простирается от 7 до 4 часов (270 градусов) по окружности пищевода. Лапароскопическая миотомия разрезает мышцу в положении «12 часов», что приводит к несостоятельности клапана и рефлюксу. В последних сериях роботизированной лапароскопии была предпринята попытка миотомии в положении 5 часов на пищеводе от клапана. Роботизированная латеральная миотомия пищевода сохраняет клапан пищевода и не приводит к рефлюксу, тем самым устраняя необходимость фундопликации. Роботизированная латеральная миотомия пищевода дала лучшие на сегодняшний день результаты с точки зрения способности принимать пищу без рефлюкса. [ нужна ссылка ]
Эндоскопическая миотомия
[ редактировать ]В 2008 году в Японии был разработан новый эндоскопический метод лечения ахалазии. [ 35 ] Пероральная эндоскопическая миотомия или ПОЭМ — это минимально инвазивный тип транслюминальной эндоскопической хирургии с естественным отверстием , который следует тому же принципу, что и миотомия Хеллера. На слизистой пищевода делается крошечный разрез, через который вводится эндоскоп. Самый внутренний круговой мышечный слой пищевода разделяется и продлевается через НПС примерно до 2 см в мышцу желудка. Поскольку эта процедура проводится полностью через рот пациента, на теле пациента не остается видимых шрамов. [ нужна ссылка ]
Пациенты обычно проводят в больнице около 1–4 дней и выписываются после удовлетворительных обследований. Пациентов выписывают на полноценной диете и, как правило, они могут вернуться к работе и полноценной активности сразу после выписки. [ 36 ] Серьезные осложнения после ПОЭМ редки и обычно лечатся без вмешательства. Долгосрочная удовлетворенность пациентов после POEM аналогична сравнению со стандартной лапароскопической миотомией по Геллеру. [ 37 ]
POEM была проведена более чем 1200 пациентам в Японии и становится все более популярной во всем мире в качестве терапии первой линии у пациентов с ахалазией. [ 38 ]
Мониторинг
[ редактировать ]Даже после успешного лечения ахалазии глотание со временем может ухудшиться. Пищевод следует проверять каждый год или два с помощью глотания бария по времени, потому что некоторым может потребоваться пневматическая дилатация, повторная миотомия или даже эзофагэктомия через много лет. Кроме того, некоторые врачи рекомендуют измерение pH и эндоскопию для проверки наличия рефлюкса, который при отсутствии лечения может привести к предраковому состоянию, известному как пищевод Барретта, или стриктуре . [ нужна ссылка ]
История понимания и лечения ахалазии
[ редактировать ]- В 1672 году английский врач сэр Томас Уиллис , один из основателей Королевского общества , впервые описал состояние, ныне известное как ахалазия, и лечил эту проблему путем расширения с помощью морской губки, прикрепленной к китовой кости .
- В 1881 году немецкий польско-австрийский врач Иоганн Фрайгерр фон Микулич-Радецкий описал это заболевание как кардиоспазм и считал, что это функциональная проблема, а не механическая.
- В 1913 году Эрнест Хеллер стал первым человеком, успешно выполнившим эзофагомиотомию, теперь известную в его тезке как миотомию Хеллера . [ 39 ]
- В 1929 году два врача – Хёрт и Рейк – выяснили, что проблема связана с тем, что НПС не расслабляется. Они назвали болезнь ахалазией, что означает неспособность расслабиться .
- В 1937 году ФК Лендрам подтвердил выводы Хёрта и Рейка, предложив термин «ахалазия» вместо кардиоспазма. (Трудно сказать, кто на самом деле изменил имя между двумя последними записями.) В 1937 году врач Ф. К. Лендрам подтвердил выводы Хёрта и Рейка в 1929 году, предложив использование термина «ахалазия» вместо «кардиоспазм» .
- В 1955 году немецкий врач Рудольф Ниссен , ученик Фердинанда Зауэрбруха , выполняет первую фундопломию, теперь известную в его тезке как фундопликация Ниссена , в конечном итоге опубликовав результаты двух случаев в экземпляре Swiss Medical Weekly за 1956 год . [ 40 ] [ 41 ]
- В 1962 году врач Дор сообщает о первой передней частичной фундопликации. [ 42 ] действует как решение проблемы интенсивной послеоперационной ГЭРБ и риска вдыхания желудочной кислоты, сопровождающего миотомию по Хеллеру.
- В 1963 году врач Тупе сообщил о первой задней частичной фундопликации. [ 43 ]
- В 1991 году врач Шими и его коллеги выполнили первую лапароскопию Хеллера в Англии.
- В 1994 году Парича и др. представляет ботокс как метод снижения давления НПС. [ 44 ]
- новейший метод хирургического лечения ахалазии — пероральную эндоскопическую миотомию . В 2008 году Х. Иноуэ в Токио, Япония, разработал [ 45 ] Этот метод в настоящее время считается экспериментальным во многих странах, таких как США.
Эпидемиология
[ редактировать ]Заболеваемость ахалазией возросла примерно до 1,6 на 100 000 в некоторых группах населения. Болезнь поражает преимущественно взрослых в возрасте от 30 до 50 лет. [ 46 ]
Известные пациенты
[ редактировать ]У планетолога Карла Сагана была ахалазия с 18 лет. [ 47 ] Правительство Замбии объявило, что у президента Замбии Эдгара Лунгу ахалазия, имеющая симптомы, которые иногда возникают во время официальных встреч, в частности, головокружение. [ 48 ]
Ссылки
[ редактировать ]- ^ АХАЛАЗИЯ | Значение и определение для британского английского | Лексико.com
- ^ Jump up to: а б Танака С., Абэ Х., Сато Х., Шиваку Х., Минами Х., Сато С. и др. (октябрь 2021 г.). «Частота и клинические характеристики особых типов ахалазии в Японии: крупномасштабное многоцентровое исследование базы данных». Журнал гастроэнтерологии и гепатологии . 36 (10): 2828–2833. дои : 10.1111/jgh.15557 . ПМИД 34032322 . S2CID 235200001 .
- ^ Мэйберри Дж. Ф., Ньюкомб Р. Г., Аткинсон М. (апрель 1988 г.). «Международное исследование смертности от ахалазии». Гепато-гастроэнтерология . 35 (2): 80–82. ПМИД 3259530 .
- ^ «Ахалазия» .
- ^ Пак В., Ваези МФ (июнь 2005 г.). «Этиология и патогенез ахалазии: современное понимание». Американский журнал гастроэнтерологии . 100 (6): 1404–1414. дои : 10.1111/j.1572-0241.2005.41775.x . ПМИД 15929777 . S2CID 33583131 .
- ^ Шпехлер С.Дж., Кастель Д.О. (июль 2001 г.). «Классификация нарушений моторики пищевода» . Гут . 49 (1): 145–151. дои : 10.1136/gut.49.1.145 . ПМЦ 1728354 . ПМИД 11413123 .
- ^ Пандольфино Дж. Э., Кахрилас П. Дж. (январь 2005 г.). «Технический обзор AGA по клиническому использованию манометрии пищевода» . Гастроэнтерология . 128 (1): 209–224. дои : 10.1053/j.gastro.2004.11.008 . ПМИД 15633138 .
- ^ Пандолфино Дж. Э., Гаврон А. Дж. (май 2015 г.). «Ахалазия: систематический обзор». ДЖЕМ . 313 (18): 1841–1852. дои : 10.1001/jama.2015.2996 . ПМИД 25965233 .
- ^ Jump up to: а б с д и ж Шписс А.Е., Кахрилас П.Дж. (август 1998 г.). «Лечение ахалазии: от китового уса до лапароскопа». ДЖАМА . 280 (7): 638–642. дои : 10.1001/jama.280.7.638 . ПМИД 9718057 .
- ^ Jump up to: а б Лейк Дж.М., Вонг Р.К. (сентябрь 2006 г.). «Обзорная статья: лечение ахалазии – сравнение различных методов лечения» . Алиментарная фармакология и терапия . 24 (6): 909–918. дои : 10.1111/j.1365-2036.2006.03079.x . ПМИД 16948803 . S2CID 243821 .
- ^ Фрэнсис Д.Л., Кацка Д.А. (август 2010 г.). «Ахалазия: обновленная информация о болезни и ее лечении» . Гастроэнтерология . 139 (2): 369–374. дои : 10.1053/j.gastro.2010.06.024 . ПМИД 20600038 .
- ^ Гокель Х.Р., Шумахер Дж., Гокель И., Ланг Х., Хааф Т., Нётен М.М. (октябрь 2010 г.). «Ахалазия: дадут ли генетические исследования информацию?». Генетика человека . 128 (4): 353–364. дои : 10.1007/s00439-010-0874-8 . ПМИД 20700745 . S2CID 583462 .
- ^ Дугера Л., Кассолино П., Чисаро Ф., Кьяверина М. (сентябрь 2008 г.). «Ахалазия». Минерва Гастроэнтерология и диетология . 54 (3): 277–285. ПМИД 18614976 .
- ^ Ховард Дж. М., Райан Л., Лим К. Т., Рейнольдс Дж. В. (1 января 2011 г.). «Эзофагэктомия в лечении терминальной ахалазии – описания случаев и обзор литературы» . Международный журнал хирургии . 9 (3): 204–208. дои : 10.1016/j.ijsu.2010.11.010 . ПМИД 21111851 .
- ^ Банбери М.К., Райс Т.В., Голдблюм Дж.Р., Кларк С.Б., Бейкер М.Э., Рихтер Дж.Е. и др. (июнь 1999 г.). «Эзофагэктомия с реконструкцией желудка по поводу ахалазии» . Журнал торакальной и сердечно-сосудистой хирургии . 117 (6): 1077–1084. дои : 10.1016/S0022-5223(99)70243-6 . ПМИД 10343255 .
- ^ Глатц С.М., Ричардсон Дж.Д. (сентябрь 2007 г.). «Эзофагэктомия при терминальной стадии ахалазии». Журнал желудочно-кишечной хирургии . 11 (9): 1134–1137. дои : 10.1007/s11605-007-0226-8 . ПМИД 17623258 . S2CID 8248607 .
- ^ Левандовски А (июнь 2009 г.). «Диагностические критерии и хирургическая процедура мегаэзофага - личный опыт» . Заболевания пищевода . 22 (4): 305–309. дои : 10.1111/j.1442-2050.2008.00897.x . ПМИД 19207550 .
- ^ Девани Э.Дж., Ланнеттони, доктор медицинских наук, Орринджер М.Б., Маршалл Б. (сентябрь 2001 г.). «Эзофагэктомия при ахалазии: отбор пациентов и клинический опыт» . Анналы торакальной хирургии . 72 (3): 854–858. дои : 10.1016/S0003-4975(01)02890-9 . ПМИД 11565670 .
- ^ Оррингер М.Б., Стерлинг М.К. (март 1989 г.). «Резекция пищевода при ахалазии: показания и результаты» . Анналы торакальной хирургии . 47 (3): 340–345. дои : 10.1016/0003-4975(89)90369-X . ПМИД 2649031 .
- ^ Банки Ф., Мейсон Р.Дж., ДеМистер С.Р., Хаген Дж.А., Баладжи Н.С., Крукс П.Ф. и др. (сентябрь 2002 г.). «Вагуссохраняющая эзофагэктомия: более физиологичная альтернатива» . Анналы хирургии . 236 (3): 324–336. дои : 10.1097/00000658-200209000-00009 . ПМЦ 1422586 . ПМИД 12192319 .
- ^ Читэм Дж.Г., Вонг Р.К. (июнь 2011 г.). «Современный подход к лечению ахалазии». Текущие отчеты гастроэнтерологии . 13 (3): 219–225. дои : 10.1007/s11894-011-0190-z . ПМИД 21424734 . S2CID 30462116 .
- ^ Ахалазия в eMedicine
- ^ Чуа С.К., Сюй ПИ, Ву К.Л., Ву Д.К., Тай В.К., Чанчиен CS (апрель 2012 г.). «Обновленная информация об ахалазии пищевода за 2011 год» . Всемирный журнал гастроэнтерологии . 18 (14): 1573–1578. дои : 10.3748/wjg.v18.i14.1573 . ПМЦ 3325522 . ПМИД 22529685 .
- ^ Эмануэль Рубин; Фред Горштейн; Рафаэль Рубин; Роланд Швартинг; Дэвид Стрейер (2001). Патология Рубина – клинико-патологические основы медицины . Мэриленд: Липпинкотт Уильямс и Уилкинс. п. 665. ИСБН 978-0-7817-4733-2 . [ нужна страница ]
- ^ Дёла М., Лейхауэр К., Гокель И., Нибиш С., Тиме Р., Лунделл Л. и др. (март 2019 г.). «Характеристика воспаления пищевода у больных ахалазией. Ретроспективное иммуногистохимическое исследование». Патология человека . 85 : 228–234. дои : 10.1016/j.humpath.2018.11.006 . ПМИД 30502378 . S2CID 54522267 .
- ^ Jump up to: а б Ван Л., Ли Ю.М., Ли Л. (ноябрь 2009 г.). «Метаанализ рандомизированных и контролируемых исследований лечения ахалазии». Пищеварительные заболевания и науки . 54 (11): 2303–2311. дои : 10.1007/s10620-008-0637-8 . ПМИД 19107596 . S2CID 25927258 .
- ^ Бёкстенс Г.Е., Аннес В., де Варан С.Б., Шоссад С., Костантини М., Каттитта А. и др. (май 2011 г.). «Пневматическая дилатация по сравнению с лапароскопической миотомией Хеллера при идиопатической ахалазии» . Медицинский журнал Новой Англии . 364 (19): 1807–1816. дои : 10.1056/nejmoa1010502 . hdl : 11577/2478108 . ПМИД 21561346 . S2CID 37740591 .
- ^ «Пищевод Барретта и ГЭРБ» . 10 октября 2017 г.
- ^ «Нифедипин» . Национальная служба здравоохранения Великобритании . 29 августа 2018 г. Проверено 25 июня 2021 г.
- ^ Лейден Дж. Э., Мосс AC, Макматуна П. (8 декабря 2014 г.). «Эндоскопическая пневматическая дилатация в сравнении с инъекцией ботулотоксина в лечении первичной ахалазии» . Кокрановская база данных систематических обзоров . 12 (12): CD005046. дои : 10.1002/14651858.CD005046.pub3 . ПМЦ 10679968 . ПМИД 25485740 .
- ^ Деб С., Дешам К., Аллен М.С., Николс ФК, Кассиви С.Д., Краунхарт Б.С., Пайролеро ПК (октябрь 2005 г.). «Лапароскопическая миотомия пищевода при ахалазии: факторы, влияющие на функциональные результаты» . Анналы торакальной хирургии . 80 (4): 1191–1195. doi : 10.1016/j.athoracsur.2005.04.008 . ПМИД 16181839 .
- ^ Шарп, Кеннет В.; Хайтан, Лина; Шольц, Стефан; Хольцман, Майкл Д.; Ричардс, Уильям О. (май 2002 г.). «100 последовательных минимально инвазивных миотомий Хеллера: извлеченные уроки» . Анналы хирургии . 235 (5): 631–639. дои : 10.1097/00000658-200205000-00004 . ISSN 0003-4932 . ПМЦ 1422488 . ПМИД 11981208 .
- ^ «Ахалазия» . Библиотека медицинских концепций Lecturio . 14 октября 2020 г. Проверено 25 июня 2021 г.
- ^ Ребекки Ф., Джакконе С., Фаринелла Э., Кампачи Р., Морино М. (декабрь 2008 г.). «Рандомизированное контролируемое исследование лапароскопической миотомии по Хеллеру плюс фундопликация Дора по сравнению с фундопликацией по Ниссену при ахалазии: долгосрочные результаты». Анналы хирургии . 248 (6): 1023–1030. дои : 10.1097/SLA.0b013e318190a776 . ПМИД 19092347 . S2CID 32101221 .
- ^ Иноуэ Х., Минами Х., Кобаяши Ю., Сато Ю., Кага М., Сузуки М. и др. (апрель 2010 г.). «Пероральная эндоскопическая миотомия (ПОЭМ) при ахалазии пищевода». Эндоскопия . 42 (4): 265–271. дои : 10.1055/s-0029-1244080 . ПМИД 20354937 . S2CID 25573758 .
- ^ Иноуэ Х., Сато Х., Икеда Х., Онимару М., Сато С., Минами Х. и др. (август 2015 г.). «Пероральная эндоскопическая миотомия: серия из 500 пациентов». Журнал Американского колледжа хирургов . 221 (2): 256–264. doi : 10.1016/j.jamcollsurg.2015.03.057 . ПМИД 26206634 .
- ^ Бечара Р., Онимару М., Икеда Х., Иноуэ Х. (август 2016 г.). «Пероральная эндоскопическая миотомия, 1000 случаев спустя: жемчужины, подводные камни и практические соображения» . Желудочно-кишечная эндоскопия . 84 (2): 330–338. дои : 10.1016/j.gie.2016.03.1469 . ПМИД 27020899 .
- ^ Туасон Дж., Иноуэ Х. (апрель 2017 г.). «Современное состояние лечения ахалазии: обзор диагностики и лечения» . Журнал гастроэнтерологии . 52 (4): 401–406. дои : 10.1007/s00535-017-1314-5 . ПМИД 28188367 . S2CID 21665171 .
- ^ Хаубрих В.С. (февраль 2006 г.). «Хеллер миотомии Хеллера» . Гастроэнтерология . 130 (2): 333. doi : 10.1053/j.gastro.2006.01.030 .
- ^ Ниссен Р. (май 1956 г.). «[Простая операция по борьбе с рефлюкс-эзофагитом]» Швейцарский медицинский еженедельник (на немецком языке). 86 (Приложение 20): 590–592. ПМИД 13337262 . НАИД 10008497300 .
- ^ Ниссен Р. (октябрь 1961 г.). «Гастропексия и «фундопликация» в хирургическом лечении грыж пищеводного отверстия диафрагмы». Американский журнал пищеварительных заболеваний . 6 (10): 954–961. дои : 10.1007/BF02231426 . ПМИД 14480031 . S2CID 29470586 .
- ^ Уотсон Д.И., Торнквист Б. (2016). «Передняя частичная фундопликация». Фундопликационная хирургия . стр. 109–121. дои : 10.1007/978-3-319-25094-6_8 . ISBN 978-3-319-25092-2 .
- ^ Мардани Дж., Лунделл Л., Энгстрем С. (май 2011 г.). «Тотальная или задняя частичная фундопликация в лечении ГЭРБ: результаты рандомизированного исследования после 2 десятилетий наблюдения». Анналы хирургии . 253 (5): 875–878. дои : 10.1097/SLA.0b013e3182171c48 . ПМИД 21451393 . S2CID 22728462 .
- ^ «Все об Ахалазии» . achalasia.us . Архивировано из оригинала 5 декабря 2021 г. Проверено 5 декабря 2021 г.
- ^ Иноуэ Х., Кудо С.Е. (сентябрь 2010 г.). «[Пероральная эндоскопическая миотомия (ПОЭМ) в 43 последовательных случаях ахалазии пищевода]» [Пероральная эндоскопическая миотомия (ПОЭМ) в 43 последовательных случаях ахалазии пищевода]. Нихон Ринсё. Японский журнал клинической медицины (на японском языке). 68 (9): 1749–1752. ПМИД 20845759 .
- ^ О'Нил О.М., Джонстон Б.Т., Коулман Х.Г. (сентябрь 2013 г.). «Ахалазия: обзор клинического диагноза, эпидемиологии, лечения и результатов» . Всемирный журнал гастроэнтерологии . 19 (35): 5806–5812. дои : 10.3748/wjg.v19.i35.5806 . ПМЦ 3793135 . ПМИД 24124325 .
- ^ Порко, Кэролайн (20 ноября 1999 г.). «Первый путь к звездам» . Хранитель . Проверено 14 сентября 2022 г.
- ^ «Замбия: Президент теряет сознание от головокружения во время транслируемой по телевидению церемонии» . МСН . 14 июня 2021 г.
Внешние ссылки
[ редактировать ]- Ахалазия пищевода по Керли
- Общество хирургии пищеварительного тракта США – рекомендации по лечению ахалазии