Трахеобронхиальная травма
| Трахеобронхиальная травма | |
|---|---|
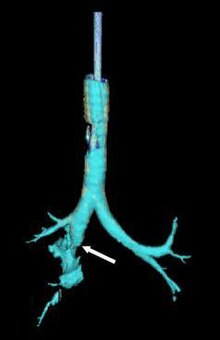 | |
| Реконструкция трахеи и бронхов с помощью рентгеновской компьютерной томографии, показывающая разрыв правого главного бронха с аномальной прозрачностью (стрелка) [ 1 ] | |
| Специальность | Экстренная медицина |
Трахеобронхиальная травма – это повреждение трахеобронхиального дерева ( структуры дыхательных путей, включающей трахею и бронхи ). [ 2 ] Оно может возникнуть в результате тупой или проникающей травмы шеи или грудной клетки . [ 3 ] вдыхание вредных паров или дыма , а также вдыхание жидкостей или предметов. [ 4 ]
Хотя ЧМТ встречается редко, это серьезное заболевание; это может вызвать обструкцию дыхательных путей и привести к опасной для жизни дыхательной недостаточности . [ 2 ] Другие травмы сопровождают ЧМТ примерно в половине случаев. [ 5 ] Из тех людей с ЧМТ, которые умирают, большинство умирают до получения неотложной помощи либо из-за обструкции дыхательных путей, обескровливания , либо из-за травм других жизненно важных органов. Среди тех, кто попадает в больницу, уровень смертности может достигать 30%. [ 6 ]
ЧМТ часто трудно диагностировать и лечить. [ 7 ] Ранняя диагностика важна для предотвращения осложнений , к которым относятся стеноз (сужение) дыхательных путей, инфекция дыхательных путей и повреждение легочной ткани. Диагностика включает такие процедуры, как бронхоскопия , рентгенография и рентгеновская компьютерная томография для визуализации трахеобронхиального дерева. Признаки и симптомы различаются в зависимости от места и тяжести травмы; они обычно включают одышку (затруднение дыхания), дисфонию (состояние, при котором голос может быть хриплым, слабым или чрезмерно хриплым), кашель и аномальные звуки дыхания . В экстренных случаях интубацию трахеи можно использовать , чтобы гарантировать, что дыхательные пути остаются открытыми. В тяжелых случаях может потребоваться операция по восстановлению ЧМТ. [ 3 ]
Признаки и симптомы
[ редактировать ]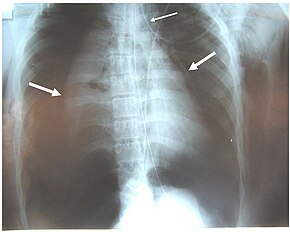
Признаки и симптомы различаются в зависимости от того, какая часть трахеобронхиального дерева повреждена и насколько серьезно она повреждена. [ 6 ] Прямых признаков ЧМТ нет, но некоторые признаки указывают на травму и вызывают у врача подозрения, что она произошла. [ 8 ] Многие признаки и симптомы также присутствуют при травмах со схожим механизмом повреждения, таких как пневмоторакс. [ 9 ] Одышка и респираторный дистресс обнаруживаются у 76–100% людей с ЧМТ, а кашель с кровью встречается у 25%. [ 10 ] Однако изолированная ЧМТ обычно не вызывает обильного кровотечения; если такое кровотечение наблюдается, оно, вероятно, вызвано другой травмой, например, разрывом крупного кровеносного сосуда . [ 2 ] У пациента может проявляться дисфония или уменьшаться звуки дыхания, учащенное дыхание . часто наблюдается [ 3 ] Может присутствовать кашель, [ 11 ] Также может возникнуть стридор . , аномальный пронзительный звук дыхания, указывающий на обструкцию верхних дыхательных путей [ 12 ]
Повреждение дыхательных путей может вызвать подкожную эмфизему (воздух, попавший в подкожную клетчатку кожи) в области живота, груди, шеи и головы. [ 2 ] Подкожная эмфизема встречается у 85% людей с ЧМТ. [ 10 ] Особенно показательно повреждение, когда оно локализовано только в шее. [ 13 ] Воздух задерживается в грудной полости вне легких (пневмоторакс) примерно в 70% случаев ЧМТ. [ 4 ] [ 10 ] Особенно убедительным доказательством того, что произошла ЧМТ, является неспособность разрешить пневмоторакс даже при установке плевральной дренажной трубки для удаления воздуха из грудной полости; видно, что воздух постоянно просачивается в грудную полость из места разрыва. [ 11 ] Воздух также может задерживаться в средостении , центре грудной полости ( пневмомедиастинум ). [ 4 ] Если воздух выходит из проникающего ранения шеи, можно поставить точный диагноз ЧМТ. [ 10 ] Симптом Хаммана — потрескивание, возникающее одновременно с сердцебиением, — также может сопровождать ЧМТ. [ 14 ]
Причины
[ редактировать ]Повреждения трахеобронхиального дерева в грудной клетке могут возникать вследствие проникающих сил, таких как огнестрельные ранения , но чаще являются результатом тупой травмы. [ 6 ] ЧМТ из-за тупой силы обычно возникает в результате ударов высокой энергии, таких как падение с высоты и дорожно-транспортные происшествия ; Травма редко встречается в механизмах с низким уровнем воздействия. [ 2 ] Травмы трахеи являются причиной около 1% смертей, связанных с дорожно-транспортным происшествием. [ 4 ] Другими потенциальными причинами являются падения с высоты и травмы, при которых раздавливается грудная клетка. [ 15 ] Взрывы – еще одна причина. [ 16 ]
Огнестрельные ранения являются наиболее распространенной формой проникающей травмы, вызывающей ЧМТ. [ 15 ] Реже в дыхательные пути могут проникать ножевые ранения и осколки в результате дорожно-транспортных происшествий. [ 6 ] Большинство повреждений трахеи происходит на шее. [ 3 ] потому что дыхательные пути в грудной клетке глубокие и поэтому хорошо защищены; однако до четверти ЧМТ в результате проникающей травмы происходит в грудной клетке. [ 10 ] Травма шейного отдела трахеи обычно поражает переднюю (переднюю) часть трахеи. [ 17 ]
Некоторые медицинские процедуры также могут повредить дыхательные пути; к ним относятся интубация трахеи, бронхоскопия и трахеотомия . [ 4 ] Задняя часть трахеи может быть повреждена во время трахеотомии. [ 18 ] ЧМТ, возникающая в результате интубации трахеи (введения трубки в трахею), встречается редко, и механизм ее возникновения неясен. [ 19 ] Однако один из вероятных механизмов заключается в том, что эндотрахеальная трубка захватывает складку мембраны и разрывает ее по мере продвижения вниз по дыхательным путям. [ 20 ] Когда эндотрахеальная трубка разрывает трахею, это обычно происходит по задней (задней) перепончатой стенке. [ 17 ] В отличие от ЧМТ, возникающей в результате тупой травмы, большинство ятрогенных повреждений дыхательных путей связаны с продольными разрывами задней части трахеи или боковыми разрывами, которые отрывают перепончатую часть трахеи от хряща. [ 20 ] Чрезмерное давление манжетки эндотрахеальной трубки может уменьшить кровоснабжение тканей трахеи, что приведет к ишемии и потенциально может привести к ее изъязвлению, инфицированию и, позднее, сужению. [ 4 ]
Слизистая оболочка трахеи также может быть повреждена при вдыхании горячих газов или вредных паров, таких как газообразный хлор . [ 17 ] Это может привести к отеку (отечности), некрозу (отмиранию ткани), образованию рубцов и, в конечном итоге, стенозу. [ 17 ] Однако ЧМТ из-за вдыхания, аспирации инородного тела и медицинских процедур встречается редко. [ 17 ]
Механизм
[ редактировать ]Структуры трахеобронхиального дерева хорошо защищены, поэтому для их повреждения обычно требуется большое усилие. [ 6 ] При тупой травме ЧМТ обычно является результатом сильного сдавления грудной клетки. [ 5 ] [ 10 ] Быстрое переразгибание шеи, обычно возникающее в результате дорожно-транспортных происшествий, также может привести к повреждению трахеи, а травма шеи может привести к раздавливанию трахеи относительно позвонков. [ 10 ] Размозжение гортани или шейного отдела трахеи может произойти при лобовом столкновении, когда шея чрезмерно вытянута и ударяется о рулевое колесо или приборную панель; это было названо «травмой приборной панели». [ 10 ] Гортань и шейный отдел трахеи также могут быть повреждены при лобовом столкновении из-за ремня безопасности. [ 10 ]
Хотя механизм не совсем понятен, широко распространено мнение, что ЧМТ вследствие тупой травмы вызывается любой комбинацией трех возможных механизмов: повышением давления в дыхательных путях, сдвигом и разрывом. [ 11 ] Первый тип травмы, иногда называемый «взрывным разрывом», может возникнуть при сильном сжатии грудной клетки, например, когда водитель ударяется о рулевое колесо во время автомобильной аварии. [ 4 ] или когда грудь раздавлена. [ 21 ] Давление в дыхательных путях, особенно в более крупных дыхательных путях (трахея и бронхи), быстро повышается в результате компрессии. [ 22 ] потому что голосовая щель рефлекторно перекрывает дыхательные пути. [ 2 ] Когда это давление превышает эластичность тканей, они разрываются; таким образом, перепончатая часть трахеи чаще поражается этим механизмом повреждения, чем хрящевая часть. [ 22 ]
Второй механизм может возникнуть, когда грудная клетка внезапно замедляется , как это происходит при дорожно-транспортных происшествиях, создавая поперечную силу. [ 22 ] Легкие подвижны в грудной полости, но их движение более ограничено вблизи ворот . [ 22 ] Области вблизи перстневидного хряща и киля фиксируются к щитовидному хрящу и перикарду соответственно; таким образом, если дыхательные пути смещаются, они могут порваться в этих точках фиксации. [ 2 ]
Третий механизм возникает, когда грудная клетка сжимается спереди назад, заставляя ее расширяться из стороны в сторону. [ 10 ] Легкие прилегают к грудной стенке из-за отрицательного давления между ними и плевральными оболочками, выстилающими внутреннюю часть грудной полости; таким образом, когда грудная клетка расширяется, они раздвигаются. [ 10 ] Это создает напряжение в киле; дыхательные пути разрываются, если эта растягивающая сила превышает их эластичность. [ 10 ] Этот механизм может быть причиной травмы при раздавливании грудной клетки. [ 22 ] Большинство случаев ЧМТ, вероятно, вызваны комбинацией этих трех механизмов. [ 6 ]
При повреждении дыхательных путей воздух может выходить из них и задерживаться в окружающих тканях шеи (подкожная эмфизема) и средостения (пневмомедиастинум); если там давление достигнет достаточно высокого, оно может сжать дыхательные пути. [ 2 ] Массивная утечка воздуха из разорванных дыхательных путей также может нарушить кровообращение, препятствуя возвращению крови к сердцу из головы и нижней части тела; это приводит к потенциально смертельному уменьшению количества крови, которое сердце способно перекачивать. [ 7 ] Кровь и другие жидкости могут скапливаться в дыхательных путях, а травма может нарушить проходимость дыхательных путей и нарушить их непрерывность. [ 2 ] Однако даже если трахея полностью пересечена, окружающие ее ткани могут удерживать ее вместе достаточно для обеспечения адекватного воздухообмена, по крайней мере, на первых порах. [ 4 ]
Анатомия
[ редактировать ]
Трахея и бронхи образуют трахеобронхиальное дерево. Трахея расположена между нижним концом гортани и центром грудной клетки, где она разделяется на два бронха у гребня, называемого килем . Трахея стабилизируется и остается открытой благодаря хрящевым кольцам , окружающим переднюю и боковые части структуры; эти кольца не замкнуты и не окружают спинку, выполненную из мембраны. [ 21 ] Бронхи разделяются на более мелкие ветви, а затем на бронхиолы, которые доставляют воздух в альвеолы — крошечные заполненные воздухом мешочки в легких, ответственные за поглощение кислорода . Произвольное разделение может быть сделано между внутригрудной и шейной трахеей у входа в грудную клетку , отверстия в верхней части грудной полости . [ 17 ] Анатомические структуры, которые окружают и защищают трахеобронхиальное дерево, включают легкие, пищевод , крупные кровеносные сосуды, грудную клетку , грудной отдел позвоночника и грудину . [ 17 ] У детей более мягкие трахеи и более эластичные трахеобронхиальные деревья, чем у взрослых; эта эластичность, которая помогает защитить структуры от травм при их сжатии, может способствовать снижению заболеваемости ЧМТ у детей. [ 21 ]
Диагностика
[ редактировать ]
Быстрая диагностика и лечение важны при лечении ЧМТ; [ 6 ] если травма не диагностирована вскоре после травмы, риск осложнений выше. [ 11 ] Бронхоскопия является наиболее эффективным методом диагностики, локализации и определения тяжести ЧМТ. [ 6 ] [ 10 ] и обычно это единственный метод, позволяющий поставить окончательный диагноз. [ 23 ] Диагностика с помощью гибкого бронхоскопа, позволяющего непосредственно визуализировать травму, является самым быстрым и надежным методом. [ 8 ] У людей с ЧМТ бронхоскопия может выявить разрыв дыхательных путей, закупорку дыхательных путей кровью или коллапс бронха, скрывая из поля зрения более дистальные (нижние) бронхи. [ 3 ]
Рентгенография грудной клетки — это первоначальный метод визуализации, используемый для диагностики ЧМТ. [ 17 ] На пленке могут отсутствовать какие-либо признаки у бессимптомного пациента. [ 15 ] Признаки ЧМТ, наблюдаемые на рентгенограммах, включают деформацию трахеи или дефект стенки трахеи. [ 17 ] Рентгенография также может выявить эмфизему шейки матки, воздух в тканях шеи. [ 2 ] Рентгеновские снимки также могут выявить сопутствующие травмы и признаки, такие как переломы и подкожная эмфизема. [ 2 ] Если возникает подкожная эмфизема и подъязычная кость расположена необычно высоко в горле, это может указывать на разрыв трахеи. на рентгеновском снимке видно, что [ 4 ] ЧМТ также подозревается, если на рентгеновском снимке эндотрахеальная трубка оказывается не на своем месте, или если ее манжетка кажется более полной, чем обычно, или выступает из-за разрыва в дыхательных путях. [ 17 ] Если бронх разорван полностью, легкое может коллапсироваться наружу, к грудной стенке (а не внутрь, как это обычно происходит при пневмотораксе), поскольку оно теряет связь с бронхом, который обычно удерживает его по направлению к центру. [ 6 ] У человека, лежащего лицом вверх, легкое спадается в сторону диафрагмы и назад. [ 23 ] Этот признак, описанный в 1969 году, называется признаком падения легкого и является патогномоничным для ЧМТ (то есть он является диагностическим для ЧМТ, поскольку не встречается при других состояниях); однако это происходит лишь изредка. [ 6 ] Примерно в одном из пяти случаев у людей с тупой травмой и ЧМТ на рентгенограмме грудной клетки нет признаков травмы. [ 23 ] КТ обнаруживает более 90% ЧМТ, возникших в результате тупой травмы. [ 3 ] но ни рентген, ни КТ не являются заменой бронхоскопии. [ 6 ]
По крайней мере, 30% ЧМТ сначала не обнаруживаются; [ 4 ] это число может достигать 50%. [ 24 ] Примерно в 10% случаев ЧМТ не имеет специфических признаков ни клинически, ни при рентгенографии грудной клетки, а ее выявление может быть дополнительно осложнено сопутствующими травмами, поскольку ЧМТ, как правило, возникает после высокоэнергетических аварий. [ 2 ] Прежде чем будет диагностирована травма, могут пройти недели или месяцы, даже если о травме известно лучше, чем в прошлом. [ 22 ]
Классификация
[ редактировать ]Поражения могут быть поперечными , возникающими между кольцами трахеи, продольными или спиральными. Они могут возникать в перепончатой части трахеи, главных бронхов или в обоих случаях. [ 2 ] В 8% разрывов поражения носят комплексный характер, возникают в более чем одной локализации, с более чем одним типом поражения или на обоих главных бронхах и трахее. [ 2 ] Поперечные разрывы встречаются чаще, чем продольные или сложные. [ 17 ] Разрыв может полностью пересекать дыхательные пути или проходить только частично. Частичные разрывы, не охватывающие всю окружность дыхательных путей, не позволяют полностью отделить разорванные дыхательные пути; разрывы, которые окружают все дыхательные пути, могут привести к разделению. [ 23 ] Рваные раны также можно разделить на полные и неполные. [ 4 ] При неполном поражении слой ткани, окружающей бронх, остается неповрежденным и может удерживать воздух в дыхательных путях, предотвращая его попадание в области, окружающие дыхательные пути. [ 14 ] Неполные рваные раны могут потребовать более тщательного изучения для обнаружения. [ 24 ] и не может быть диагностирован сразу. [ 14 ]
Травмы бронхов разделяют на сопровождающиеся разрывом плевры и не сопровождающиеся; в первом случае воздух может выйти из отверстия в дыхательных путях и пневмоторакс . образоваться [ 15 ] Последний тип связан с более незначительными признаками; пневмоторакс небольшой, если он вообще возникает, и хотя функция части легкого, снабжаемой поврежденным бронхом, теряется, непораженные части легких могут компенсировать это. [ 15 ]
Большинство ЧМТ, возникающих в результате тупой травмы, происходит в грудной клетке. [ 10 ] Наиболее распространенной травмой трахеи является разрыв вблизи киля или перепончатой стенки трахеи. [ 15 ] При тупой травме грудной клетки ЧМТ возникает в пределах 2,5 см от киля в 40–80% случаев. [ 2 ] Травма чаще встречается в правом главном бронхе, чем в левом, возможно, потому, что первый находится рядом с позвонками , что может привести к его повреждению. [ 2 ] Кроме того, аорта и другие ткани средней части грудной клетки, окружающие левый главный бронх, могут защитить его. [ 22 ] Другая возможность заключается в том, что люди с травмами левого главного бронха с большей вероятностью получат и другие смертельные травмы и, следовательно, умрут, не доехав до больницы, что снижает вероятность их включения в исследования, определяющие уровень травм. [ 6 ]
Профилактика
[ редактировать ]Пассажиры транспортных средств, которые пристегиваются ремнями безопасности, имеют меньшую частоту ЧМТ после автомобильной аварии. [ 25 ] Однако, если ремень расположен на передней части шеи (а не на груди), это увеличивает риск травмы трахеи. [ 10 ] Конструкция медицинских инструментов может быть изменена для предотвращения ятрогенной ЧМТ, а практикующие врачи могут использовать методы, снижающие риск травм с помощью таких процедур, как трахеотомия. [ 18 ]
Уход
[ редактировать ]
Лечение ЧМТ варьируется в зависимости от места и тяжести травмы, а также от того, стабилен ли пациент или у него проблемы с дыханием. [ 2 ] но обеспечение проходимости дыхательных путей, чтобы пациент мог дышать, всегда имеет первостепенное значение. [ 10 ] Обеспечение открытых дыхательных путей и адекватной вентиляции может быть затруднено у людей с ЧМТ. [ 3 ] Интубация, один из методов обеспечения проходимости дыхательных путей, может использоваться для обхода нарушения проходимости дыхательных путей и подачи воздуха в легкие. [ 3 ] При необходимости в неповрежденный бронх можно ввести трубку и провести вентиляцию отдельного легкого. [ 3 ] При проникающем ранении шеи, через которое выходит воздух, можно интубировать трахею через рану. [ 10 ] Множественные неудачные попытки традиционной (прямой) ларингоскопии могут угрожать дыхательным путям, поэтому для облегчения интубации трахеи можно использовать альтернативные методы визуализации дыхательных путей, такие как фиброоптическая или видеоларингоскопия . [ 10 ] При повреждении верхней части трахеи можно сделать разрез трахеи (трахеотомия) или крикотиреоидной мембраны ( крикотиротомия или крикотироидотомия), чтобы обеспечить открытие дыхательных путей. [ 6 ] Однако крикотиротомия может оказаться бесполезной, если трахея разорвана ниже места установки искусственных дыхательных путей. [ 10 ] Трахеотомию применяют с осторожностью, поскольку она может вызвать такие осложнения, как инфекции и сужение трахеи и гортани. [ 26 ] Когда невозможно обеспечить достаточную проходимость дыхательных путей или когда необходимо выполнить сложную операцию, можно использовать искусственное кровообращение : кровь выкачивается из тела, насыщается кислородом с помощью аппарата и закачивается обратно. [ 26 ] При возникновении пневмоторакса в плевральную полость может быть введена плевральная дренажная трубка для удаления воздуха. [ 12 ]
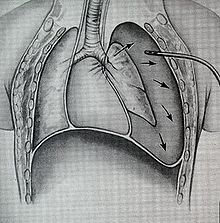
Людям с ЧМТ предоставляется дополнительный кислород, и им может потребоваться искусственная вентиляция легких . [ 13 ] Использование определенных мер, таких как положительное давление в конце выдоха (ПДКВ) и вентиляция при давлении, превышающем нормальное, может быть полезным для поддержания адекватной оксигенации. [ 3 ] Однако такие меры также могут увеличить утечку воздуха через разрыв и вызвать нагрузку на швы в поврежденном хирургическим путем разрыве; поэтому обычно используется минимально возможное давление в дыхательных путях, при котором сохраняется оксигенация. [ 3 ] Сообщалось об использовании высокочастотной вентиляции. [ 27 ] Механическая вентиляция легких также может вызвать легочную баротравму , когда для вентиляции легких требуется высокое давление. [ 3 ] Такие методы, как туалет легких (удаление секрета ), контроль жидкости и лечение пневмонии, используются для улучшения податливости легких (эластичности легких). [ 26 ]
Хотя ЧМТ можно вылечить без хирургического вмешательства, хирургическое восстановление разрыва считается стандартом лечения большинства ЧМТ. [ 3 ] [ 28 ] Требуется, если слеза мешает вентиляции; если возник медиастинит (воспаление тканей средней части грудной клетки); или если подкожная или медиастинальная эмфизема быстро прогрессирует; [ 3 ] или если утечка воздуха или обширный пневмоторакс сохраняются, несмотря на установку плевральной дренажной трубки. [ 12 ] Другими показаниями к операции являются разрыв более одной трети окружности дыхательных путей, разрывы с потерей тканей и необходимость вентиляции с положительным давлением. [ 26 ] Поврежденная ткань вокруг разрыва (например, разорванная или рубцовая ткань) может быть удалена, чтобы получить чистые края, которые можно восстановить хирургическим путем. [ 22 ] Санация поврежденных тканей может сократить длину трахеи на целых 50%. [ 29 ] Восстановление обширных разрывов может включать пришивание лоскута ткани, взятого из оболочек, окружающих сердце или легкие (перикард и плевра соответственно), поверх швов для их защиты. [ 2 ] При разрушении легочной ткани в результате осложнений ЧМТ может потребоваться пневмонэктомия или лобэктомия (удаление легкого или одной доли соответственно). [ 30 ] По возможности избегают пневмонэктомии из-за высокого уровня смертности, связанной с этой процедурой. [ 3 ] Операция по восстановлению разрыва трахеобронхиального дерева может быть успешной, даже если она проводится через несколько месяцев после травмы, что может произойти, если диагноз ЧМТ запоздал. [ 3 ] Если стеноз дыхательных путей возникает после поздней диагностики, хирургическое вмешательство аналогично операции, выполняемой после ранней диагностики: стенотический участок удаляется, а перерезанные дыхательные пути восстанавливаются. [ 29 ]
Прогноз и осложнения
[ редактировать ]
Большинство людей с ЧМТ умирают в течение нескольких минут после травмы из-за таких осложнений, как пневмоторакс и недостаточность проходимости дыхательных путей, а также других травм, произошедших в то же время. [ 5 ] Большинство поздних смертей при ЧМТ связано с сепсисом или синдромом полиорганной дисфункции (СПОН). [ 2 ] Если заболевание не распознать и не начать лечение на ранней стадии, вероятность возникновения серьезных осложнений возрастает; например, [ 30 ] пневмония и бронхоэктатическая болезнь . В качестве поздних осложнений могут возникнуть [ 3 ] Могут пройти годы, прежде чем это заболевание будет распознано. [ 9 ] [ 30 ] Некоторые ЧМТ настолько малы, что не имеют значительных клинических проявлений; их никогда не заметят и не диагностируют, и они могут излечиться без вмешательства. [ 30 ]
Если грануляционная ткань разрастается на поврежденном месте, через неделю-месяц это может вызвать стеноз дыхательных путей. [ 4 ] Грануляционную ткань необходимо иссечь хирургическим путем. [ 26 ] Поздняя диагностика разрыва бронха увеличивает риск заражения и удлиняет пребывание в больнице. [ 29 ] У людей с суженными дыхательными путями могут развиться одышка, кашель, свистящее дыхание , инфекция дыхательных путей и трудности с выведением выделений. [ 10 ] При полной закупорке бронхиол возникает ателектаз : альвеолы легкого спадаются. [ 4 ] Легочная ткань, расположенная дистальнее полностью закупоренной бронхиолы, часто не инфицируется. Поскольку она заполнена слизью, эта ткань остается функциональной. [ 22 ] Когда секрет удаляется, пораженная часть легкого обычно может функционировать почти нормально. [ 30 ] Однако инфекция часто встречается в легких, расположенных дистальнее частично закупоренной бронхиолы. [ 22 ] Инфицированная легочная ткань дистальнее стриктуры может быть повреждена, из-за сужения могут развиться хрипы и кашель. [ 15 ] Помимо пневмонии, стеноз может стать причиной развития бронхоэктазов, при которых бронхи расширяются. [ 22 ] Даже после того, как дыхательные пути со стриктурой восстанавливаются до нормального состояния, результирующая потеря функции легких может быть необратимой. [ 22 ]
Осложнения также могут возникнуть во время лечения; например, гранулема . на месте шва может образоваться [ 2 ] Кроме того, зашитая рана может снова порваться, как это происходит при избыточном давлении в дыхательных путях от вентиляции. [ 2 ] Однако для людей, которым была проведена операция вскоре после травмы с целью восстановления поражения, результат обычно хороший; долгосрочный результат хорош для более чем 90% людей, перенесших ЧМТ хирургическим путем на ранних стадиях лечения. [ 10 ] Даже если операция проводится спустя годы после травмы, прогноз хороший: низкий уровень смертности и инвалидности, а также хорошие шансы на сохранение функции легких. [ 30 ]
Эпидемиология
[ редактировать ]Разрыв трахеи или бронха — наиболее распространенный вид тупой травмы дыхательных путей. [ 22 ] Заболеваемость ЧМТ определить сложно: в 30–80% случаев смерть наступает до того, как человек попадает в больницу, и таких людей могут не включать в исследования. [ 3 ] С другой стороны, некоторые ЧМТ настолько малы, что не вызывают серьезных симптомов и поэтому никогда не замечаются. [ 30 ] Кроме того, травма иногда не сопровождается симптомами до тех пор, пока позже не разовьются осложнения, что еще больше затрудняет оценку истинной заболеваемости. [ 6 ] Однако аутопсийные исследования выявили ЧМТ у 2,5–3,2% людей, умерших после травмы. [ 3 ] По оценкам, из всех травм шеи и грудной клетки, включая людей, умерших сразу, ЧМТ встречается в 0,5–2%. [ 30 ] По оценкам, у 0,5% пациентов с политравмой , получающих лечение в травматологических центрах, имеется ЧМТ. [ 10 ] Заболеваемость оценивается в 2% при тупой травме груди и шеи и в 1–2% при проникающей травме грудной клетки. [ 10 ] Ларинготрахеальные повреждения встречаются у 8% больных с проникающими ранениями шеи, а ЧМТ – у 2,8% умерших от тупой травмы грудной клетки. [ 6 ] Согласно отчетам, среди людей с тупой травмой, которые все-таки добираются до больницы живыми, частота встречаемости составляет 2,1% и 5,3%. [ 2 ] Другое исследование тупой травмы грудной клетки показало, что заболеваемость составляет всего 0,3%, но уровень смертности составляет 67% (возможно, частично из-за сопутствующих травм). [ 6 ] Заболеваемость ятрогенной ЧМТ (вызванной медицинскими процедурами) растет, и риск может быть выше для женщин и пожилых людей. [ 31 ] ЧМТ возникает примерно один раз на 20 000 раз, когда кого-то интубируют через рот, но когда интубация проводится в экстренном порядке, частота может достигать 15%. [ 31 ]
Уровень смертности людей, попавших в больницу живыми, в 1966 году оценивался в 30%; [ 2 ] по более поздним оценкам, это число составляет 9%. [ 22 ] Число людей, попадающих в больницу живыми, увеличилось, возможно, благодаря улучшению догоспитальной помощи или специализированным лечебным центрам. [ 10 ] Из тех, кто добирается до больницы живым, но затем умирает, большинство делают это в течение первых двух часов после прибытия. [ 9 ] Чем раньше диагностируется ЧМТ, тем выше уровень смертности; вероятно, это связано с другими сопутствующими травмами, которые оказались смертельными. [ 22 ]
Сопутствующие травмы часто играют ключевую роль в исходе. [ 10 ] Травмы, которые могут сопровождать ЧМТ, включают ушиб и разрыв легкого ; переломы грудины , ребер и ключиц . [ 2 ] Травма спинного мозга , травма лица , травматический разрыв аорты , травмы живота , легких и головы встречаются в 40–100%. [ 17 ] Наиболее частым сопутствующим повреждением является перфорация или разрыв пищевода (известный как синдром Бурхаве ), который встречается в 43% проникающих ранений шеи, вызывающих повреждение трахеи. [ 6 ]
История
[ редактировать ]На протяжении большей части истории считалось, что уровень смертности от ЧМТ составляет 100%. [ 5 ] Однако в 1871 году у утки, убитой охотником, была обнаружена зажившая ЧМТ, что продемонстрировало, что травму можно пережить, по крайней мере, в общем смысле. [ 6 ] Это сообщение, сделанное Уинслоу, было первой записью в медицинской литературе о травме бронха. [ 22 ] В 1873 году Сёвр сделал одно из первых сообщений о ЧМТ в медицинской литературе: у 74-летней женщины, грудь которой была раздавлена колесом телеги, при вскрытии был обнаружен отрыв правого бронха. [ 22 ] Долгосрочная выживаемость людей после травмы была неизвестна до тех пор, пока не было сделано сообщение о человеке, который выжил в 1927 году. [ 5 ] [ 6 ] В 1931 году в отчете Ниссен описывалось успешное удаление легкого у 12-летней девочки, у которой из-за травмы произошло сужение бронха. [ 22 ] Вероятно, первая попытка восстановления ЧМТ была предпринята в 1945 году, когда был сделан первый документально подтвержденный случай успешного наложения швов на разорванный бронх. [ 6 ] До 1950 г. уровень смертности составлял 36%; к 2001 году он упал до 9%; [ 3 ] [ 22 ] это улучшение, вероятно, было связано с улучшением методов лечения и хирургических методов, в том числе при травмах, обычно связанных с ЧМТ. [ 3 ]
Примечания
[ редактировать ]- ^ Перейти обратно: а б с Ле Гуэн М., Бейгельман С., Бухемад Б., Вэньцзе Ю., Мармион Ф., Руби Дж.Дж. (2007). «Компьютерная томография грудной клетки с многоплоскостными переформатированными изображениями для диагностики травматического разрыва бронха: клинический случай» . Критическая помощь . 11 (5): R94. дои : 10.1186/cc6109 . ПМК 2556736 . ПМИД 17767714 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т в v В х Чу КП, Чен ПП (апрель 2002 г.). «Трахеобронхиальная травма вследствие тупой травмы грудной клетки: диагностика и лечение» . Анестезия и интенсивная терапия . 30 (2): 145–52. дои : 10.1177/0310057X0203000204 . ПМИД 12002920 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т в Джонсон С.Б. (2008). «Трахеобронхиальная травма». Семинары по торакальной и сердечно-сосудистой хирургии . 20 (1): 52–7. дои : 10.1053/j.semtcvs.2007.09.001 . ПМИД 18420127 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м Старк П. (1995). «Визуализация трахеобронхиальных повреждений». Журнал торакальной визуализации . 10 (3): 206–19. дои : 10.1097/00005382-199522000-00006 . ПМИД 7674433 . S2CID 9683995 .
- ^ Перейти обратно: а б с д и Бармада Х., Гиббонс-младший (июль 1994 г.). «Трахеобронхиальная травма при тупой и проникающей травме грудной клетки». Грудь . 106 (1): 74–8. дои : 10.1378/сундук.106.1.74 . ПМИД 8020323 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т Райли и др. (2004). пп. 544–7.
- ^ Перейти обратно: а б Товар ЖА (февраль 2008 г.). «Легкие и детская травма». Семинары по детской хирургии . 17 (1): 53–9. doi : 10.1053/j.sempedsurg.2007.10.008 . ПМИД 18158142 .
- ^ Перейти обратно: а б Рико Ф.Р., Ченг Дж.Д., Гестринг М.Л., Пиотровски Э.С. (апрель 2007 г.). «Стратегии искусственной вентиляции легких при массивной травме грудной клетки». Клиники интенсивной терапии . 23 (2): 299–315, xi. дои : 10.1016/j.ccc.2006.12.007 . ПМИД 17368173 .
- ^ Перейти обратно: а б с Накаяма Д.К., Роу М.И. (1988). «Внутригрудные трахеобронхиальные травмы в детском возрасте». Международные клиники анестезиологии . 26 (1): 42–9. дои : 10.1097/00004311-198802610-00009 . ПМИД 3283046 . S2CID 1005862 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т в v В х и Карми-Джонс Р., Вуд Д.Э. (февраль 2007 г.). «Травматическое повреждение трахеи и бронхов». Клиники торакальной хирургии . 17 (1): 35–46. doi : 10.1016/j.thorsurg.2007.03.005 . ПМИД 17650695 .
- ^ Перейти обратно: а б с д Хван Дж.К., Хановелл Л.Х., Гранде К.М. (1996). «Периоперационные проблемы при торакальной травме». Клиническая анестезиология Байера . 10 (1): 123–153. дои : 10.1016/S0950-3501(96)80009-2 .
- ^ Перейти обратно: а б с Вильдерман М.Дж., Кайзер Л.Р. (2005). «Злокачественные новообразования и патофизиология грудной клетки». В Атлури П., Каракусис Г.К., Порретт П.М., Кайзер Л.Р. (ред.). Обзор хирургии: интегрированное учебное пособие по фундаментальным и клиническим наукам . Хагерстаун, Мэриленд: Липпинкотт Уильямс и Уилкинс. п. 376. ИСБН 0-7817-5641-3 .
- ^ Перейти обратно: а б Пайдас CN. (15 сентября 2006 г.) Торакальная травма. ped/3001 в eMedicine Получено 13 июня 2007 г.
- ^ Перейти обратно: а б с Вонг Э.Х., Найт С. (май 2006 г.). «Трахеобронхиальные повреждения при тупой травме». Журнал хирургии ANZ . 76 (5): 414–5. дои : 10.1111/j.1445-2197.2006.03738.x . ПМИД 16768706 . S2CID 21354960 .
- ^ Перейти обратно: а б с д и ж г Смит М., Болл В. (1998). «Травма грудной клетки» . Сердечно-сосудистая/дыхательная физиотерапия . Сент-Луис: Мосби. п. 217. ИСБН 0-7234-2595-7 . Проверено 12 июня 2008 г. [ постоянная мертвая ссылка ]
- ^ Габор С., Реннер Х., Пинтер Х., Санкин О., Майер А., Томаселли Ф., Смолле Юттнер FM (август 2001 г.). «Показания к операции при трахеобронхиальных разрывах» . Европейский журнал кардиоторакальной хирургии . 20 (2): 399–404. дои : 10.1016/S1010-7940(01)00798-9 . ПМИД 11463564 .
- ^ Перейти обратно: а б с д и ж г час я дж к л Эуатронгчит Дж., Тунгсуван Н., Стерн Э.Дж. (март 2006 г.). «Несосудистая травма средостения». Радиологические клиники Северной Америки . 44 (2): 251–8, viii. дои : 10.1016/j.rcl.2005.10.001 . ПМИД 16500207 .
- ^ Перейти обратно: а б Тротье С.Дж., Хазард П.Б., Сакабу С.А., Левин Дж.Х., Труп Б.Р., Томпсон Дж.А., МакНэри Р. (май 1999 г.). «Перфорация задней стенки трахеи во время чрескожной дилатационной трахеостомии: исследование ее механизма и профилактика». Грудь . 115 (5): 1383–9. дои : 10.1378/сундук.115.5.1383 . ПМИД 10334157 .
- ^ Миньямбрес Э., Гонсалес-Кастро А., Бурон Х., Субервиола Б., Баллестерос М.А., Ортис-Мелон Ф. (июнь 2007 г.). «Лечение постинтубационного разрыва трахеобронхи: наш опыт и обзор литературы». Европейский журнал неотложной медицины . 14 (3): 177–9. дои : 10.1097/MEJ.0b013e3280bef8f0 . ПМИД 17473617 .
- ^ Перейти обратно: а б Конти М., Пужуаз М., Вюрц А., Порте Х., Фурье Ф., Рамон П., Маркетт Ш.Х. (август 2006 г.). «Лечение постинтубационных трахеобронхиальных разрывов». Грудь . 130 (2): 412–8. дои : 10.1378/сундук.130.2.412 . ПМИД 16899839 .
- ^ Перейти обратно: а б с Гранхольм Т., Фармер Д.Л. (март 2001 г.). «Хирургические дыхательные пути». Клиники респираторной терапии Северной Америки . 7 (1): 13–23. дои : 10.1016/S1078-5337(05)70020-4 . ПМИД 11584802 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с Кизер АС, О'Брайен СМ, Деттербек (июнь 2001 г.). «Тупые трахеобронхиальные травмы: лечение и исходы» . Анналы торакальной хирургии . 71 (6): 2059–65. дои : 10.1016/S0003-4975(00)02453-X . ПМИД 11426809 .
- ^ Перейти обратно: а б с д Винтермарк М., Шнайдер П., Вики С. (2001). «Тупой травматический разрыв главного бронха: спиральная КТ-демонстрация признака «выпавшего легкого». Европейская радиология . 11 (3): 409–11. дои : 10.1007/s003300000581 . ПМИД 11288843 . S2CID 6767450 .
- ^ Перейти обратно: а б Скальоне М, Романо С, Пинто А, Спарано А, Шиальпи М, Ротондо А (сентябрь 2006 г.). «Острые трахеобронхиальные повреждения: влияние визуализации на диагностику и лечение». Европейский журнал радиологии . 59 (3): 336–43. дои : 10.1016/j.ejrad.2006.04.026 . ПМИД 16782296 .
- ^ Аткинс Б.З., Аббате С., Фишер С.Р., Васлеф С.Н. (январь 2004 г.). «Современное лечение гортанно-трахеальной травмы: описание случая и обзор литературы». Журнал травмы . 56 (1): 185–90. дои : 10.1097/01.TA.0000082650.62207.92 . ПМИД 14749588 .
- ^ Перейти обратно: а б с д и Райли и др. (2004). пп. 548–9.
- ^ Порро Г.А., Рош К.Д., Бандеркер Э., ван Ас АБ (2014). «Разрыв бронха у маленького ребенка: клинический случай» . Травма Дополнительная . 45 (3): 25–27. doi : 10.1016/j.injury.2014.01.009 .
- ^ Мусси А., Амброджи М.К., Рибекини А., Лукки М., Менони Ф., Анджелетти К.А. (июль 2001 г.). «Острые серьезные повреждения дыхательных путей: клинические особенности и лечение» . Европейский журнал кардиоторакальной хирургии . 20 (1): 46–51, обсуждение 51–2. дои : 10.1016/S1010-7940(01)00702-3 . ПМИД 11423273 .
- ^ Перейти обратно: а б с Райли и др. (2004). пп. 550–51.
- ^ Перейти обратно: а б с д и ж г час Глейзер Э.С., Мейерсон С.Л. (2008). «Отсроченное проявление и лечение трахеобронхиальных повреждений вследствие тупой травмы». Журнал хирургического образования . 65 (4): 302–8. дои : 10.1016/j.jsurg.2008.06.006 . ПМИД 18707665 .
- ^ Перейти обратно: а б Гомес-Каро Андрес А., Морадиеллос Диес Ф.Х., Осин Эрреро П., Диас-Эллин Гуде В., Ларру Кабреро Е., де Мигель Порч Е., Мартин Де Николас Х.Л. (июнь 2005 г.). «Успешное консервативное лечение ятрогенной трахеобронхиальной травмы» . Анналы торакальной хирургии . 79 (6): 1872–8. дои : 10.1016/j.athoracsur.2004.10.006 . ПМИД 15919275 .
Ссылки
[ редактировать ]- Райли Р.Д., Миллер П.Р., Мередит Дж.В. (2004). «Травма пищевода, трахеи и бронхов» . Мур Э.Дж., Фелисиано Д.В., Маттокс К.Л. (ред.). Травма . Нью-Йорк: МакГроу-Хилл, Медицинский паб. Разделение. стр. 544–52. ISBN 0-07-137069-2 . Проверено 15 июня 2008 г.
Внешние ссылки
[ редактировать ]