Гестационная трофобластическая болезнь
| Гестационная трофобластическая болезнь | |
|---|---|
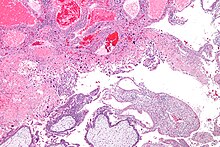 | |
| Микрофотография промежуточного трофобласта , децидуальной оболочки и пузырной родинки (внизу изображения). Пятно H&E . | |
| Специальность | онкология |
Гестационная трофобластическая болезнь ( ГТД ) — это термин, используемый для группы опухолей , связанных с беременностью . [ 1 ] Эти опухоли встречаются редко и появляются, когда клетки в утробе матери начинают бесконтрольно размножаться. Клетки, образующие гестационные трофобластические опухоли, называются трофобластами и происходят из ткани, которая во время беременности разрастается и образует плаценту .
Существует несколько различных типов GTD. Пузырный занос, также известный как молярная беременность , является наиболее распространенным и обычно доброкачественным. Иногда она может перерасти в инвазивную родинку или, реже, в хориокарциному . Хориокарцинома может быстро распространяться . [ 2 ] [ 3 ] но очень чувствителен к химиотерапии и имеет очень хороший прогноз. Трофобласты представляют особый интерес для клеточных биологов, поскольку, как и рак, они могут проникать в ткани (матку), но в отличие от рака они обычно «знают», когда остановиться. [ нужна ссылка ]
ГТД может имитировать беременность, поскольку матка может содержать ткани плода, хотя и аномальные. Эта ткань может расти с той же скоростью, что и при нормальной беременности, и вырабатывает хорионический гонадотропин — гормон, который измеряется для мониторинга благополучия плода. [ 4 ]
Хотя ГТД в подавляющем большинстве случаев поражает женщин детородного возраста, он редко встречается у женщин в постменопаузе. [ 5 ]
Типы
[ редактировать ]ГТД — это общее название пяти тесно связанных опухолей (одна доброкачественная опухоль и четыре злокачественные опухоли ): [ 6 ]
- Доброкачественная опухоль
Здесь сначала оплодотворенная яйцеклетка имплантируется в матку, но некоторые клетки вокруг плода (ворсинки хориона) не развиваются должным образом. Беременность становится нежизнеспособной, и нормальный процесс беременности превращается в доброкачественную опухоль. Существует два подтипа пузырного заноса: полный пузырный занос и частичный пузырный занос. [ нужна ссылка ]
- Четыре злокачественные опухоли
Все пять близкородственных опухолей развиваются в плаценте. Все пять опухолей возникают из клеток трофобласта , образующих внешний слой бластоцисты на ранних стадиях развития плода. При нормальной беременности трофобласты способствуют имплантации оплодотворенной яйцеклетки в стенку матки. Но при ГТД они развиваются в опухолевые клетки. [ 7 ]
Причина
[ редактировать ]Два основных фактора риска повышают вероятность развития ГТД: 1) женщина моложе 20 лет или старше 35 лет и 2) предшествующая ГТД. [ 8 ] [ 9 ] [ 10 ] Хотя молярная беременность поражает женщин всех возрастов, женщины в возрасте до 16 и старше 45 лет имеют повышенный риск развития молярной беременности. [ 11 ]
Пузырные родинки – это аномальные зачатия с избыточным развитием плаценты. Зачатие происходит, но плацентарная ткань растет очень быстро, вместо того, чтобы поддерживать рост плода. [ 12 ] [ 13 ] [ 14 ]
Полные пузырные заносы не имеют ни эмбриональной ткани, ни материнской ДНК, поскольку материнская яйцеклетка не имеет функциональной ДНК. Чаще всего один сперматозоид дублирует и оплодотворяет пустую яйцеклетку. Реже пустую яйцеклетку оплодотворяют два отдельных сперматозоида (диспермическое оплодотворение). Частичные пузырные заносы имеют плод или фетальные клетки. Они триплоидны по происхождению и содержат один набор материнских гаплоидных генов и два набора отцовских гаплоидных генов. Они почти всегда возникают после дисспермного оплодотворения нормальной яйцеклетки. Злокачественные формы ГТД встречаются очень редко. Около 50% злокачественных форм ГТД развиваются из пузырного заноса. [ нужна ссылка ]
Диагностика
[ редактировать ]Случаи ГТД можно диагностировать с помощью обычных анализов, проводимых во время беременности, таких как анализы крови и УЗИ, или с помощью анализов, проводимых после выкидыша или аборта. [ 15 ] Вагинальное кровотечение, увеличение матки, боль или дискомфорт в области таза, а также сильная рвота ( гиперемезис ) являются наиболее распространенными симптомами ГТД. Но ГТД также приводит к повышению уровня ХГЧ в сыворотке крови ( гормон хорионического гонадотропина человека ). Поскольку беременность является наиболее распространенной причиной повышения ХГЧ в сыворотке крови, врачи обычно сначала подозревают беременность с осложнением. Однако при ГТД бета-субъединица ХГЧ (бета-ХГЧ) также всегда повышена. Поэтому при клиническом подозрении на ГТД также измеряют бета-ХГЧ в сыворотке. [ 16 ]
Первоначальный клинический диагноз ГТД должен быть подтвержден гистологически, что можно сделать после прерывания беременности (см. Лечение ниже) у женщин с пузырным заносом. [ 17 ] Однако злокачественная ГТД имеет высокую васкуляризацию. При клинических подозрениях на злокачественную ГТД биопсия противопоказана, поскольку биопсия может вызвать опасное для жизни кровотечение.
Женщины с постоянными аномальными вагинальными кровотечениями после любой беременности, а также женщины, у которых после любой беременности развиваются острые респираторные или неврологические симптомы, также должны пройти тестирование на ХГЧ, поскольку это могут быть признаки до сих пор не диагностированной ГТД.
У некоторых пациентов могут наблюдаться некоторые признаки и симптомы гипертиреоза , а также повышение уровня гормонов щитовидной железы . Предполагаемый механизм заключается в присоединении ХГЧ к рецепторам ТТГ и его слабом действии подобно ТТГ . [ 18 ]
Дифференциальный диагноз
[ редактировать ]- Это не ГТД и не опухоли [ 19 ]
- Преувеличенная плацентарная площадка
- Узелок плацентарной площадки
Оба состоят из промежуточного трофобласта, но их морфологические особенности и клиническая картина могут существенно различаться.
Увеличенная плацентарная площадка представляет собой доброкачественное нераковое поражение с повышенным количеством промежуточных трофобластических клеток в месте имплантации, которые инфильтрируют эндометрий и подлежащий миометрий . Увеличенное расположение плаценты может возникнуть при нормальной беременности или после аборта. Никакого специального лечения или наблюдения не требуется.
Узелки плацентарной площадки представляют собой поражения промежуточного трофобласта хорионического типа, обычно небольшого размера. обнаруживается 40–50% узлов плацентарной площадки В шейке матки . Они почти всегда являются случайными находками после хирургического вмешательства. Никакого специального лечения или наблюдения не требуется.
Уход
[ редактировать ]Лечение всегда необходимо. [ нужна ссылка ]
Лечение пузырного заноса заключается в прерывании беременности. [ 20 ] [ 21 ] [ 22 ] [ 23 ] [ 24 ] Эвакуация приведет к облегчению симптомов, а также предотвратит последующие осложнения. Аспирационное выскабливание является предпочтительным методом эвакуации. Гистерэктомия является альтернативой, если пациентка не желает дальнейшей беременности. Пузырный занос также успешно лечится системным (внутривенным) метотрексатом. [ 25 ]
Лечение инвазивной родинки или хориокарциномы обычно одинаковое. Оба заболевания обычно лечатся химиотерапией. Метотрексат и дактиномицин входят в число химиотерапевтических препаратов, используемых при ГТД. [ 26 ] [ 27 ] [ 28 ] [ 29 ] Обзор показал, что у женщин с гестационной трофобластической неоплазией низкого риска актиномицин D, вероятно, более эффективен в качестве лечения и с большей вероятностью достигнет излечения в первую очередь, чем метотрексат. [ 30 ] Лишь немногие женщины с ГТД имеют плохой прогноз метастатической гестационной трофобластической болезни. Их лечение обычно включает химиотерапию. Лучевая терапия также может проводиться в местах распространения рака, например, в головном мозге. [ 31 ]
Женщинам, проходящим химиотерапию, рекомендуется не забеременеть в течение года после завершения лечения. У этих женщин также может быть более ранняя менопауза. По оценкам Королевского колледжа акушеров и гинекологов, возраст менопаузы у женщин, получающих монохимиотерапию, увеличивается на один год, а у женщин, получающих полихимиотерапию, на три года. [ нужна ссылка ]
Следовать за
[ редактировать ]Последующее наблюдение необходимо всем женщинам с гестационной трофобластической болезнью из-за возможности персистирования заболевания или из-за риска развития злокачественной инвазии в матку или злокачественных метастазов даже после лечения у некоторых женщин с определенными факторами риска. [ 32 ] [ 33 ]
Использование надежного метода контрацепции очень важно в течение всего периода наблюдения, поскольку пациенткам в это время настоятельно не рекомендуется избегать беременности. Если во время последующего наблюдения не используется надежный метод контрацепции, клиницистам может быть первоначально неясно, вызвано ли повышение уровня ХГЧ повторной беременностью пациентки или продолжающимся наличием ГТД. [ нужна ссылка ]
У женщин со злокачественной формой ГТД концентрация ХГЧ остается прежней (плато) или повышается. Стойкое повышение уровня ХГЧ в сыворотке после немолярной беременности (т. е. нормальной беременности [доношенной беременности], преждевременной беременности или внематочной беременности [беременности, протекающей в неправильном месте, обычно в фаллопиевой трубе] или аборта) всегда указывает на стойкую беременность. ГТД (очень часто обусловлена хориокарциномой или трофобластической опухолью плацентарной зоны), но это встречается нечасто, поскольку лечение в большинстве случаев оказывается успешным.
В редких случаях предыдущая ГТД может реактивироваться после последующей беременности, даже через несколько лет. Поэтому тесты на ХГЧ следует проводить и после любой последующей беременности у всех женщин, у которых ранее был ГТД (через 6 и 10 недель после окончания любой последующей беременности).
Прогноз
[ редактировать ]Женщины с пузырной родинкой имеют отличный прогноз. Женщины со злокачественной формой ГТД обычно имеют очень хороший прогноз. [ 34 ]
Хориокарцинома, например, является редким, но почти всегда излечимым раком. Хотя хориокарцинома является высокозлокачественной опухолью и опасным для жизни заболеванием, она очень чувствительна к химиотерапии. Практически все женщины с неметастатическим заболеванием излечиваются и сохраняют фертильность; прогноз также очень хороший для пациентов с метастатическим (распространяющимся) раком на ранних стадиях, но фертильность может быть потеряна. Также может быть предложена гистерэктомия (хирургическое удаление матки). [ 35 ] пациентам > 40 лет или тем, для кого стерилизация не является препятствием. Лишь немногие женщины с ГТД имеют плохой прогноз, например, некоторые формы ГТН IV стадии. Используется система стадирования Figo. [ 36 ] Риск можно оценить с помощью систем оценки, таких как Модифицированная система прогностической оценки ВОЗ , в которой баллы от 1 до 4 по различным параметрам суммируются: [ 37 ]
| 0 | 1 | 2 | 4 | |
|---|---|---|---|---|
| Возраст | <40 | ≥40 | – | – |
| Предыдущая беременность | крот | аборт | срок | – |
| Интервал в месяцах от индексной беременности | <4 | 4–6 | 7–12 | >12 |
| ХГЧ в сыворотке до лечения (МЕ/л) | <10 3 | 10 3 –10 4 | 10 4 –10 5 | >10 5 |
| Самый большой размер опухоли (включая матку) | <3 | 3–4 см | ≥5 см | – |
| Место метастазов | легкое | селезенка, почки | желудочно-кишечный тракт | печень, мозг |
| Количество метастазов | – | 1–4 | 5–8 | >8 |
| Предыдущая неудачная химиотерапия | – | – | один препарат | ≥2 препарата |
В этой системе оценки женщины с баллом 7 или выше считаются группой высокого риска.
Очень важно вовремя обнаружить злокачественные формы ГТД. В западных странах за женщинами с молярной беременностью тщательно наблюдают; например, в Великобритании все женщины, у которых была молярная беременность, регистрируются в Национальном центре трофобластического скрининга. [ 38 ] Усилия в этом направлении предпринимаются и в развивающихся странах, и в этих странах достигнуты успехи в раннем выявлении хориокарциномы, что значительно снижает уровень смертности и в развивающихся странах. [ 39 ] [ 40 ] [ 41 ]
Снова забеременеть
[ редактировать ]Большинство женщин с ГТД могут снова забеременеть и снова родить детей. Риск дальнейшей молярной беременности низкий. Более 98% женщин, забеременевших после молярной беременности, не имеют дальнейших пузырных заносов или подвергаются повышенному риску осложнений. [ нужна ссылка ]
Раньше считалось важным не забеременеть сразу после ГТД. Специалисты рекомендовали подождать шесть месяцев после того, как уровень ХГЧ станет нормальным. Недавно эта точка зрения была подвергнута сомнению. Новые медицинские данные показывают, что значительно более короткий период ожидания после нормализации уровня ХГЧ целесообразен примерно для 97% пациентов с пузырным заносом. [ 42 ]
Риск повторного GTD
[ редактировать ]Риск повторного ГТД составляет примерно 1 из 100 по сравнению с риском примерно 1 из 1000 в общей популяции. Особенно подвержены риску развития повторного ГТД женщины, у которых уровень ХГЧ остается значительно повышенным. [ 43 ]
Персистирующая трофобластическая болезнь
[ редактировать ]Термин «персистирующая трофобластическая болезнь» (ПТД) используется, когда после лечения молярной беременности часть ткани моляра остается и снова начинает перерастать в опухоль. Хотя ПТД может распространяться внутри организма, как злокачественный рак, общий показатель излечения составляет почти 100%. [ 44 ]
У подавляющего большинства пациентов лечение ПТД состоит из химиотерапии. Только около 10% пациентов с ПТЛ можно успешно вылечить с помощью повторного выскабливания. [ 45 ] [ 46 ]
ГТД, сосуществующая с нормальным плодом, также называемая «беременностью двойни».
[ редактировать ]В некоторых очень редких случаях ГТД может сосуществовать с нормальным плодом. Это называется «беременность двойней». Эти случаи должны лечиться только опытными клиниками после обширной консультации с пациентом. Поскольку успешные роды в срок возможны, беременность следует оставить, если мать того пожелает, после соответствующего консультирования. Вероятность рождения здорового ребенка составляет примерно 40%, но существует риск осложнений, например тромбоэмболии легочной артерии и преэклампсии . По сравнению с женщинами, у которых в прошлом просто был ГТД, после такой беременности двойней нет повышенного риска развития стойкого ГТД. [ 47 ] [ 48 ] [ 49 ] [ 50 ] [ 51 ] [ 52 ]
В некоторых случаях ГТД сосуществовала с нормальной беременностью, но это обнаруживалось лишь случайно после нормальных родов. [ 53 ]
Эпидемиология
[ редактировать ]В целом, ГТД — редкое заболевание. Тем не менее, заболеваемость ГТД сильно различается в разных частях мира. Зарегистрированная частота возникновения пузырного заноса колеблется от 23 до 1299 случаев на 100 000 беременностей. Частота злокачественных форм ГТД значительно ниже и составляет всего около 10% от частоты пузырного заноса. [ 54 ] Зарегистрированная заболеваемость ГТД в Европе и Северной Америке значительно ниже, чем зарегистрированная заболеваемость ГТД в Азии и Южной Америке. [ 55 ] [ 56 ] [ 57 ] [ 58 ] Одной из предполагаемых причин такого большого географического разнообразия являются различия в здоровом питании в разных частях мира (например, дефицит каротина). [ 59 ]
Однако заболеваемость редкими заболеваниями (такими как ГТД) трудно измерить, поскольку эпидемиологические данные о редких заболеваниях ограничены. Не обо всех случаях будет сообщено, а некоторые случаи не будут распознаны. Кроме того, при ГТД это особенно сложно, поскольку необходимо знать все гестационные события в общей популяции. Тем не менее, весьма вероятно, что в некоторых отчетах предполагаемое количество родов, происходящих дома или за пределами больницы, завышено. [ 60 ]
Терминология
[ редактировать ]Гестационная трофобластическая болезнь (ГТД) также может называться гестационной трофобластической опухолью (ГТТ). Пузырный занос (один из типов ГТД) также можно назвать молярной беременностью . [ нужна ссылка ]
Стойкое заболевание; персистирующая ГТД: если есть какие-либо признаки персистенции ГТД, обычно определяемой как стойкое повышение уровня бета-ХГЧ (см. Диагноз выше), это состояние также можно назвать гестационной трофобластической неоплазией (ГТН). [ 61 ]
См. также
[ редактировать ]Ссылки
[ редактировать ]- ^ «Гестационная трофобластическая болезнь — версия для пациента — NCI» . www.cancer.gov . Национальный институт здоровья . Проверено 3 мая 2024 г.
- ^ Секл М.Дж., Себире, Нью-Джерси, Берковиц Р.С. (август 2010 г.). «Гестационная трофобластическая болезнь». Ланцет . 376 (9742): 717–29. дои : 10.1016/S0140-6736(10)60280-2 . ПМИД 20673583 . S2CID 32138190 .
- ^ Люрейн-младший (декабрь 2010 г.). «Гестационная трофобластическая болезнь I: эпидемиология, патология, клиническая картина и диагностика гестационной трофобластической болезни, а также лечение пузырного заноса». Американский журнал акушерства и гинекологии . 203 (6): 531–9. дои : 10.1016/j.ajog.2010.06.073 . ПМИД 20728069 .
- ^ Гестационная трофобластическая болезнь: эпидемиология, клинические проявления и диагностика. Чан Дж.В., Берек Дж.С. В: UpToDate [Учебник медицины]. Басоу, DS (ред.). Массачусетское медицинское общество, Уолтем, Массачусетс, США, и издательство Wolters Kluwer Publishers, Амстердам, Нидерланды. 2010.
- ^ Читтенден Б., Ахамед Э., Махешвари А. (август 2009 г.). «Хориокарцинома у женщины в постменопаузе». Акушерство и гинекология . 114 (2, часть 2): 462–5. дои : 10.1097/AOG.0b013e3181aa97e7 . ПМИД 19622962 . S2CID 35996436 .
- ^ Гестационная трофобластическая болезнь: Патология. Киндельбергер Д.В., Берген Р.Н. В: UpToDate [Учебник медицины]. Басоу, DS (ред.). Массачусетское медицинское общество, Уолтем, Массачусетс, США, и издательство Wolters Kluwer Publishers, Амстердам, Нидерланды. 2010.
- ^ «Лечение гестационной трофобластической болезни (PDQ®) – версия для пациентов – Национальный институт рака» . www.cancer.gov . 11 мая 2020 г. Проверено 16 февраля 2021 г.
- ^ Кохорн Э.И. (2007). «Динамическая стадия и оценка факторов риска гестационной трофобластической болезни». Международный журнал гинекологического рака . 17 (5): 1124–30. дои : 10.1111/j.1525-1438.2007.00898.x . ПМИД 17386047 . S2CID 31319545 .
- ^ Кохорн Э.И. (июнь 2002 г.). «Переговоры о системе оценки стадий и факторов риска гестационной трофобластической неоплазии. Отчет о ходе работы». Журнал репродуктивной медицины . 47 (6): 445–50. ПМИД 12092012 .
- ^ Кохорн Э.И. (2001). «Новая система стадирования и оценки факторов риска FIFA 2000 гестационного трофобластического заболевания: описание и критическая оценка». Международный журнал гинекологического рака . 11 (1): 73–7. дои : 10.1046/j.1525-1438.2001.011001073.x . ПМИД 11285037 .
- ^ «Гестационная трофобластическая болезнь» . 16 марта 2023 г.
- ^ Липата Ф., Паркаш В., Талмор М., Белл С., Чен С., Марич В., Хуэй П. (апрель 2010 г.). «Точная ДНК-генотипическая диагностика пузырного заноса». Акушерство и гинекология . 115 (4): 784–94. дои : 10.1097/AOG.0b013e3181d489ec . ПМИД 20308840 . S2CID 41305866 .
- ^ Алифрангис С., Секл М.Ю. (декабрь 2010 г.). «Генетика гестационной трофобластической неоплазии: информация для врача». Будущая онкология . 6 (12): 1915–23. дои : 10.2217/фон.10.153 . ПМИД 21142864 .
- ^ Адзума К., Садзи Ф., Токугава Ю., Кимура Т., Нобунага Т., Такемура М., Камеда Т., Танидзава О. (январь 1991 г.). «Применение амплификации генов с помощью полимеразной цепной реакции для генетического анализа молярной митохондриальной ДНК: обнаружение безъядерной пустой яйцеклетки как причины полной родинки». Гинекологическая онкология . 40 (1): 29–33. дои : 10.1016/0090-8258(91)90080-О . ПМИД 1671219 .
- ^ «Лечение гестационных трофобластических опухолей - Национальный институт рака» . 01.01.1980 . Проверено 21 марта 2010 г.
- ^ «Онкомаркер ХГЧ | Лабораторные тесты онлайн» . labtestsonline.org . Проверено 16 февраля 2021 г.
- ^ Себире, Нью-Джерси (2010). «Гистопатологический диагноз пузырного заноса: современные особенности и клиническое значение». Фетальная и детская патология . 29 (1): 1–16. дои : 10.3109/15513810903266138 . ПМИД 20055560 . S2CID 21384533 .
- ^ Уокингтон Л., Вебстер Дж., Хэнкок Б.В., Эверард Дж., Коулман Р.Э. (май 2011 г.). «Гипертиреоз и выработка хорионического гонадотропина человека при гестационной трофобластической болезни» . Британский журнал рака . 104 (11): 1665–9. дои : 10.1038/bjc.2011.139 . ПМК 3111156 . ПМИД 21522146 .
- ^ Ши И.М., Зейдман Дж.Д., Курман Р.Дж. (июнь 1999 г.). «Узелок плаценты и характеристика различных типов промежуточного трофобласта» . Патология человека . 30 (6): 687–94. дои : 10.1016/S0046-8177(99)90095-3 . ПМИД 10374778 .
- ^ Герулат А.Х., Элен Т.Г., Бессетт П., Жоликер Л., Савойя Р. (май 2002 г.). «Гестационная трофобластическая болезнь». Журнал акушерства и гинекологии Канады . 24 (5): 434–46. дои : 10.1016/S1701-2163(16)30408-X . ПМИД 12196865 .
- ^ Люрейн-младший (январь 2011 г.). «Гестационная трофобластическая болезнь II: классификация и лечение гестационной трофобластической неоплазии» . Американский журнал акушерства и гинекологии . 204 (1): 11–8. дои : 10.1016/j.ajog.2010.06.072 . ПМИД 20739008 .
- ^ Себире, штат Нью-Джерси, Секл, MJ (август 2008 г.). «Гестационная трофобластическая болезнь: современное лечение пузырного заноса». БМЖ . 337 : а1193. дои : 10.1136/bmj.a1193 . ПМИД 18708429 . S2CID 30372260 .
- ^ Берковиц Р.С., Гольдштейн Д.П. (апрель 2009 г.). «Клиническая практика. Молярная беременность». Медицинский журнал Новой Англии . 360 (16): 1639–45. дои : 10.1056/NEJMcp0900696 . ПМИД 19369669 .
- ^ Гестационная трофобластическая болезнь: лечение пузырного заноса. Гарнер ЭИО. В: UpToDate [Учебник медицины]. Басоу, DS (ред.). Массачусетское медицинское общество, Уолтем, Массачусетс, США, и издательство Wolters Kluwer Publishers, Амстердам, Нидерланды. 2010.
- ^ Де Вос М., Леунен М., Фонтейн С., Де Саттер П. (2009). «Успешное первичное лечение пузырного заноса метотрексатом и ЭМА/СО» . Отчеты о случаях в медицине . 2009 : 1–3. дои : 10.1155/2009/454161 . ПМК 2729468 . ПМИД 19707478 .
- ^ Чалуи Дж.Э., Гольфье Ф., Суаньон П., Массардье Дж., Гуасталла Дж.П., Трилле-Ленуар В., Шотт А.М., Родрант Д. (июнь 2009 г.). «Метотрексат для 2000 пациентов с гестационной трофобластической неоплазией низкого риска по ФИГО: эффективность и токсичность». Американский журнал акушерства и гинекологии . 200 (6): 643.e1–6. дои : 10.1016/j.ajog.2009.03.011 . ПМИД 19393597 .
- ^ Абрао Р.А., де Андраде Ж.М., Тиззи Д.Г., Марана Х.Р., Кандидо дос Рейс Ф.Дж., Кланан В.С. (январь 2008 г.). «Лечение гестационной трофобластической болезни низкого риска: сравнение монотерапии метотрексатом, дактиномицином и комбинированными схемами». Гинекологическая онкология . 108 (1): 149–53. дои : 10.1016/j.ygyno.2007.09.006 . ПМИД 17931696 .
- ^ Злокачественная гестационная трофобластическая болезнь: стадия и лечение. Гарнер ЭИО. В: UpToDate [Учебник медицины]. Басоу, DS (ред.). Массачусетское медицинское общество, Уолтем, Массачусетс, США, и издательство Wolters Kluwer Publishers, Амстердам, Нидерланды. 2010.
- ^ Кан В.Д., Чой Х.С., Ким С.М. (июнь 2010 г.). «Еженедельный прием метотрексата (50 мг/м (2)) без повышения дозы в качестве основного режима лечения гестационной трофобластической неоплазии низкого риска». Гинекологическая онкология . 117 (3): 477–80. дои : 10.1016/j.ygyno.2010.02.029 . ПМИД 20347479 .
- ^ Лори Т.А., Алаззам М., Тиди Дж., Хэнкок Б.В., Осборн Р. (июнь 2016 г.). «Химиотерапия первой линии при гестационной трофобластической неоплазии низкого риска» . Кокрановская база данных систематических обзоров . 2019 (6): CD007102. дои : 10.1002/14651858.cd007102.pub4 . ПМЦ 6768658 . ПМИД 27281496 .
- ^ Люрейн-младший, Сингх Д.К., Шинк Дж.К. (2010). «Лечение метастатической гестационной трофобластической неоплазии высокого риска: стадии II-IV по фиго: оценка фактора риска > или = 7». Журнал репродуктивной медицины . 55 (5–6): 199–207. ПМИД 20626175 .
- ^ Кохорн Э.И. (июль 2009 г.). «Отдаленный результат трофобластических опухолей плацентарной зоны». Ланцет . 374 (9683): 6–7. дои : 10.1016/S0140-6736(09)60791-1 . ПМИД 19552947 . S2CID 7147283 .
- ^ Хоекстра А.В., Люрейн Дж.Р., Радемейкер А.В., Шинк Дж.К. (август 2008 г.). «Гестационная трофобластическая неоплазия: результаты лечения». Акушерство и гинекология . 112 (2 Пт. 1): 251–8. дои : 10.1097/AOG.0b013e31817f58ae . ПМИД 18669719 . S2CID 1746731 .
- ^ «Каков прогноз пузырного заноса?» . www.medscape.com . Проверено 16 февраля 2021 г.
- ^ Люрейн-младший, Сингх Д.К., Шинк Дж.К. (октябрь 2006 г.). «Роль хирургии в лечении гестационной трофобластической неоплазии высокого риска». Журнал репродуктивной медицины . 51 (10): 773–6. ПМИД 17086805 .
- ^ Комитет ФИГО по гинекологической онкологии (апрель 2009 г.). «Текущая стадия FIFA для рака влагалища, фаллопиевой трубы, яичника и гестационной трофобластической неоплазии». Международный журнал гинекологии и акушерства . 105 (1): 3–4. дои : 10.1016/j.ijgo.2008.12.015 . ПМИД 19322933 . S2CID 41395844 .
- ^ Jump up to: а б «Информация о стадии гестационных трофобластических опухолей и неоплазий» . Национальный институт рака (NCI) . Национальные институты здравоохранения США (NIH). 1 января 1980 г. в свою очередь, цитируя: Комитет ФИГО по гинекологической онкологии (апрель 2009 г.). «Текущая стадия FIFA для рака влагалища, фаллопиевой трубы, яичника и гестационной трофобластической неоплазии». Международный журнал гинекологии и акушерства . 105 (1): 3–4. дои : 10.1016/j.ijgo.2008.12.015 . ПМИД 19322933 . S2CID 41395844 .
- ^ «Молярная беременность» . 2017-10-19.
- ^ Ижар Р (2003). «Прогноз гестационной хориокарциномы в Хайберской клинической больнице Пешавара». Журнал Медицинского колледжа Аюб, Абботтабад . 15 (2): 45–8. ПМИД 14552249 .
- ^ Ян JJ, Сян Y, Ван XR, Ян XY (август 2008 г.). «Прогнозирование злокачественной гестационной трофобластической неоплазии: 20-летний опыт». Журнал репродуктивной медицины . 53 (8): 600–7. ПМИД 18773625 .
- ^ Лок К.А., Ансинк А.С., Грутфаам Д., ван дер Фельден Дж., Верхейен Р.Х., Тен Кейт-Буй М.Дж. (ноябрь 2006 г.). «Лечение и прогноз перенесенной хориокарциномы в Нидерландах». Гинекологическая онкология . 103 (2): 698–702. дои : 10.1016/j.ygyno.2006.05.011 . ПМИД 16790263 .
- ^ Вольфберг А.Дж., Feltmate C, Гольдштейн Д.П., Берковиц Р.С., Либерман Э. (сентябрь 2004 г.). «Низкий риск рецидива после достижения неопределяемого уровня ХГЧ у женщин с полной молярной беременностью». Акушерство и гинекология . 104 (3): 551–4. дои : 10.1097/01.AOG.0000136099.21216.45 . ПМИД 15339768 . S2CID 1172620 .
- ^ Гарретт Л.А., Гарнер Э.И., Feltmate CM, Гольдштейн Д.П., Берковиц Р.С. (июль 2008 г.). «Последующие исходы беременности у пациенток с молярной беременностью и персистирующей гестационной трофобластической неоплазией». Журнал репродуктивной медицины . 53 (7): 481–6. ПМИД 18720922 .
- ^ «Стойкая трофобластическая болезнь и хориокарцинома» . nhs.uk. 19 октября 2017 г. Проверено 16 февраля 2021 г.
- ^ ван Троммель Н.Е., Массугер Л.Ф., Верхейен Р.Х., Свип ФК, Томас К.М. (октябрь 2005 г.). «Лечебный эффект второго выскабливания при стойком трофобластическом заболевании: ретроспективное когортное исследование». Гинекологическая онкология . 99 (1): 6–13. дои : 10.1016/j.ygyno.2005.06.032 . ПМИД 16085294 .
- ^ Гиллеспи А.М., Кумар С., Хэнкок Б.В. (апрель 2000 г.). «Лечение персистирующей трофобластической болезни позднее 6 месяцев после установления диагноза молярной беременности» . Британский журнал рака . 82 (8): 1393–5. дои : 10.1054/bjoc.1999.1124 . ПМЦ 2363366 . ПМИД 10780516 .
- ^ Ли С.В., Ким М.Ю., Чунг Дж.Х., Ян Дж.Х., Ли Ю.Х., Чун Ю.К. (февраль 2010 г.). «Клинические данные многоплодной беременности с полным пузырным заносом и сосуществующим плодом» . Журнал ультразвука в медицине . 29 (2): 271–80. дои : 10.7863/jum.2010.29.2.271 . ПМИД 20103799 . S2CID 24528503 .
- ^ Сури С., Дэвис М., Жонио Э. (2009). «Беременность двойней, проявившаяся в виде полного предлежания пузырного заноса и сосуществующего плода, осложненного абсцессом плаценты». Фетальная диагностика и терапия . 26 (4): 181–4. дои : 10.1159/000253272 . ПМИД 19864876 . S2CID 7720159 .
- ^ Долапчиоглу К., Гунгорен А., Хакверди С., Хакверди А.У., Эгилмез Э. (март 2009 г.). «Беременность двойней с полным пузырным заносом и сосуществующим живым плодом: два описания случаев и обзор литературы». Архив гинекологии и акушерства . 279 (3): 431–6. дои : 10.1007/s00404-008-0737-x . ПМИД 18679699 . S2CID 20825878 .
- ^ Ванденхове М., Амант Ф., ван Шубрук Д., Кэнни М., Даймарковски С., Ханссенс М. (май 2008 г.). «Полный пузырный занос с сосуществующим здоровым плодом: отчет о случае». Журнал медицины матери, плода и новорожденных . 21 (5): 341–4. дои : 10.1080/14767050801925156 . ПМИД 18446663 . S2CID 6552298 .
- ^ Тру Д.К., Томсетт М., Лили Х., Читтури С., Синкотта Р., Мортон А., Коттерилл А. (сентябрь 2007 г.). «Беременность двойней с сосуществующим пузырным заносом и живорожденным ребенком: осложненная материнским гипертиреозом и неонатальным гипотиреозом». Журнал педиатрии и здоровья детей . 43 (9): 646–8. дои : 10.1111/j.1440-1754.2007.01145.x . ПМИД 17688651 . S2CID 45319678 .
- ^ Бехташ Н., Бехнамфар Ф., Хамеди Б., Рамезанзаде Ф. (апрель 2009 г.). «Срочные роды после успешного лечения хориокарциномы с метастазами в головной мозг, описание случая и обзор литературы». Архив гинекологии и акушерства . 279 (4): 579–81. дои : 10.1007/s00404-008-0753-x . ПМИД 18726607 . S2CID 24481680 .
- ^ Ганапати К.А., Пачос Т., Джордж М.Д., Гудло С., Балос Л.Л., Чен Ф. (сентябрь 2010 г.). «Случайное обнаружение хориокарциномы плаценты после неосложненной доношенной беременности: описание случая с обзором литературы». Международный журнал гинекологической патологии . 29 (5): 476–8. дои : 10.1097/PGP.0b013e3181d81cc2 . ПМИД 20736774 .
- ^ Альтьери А., Франчески С., Ферлей Дж., Смит Дж., Ла Веккья С. (ноябрь 2003 г.). «Эпидемиология и этиология гестационных трофобластических заболеваний». «Ланцет». Онкология . 4 (11): 670–8. дои : 10.1016/S1470-2045(03)01245-2 . ПМИД 14602247 .
- ^ Сэвидж П., Уильямс Дж., Вонг С.Л., Шорт Д., Казалбони С., Каталано К., Секл М. (2010). «Демография молярной беременности в Англии и Уэльсе в 2000–2009 годах». Журнал репродуктивной медицины . 55 (7–8): 341–5. ПМИД 20795349 .
- ^ Соарес П.Д., Маэста И., Коста О.Л., Чарри Р.К., Диас А., Радж М.В. (2010). «Географическое распространение и демографические характеристики гестационной трофобластической болезни». Журнал репродуктивной медицины . 55 (7–8): 305–10. ПМИД 20795343 .
- ^ Чаухан А., Дэйв К., Десаи А., Манкад М., Патель С., Дэйв П. (2010). «Гестационная трофобластическая неоплазия высокого риска в Гуджаратском онкологическом и научно-исследовательском институте: тринадцать лет опыта». Журнал репродуктивной медицины . 55 (7–8): 333–40. ПМИД 20795348 .
- ^ Кашанян М., Барадаран Х.Р., Теймури Н. (октябрь 2009 г.). «Факторы риска полной молярной беременности: исследование в Иране». Журнал репродуктивной медицины . 54 (10): 621–4. ПМИД 20677481 .
- ^ Берковиц Р.С., Крамер Д.В., Бернштейн М.Р., Касселлс С., Дрисколл С.Г., Гольдштейн Д.П. (август 1985 г.). «Факторы риска полной молярной беременности из исследования случай-контроль». Американский журнал акушерства и гинекологии . 152 (8): 1016–20. дои : 10.1016/0002-9378(85)90550-2 . ПМИД 4025447 .
- ^ Палмер-младший (март 1994 г.). «Достижения эпидемиологии гестационной трофобластической болезни». Журнал репродуктивной медицины . 39 (3): 155–62. ПМИД 8035370 .
- ^ «Гестационная трофобластическая болезнь (Green-top 38)» (PDF) . Рекомендации Королевского колледжа акушеров и гинекологов 2010 г. 04.03.2010. Архивировано из оригинала (PDF) 10 июля 2010 г.