Гиперандрогения
| Гиперандрогения | |
|---|---|
| Другие имена | Избыток андрогенов |
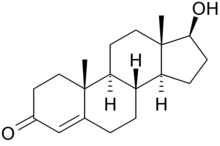 | |
| Высокий уровень тестостерона вызывает гиперандрогению | |
| Произношение | |
| Специальность | Эндокринология |
| Симптомы | Прыщи , выпадение волос на коже головы , увеличение волос на теле или лице , гипертония , редкие или отсутствующие менструации. [1] [2] |
| Причины | Синдром поликистозных яичников , гиперплазия надпочечников , болезнь Кушинга , рак [1] [3] |
| Метод диагностики | Анализы крови, УЗИ [1] [4] |
| Уход | Противозачаточные таблетки , ципротерона ацетат , спиронолактон , антиандроген. [1] |
| Частота | 5% у женщин репродуктивного возраста [2] |
Гиперандрогения – это заболевание, характеризующееся высоким уровнем андрогенов . Это чаще встречается у женщин, чем у мужчин. [4] Симптомы гиперандрогении могут включать прыщи , себорею , выпадение волос на коже головы , увеличение волос на теле или лице , а также нечастые или отсутствующие менструации . [1] [2] Осложнения могут включать высокий уровень холестерина в крови и диабет . [4] Встречается примерно у 5% женщин репродуктивного возраста. [2]
Синдром поликистозных яичников составляет около 70% случаев гиперандрогении. [1] Другие причины включают врожденную гиперплазию надпочечников , резистентность к инсулину , гиперпролактинемию , болезнь Кушинга , некоторые виды рака и прием некоторых лекарств. [4] [1] [3] Диагностика часто включает анализы крови на тестостерон , 17-гидроксипрогестерон и пролактин , а также УЗИ органов малого таза . [1] [4]
Лечение зависит от основной причины. [4] Симптомы гиперандрогении можно лечить с помощью противозачаточных таблеток или антиандрогенов , таких как ципротерона ацетат или спиронолактон . [1] [4] Другие меры могут включать методы удаления волос . [3]
Самое раннее известное описание этого состояния принадлежит Гиппократу . [5] [6]
В 2011 году Международная ассоциация легкоатлетических федераций (ныне Всемирная легкая атлетика) и МОК (Международный олимпийский комитет) [7] опубликовали заявления, ограничивающие допуск спортсменок с высоким уровнем тестостерона, будь то из-за гиперандрогении или в результате разницы в половом развитии (DSD). Эти правила были названы обеими организациями правилами гиперандрогении, и в результате спортсмены с DSD описывались как имеющие гиперандрогению. [8] [9] В 2019 году они были пересмотрены, чтобы уделять больше внимания DSD. [10]
Признаки и симптомы
[ редактировать ]
Гиперандрогенией страдают 5–10% женщин репродуктивного возраста. [11] Гиперандрогения может поражать как мужчин, так и женщин, но более заметна у женщин, поскольку повышенный уровень андрогенов у женщин может способствовать вирилизации . Поскольку гиперандрогения характеризуется повышенным уровнем мужских половых гормонов, симптомы гиперандрогении у мужчин часто незначительны. Гиперандрогения у женщин обычно диагностируется в позднем подростковом возрасте при медицинском осмотре. Медицинское обследование обычно состоит из осмотра органов малого таза , наблюдения внешних симптомов и анализа крови для измерения уровня андрогенов. [12] Симптомы могут включать следующее:
- Гирсутизм (рост волос по мужскому типу)
- Алопеция (облысение)
- Мужской внешний вид
- Гнойный гидраденит
- Синдром поликистозных яичников
- Олигоменорея (нарушения менструального цикла)
- Прыщи
- Ожирение
- Бесплодие
- Понижение голоса
- Жирная кожа
- Себорея (воспаление кожи)
- Либидо (повышенное половое влечение)
- диабет 2 типа
Женщины
[ редактировать ]Гиперандрогения, особенно высокий уровень тестостерона, может вызвать серьезные побочные эффекты, если ее не лечить. Высокий уровень тестостерона связан с другими заболеваниями, такими как ожирение , гипертония , аменорея (прекращение менструальных циклов) и овуляторная дисфункция , которые могут привести к бесплодию . Яркими признаками гиперандрогении являются гирсутизм (нежелательный рост волос, особенно в области живота и на спине), прыщи у взрослых , огрубление голоса и алопеция (облысение). [13]
Также было замечено, что гиперандрогения повышает толерантность к инсулину , что может привести к диабету второго типа и дислипидемии , например, высокому уровню холестерина . Эти эффекты могут иметь психологические последствия, иногда приводящие к социальной тревоге и депрессии , особенно у девочек-подростков и молодых женщин. В сочетании с ожирением и гирсутизмом это может привести к снижению самооценки человека. [12] [14]
Мужчины
[ редактировать ]Введение высоких доз тестостерона мужчинам в течение нескольких недель может вызвать усиление агрессии и гипоманиакальных симптомов, хотя они наблюдались лишь у меньшинства субъектов. [15] Острый прием высоких доз анаболических андрогенных стероидов у мужчин ослабляет выработку эндогенных половых гормонов и влияет на ось гормонов щитовидной железы . Влияние на настроение и агрессию, наблюдаемое при приеме высоких доз анаболически-андрогенных стероидов, может возникать вторично по отношению к гормональным изменениям. [16] Многие из тех же признаков и симптомов, которые наблюдаются у женщин, такие как алопеция и прыщи, также могут встречаться и у мужчин. [17] Также может произойти увеличение простаты. [17]
Причины
[ редактировать ]Хотя гиперандрогения у женщин может быть вызвана внешними факторами, она может возникнуть и спонтанно.
Синдром поликистозных яичников
[ редактировать ]
Синдром поликистозных яичников (СПКЯ) — эндокринное заболевание, характеризующееся избытком андрогенов, вырабатываемых яичниками . Подсчитано, что примерно у 90% женщин с СПКЯ наблюдается гиперсекреция этих гормонов. [18] Причина этого состояния неизвестна. Предположения включают генетическую предрасположенность ; однако ген или гены, ответственные за это, остаются неизвестными. [19] Состояние может иметь наследственную основу. Другие возможные причины включают повышенную выработку инсулина . Большинство случаев СПКЯ связаны с резистентностью к инсулину. [20] Считается, что дисфункция жировой ткани играет роль в резистентности к инсулину, наблюдаемой при СПКЯ. [20] Инсулин может вызвать избыточную секрецию тестостерона яичниками . [21] Осложнением, связанным с синдромом поликистозных яичников, является высокий уровень холестерина, который лечат статинами. Метаанализ показал, что аторвастатин снижает концентрацию андрогенов у людей с гиперандрогенией. [22]
Повышенный уровень инсулина приводит к снижению выработки глобулина, связывающего половые гормоны (ГСПГ) , регуляторного гликопротеина , подавляющего функцию андрогенов. [23] Высокий уровень инсулина в крови в сочетании с чувствительностью яичников к инсулину также приводит к гиперандрогенемии, основному симптому СПКЯ. Люди с ожирением могут быть более биологически склонны к СПКЯ из-за заметно более высокого уровня инсулина. Этот гормональный дисбаланс может привести к хронической ановуляции , при которой яичники не могут выпустить зрелые яйцеклетки. Эти случаи овуляторной дисфункции связаны с бесплодием и нарушениями менструального цикла. [18] [24] Апостериорный анализ рандомизированного плацебо-контролируемого многоцентрового исследования, проведенного в 11 центрах вторичной медицинской помощи, а также продольного одноцентрового исследования беременных женщин в Норвегии также показал, что метформин не оказывал влияния на материнские андрогены у женщин. беременности, наступившей на фоне СПКЯ. [25]
В одном системном обзоре было высказано предположение, что полиморфизмы гена рецептора витамина D связаны с прогнозом синдрома поликистозных яичников, хотя это основано на небольших размерах выборки и является дискуссионным. [26] [27] Исследования показали пользу приема добавок витамина D у женщин с дефицитом витамина D и СПКЯ. [28]
Гиперинсулинемия может увеличить выработку андрогенов в яичниках. [29] Одним из контекстов, в которых это происходит, является синдром HAIR-AN , редкий подтип СПКЯ. [30] [31]
Гипертекоз и гиперинсулинемия
[ редактировать ]Гипертекоз яичника возникает, когда клетки стромы переходят из интерстициальных клеток , расположенных между другими клетками, в лютеинизированные клетки теки . Клетки теки расположены в фолликулах яичников и лютеинизируются, когда фолликул яичника лопается и новое желтое тело образуется . Распространение лютеинизированных тека-клеток по строме яичника — в отличие от их распределения при СПКЯ, при котором лютеинизированные тека-клетки встречаются только вокруг кистозных фолликулов, — приводит к тому, что у женщин с гипертекозом более высокий уровень тестостерона и вирилизация , чем у женщин с СПКЯ. Повышенный уровень инсулина также характерен для гипертекоза. [32] Гипертекоз чаще всего развивается у женщин в постменопаузе и связан с акне, гирсутизмом , ростом клитора, облысением и понижением голоса. [33]
Ожирение может играть роль в резистентности к инсулину. [34] Он делает текальные клетки более чувствительными к лютеинизирующему гормону. [34] Таким образом, ожирение увеличивает выработку андрогенов яичниками. [34] Кроме того, ожирение повышает уровень воспалительных адипокинов , что приводит не только к адипогенезу, но и к повышенной резистентности к инсулину. [34]
Синдром Кушинга
[ редактировать ]Синдром Кушинга развивается в результате длительного воздействия гормона кортизола . [35] [36] Синдром Кушинга может быть экзогенным или эндогенным, в зависимости от того, вызван ли он внешним или внутренним источником соответственно. [37] Прием глюкокортикоидов (разновидность кортикостероидов ) является частой причиной развития экзогенного синдрома Кушинга. Эндогенный синдром Кушинга может возникнуть, когда организм вырабатывает избыток кортизола. Это происходит, когда гипоталамус головного мозга сигнализирует гипофизу об избытке кортикотропин-рилизинг гормона , который, в свою очередь, секретирует адренокортикотропный гормон (АКТГ). Затем АКТГ заставляет надпочечники выделять кортизол в кровь. Признаки синдрома Кушинга включают мышечную слабость, появление синяков, увеличение веса, рост волос по мужскому типу ( гирсутизм ), цветные растяжки и чрезмерно красноватый цвет лица. [38] Синдром Кушинга может вызвать избыток андрогенов и, следовательно, признаки и симптомы гиперандрогении. [33]
Врожденная гиперплазия надпочечников
[ редактировать ]Врожденная гиперплазия надпочечников (ВГКН) описывает группу аутосомно-рецессивных заболеваний, которые вызывают недостаток фермента , необходимого для выработки кортизола и/или альдостерона , стероидных гормонов, вырабатываемых корой надпочечников . Большинство случаев ВГК обусловлено дефицитом 21-гидроксилазы . Повышенные уровни андрогенов, наблюдаемые при врожденной гиперплазии надпочечников, влияют на ось гипоталамус-гипофиз-гонады . [39] Повышенный уровень андрогенов также может повлиять на яичники, что может привести к бесплодию, а также хронической ановуляции. [39]
Поскольку ВГК состоит из множества нарушений, признаки, симптомы и тяжесть гиперандрогении могут быть обусловлены множеством специфических мутаций. [40] Поэтому генотипирование имеет решающее значение для проверки диагноза и установления прогностических факторов для отдельных лиц. [41] Генотипирование также имеет решающее значение для людей, желающих использовать генетическое консультирование в качестве помощи в планировании семьи. [41]
У женщин ВГК вызывает неоднозначные гениталии при рождении, чрезмерное оволосение на лобке, увеличение клитора и гирсутизм в подростковом возрасте. Хотя ВГК вызывает быстрый рост в детстве, взрослые женщины с ВГК ниже среднего роста из-за раннего полового созревания и закрытия пластинок роста в длинных костях. Симптомы у мужчин включают раннее появление волос на лобке, увеличение полового члена и быстрый рост скелетно-мышечной системы. [42]
Опухоли
[ редактировать ]Адренокортикальная карцинома и опухоли
[ редактировать ]Адренокортикальная карцинома встречается редко; средний уровень заболеваемости оценивается в 1–2 случая на миллион в год. [43] Заболевание включает образование раковых клеток в коре одного или обоих надпочечников . Хотя эти опухоли выявляются менее чем у двух процентов пациентов с диагнозом гиперандрогения, такую возможность следует учитывать в этой популяции. В одном исследовании более половины пациентов с опухолями имели повышенный уровень андрогенов андростендиона , дегидроэпиандростеронсульфата и тестостерона. [44] Повышение уровня андрогенов, вызванное адренокортикальной карциномой, часто приводит к развитию у пациентов синдрома Кушинга, первичного альдостеронизма и гиперандрогении. [45] [44] Молекулярная основа заболевания еще не выяснена. [44]
Аденома надпочечника
[ редактировать ]Аденомы надпочечников — доброкачественные опухоли надпочечников . В большинстве случаев опухоли не проявляют никаких симптомов и не требуют лечения. Однако в редких случаях некоторые аденомы надпочечников могут активироваться. При активации аденома начинает вырабатывать гормоны в гораздо больших количествах, чем обычно производят надпочечники, что приводит к осложнениям со здоровьем, включая первичный альдостеронизм и гиперандрогению. [46]
Арренобластома
[ редактировать ]Арренобластома – редкая опухоль яичника. Он состоит из стероловых клеток, клеток Лейдига или их комбинации. Опухоль может вырабатывать мужские или женские гормоны и вызывать маскулинизацию. У ребенка препубертатного возраста опухоль может вызвать преждевременное половое созревание. Злокачественная арренобластома составляет 30% случаев арренобластомы, остальные 70% в основном доброкачественные и поддаются хирургическому лечению. [47]
Прикорневоклеточная опухоль
[ редактировать ]Прикорневоклеточная опухоль — это андрогенпродуцирующая опухоль яичника, которая чаще всего встречается у пожилых женщин и часто приводит к развитию мужских половых признаков. Опухоль обычно возникает в области яичника, где кровеносные сосуды входят в орган, известный как ворота . Этот тип опухоли, как правило, имеет небольшой размер и в большинстве случаев может быть полностью удален, а ее симптомы обращены вспять хирургическим путем. [48]
опухоль Крукенберга
[ редактировать ]Опухоль Крукенберга – быстро развивающаяся злокачественная опухоль, обнаруживаемая в одном или обоих яичниках. В большинстве случаев опухоль первоначально возникает из тканей желудка, поджелудочной железы, желчного пузыря, толстой кишки или молочной железы. Он колонизировал яичник, распространяясь через брюшную полость . [49] Эти опухоли вызывают вирилизацию. Предполагается, что повышенная выработка андрогенов из-за повышения уровня хорионического гонадотропина человека является основной причиной гиперандрогении у женщин с опухолями Крукенберга. [50]
Менопауза
[ редактировать ]Окончание овуляции и начало менопаузы могут привести к гиперандрогении. Во время этого перехода организм перестает вырабатывать эстроген быстрее, чем прекращает вырабатывать андрогены. В некоторых случаях разница между более низкими уровнями эстрогена и более высокими уровнями андрогенов может привести к гиперандрогении. Этому процессу также может способствовать снижение уровня половых гормонов при увеличении индекса свободных андрогенов. [51]
Наркотики
[ редактировать ]Многие препараты могут спровоцировать симптомы гиперандрогении. Эти симптомы включают, помимо прочего, гирсутизм, прыщи, дерматит, андрогенную алопецию, нарушения менструального цикла, гипертрофию клитора и огрубление голоса. К препаратам, наиболее часто вызывающим гиперандрогению, относятся анаболические стероиды, синтетические прогестины и противоэпилептические средства; однако многие другие препараты также могут вызывать гиперандрогению. [52] Это может произойти по одному из пяти механизмов: прямое введение андрогенов в организм, связывание препарата с андрогенными рецепторами (как в случае с анаболически-андрогенными стероидами), снижение концентрации глобулина, связывающего половые гормоны, в плазме, что приводит к к увеличению свободного тестостерона, нарушению работы оси гипоталамус-гипофиз-яичники (HPO) или увеличению высвобождения надпочечниковых андрогенов. [53] Некоторые лекарства вызывают гиперандрогению посредством механизмов, которые остаются неясными. Например, молекулярная основа, с помощью которой вальпроат вызывает гиперандрогению и синдром поликистозных яичников, еще не определена. [52] Однако одно исследование показало, что женщины, принимавшие вальпроевую кислоту, имели более высокий уровень тестостерона и частоту гиперандрогении по сравнению с женщинами, которые не принимали вальпроевую кислоту. [54]
Наследственность
[ редактировать ]Гиперандрогения может проявляться как симптом многих различных генетических и медицинских заболеваний. Некоторые состояния с гиперандрогенными симптомами, включая СПКЯ, иногда могут быть наследственными. Кроме того, считается, что эпигенетика может способствовать патогенезу синдрома поликистозных яичников. [55]
Одной из потенциальных причин СПКЯ является материнская гиперандрогения, при которой гормональные нарушения у матери могут повлиять на развитие ребенка во время беременности, что приводит к передаче синдрома поликистозных яичников от матери к ребенку. [56] Однако в пуповинной крови детей, рожденных от матерей с СПКЯ, не было обнаружено повышения андрогенов. [57]
Диагностика
[ редактировать ]Диагностика гиперандрогении может быть сложной из-за большого разнообразия и тяжести возможных признаков и симптомов. [58] Чаще всего его диагностируют путем проверки признаков гирсутизма с помощью стандартизированного метода, который оценивает диапазон избыточного роста волос. [11] [12]
У девочек могут проявляться симптомы гиперандрогении в раннем возрасте, но врачи начинают беспокоиться, когда пациентка достигает подросткового возраста или старше. [12]
Проверка истории болезни и физическое обследование симптомов используются для первоначального диагноза. [12] Оцениваемая история болезни включает возраст телархе , адренархе и менархе ; характер менструации ; ожирение ; репродуктивный анамнез; и начало и развитие симптомов гиперандрогении. [12] характер менструаций , поскольку нерегулярный характер может сопровождать гиперандрогению. Изучается [11] Другие состояния, которые могут присутствовать наряду с гирсутизмом и которые могут способствовать диагностике, включают андрогенную алопецию и акне. [58] Если гиперандрогения тяжелая, может возникнуть вирилизация. [58]
Семейный анамнез также оценивается на наличие симптомов гиперандрогении или ожирения у других членов семьи. [12]
Лабораторные тесты позволяют измерить ФСГ , лютеинизирующий гормон , ДГЭАС , пролактин , 17α-гидроксипрогестерон , а также общий и свободный тестостерон в крови. [12] Аномально высокие уровни любого из этих гормонов помогают диагностировать гиперандрогению. [12]
Профилактика
[ редактировать ]Поскольку факторы риска неизвестны и различаются у людей с гиперандрогенией, не существует надежного метода предотвращения этого заболевания. [59] Соответственно, необходимы более долгосрочные исследования, чтобы найти причину этого состояния, прежде чем можно будет разработать достаточный метод профилактики. [59]
Несмотря на это, есть несколько вещей, которые могут помочь избежать долгосрочных медицинских проблем, связанных с гиперандрогенией и СПКЯ . пройти проверку у медицинского специалиста на предмет гиперандрогении, особенно если у вас есть семейный анамнез этого заболевания, нерегулярные менструации или диабет . Может быть полезно [60] Здоровый вес и диета могут снизить шансы, поскольку постоянные физические упражнения и здоровое питание приводят к улучшению менструального цикла, снижению уровня инсулина и концентрации андрогенов. [59]
Уход
[ редактировать ]Не существует однозначного лечения гиперандрогении, поскольку оно зависит от основного заболевания, которое его вызывает. Будучи гормональным симптомом СПКЯ, менопаузы и других эндокринных заболеваний, его в первую очередь рассматривают как симптом этих состояний. Лекарственные препараты можно рассматривать только у женщин, которые не планируют беременность в ближайшем будущем. [61] Некоторые эффективные лекарства от гирсутизма лица включают эфлорнитин , который может вызывать врожденные дефекты у беременных женщин. [62] Ретиноиды и антибиотики можно использовать при прыщах, а миноксидил — при алопеции . [62] Системно его лечат антиандрогенами, такими как ципротерона ацетат , флутамид и спиронолактон , чтобы уменьшить передачу андрогенных сигналов. При гиперандрогении, вызванной врожденной гиперплазией надпочечников с поздним началом (LOCAH), лечение в первую очередь направлено на назначение пациенту глюкокортикоидов для борьбы с низкой выработкой кортизола и соответствующим увеличением андрогенов, вызванным увеличением размеров надпочечников. [63] [64] на основе эстрогена Пероральные контрацептивы используются для лечения гиперандрогении, связанной как с LOCAH, так и с СПКЯ. Эти гормональные методы лечения уменьшают избыток андрогенов и подавляют выработку андрогенов надпочечниками, что приводит к значительному снижению гирсутизма. [65] [66]
Гиперандрогению часто лечат симптоматически. гирсутизм И , и акне хорошо поддаются гормональному лечению, описанному выше, при этом 60–100% пациентов сообщают об улучшении гирсутизма. [65] Однако андрогенная алопеция не улучшается при гормональном лечении и требует других методов лечения, таких как трансплантация волос . [67]
Добавки также могут способствовать устранению симптоматических последствий гиперандрогении. Согласно метаанализу, высокие дозы добавок витамина D, назначаемые женщинам с дефицитом витамина D из-за СПКЯ, улучшали уровень глюкозы, чувствительность к инсулину и уровень холестерина, а также снижали уровень тестостерона, глобулина, связывающего половые гормоны, и индекса свободных андрогенов. , все из которых связаны с гиперандрогенией. [68] Прием добавок витамина D у женщин с дефицитом витамина D, но без СПКЯ, не дал таких же результатов. [28]
Борьба с инсулинорезистентностью и ожирением
[ редактировать ]Изменение образа жизни — это лечение первой линии СПКЯ. [69] Они помогают улучшить состав тела, резистентность к инсулину и гиперандрогению. Однако неясно, помогают ли они улучшить настроение, качество жизни и репродуктивные результаты. [70] Метаанализ 2017 года показал, что бариатрическая хирургия у женщин с тяжелым ожирением и СПКЯ снизила уровень общего и свободного тестостерона и помогла скорректировать гирсутизм и менструальную дисфункцию. [71]
Инсулинорезистентность у женщин с СПКЯ обычно лечат препаратами, повышающими чувствительность к инсулину, такими как метформин . Метформин может помочь снизить вес и уровень андрогенов. [72] В сочетании с модификациями образа жизни (изменения в диете и физических упражнениях) это связано со снижением индекса массы тела и уменьшением проблем с менструальным циклом. [72] Однако применение метформина у женщин с СПКЯ следует рассматривать только у пациентов с нарушенной толерантностью к глюкозе. [73]
Общество и культура
[ редактировать ]Поскольку избыток андрогенов проявляется в заметных физических особенностях (например, гирсутизме ), с ним может быть связана социальная стигма. [ нужна ссылка ]
Спорт
[ редактировать ]Текущие исследования, основанные на фактических данных, показывают, что необычно высокий уровень циркулирующего тестостерона связан с увеличением спортивных результатов у женщин, если только у них нет чувствительности к андрогенам . Тем не менее, возникли разногласия в форме утверждения о том, что тестостерон мало чем отличается от любого другого физического параметра в отношении предоставления преимуществ или недостатков спортсменкам. Существующие правила в соревновательных видах спорта в настоящее время уточняются с учетом этого конкретного требования. [74]

Вслед за случаем южноафриканской спортсменки Кастер Семени , спортсменки с разницей в половом развитии (DSD), Международная ассоциация легкоатлетических федераций ввела свои правила гиперандрогении, которые ограничивали женщин с высоким уровнем тестостерона, вырабатываются ли гормоны яичниками, надпочечниками. , или яички. Эти правила заменили ранее существовавшие правила проверки пола. [ нужна ссылка ]
После ряда юридических проблем 1 мая 2019 года были опубликованы правила под названием «Правила допуска к женской классификации (спортсмены с различиями в половом развитии)». [10] Эти правила распространяются только на спортсменов, имеющих DSD, высокий уровень тестостерона и вирилизацию. [75] и больше не включают гиперандрогению, вызванную причинами, не связанными с DSD, такими как СПКЯ. Такие DSD, часто наблюдаемые у людей с Y-хромосомой и яичками, включают дефицит 5α-редуктазы, частичную нечувствительность к андрогенам и врожденную гиперплазию надпочечников. [ нужна ссылка ]
Социальное определение
[ редактировать ]Культурные различия могут определять гиперандрогению с социальной точки зрения — помимо клинических и химических определений — и делать некоторый рост волос неприемлемым, даже если он считается клинически нормальным на основании таких показателей, как шкала Ферримана-Голлви . Например, у североамериканских женщин допустимы только волосы на лобке и подмышками, тогда как другие андроген-зависимые волосы, такие как рост на верхней губе, над белой линией , на бедрах и вокруг ареолы , недопустимы. [76]
Организации
[ редактировать ]Профессиональные организации, такие как Общество избытка андрогенов и СПКЯ, существуют для содействия исследованиям, лечению, диагностике и профилактике таких расстройств, а также для информирования о них общественности и научного сообщества. [77]
InterACT , интерсекс-организация , включила гиперандрогению как интерсекс-вариант . в глоссарий 2022 года [78]
См. также
[ редактировать ]- Гипоандрогения
- Гипергонадизм
- Гипергонадотропный гипергонадизм
- Гипогонадизм
- Гиперэстрогенизм
- Гипоэстрогенизм
- Андрогенозависимое состояние
Ссылки
[ редактировать ]- ^ Jump up to: а б с д и ж г час я Пенье М., Виллер-Капель А., Робин Г., Девайи Д. (2013). «[Гиперандрогения у женщин]». Пресс Медикал . 42 (11): 1487–99. дои : 10.1016/j.lpm.2013.07.016 . ПМИД 24184282 . S2CID 28921380 .
- ^ Jump up to: а б с д Кертис М., Антоневич Л., Линарес С.Т. (2014). Гинекологический кабинет Гласса . Липпинкотт Уильямс и Уилкинс. п. 39. ИСБН 978-1-60831-820-9 . Архивировано из оригинала 24 февраля 2024 года . Проверено 30 августа 2020 г.
- ^ Jump up to: а б с Катто-Жонар С., Корте-Руделли С., Ришар-Пруст С., Девайи Д. (2012). «Гиперандрогения у девочек-подростков». Эндокринное развитие . 22 : 181–193. дои : 10.1159/000326688 . ISBN 978-3-8055-9336-6 . ПМИД 22846529 .
- ^ Jump up to: а б с д и ж г Карлсон К.Дж., Eisenstat SA (2004). Новое Гарвардское руководство по женскому здоровью . Издательство Гарвардского университета. п. 286 . ISBN 978-0-674-01282-0 .
- ^ Банкир М (2019). Nova IVI Учебник по бесплодию и вспомогательным репродуктивным технологиям . JP Medical Ltd. с. 237. ИСБН 978-9-3889-5884-4 . Архивировано из оригинала 24 февраля 2024 года . Проверено 30 августа 2020 г.
- ^ Патобиология болезней человека: динамическая энциклопедия механизмов заболеваний . Эльзевир. 2014. с. 1385. ИСБН 978-0-12-386457-4 . Архивировано из оригинала 24 февраля 2024 года . Проверено 30 августа 2020 г.
- ^ «МОК рассматривает вопрос о допуске спортсменок с гиперандрогенией» . Международный олимпийский комитет . 2011. Архивировано из оригинала 25 октября 2020 года . Проверено 20 сентября 2020 г.
- ^ Сотрудники Вашингтон Пост (2019). "Какие вопросы лежат в основе решения Спортивного арбитражного суда по делу Кастер Семени?" . Вашингтон Пост . Архивировано из оригинала 25 октября 2020 года . Проверено 20 сентября 2020 г.
- ^ Авраам Р. (2019). «Что с гендерным неравенством? Дути Чанд рассказывает об испытаниях, с которыми сталкиваются спортсменки перед соревнованиями» . Экономические времена . Bennett, Coleman & Co. Ltd. Архивировано из оригинала 15 декабря 2020 года . Проверено 20 сентября 2020 г.
- ^ Jump up to: а б «Правила допуска в женский зачет (спортсмены с различиями в половом развитии)» . Международная ассоциация легкоатлетических федераций . 1 мая 2019 г. Архивировано из оригинала 24 февраля 2024 г. Проверено 20 сентября 2020 г.
- ^ Jump up to: а б с Йылдыз Б.О. (2006). «Диагностика гиперандрогении: клинические критерии». Лучшие практики и исследования. Клиническая эндокринология и обмен веществ . 20 (2): 167–76. дои : 10.1016/j.beem.2006.02.004 . ПМИД 16772149 .
- ^ Jump up to: а б с д и ж г час я Гудман Н.Ф., Бледсо М.Б., Кобин Р.Х., Футтервейт В., Гольдцихер Дж.В., Петак С.М. и др. (2001). «Медицинские рекомендации Американской ассоциации клинических эндокринологов для клинической практики по диагностике и лечению гиперандрогенных расстройств» . Эндокринная практика . 7 (2): 120–34. дои : 10.4158/EP.7.2.120 . ПМИД 12940239 .
- ^ Саймон Дж (2015). «Андроген» . Здоровье женщины . Национальный ресурсный центр женского здоровья. Архивировано из оригинала 15 ноября 2016 года . Проверено 14 ноября 2016 г.
- ^ Бреттенталер Н., Де Гейтер С., Хубер П.Р., Келлер У. (2004). «Влияние сенсибилизатора инсулина пиоглитазона на инсулинорезистентность, гиперандрогению и овуляторную дисфункцию у женщин с синдромом поликистозных яичников» . Журнал клинической эндокринологии и метаболизма . 89 (8) (опубликовано 28 апреля 2011 г.): 3835–40. дои : 10.1210/jc.2003-031737 . ПМИД 15292314 .
- ^ Папа Х.Г., Кури Э.М., Хадсон Дж.И. (2000). «Влияние супрафизиологических доз тестостерона на настроение и агрессию у нормальных мужчин: рандомизированное контролируемое исследование» . Архив общей психиатрии . 57 (2): 133–40, обсуждение 155–6. дои : 10.1001/archpsyc.57.2.133 . ПМИД 10665615 .
- ^ Дейли, RC; Су, Т.-П.; Шмидт, П.Дж.; Пальяро, М.; Пикар, Д.; Рубинов, Д.Р. (2003). «Нейроэндокринные и поведенческие эффекты введения высоких доз анаболических стероидов у здоровых добровольцев мужского пола» . Психонейроэндокринология . 28 (3): 317–331. дои : 10.1016/S0306-4530(02)00025-2 . ISSN 0306-4530 . ПМИД 12573299 . S2CID 7170203 . Архивировано из оригинала 27 июля 2021 года . Проверено 27 июля 2021 г.
- ^ Jump up to: а б См. Таблицу 1 в Сингх, Гарима; Магани, Шри Кришна Джаядев; Шарма, Ринку; Бхат, Башарат; Шривастава, Ашиш; Чинтакинди, Мадхусудхан; Сингх, Ашутош (3 октября 2019 г.). «Структурный, функциональный и молекулярно-динамический анализ SNP гена катепсина B, связанных с тропическим кальцифицирующим панкреатитом, редким заболеванием тропиков» . ПерДж . 7 : е7425. дои : 10.7717/peerj.7425 . ПМК 6778667 . ПМИД 31592339 .
- ^ Jump up to: а б Фрэнкс С. (1995). «Синдром поликистозных яичников». Медицинский журнал Новой Англии . 333 (13): 853–61. дои : 10.1056/NEJM199509283331307 . ПМИД 7651477 .
- ^ «Синдром поликистозных яичников (СПКЯ)». Причины. Клиника Мэйо, в Интернете. 9 ноября 2016 г.
- ^ Jump up to: а б Гударзи, Марк О.; Думесич, Дэниел А.; Чейзенбалк, Грегорио; Аззиз, Рикардо (2011). «Синдром поликистозных яичников: этиология, патогенез и диагностика» . Обзоры природы. Эндокринология . 7 (4): 219–231. дои : 10.1038/nrendo.2010.217 . ISSN 1759-5037 . ПМИД 21263450 . S2CID 205479927 . Архивировано из оригинала 30 июля 2021 года . Проверено 30 июля 2021 г.
- ^ «Определение СПКЯ» . Медицинский центр Чикагского университета . Архивировано из оригинала 27 июля 2021 года . Проверено 27 июля 2021 г.
- ^ Сатьяпалан, Тожукат; Смит, Карен А.; Коуди, Энн-Мари; Килпатрик, Эрик С.; Аткин, Стивен Л. (2012). «Терапия аторвастатином снижает концентрацию андростендиона и дегидроэпиандростеронсульфата у пациенток с синдромом поликистозных яичников: рандомизированное контролируемое исследование» . Анналы клинической биохимии . 49 (Часть 1): 80–85. дои : 10.1258/acb.2011.011071 . ISSN 1758-1001 . ПМИД 21972424 .
- ^ Хаммонд Г.Л., Бокчинфусо В.П. (1996). «Глобулин, связывающий половые гормоны: организация генов и анализ структуры / функции». Гормональные исследования . 45 (3–5): 197–201. doi : 10.1159/000184787 (неактивен 22 июня 2024 г.). ПМИД 8964583 .
{{cite journal}}: CS1 maint: DOI неактивен по состоянию на июнь 2024 г. ( ссылка ) - ^ Бурд I , Зиве Д., Огилви I (27 января 2020 г.). «Синдром поликистозных яичников» . Медицинская энциклопедия MedlinePlus . Архивировано из оригинала 29 июля 2021 года . Проверено 27 июля 2021 г.
- ^ Андре Ф., Эбботт Д., Стридсклев С., Шмедес А.В., Одсетер И.Х., Ванки Э., Салвесен О. (2020). «Устойчивый материнский гиперандрогенизм во время беременности с СПКЯ, сниженный метформином у женщин, не страдающих ожирением, вынашивающих плод мужского пола» . Журнал клинической эндокринологии и метаболизма . 105 (12): 3762–3770. дои : 10.1210/clinem/dgaa605 . ПМЦ 7538101 . ПМИД 32866967 .
- ^ Рейс, Гильерме Виктор Оливейра Пимента Дос; Гонтихо, Наталья Алвес; Родригес, Катрина Фонтана; Алвес, Мишель Теодоро; Феррейра, Клаудия Наталья; Гомеш, Карина Брага (2017). «Полиморфизмы рецепторов витамина D и синдром поликистозных яичников: систематический обзор» . Журнал исследований в области акушерства и гинекологии . 43 (3): 436–446. дои : 10.1111/jog.13250 . ISSN 1447-0756 . ПМИД 28127831 . S2CID 11152805 .
- ^ Эль-Шал, Амаль С.; Шалаби, Салли М.; Али, Надер М.; Рашад, Нирмин М.; Абдельазиз, Ахмед М. (2013). «Генетические вариации гена рецептора витамина D и уровня витамина D в сыворотке крови у египетских женщин с синдромом поликистозных яичников» . Отчеты по молекулярной биологии . 40 (11): 6063–6073. дои : 10.1007/s11033-013-2716-y . ISSN 1573-4978 . ПМИД 24078159 . S2CID 18113257 . Архивировано из оригинала 29 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Jump up to: а б Карадаг, Джихан; Йольдемир, Тевфик; Явуз, Дилек Гогас (2018). «Влияние добавок витамина D на чувствительность к инсулину и уровень андрогенов у пациентов с синдромом поликистозных яичников с дефицитом витамина D» . Журнал исследований в области акушерства и гинекологии . 44 (2): 270–277. дои : 10.1111/jog.13516 . ISSN 1447-0756 . ПМИД 29094433 . S2CID 46784152 . Архивировано из оригинала 29 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Барбьери Р.Л., Хорнштейн, доктор медицинских наук (декабрь 1988 г.). «Гиперинсулинемия и гиперандрогения яичников. Причина и следствие». Клиники эндокринологии и обмена веществ Северной Америки . 17 (4): 685–703. дои : 10.1016/S0889-8529(18)30405-5 . ПМИД 3058472 .
- ^ Джеймс В., Бергер Т., Элстон Д. (2005). Кожные заболевания Эндрюса: клиническая дерматология (10-е изд.). Сондерс. ISBN 978-0-8089-2351-0 .
- ^ Сомани Н., Харрисон С., Бергфельд В.Ф. (2008). «Клиническая оценка гирсутизма». Дерматологическая терапия . 21 (5): 376–91. дои : 10.1111/j.1529-8019.2008.00219.x . ПМИД 18844715 . S2CID 34029116 .
- ^ Паскуали Р. (2011). «Исследование синдрома поликистозных яичников сегодня и завтра» . Медскейп . Издательство Блэквелл. Архивировано из оригинала 2 января 2017 года . Проверено 14 ноября 2016 г.
- ^ Jump up to: а б Атмака М, Севен И, Учлер Р, Алай М, Барут В, Дирик Ю, Сезгин Ю (16 декабря 2014 г.). «Интересная причина гиперандрогенемического гирсутизма» . Отчеты о случаях заболевания в эндокринологии . 2014 : 987272. doi : 10.1155/2014/987272 . ПМК 4280803 . ПМИД 25580312 .
- ^ Jump up to: а б с д Глюк, Чарльз Дж.; Гольденберг, Наиля (2019). «Характеристики ожирения при синдроме поликистозных яичников: этиология, лечение и генетика» . Метаболизм: клинический и экспериментальный . 92 : 108–120. дои : 10.1016/j.metabol.2018.11.002 . ISSN 1532-8600 . ПМИД 30445140 . S2CID 53567436 . Архивировано из оригинала 1 августа 2021 года . Проверено 1 августа 2021 г.
- ^ «Синдром Кушинга» . Национальная информационная служба эндокринных и метаболических заболеваний (NEMDIS). Июль 2008 г. Архивировано из оригинала 10 февраля 2015 г. Проверено 16 марта 2015 г.
Эти доброкачественные или нераковые опухоли гипофиза секретируют дополнительный АКТГ. У большинства людей с этим расстройством имеется одна аденома. Эта форма синдрома, известная как болезнь Кушинга.
- ^ Форбис П (2005). Медицинские эпонимы Стедмана (2-е изд.). Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс. п. 167. ИСБН 978-0-7817-5443-9 . Архивировано из оригинала 24 февраля 2024 года . Проверено 11 июля 2021 г.
- ^ «Синдром Кушинга» . Библиотека медицинских концепций Lecturio . Архивировано из оригинала 22 сентября 2021 года . Проверено 11 июля 2021 г.
- ^ «Синдром Кушинга» . Национальный институт диабета, заболеваний органов пищеварения и почек . Апрель 2012. Архивировано из оригинала 4 октября 2016 года . Проверено 14 ноября 2016 г.
- ^ Jump up to: а б Пиньятелли, Дуарте; Перейра, София С.; Паскуали, Ренато (2019). «Андрогены при врожденной гиперплазии надпочечников» . Границы исследований гормонов . 53 : 65–76. дои : 10.1159/000494903 . ISBN 978-3-318-06470-4 . ISSN 1662-3762 . ПМИД 31499506 . S2CID 202412336 . Архивировано из оригинала 2 августа 2021 года . Проверено 2 августа 2021 г.
- ^ Витчел, Сельма Фельдман (2017). «Врожденная гиперплазия надпочечников» . Журнал детской и подростковой гинекологии . 30 (5): 520–534. дои : 10.1016/j.jpag.2017.04.001 . ISSN 1873-4332 . ПМЦ 5624825 . ПМИД 28450075 .
- ^ Jump up to: а б Тёрёк, Дора (2019). «Врожденная гиперплазия надпочечников» . Генетика эндокринных заболеваний и синдромов . Дополнение к опыту. Том. 111. стр. 111-1. 245–260. дои : 10.1007/978-3-030-25905-1_12 . ISBN 978-3-030-25904-4 . ISSN 1664-431X . ПМИД 31588535 . S2CID 203849848 . Архивировано из оригинала 1 августа 2021 года . Проверено 1 августа 2021 г.
{{cite book}}:|journal=игнорируется ( помогите ) - ^ Уилсон Т. (23 июня 2016 г.). «Врожденная гиперплазия надпочечников» . Медскейп . Архивировано из оригинала 15 ноября 2016 года . Проверено 14 ноября 2016 г.
- ^ Мартин Фасснахт, Бруно Аллио (июнь 2006 г.). « Адренокортикальная карцинома: последние клинические данные». Журнал клинической эндокринологии и метаболизма 91.6 (2006): 2027-2037». Журнал клинической эндокринологии и метаболизма .
- ^ Jump up to: а б с Ди Далмази, Гвидо (2019). «Гиперандрогения и опухоли надпочечников» . Границы исследований гормонов . 53 : 92–99. дои : 10.1159/000494905 . ISBN 978-3-318-06470-4 . ISSN 1662-3762 . ПМИД 31499503 . S2CID 202413714 . Архивировано из оригинала 27 июля 2021 года . Проверено 27 июля 2021 г.
- ^ «Адренокортикальная карцинома» . Национальный институт рака . 27 февраля 2019 года. Архивировано из оригинала 27 июля 2021 года . Проверено 27 июля 2021 г.
- ^ «Аденома надпочечника» . Информационный центр по генетическим и редким заболеваниям (GARD) – программа NCATS . Национальная медицинская библиотека США. Национальная медицинская библиотека США. 26 ноября 2014 г. Архивировано из оригинала 27 июля 2021 г. Проверено 27 июля 2021 г.
- ^ Мартин Э, изд. (2015). «Арренобластома» . Краткий медицинский словарь . Издательство Оксфордского университета. п. 11. ISBN 978-0-19-968799-2 . Архивировано из оригинала 24 февраля 2024 года . Проверено 27 июля 2021 г.
- ^ Мартин Э, изд. (2015). «Прикорневоклеточная опухоль». Краткий медицинский словарь . Издательство Оксфордского университета. п. 353. ИСБН 978-0-19-968799-2 .
- ^ Краткий медицинский словарь . Э. А. Мартин (8-е изд.). [Оксфорд]: Издательство Оксфордского университета. 2010. ISBN 978-0-19-172701-6 . OCLC 894628585 . Архивировано из оригинала 24 февраля 2024 года . Проверено 29 июля 2021 г.
{{cite book}}: CS1 maint: другие ( ссылка ) - ^ Бустаманте, Кармен; Ойос-Мартинес, Альфонсо; Пирела, Даниэла; Диас, Алехандро (2017). «Внутриутробная вирилизация, вторичная по отношению к материнской опухоли Крукенберга: отчет о случае и обзор литературы» . Журнал детской эндокринологии и обмена веществ . 30 (7): 785–790. дои : 10.1515/jpem-2016-0433 . ISSN 2191-0251 . ПМИД 28682787 . S2CID 13760498 . Архивировано из оригинала 29 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Фогл Р.Х., Станчик Ф.З., Чжан X, Полсон Р.Дж. (август 2007 г.). «Продуцирование андрогенов яичниками у женщин в постменопаузе» . Журнал клинической эндокринологии и метаболизма . 92 (8): 3040–3. дои : 10.1210/jc.2007-0581 . ПМИД 17519304 .
- ^ Jump up to: а б Неро, Барбара; Девайи, Дидье (2007), Аззиз, Рикардо; Нестлер, Джон Э.; Девайи, Дидье (ред.), «Лекарственная гиперандрогения», Расстройства избытка андрогенов у женщин , Современная эндокринология, Тотова, Нью-Джерси: Humana Press, стр. 121–127, doi : 10.1007/978-1-59745-179-6_10 , ISBN 978-1-58829-663-4
- ^ Неро Б., Девайи Д. (8 ноября 2007 г.). Аззиз Р., Нестлер Дж. Э., Девайи Д. (ред.). Современная эндокринология: нарушения избытка андрогенов у женщин: синдром поликистозных яичников и другие заболевания (второе изд.). Тотова, Нью-Джерси: ISBN Humana Press Inc. 978-1-59745-179-6 .
- ^ Чжан, Линь; Ли, Хуа; Ли, Шаопин; Цзоу, Сяои (2016). «Репродуктивные и метаболические нарушения у женщин, принимающих вальпроат при биполярном расстройстве: метаанализ» . Европейский журнал акушерства, гинекологии и репродуктивной биологии . 202 : 26–31. дои : 10.1016/j.ejogrb.2016.04.038 . ISSN 1872-7654 . ПМИД 27160812 . Архивировано из оригинала 29 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Спинеди, Эдуардо; Кардинали, Дэниел П. (2018). «Синдром поликистозных яичников и метаболический синдром: возможная хронобиотико-цитопротекторная адъювантная терапия» . Международный журнал эндокринологии . 2018 : 1349868. дои : 10.1155/2018/1349868 . ISSN 1687-8337 . ПМК 6083563 . ПМИД 30147722 .
- ^ Путтабьятаппа М., Кардосо Р.К., Падманабхан В. (ноябрь 2016 г.). «Влияние материнского СПКЯ и СПКЯ-подобного фенотипа на здоровье потомства» . Молекулярная и клеточная эндокринология . 435 : 29–39. дои : 10.1016/j.mce.2015.11.030 . ПМЦ 4884168 . ПМИД 26639019 .
- ^ Дуань, Чанлин; Пей, Тяньцзяо; Ли, Юйцзин; Цао, Ци; Чен, Ханьсяо; Фу, Цзин (2020). «Уровни андрогенов в пуповинной крови плода у детей, рожденных от женщин с синдромом поликистозных яичников: метаанализ» . Репродуктивная биология и эндокринология . 18 (1): 81. дои : 10.1186/s12958-020-00634-8 . ISSN 1477-7827 . ПМЦ 7418394 . ПМИД 32782029 .
- ^ Jump up to: а б с Йылдыз, Бюлент О. (2006). «Диагностика гиперандрогении: клинические критерии» . Передовая практика и исследования в области клинической эндокринологии и метаболизма . 20 (2): 167–176. дои : 10.1016/j.beem.2006.02.004 . ISSN 1521-690X . ПМИД 16772149 . Архивировано из оригинала 26 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Jump up to: а б с Аптер Д (октябрь 1998 г.). «Насколько возможна профилактика развития синдрома поликистозных яичников у пациенток подросткового возраста с ранним началом гиперандрогении». Журнал эндокринологических исследований . 21 (9): 613–7. дои : 10.1007/bf03350786 . ПМИД 9856415 . S2CID 24263988 .
- ^ Надер С. (июль 2013 г.). «Гиперандрогения в период полового созревания в развитии синдрома поликистозных яичников» . Фертильность и бесплодие (обзор). 100 (1): 39–42. doi : 10.1016/j.fertnstert.2013.03.013 . ПМИД 23642453 .
- ^ Эскобар-Морреале, ХФ; Кармина, Э.; Девайи, Д.; Гамбинери, А.; Келестимур, Ф.; Могетти, П.; Пьюит, М.; Цяо, Дж.; Виджейратне, Китай; Витчел, Сан-Франциско; Норман, Р.Дж. (2012). «Эпидемиология, диагностика и лечение гирсутизма: консенсусное заявление Общества по избытку андрогенов и синдрому поликистозных яичников» . Обновление репродукции человека . 18 (2): 146–170. дои : 10.1093/humupd/dmr042 . ISSN 1460-2369 . ПМИД 22064667 . Архивировано из оригинала 24 февраля 2024 года . Проверено 27 июля 2021 г.
- ^ Jump up to: а б Эскобар-Морреале, Эктор Ф. (2018). «Синдром поликистозных яичников: определение, этиология, диагностика и лечение» . Обзоры природы Эндокринология . 14 (5): 270–284. дои : 10.1038/nrendo.2018.24 . ISSN 1759-5029 . ПМИД 29569621 . S2CID 4698059 . Архивировано из оригинала 29 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Хьюз И.А. (ноябрь 1988 г.). «Лечение врожденной гиперплазии надпочечников» . Архив болезней в детстве . 63 (11): 1399–404. дои : 10.1136/adc.63.11.1399 . ПМЦ 1779155 . ПМИД 3060026 .
- ^ Мерке Д.П., Борнштейн С.Р. (2005). «Врожденная гиперплазия надпочечников». Ланцет . 365 (9477): 2125–36. дои : 10.1016/S0140-6736(05)66736-0 . ПМИД 15964450 . S2CID 40860427 .
- ^ Jump up to: а б Буркман РТ (январь 1995 г.). «Роль пероральных контрацептивов в лечении гиперандрогенных расстройств». Американский медицинский журнал . 98 (1А): 130С–136С. дои : 10.1016/s0002-9343(99)80071-0 . ПМИД 7825633 .
- ^ Масторакос Г., Колиопулос С., Кретсас Г. (май 2002 г.). «Андрогенный и липидный профиль у подростков с синдромом поликистозных яичников, получавших лечение двумя формами комбинированных пероральных контрацептивов» . Фертильность и бесплодие . 77 (5): 919–27. дои : 10.1016/s0015-0282(02)02993-x . ПМИД 12009344 .
- ^ Синклер Р., Веверинке М., Джолли Д. (март 2005 г.). «Лечение выпадения волос по женскому типу пероральными антиандрогенами». Британский журнал дерматологии . 152 (3): 466–73. дои : 10.1111/j.1365-2133.2005.06218.x . ПМИД 15787815 . S2CID 26089277 .
- ^ Меничини, Даниэла; Факкинетти, Фабио (2020). «Эффекты приема витамина D у женщин с синдромом поликистозных яичников: обзор» . Гинекологическая эндокринология . 36 (1): 1–5. дои : 10.1080/09513590.2019.1625881 . ISSN 1473-0766 . ПМИД 31187648 . S2CID 186205997 . Архивировано из оригинала 29 июля 2021 года . Проверено 29 июля 2021 г.
- ^ Джин, Пейпей; Се, Ёнён (2018). «Стратегия лечения женщин с синдромом поликистозных яичников» . Гинекологическая эндокринология . 34 (4): 272–277. дои : 10.1080/09513590.2017.1395841 . ISSN 1473-0766 . ПМИД 29084464 . S2CID 4443092 . Архивировано из оригинала 30 июля 2021 года . Проверено 30 июля 2021 г.
- ^ Опийо, Ньютон (2019). «Как изменения образа жизни влияют на результаты у женщин с синдромом поликистозных яичников?» . Кокрейновские клинические ответы . дои : 10.1002/cca.2649 . ISSN 2050-4217 . S2CID 241591297 . Архивировано из оригинала 24 февраля 2024 года . Проверено 29 июля 2021 г.
- ^ Эскобар-Морреале, Гектор Ф.; Сантакрус, Элиза; Луке-Рамирес, Мануэль; Ботелла Карретеро, Хосе И. (2017). «Распространенность «дисфункции гонад, связанной с ожирением» у мужчин и женщин с тяжелым ожирением и ее разрешение после бариатрической хирургии: систематический обзор и метаанализ» . Обновление репродукции человека . 23 (4): 390–408. дои : 10.1093/humupd/dmx012 . ISSN 1355-4786 . ПМИД 28486593 . Архивировано из оригинала 16 июня 2022 года . Проверено 29 июля 2021 г.
- ^ Jump up to: а б Надерпур, Негар; Шоракаэ, Соулмаз; де Куртен, Барбора; Миссо, Мари Л.; Моран, Лиза Дж; Тиде, Хелена Дж. (2015). «Метформин и модификация образа жизни при синдроме поликистозных яичников: систематический обзор и метаанализ» . Обновление репродукции человека . 21 (5): 560–574. дои : 10.1093/humupd/dmv025 . ISSN 1355-4786 . ПМИД 26060208 .
- ↑ Под редакцией Адама Балена, Стивена Фрэнкса, Роя Хомбурга и Шона Кехо. Текущее лечение синдрома поликистозных яичников , под редакцией Адама Балена и др., Королевский колледж акушеров и гинекологов, 2010. Центральная электронная книга ProQuest (стр. 179).
- ^ Бермон, Стефан; Вилен, Эрик; Фенишель, Патрик; Ритцен, Мартин (2015). «Женщины с гиперандрогенией в спорте высших достижений: научные и этические обоснования регулирования» . Журнал клинической эндокринологии и метаболизма . 100 (3): 828–830. дои : 10.1210/jc.2014-3603 . ISSN 0021-972X . ПМИД 25587809 .
- ^ «ИААФ публикует информационные заметки и вопросы и ответы о правилах допуска женщин» . Мировая легкая атлетика . Архивировано из оригинала 2 октября 2020 года . Проверено 20 сентября 2020 г.
- ^ Кришна УР, Шериар Н.К. (1 января 2000 г.). «9. Гиперандрогения в подростковом возрасте» . Подростковая гинекология (пб) . Ориент Блэксван. п. 119. ИСБН 978-8-12-501793-6 .
- ^ Ван СК. «Общество избытка андрогенов и СПКЯ» . www.ae-society.org . Архивировано из оригинала 16 октября 2016 года . Проверено 10 ноября 2016 г.
- ^ «Глоссарий интерсекс-вариантов» (PDF) . www.interactadvocates.org . 2022. Архивировано из оригинала (PDF) 26 октября 2022 года.