Периоральный дерматит
| Периоральный дерматит | |
|---|---|
| Другие имена | Периорифициальный дерматит |
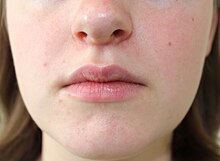 | |
| Папулы вокруг рта и ноздрей с небольшим покраснением на фоне и с редкими ярко-красными краями. | |
| Специальность | Дерматология |
| Симптомы | Папулы , пустулы , красная кожа. |
| Осложнения | Кожная инфекция |
| Причины | Неизвестный [1] |
| Факторы риска | Местные стероиды , косметика , увлажняющий крем. |
| Метод диагностики | В зависимости от симптома и внешнего вида |
| Дифференциальный диагноз | Розацеа , прыщи |
| Уход | Нет, тетрациклин |
Периоральный дерматит , также известный как периорифициальный дерматит , является распространенным типом воспалительной кожной сыпи . [2] Симптомы включают множественные небольшие (1–2 мм) шишки и волдыри, иногда на фоне покраснений и чешуек, локализующиеся на коже вокруг рта и ноздрей . Реже глаза и гениталии . могут поражаться [3] Оно может быть постоянным или рецидивирующим и особенно напоминает розацеа и в некоторой степени акне и аллергический дерматит. Термин «дерматит» является неправильным, поскольку это не экзематозный процесс. [4]
Причина неясна. [1] Местные стероиды связаны с этим заболеванием, а увлажняющие средства и косметика могут способствовать этому заболеванию. [4] Основной механизм может включать закупорку поверхности кожи с последующим чрезмерным ростом кожной флоры . Фторированная зубная паста и некоторые микроорганизмы, включая Candida, также могут ухудшить состояние, но их роль в этом состоянии неясна. [5] Это считается заболеванием волосяного фолликула , при этом в образцах биопсии обнаруживаются микроскопические изменения вокруг волосяного фолликула. Диагностика основывается на симптомах. [5]
Лечение обычно заключается в прекращении приема стероидов местного применения, смене косметических средств и, в более тяжелых случаях, приеме тетрациклинов внутрь. [1] [6] Прекращение приема стероидов может первоначально усугубить сыпь. По оценкам, это заболевание ежегодно поражает 0,5–1% людей в развитых странах. До 90% заболевших составляют женщины в возрасте от 16 до 45 лет, хотя болезнь также поражает детей и пожилых людей, а заболеваемость растет среди мужчин. [7] [8]
История
[ редактировать ]Расстройство, похоже, внезапно появилось в случае «светочувствительного себореи» в 1957 году, который считается первым ближайшим описанием этого состояния. К 1964 году это заболевание у взрослых стало широко известно как периоральный дерматит, но без четких клинических критериев. [3] В 1970 году это заболевание было обнаружено у детей. С тех пор часто обсуждается тот факт, что все высыпания вокруг рта являются периоральным дерматитом. [9] Было предложено переименовать это состояние в периорифициальный дерматит. [3] Даррел Уилкинсон был британским дерматологом, который дал одно из первых «определенных» описаний «периорального дерматита» и отметил, что это состояние не всегда связано с использованием фторированных стероидных кремов. [8] [10] [11]
Признаки и симптомы
[ редактировать ]Часто ощущается и замечается ощущение жжения и жжения при сыпи, но зуд встречается реже. [7] Часто сыпь реагирует на стероиды, первоначально улучшаясь при местном применении стероидов. [1] Покраснение, вызванное периоральным дерматитом, связано с различным уровнем депрессии и тревоги . [10]
Первоначально по обе стороны ноздрей могут возникать небольшие точечные папулы. Затем вокруг рта, носа, а иногда и на щеках возникают множественные мелкие (1-2 мм) папулы и пустулы. Участок кожи, непосредственно прилегающий к губам, также называемый красной каймой, не поврежден и выглядит нормально. Может наблюдаться легкое фоновое покраснение и иногда шелушение. [12] Эти участки кожи кажутся более сухими, и поэтому существует тенденция чаще их увлажнять. Следовательно, они плохо переносят подсушивающие агенты, и они могут усугубить сыпь. [8]
Периоральный дерматит также известен под другими названиями, включая розацеаподобные дерматозы, периорофациальный дерматит и периорифициальный дерматит. В отличие от розацеа, которая поражает преимущественно нос и щеки, телеангиэктазии при периоральном дерматите не наблюдается. Розацеа также имеет тенденцию присутствовать у пожилых людей. Прыщи можно отличить по наличию комедонов и более широкому их распространению на лице и груди. [10] Комедонов при периоральном дерматите нет. [4]
Вариант периорального дерматита, называемый гранулематозным периоральным дерматитом (ГПД), часто наблюдается у детей препубертатного возраста или у детей с более темным фенотипом кожи. Поражения ГПД могут выглядеть желтыми при диаскопии. Пациенты сообщают о раздражении, но обычно оно протекает бессимптомно. [13] У детей с ГПД для подтверждения диагноза у атипичного пациента необходима биопсия кожи, показывающая гранулематозный инфильтрат. Если ГПД имеет легкую форму, лечение не является обязательным. [14]
Причины
[ редактировать ]Точная причина периорального дерматита неясна; однако есть некоторые подозреваемые ассоциации. Были проведены клинические испытания, чтобы изучить связь между периоральным дерматитом и стероидами, инфекциями и типичными продуктами для лица. [15] Эти факторы могут играть роль в развитии периорального дерматита. [1] [3] Хотя воздействие света не рассматривалось как причинный фактор, некоторые сообщения о периоральном дерматите поступали у некоторых пациентов, получавших псорален и терапию ультрафиолетом А. [12] Важно отметить, что основная причина не всегда может быть известна пациентам, поскольку точный механизм развития периорального дерматита неизвестен. [16]
Кортикостероиды
[ редактировать ]Периоральный дерматит может возникнуть при приеме кортикостероидов, что часто сокращается до стероидов. Стероиды являются противовоспалительными препаратами, поэтому их используют для уменьшения отека и покраснения, вызываемых организмом. Существуют разные формы стероидов, многие из которых могут способствовать развитию периорального дерматита. [15] Некоторые из них представляют собой кортикостероиды местного применения, пероральные кортикостероиды и ингаляционные кортикостероиды. Были клинические исследования, которые показали корреляцию между этими кортикостероидами; однако прямая причина не подтверждена. Самая высокая связь, по-видимому, наблюдается с местными кортикостероидами по сравнению с другими, и, по-видимому, существует более высокая вероятность развития периорального дерматита при использовании стероидов большей силы. [15] [12] Также было замечено, что хроническое использование стероидов приводит к более высокому риску развития периорального дерматита. Прекращение приема стероидов часто первоначально ухудшает течение дерматита, что приводит к некоторым противоречивым убеждениям, поскольку некоторые люди считают, что стероиды изначально контролировали состояние. [4] Периоральный дерматит имеет тенденцию возникать на более сухих участках лица и может усугубляться подсушивающими агентами, включая местный перекись бензоила, третиноин и лосьоны на спиртовой основе. [8] Были зарегистрированы сообщения о периоральном дерматите у реципиентов почечного трансплантата, получавших пероральные кортикостероиды и азатиоприн. [5]
Инфекции
[ редактировать ]Местные кортикостероиды могут привести к увеличению плотности микроорганизмов в волосяном фолликуле. [12] Микроорганизмы – это маленькие живые существа, которые человек не способен увидеть без микроскопа. Обычно у людей микроорганизмы присутствуют по всему телу, но их тип и количество можно быстро изменить с помощью кортикостероидов. Это может привести к заражению. Роль инфекционных агентов, таких как Candida виды , Demodex folliculorum и фузобактерии, не подтверждена, но также может быть потенциальными причинами развития. [17] [15] [18] Существуют различные типы инфекций, такие как бактериальные, дрожжевые и паразитарные. Результаты различных клинических исследований показывают, что бактериальная инфекция чаще приводит к периоральному дерматиту, чем другие типы. [15]
Косметика
[ редактировать ]Косметика играет важную роль как потенциальный причинный фактор периорального дерматита. [5] Косметика в этом случае включает в себя различные продукты, наносимые на лицо, такие как увлажняющий крем, тональный крем и солнцезащитный крем. [15] Это особенно заметно, когда эти продукты содержат нефть, парафин или изопропилмиристат. [16] Регулярное применение большого количества увлажняющих кремов вызывает стойкое увлажнение слоя, что может привести к нарушению и окклюзии барьерной функции, раздражению волосяного фолликула и размножению кожной флоры. Окклюзия – это удержание влаги. Пролиферация – это то, что клетки продолжают делиться, создавая обычно новые здоровые клетки. Это процесс, который обычно и часто совершают клетки всех видов. У некоторых людей такое чрезмерное увлажнение может повлиять на обычное размножение кожной флоры. Кожная флора — это типичные бактерии и клетки, обитающие на лице человека. Трансэпидермальная потеря воды также связана с периоральным дерматитом. [15] Трансэпидермальная потеря воды – это вода, которая теряется изнутри тела через кожу во внешний мир. Есть данные о том, что потеря воды выше у пожилых людей, но периоральный дерматит все еще может возникать у молодых людей. [19] Барьерная дисфункция рассматривается как серьезная косметическая связь с периоральным дерматитом. [2] Сочетание этого средства с ночным кремом и тональной основой значительно увеличивает риск периорального дерматита в 13 раз. [8] [10] Аналогичным образом тональный крем и солнцезащитный крем создают дополнительные окклюзионные слои, которые могут повлиять на кожу. Было также замечено, что физические солнцезащитные кремы имеют ассоциацию [20] Это потенциальные ассоциации с периоральным дерматитом и мысли о том, как он может вызывать периоральный дерматит; однако точная патология до сих пор неизвестна. [15] Это также не означает, что у тех, кто использует эти продукты, обязательно разовьется периоральный дерматит.
Другие потенциальные причины
[ редактировать ]Существует множество других потенциальных факторов, которые предположительно могут вызвать или усугубить периоральный дерматит; однако не было проведено достаточно исследований, чтобы показать такую сильную связь, как с кортикостероидами. Гормональные изменения могут быть связаны с возникновением периорального дерматита. [16] Оральные контрацептивы (противозачаточные таблетки) также могут иметь связь, поскольку они существенно влияют на гормональный баланс людей, принимающих их. [16] Гормоны — это природные химические вещества в организме, которые действуют как посланники, передавая информацию различным частям тела. Эти уровни обычно регулируются организмом; однако они могут быть изменены другими факторами, такими как пероральные контрацептивы. Изменения желудочно-кишечного тракта (ЖКТ) также могут быть связаны с периоральным дерматитом. [16] Система желудочно-кишечного тракта включает в себя все органы, в которых пища расщепляется, усваивается и выводится из организма. является. Состояние может потенциально ухудшиться из-за зубной пасты с фтором, сильного ветра или жары. [1] [3] [16] Также документально подтверждена возможность связи с ношением чадры. [5] Некоторые другие различные факторы включают эмоциональный стресс, мальабсорбцию и латексные перчатки. [13]
Периоральный дерматит также может быть вызван другими факторами, такими как стресс, маслянистые выделения и прием жидкости, на все из которых повлиял рост случаев заболевания COVID, что еще больше увеличило частоту ношения масок. Это, в свою очередь, привело к повышению уровня стресса и выделению масла на лице, а также к снижению потребления воды. [21]
Патофизиология
[ редактировать ]Патофизиология периорального дерматита связана с заболеванием волосяного фолликула, что в настоящее время включено в МКБ-11, которая будет окончательно доработана в 2018 году. [22] Дерматит облизывания губ или периоральный контактный дерматит, вызванный облизыванием губ, считается отдельным заболеванием, относящимся к категории раздражающего контактного дерматита, вызванного слюной. [23]
Периоральный дерматит часто гистологически похож на розацеа, причем эти два состояния значительно перекрываются. Имеется лимфогистиоцитарный инфильтрат перифолликулярной локализации и выраженное гранулематозное воспаление. Иногда могут наблюдаться перифолликулярные абсцессы, когда преобладающими клиническими проявлениями являются пустулы и папулы. [7]
Возможно открытие новой информации о том, что периоральный дерматит развивается вследствие повреждения кожного барьера в области лица, что, возможно, привело к тому, что пациенты подвергаются воздействию как внутренних, так и внешних факторов, которые могут способствовать развитию периорального дерматита. . [24]
Диагностика
[ редактировать ]Диагноз периорального дерматита обычно ставится на основании характеристик сыпи. Биопсия кожи обычно не требуется для постановки диагноза, но может помочь исключить другие кожные заболевания, которые могут напоминать периоральный дерматит. Расширенное патч-тестирование может быть полезно для исключения причин аллергического контакта. [5] Если при биопсии кожи обнаруживаются признаки присутствия других компонентов, таких как бактерии, медицинские работники могут провести дальнейшие лабораторные исследования, такие как посев или другие тесты, например диаскопию. [25]
Другие кожные заболевания, которые могут напоминать периоральный дерматит, включают:
- Розацеа
- Обыкновенные угри
- Себорейный дерматит
- Аллергический контактный дерматит
- Раздражающий контактный дерматит [7]
- Угловой хейлит
- Саркоидоз
- Хейлит облизывания губ
- Демодексный фолликулит
- Тинея лица
- Сирингомы [25]
Уход
[ редактировать ]Доступны различные схемы лечения и предложены алгоритмы лечения. [1]
Схемы лечения рекомендуются для лечения периорального дерматита с использованием минимально возможных доз антибиотиков и других методов лечения. [26]
Большинство планов лечения были разработаны методом проб и ошибок. Планы лечения обычно включают системное лечение, такое как пероральные антибиотики, или местное лечение, такое как метронидазол. [27]
Однако в развитии периорального дерматита у пациентов могут играть роль многие факторы, а также тяжесть течения заболевания. Это может привести к разработке множества планов лечения, которые будут наилучшим образом подходить пациенту. [28]
Периоральный дерматит обычно проходит в течение нескольких месяцев без приема лекарств за счет ограничения использования раздражителей, в том числе продуктов с ароматизаторами, косметики, перекиси бензоила, окклюзионных солнцезащитных кремов и различных средств от прыщей. Это называется нулевым лечением. По возможности следует полностью прекратить применение топических кортикостероидов. [6] [29] Резкое прекращение местного применения кортикостероидов может привести к рецидивирующим вспышкам, которые могут быть хуже, чем первичный дерматит. [13] [27] Если обострение оказывается невыносимым, часто может оказаться полезным временное применение менее сильного местного кортикостероида. [17] Медленное сокращение использования местных кортикостероидов с течением времени может помочь предотвратить рецидивы. [27]
Ретиноиды для местного применения и пероксид бензоила являются потенциально раздражающими продуктами, которые могут вызвать воспаление кожи, и их следует избегать. [30]
Медикамент
[ редактировать ]Ряд лекарств, наносимых непосредственно на кожу или принимаемых внутрь, могут ускорить выздоровление. К ним относятся тетрациклин , доксициклин и эритромицин . [31] Тетрациклин назначают в суточной дозе от 250 до 500 мг два раза в день в течение 4-8 недель. [27] Желудочно-кишечные проблемы, диарея и светочувствительность являются возможными краткосрочными побочными эффектами при приеме тетрациклина. [27] Сарециклин, тетрациклиновый антибиотик узкого спектра действия, имеет меньший потенциал возникновения бактериальной резистентности и желудочно-кишечных проблем по сравнению с другими препаратами тетрациклина. Возможные побочные эффекты сарециклина включают в основном тошноту и солнечные ожоги, которые встречаются очень редко. [32] Беременным женщинам и пациентам детского возраста прием тетрациклина запрещен из-за возможного вреда для плода и сильного окрашивания развивающихся зубов. [27] Эритромицин часто назначают в качестве альтернативы тем, кто не может принимать тетрациклин, в суточной дозе от 250 до 500 мг. Эритромицин можно использовать в виде крема. [6] Доксициклин — тетрациклин второго поколения с улучшенной абсорбцией и более широким антибактериальным спектром. [27] Доксициклин чаще всего является первым антибиотиком выбора, который назначают в суточной дозе 100 мг в течение месяца, прежде чем рассмотреть возможность постепенного снижения дозы или прекращения приема. Иногда требуется более длительный прием низких доз доксициклина. [8] Возможные побочные эффекты доксициклина включают желудочно-кишечные проблемы и раздражение пищевода. [27]
Метронидазол менее эффективен, но доступен в виде геля и может применяться два раза в день. У педиатрических пациентов метронидазол можно использовать в качестве альтернативы тетрациклину. Метронидазол выпускается в различных концентрациях от 0,75% до 2%. Более высокая концентрация метронидазола не означает более короткое время отверждения. [27] Если периоральный дерматит был вызван местным стероидом, то крем пимекролимус считается эффективным средством облегчения симптомов. [8] Тем не менее, это также было документально подтверждено как причина этого состояния. [4] Пимекролимус для местного применения часто используется при лечении периорального дерматита, вызванного кортикостероидами, поскольку он представляет собой крем на нестероидной основе. Пимекролимус обычно хорошо переносится, однако редко возникает побочный эффект в виде ощущения жжения в месте нанесения. [27]
Сообщалось, что местное применение адапалена разрешало случай периорального дерматита за 4 недели без каких-либо побочных эффектов. Используемая доза составляла 1% гель адапалена один раз в день на ночь. В течение 8-месячного периода наблюдения у пациента не было рецидивов. [27] [33]
Наиболее распространенными препаратами для лечения периорального дерматита являются пероральный тетрациклин, крем пимекролимуса и азелаиновый гель. Однако некоторые из этих лекарств нельзя использовать в течение длительного периода времени, иначе они перестанут быть эффективны против заболевания. Например, использование крема пимекролимуса более четырех недель будет неэффективным, а применение азелаинового геля более шести недель будет неэффективным. В то время как ранее упоминалось снижение эффективности этих двух препаратов через определенный период времени, с другой стороны, было показано, что пероральный тетрациклин снижает эффективность, если его использовать до двадцати дней после постановки диагноза заболевания. [34]
Хотя могут существовать и другие препараты для местного применения, которые могут быть эффективны против периорального дерматита, такие как эмульсия эритромицина или крем метронидазола, исследования показали, что их эффективность варьировалась в разных рандомизированных контролируемых исследованиях. В результате эти два препарата для местного применения, среди прочих, не могут быть идеальным решением при периоральном дерматите. [35]
В более редких случаях для лечения периорального дерматита, предположительно вызванного фузобактериями, использовался цефкапен пивоксила гидрохлорид, бета-лактамный антибиотик. Улучшение было заметно через 1–2 недели и вылечилось через 2–5 недель. [27] Изотретиноин использовался при лечении гранулематозного периорального дерматита в дозе изотретиноина 0,7 мг/кг/день в течение 20 недель. Однако пациент также принимал серию комбинированной терапии. Изотретиноин также требует длительного мониторинга потенциальных побочных эффектов. [27]
Дополнительные исследования в последнее время показывают другие возможные решения для лечения; одно из таких исследований показывает использование ингибитора TRPV1 4-т бутилциклогексанола. Рецептор TPRV активируется в качестве защиты от возможных болевых ощущений, таких как воспалительные реакции, которые могут привести к возможному развитию периорального дерматита. В исследовании показано, что симптомы периорального дерматита у пациентов, принимавших его, улучшаются в течение 8 недель. [36]
При назначении пациентам лекарств медицинские работники должны помнить о возможности повторного возвращения периорального дерматита к пациенту, а также его обострения. Если периоральный дерматит вернется снова, лекарства, которые они принимали ранее, могут не подействовать во второй раз, поэтому медицинским работникам, возможно, придется разработать план вторичного лечения в связи с возвращением заболевания. [37]
Прогноз
[ редактировать ]Периоральный дерматит, скорее всего, полностью исчезнет с помощью коротких курсов антибиотиков, но если его не лечить, он может сохраняться в течение многих лет и принять хроническую форму. [12]
В некоторых случаях пациенту может быть решено прекратить прием внешних факторов, которые могут играть роль в развитии периорального дерматита. [25]
Улучшение при приеме тетрациклинов обычно наблюдается через 4 дня, а значительно — через 2 недели. [4] В тяжелых случаях для достижения косметического удовлетворения могут потребоваться более длительные периоды лечения. [7]
Эпидемиология
[ редактировать ]Периоральный дерматит чаще всего встречается у женщин в возрасте от 16 до 45 лет, а также встречается одинаково среди всех расовых и этнических групп, включая детей в возрасте от трех месяцев, и все чаще встречается у мужчин. [18] У детей чаще болеют женщины. В развитых странах заболеваемость достигает 1%. [7] Хотя периоральный дерматит более распространен среди молодых женщин, чем среди мужчин, причина этого неясна. [38]
Есть данные о том, что во взрослом возрасте женщины преобладают среди пораженного населения над мужчинами, а наиболее подверженным заболеванию возрастом являются люди в возрасте от двадцати до тридцати лет. Тем не менее, большинство пострадавших групп населения относятся к детскому возрасту и составляют те, кто еще не достиг половой зрелости, и среди пострадавших больше мужчин, чем женщин. [39]
Среди немногих взрослых мужчин, у которых диагностирован периоральный дерматит, многочисленные исследования показали, что причина этого заключается в приеме ими летучих алкилнитратов, ингаляционного продукта, используемого для расслабления мышц. [40]
Воздействие
[ редактировать ]Многие люди, страдающие периоральным дерматитом, помимо других проблем с кожей, имеют повышенный риск возникновения проблем с психическим здоровьем, таких как депрессия, беспокойство и стресс. [41] Это особенно более распространено среди подростков по сравнению со взрослыми из-за наличия большего количества социальных стигм в подростковом возрасте, чем в зрелом возрасте. [42]
Лица, которые используют местные стероиды в течение длительного времени после стандартных планов лечения или хронически, могут увеличить риск развития других серьезных заболеваний, таких как тяжелый дерматит. [43]
См. также
[ редактировать ]- Детский гранулематозный периорифициальный дерматит
- Себорейный дерматит
- Герпетическая экзема , состояние, которое в первую очередь проявляется в детстве.
Ссылки
[ редактировать ]- ^ Jump up to: а б с д и ж г Темпарк Т., Швайдер Т.А. (апрель 2014 г.). «Периоральный дерматит: обзор состояния с особым вниманием к вариантам лечения». Американский журнал клинической дерматологии . 15 (2): 101–113. дои : 10.1007/s40257-014-0067-7 . ПМИД 24623018 . S2CID 9113871 . (требуется подписка)
- ^ Jump up to: а б Ли Г.Л., Зирвас MJ (июль 2015 г.). «Гранулематозная розацеа и периорифициальный дерматит: противоречия и обзор ведения и лечения». Дерматологические клиники . 33 (3): 447–55. дои : 10.1016/j.det.2015.03.009 . ПМИД 26143424 .
- ^ Jump up to: а б с д и Голдсмит Л.П., Кац С.И., Гилкрест Б.А., Паллер А.С. (2012). «Глава 82: Периоральный дерматит» . Дерматология Фитцпатрика в общей медицине (8-е изд.). Компании МакГроу-Хилл. стр. 926–928. ISBN 978-0-07-166904-7 .
- ^ Jump up to: а б с д и ж Дю Вивье А (2013). Атлас клинической дерматологии (4-е изд.). Эльзевир Сондерс. стр. 609–610. ISBN 978-0-7020-3421-3 .
- ^ Jump up to: а б с д и ж Паттерсон Дж.В. (2019). «8. Картина гранулематозной реакции» . Патология кожи Уидона (5-е изд.). Elsevier Науки о здоровье. п. 219. ИСБН 978-0-7020-7582-7 .
- ^ Jump up to: а б с Холл CS, Райхенберг Дж (август 2010 г.). «Обзор фактических данных по терапии периорального дерматита» . Giornale Italiano di Dermatologia e Venereologia . 145 (4): 433–444. ПМИД 20823788 . (требуется подписка)
- ^ Jump up to: а б с д и ж Каммлер Х.Дж., Зенглейн А.Л. (ноябрь 2020 г.). Талавера Ф., Джеймс В.Д. (ред.). «Периоральный дерматит: предпосылки, патофизиология, эпидемиология» . Медскейп . ООО «ВебМД».
- ^ Jump up to: а б с д и ж г Хабиф Т.П. (2009). «7. Акне, розацеа и связанные с ними заболевания». Клиническая дерматология (5-е изд.). Мосби, Эльзевир. стр. 253–255. ISBN 978-0-7234-3541-9 .
- ^ Ли Г.Л., Зирвас MJ (июль 2015 г.). «Гранулематозная розацеа и периорифициальный дерматит: противоречия и обзор ведения и лечения». Дерматологические клиники . 33 (3): 447–455. дои : 10.1016/j.det.2015.03.009 . ПМИД 26143424 .
- ^ Jump up to: а б с д Маркс Р. (2007). «Глава 3: Периоральный дерматит и другие воспалительные заболевания неясного происхождения» . Заболевания кожи лица . ЦРК Пресс. стр. 32–39. ISBN 978-1-4356-2622-5 .
- ^ «Питер Эдвард Даррел Шелдон Уилкинсон» . Ролл Мунка . Лондон: Центр наследия, Королевский колледж врачей. Архивировано из оригинала 10 ноября 2017 года . Проверено 6 ноября 2017 г.
- ^ Jump up to: а б с д и Лейтон А.М., Иди Э.Э., Зубулис CC (2016). «Глава 90: Прыщи». В Гриффитс С., Баркер Дж., Блейкер Т., Чалмерс Р., Кример Д. (ред.). Учебник дерматологии Рука (Девятое изд.). Чичестер, Западный Суссекс: Джон Вили и сыновья. ISBN 978-1-118-44119-0 . OCLC 930026561 .
Пауэлл ФК (2016). «Глава 91: Розацеа». В Гриффитс С., Баркер Дж., Блейкер Т., Чалмерс Р., Кример Д. (ред.). Учебник дерматологии Рука (Девятое изд.). Чичестер, Западный Суссекс: Джон Вили и сыновья. ISBN 978-1-118-44119-0 . OCLC 930026561 . - ^ Jump up to: а б с Алави Ф., Шилдс Б.Е., Омолехинва Т., Розенбах М. (октябрь 2020 г.). «Гранулематозная болезнь полости рта». Дерматологические клиники . Пероральная медицина в дерматологии. 38 (4): 429–439. дои : 10.1016/j.det.2020.05.004 . ПМИД 32892852 .
- ^ Факих А., Махул Р., Гроздев И. (декабрь 2020 г.). «Детский гранулематозный периорифициальный дерматит: описание случая и обзор литературы» . Дерматологический онлайн-журнал . 26 (12). дои : 10.5070/D32612051356 . ПМИД 33423420 .
- ^ Jump up to: а б с д и ж г час Сирл Т., Али Ф.Р., Аль-Ниайми Ф. (декабрь 2021 г.). «Периоральный дерматит: Диагностика, предполагаемая этиология и лечение». Журнал косметической дерматологии . 20 (12): 3839–3848. дои : 10.1111/jocd.14060 . ПМИД 33751778 .
- ^ Jump up to: а б с д и ж Липозенчич Ю, Любоевич С (1 марта 2011 г.). «Периоральный дерматит». Клиники по дерматологии . Достижения в дерматологической диагностике: Часть I. 29 (2): 157–161. doi : 10.1016/j.clindermatol.2010.09.007 . ПМИД 21396555 .
- ^ Jump up to: а б Лебволь М.Г., Хейманн В.Р., Берт-Джонс Дж., Коулсон И.Х. (2018). Лечение кожных заболеваний: комплексные терапевтические стратегии (5-е изд.). Эльзевир. стр. 619–620. ISBN 978-0-7020-6912-3 .
- ^ Jump up to: а б Мокос З.Б., Куммер А., Мослер Э.Л., Чеович Р., Баста-Юзбашич А (июнь 2015 г.). «Периоральный дерматит: все еще терапевтическая проблема». Акта Клиника Хорватика . 54 (2): 179–85. ПМИД 26415314 .
- ^ Хупер Л., Абдельхамид А., Аттрид, Нью-Джерси, Кэмпбелл В.В., Чаннел А.М., Шассань П. и др. (Кокрейновская группа по трансплантации почек) (апрель 2015 г.). «Клинические симптомы, признаки и тесты для выявления надвигающейся и текущей обезвоживания из-за потери воды у пожилых людей» . Кокрановская база данных систематических обзоров . 2015 (4): CD009647. дои : 10.1002/14651858.CD009647.pub2 . ПМЦ 7097739 . ПМИД 25924806 .
- ^ Липозенчич Ю, Хаджавдич С.Л. (2014). «Периоральный дерматит». Клиники по дерматологии . 32 (1): 125–30. doi : 10.1016/j.clindermatol.2013.05.034 . ПМИД 24314386 .
- ^ Нам В.Дж., Наглер А.Р., Милам ЕС (март 2023 г.). «Связь периорального дерматита с использованием масок для лица во время пандемии COVID-19: ретроспективное исследование». ДЖААД Интернешнл . 10 : 86–87. дои : 10.1016/j.jdin.2022.12.001 . ПМИД 36569632 .
- ^ «Бета-проект МКБ-11 – Статистика смертности и заболеваемости» . icd.who.int . Проверено 9 ноября 2017 г.
- ^ «Бета-проект МКБ-11 – Статистика смертности и заболеваемости» . icd.who.int . Проверено 14 ноября 2017 г.
- ^ Балич А, Влашич Д, Мокос М, Маринович Б (сентябрь 2019 г.). «Роль кожного барьера при периорифициальном дерматите». Acta Dermatovenerologica Croatica . 27 (3): 169–179. ПМИД 31542061 .
- ^ Jump up to: а б с Толаймат Л., Холл М.Р. (2024). «Периоральный дерматит» . СтатПерлс . Остров сокровищ (Флорида): StatPearls Publishing. ПМИД 30247843 . Проверено 25 июля 2024 г.
- ^ Эллис К.Н., Стависки М.А. (июль 1982 г.). «Лечение периорального дерматита, розовых угрей и себорейного дерматита». Медицинские клиники Северной Америки . 66 (4): 819–830. дои : 10.1016/S0025-7125(16)31396-7 . ПМИД 6212726 .
- ^ Jump up to: а б с д и ж г час я дж к л м Темпарк Т., Швайдер Т.А. (апрель 2014 г.). «Периоральный дерматит: обзор состояния с особым вниманием к вариантам лечения». Американский журнал клинической дерматологии . 15 (2): 101–113. дои : 10.1007/s40257-014-0067-7 . ПМИД 24623018 .
- ^ Мокос З.Б., Куммер А., Мослер Э.Л., Чеович Р., Баста-Юзбашич А (июнь 2015 г.). «ПЕРИОРАЛЬНЫЙ ДЕРМАТИТ: ВСЕ ЕЩЕ ТЕРАПЕВТИЧЕСКАЯ ЗАДАЧА». Акта Клиника Хорватия . 54 (2): 179–185. ПМИД 26415314 .
- ^ Окли А (2016). «Периорифициальный дерматит» . ДермНет . Новая Зеландия . Проверено 26 августа 2020 г.
- ^ Лим Г.Ф., Кьюсак Калифорния, Кист Дж.М. (апрель 2014 г.). «Периоральные поражения и дерматозы». Стоматологические клиники Северной Америки . Клинические подходы к заболеваниям слизистой оболочки полости рта: Часть II. 58 (2): 401–435. дои : 10.1016/j.cden.2013.12.009 . ПМИД 24655530 .
- ^ «Периоральный дерматит» . Медлайн Плюс . Национальная медицинская библиотека США. 11 декабря 2009 года . Проверено 7 августа 2010 г.
- ^ Свенсон К., Стерн А., Грабер Э. (июнь 2024 г.). «Ретроспективный обзор группы пациентов с периорифициальным дерматитом, получавших сарециклин» . Журнал клинической и эстетической дерматологии . 17 (6): 50–54. ПМЦ 11189645 . ПМИД 38912196 .
- ^ Янсен Т. (март 2002 г.). «Периоральный дерматит успешно лечится местным адапаленом». Журнал Европейской академии дерматологии и венерологии . 16 (2): 175–177. дои : 10.1046/j.1468-3083.2002.00392_4.x . ПМИД 12046830 .
- ^ Грей Н.А., Тод Б., Ровер А., Финчем Л., Виссер В.И., МакКол М. (март 2022 г.). «Фармакологические вмешательства при периоральном (периоральном) дерматите у детей и взрослых: систематический обзор». Журнал Европейской академии дерматологии и венерологии . 36 (3): 380–390. дои : 10.1111/jdv.17817 . ПМИД 34779023 .
- ^ Вебер К., Турмайр Р. (2005). «Критическая оценка сообщений о лечении периорального дерматита». Дерматология . 210 (4): 300–307. дои : 10.1159/000084754 . ПМИД 15942216 .
- ^ Срур Дж., Бенгель Дж., Линден Т., Йованович З., Роггенкамп Д., Рейнхольц М. и др. (июнь 2020 г.). «Эффективность крема для ухода за кожей с ингибитором TRPV1 4-т-бутилциклогексанолом при местной терапии периорального дерматита». Журнал косметической дерматологии . 19 (6): 1409–1414. дои : 10.1111/jocd.13175 . ПМИД 31660683 .
- ^ Меер Э.А., Патель С.Б., Херсковиц В.Б., Брисеньо, Калифорния (октябрь 2023 г.). «Лечение рефрактерного периорбитального дерматита» . Индийский журнал офтальмологии . 71 (10): 3386–3393. дои : 10.4103/IJO.IJO_2944_22 . ПМЦ 10683672 . ПМИД 37787240 .
- ^ Хёпфнер А., Марсела Э., Кланнер-Энгельсхофен Б.М., Хорват О.Н., Сарди М., Френч Л.Е. и др. (июнь 2020 г.). «Розацеа и периоральный дерматит: одноцентровый ретроспективный анализ клинической картины 1032 пациентов». Journal der Deutschen Dermatologischen Gesellschaft = Журнал Немецкого общества дерматологов . 18 (6): 561–570. дои : 10.1111/ddg.14120 . ПМИД 32469453 .
- ^ Волленберг А., Бибер Т., Диршка Т., Люгер Т., Мёрер М., Прокш Э. и др. (май 2011 г.). «Периоральный дерматит». Журнал Немецкого общества дерматологов . 9 (5): 422–427. дои : 10.1111/j.1610-0387.2010.07329.x . ПМИД 21040469 .
- ^ Чианг С., Гесснер Н., Бурли А., Лишевски В., Манш М., Нгуен К.В. и др. (01.06.2024). «Попперс-дерматит®: систематический обзор уникальной формы контактного дерматита® в сообществе МСМ». Дерматит . 35 (3): 198–204. дои : 10.1089/derm.2023.0157 . ПМИД 37788394 .
- ^ Салари Н., Хейдариан П., Хоссейниан-Фар А., Бабаджани Ф., Мохаммади М. (август 2024 г.). «Глобальная распространенность тревоги, депрессии и стресса среди пациентов с кожными заболеваниями: систематический обзор и метаанализ». Журнал профилактики . 45 (4): 611–649. дои : 10.1007/s10935-024-00784-0 . ПМИД 38822990 .
- ^ Флинн С., Макинерни А., Неарху Ф. (май 2024 г.). «Распространенность коморбидных нарушений психического здоровья у молодых людей с хроническими заболеваниями кожи: систематический обзор и метаанализ». Журнал психологии здоровья : 13591053241252216. doi : 10.1177/13591053241252216 . ПМИД 38812260 .
- ^ Ljubojeviae S, Basta-Juzbasiae A, Lipozenèiae J (март 2002 г.). «Стероидный дерматит, напоминающий розацеа: этиопатогенез и лечение». Журнал Европейской академии дерматологии и венерологии . 16 (2): 121–126. дои : 10.1046/j.1468-3083.2002.00388_2.x . ПМИД 12046812 .