Большой для гестационного возраста
| Большой для гестационного возраста | |
|---|---|
| Другие имена | Макросомия |
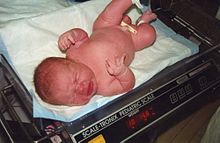 | |
| LGA: здоровый новорожденный ребенок весом 11 фунтов (5,0 кг), родившийся естественным путем без осложнений (41 неделя; четвертый ребенок; гестационного диабета нет). | |
| Специальность | Акушерство , педиатрия |
Большой для гестационного возраста ( LGA ) — это термин, используемый для описания младенцев, которые рождаются с аномально высоким весом, особенно в 90-м процентиле или выше, по сравнению с другими детьми того же возраста развития. [1] [2] [3] Макросомия — аналогичный термин, который описывает чрезмерный вес при рождении, но относится к абсолютному измерению, независимо от гестационного возраста. [4] Обычно порогом для диагностики макросомии является масса тела от 4000 до 4500 граммов (8 фунтов 13 унций и 9 фунтов 15 унций) или более, измеренная при рождении, но существуют трудности с достижением универсального согласия по этому определению. [4]
Оценка младенца на макросомию или LGA может помочь выявить риски, связанные с его рождением, включая осложнения родов как у родителя, так и у ребенка, потенциальные долгосрочные осложнения для здоровья ребенка и младенческую смертность. [5]
Признаки и симптомы
[ редактировать ]Макросомия плода и LGA часто не сопровождаются заметными симптомами у пациента. Важные признаки включают большую высоту дна матки ( размер матки ) и избыток околоплодных вод ( многоводие ). [6] Высота дна матки может быть измерена от верхушки матки до лобковой кости и указывает на то, что новорожденный, вероятно, имеет большие размеры. Избыточное количество околоплодных вод указывает на то, что диурез плода превышает ожидаемый, что указывает на более крупный ребенок, чем обычно; некоторые симптомы чрезмерного количества околоплодных вод включают
- одышка
- отек нижних конечностей и брюшной стенки
- дискомфорт или сокращения матки
- неправильное положение плода, например, тазовое предлежание. [6]
Осложнения
[ редактировать ]LGA или макросомные роды могут привести к осложнениям как для матери, так и для ребенка. [7]
Младенческие осложнения
[ редактировать ]Общие риски у детей LGA включают дистоцию плеч , [5] гипогликемия , [5] травмы плечевого сплетения , [8] приведение плюсны , подвывих бедра [9] и пяточно-вальгусная стопа из-за внутриутробной деформации. [9]
Дистоция плеча возникает, когда плечо ребенка во время родов задевает лобковый симфиз матери. [10] Новорожденные с дистоцией плечевого сустава подвергаются риску временного или постоянного повреждения нервов руки ребенка или других травм, таких как перелом. [11] Как повышенный вес при рождении, так и диабет у гестационного родителя являются независимыми факторами риска, которые, как считается, повышают риск дистоции плечевого сустава. [11] У женщин, не страдающих диабетом, дистоция плечевого сустава возникает в 0,65% случаев у детей весом менее 8 фунтов 13 унций (4000 г) и в 6,7% случаев у детей весом от 8 фунтов (3600 г) до 9 фунтов 15 унций ( 4500 г) и в 14,5% случаев у детей весом более 9 фунтов 15 унций (4500 г). [12] У женщин, страдающих диабетом, дистоция плечевого сустава встречается в 2,2% случаев у детей весом менее 8 фунтов 13 унций (4000 г), в 13,9% случаев у детей весом от 8 фунтов (3600 г) до 9 фунтов 15 унций (4500 г). ), и в 52,5% случаев у детей весом более 9 фунтов 15 унций (4500 г). [12] Хотя дети более крупного возраста подвергаются более высокому риску развития дистоции плеч, большинство случаев дистоции плеча случаются у детей меньшего размера, поскольку рождается гораздо больше маленьких детей и детей нормального размера, чем крупных детей. [13]
Младенцы LGA подвергаются более высокому риску гипогликемии в неонатальном периоде, независимо от того, страдает ли мать диабетом. [14] Гипогликемия, так же как гипербилирубинемия и полицитемия, возникает в результате гиперинсулинемии у плода. [15]
Высокий вес при рождении также может повлиять на ребенка в долгосрочной перспективе, поскольку исследования показали связь с повышенным риском избыточного веса, ожирения и сахарного диабета 2 типа. [4] [16] [17] Исследования показали, что долгосрочный риск избыточного веса удваивается, если вес при рождении превышает 4000 г. Риск развития сахарного диабета 2 типа во взрослом возрасте на 19% выше у детей с массой тела при рождении более 4500 г по сравнению с детьми с массой тела при рождении от 4000 до 4500 г. [18]
Осложнения у беременной матери
[ редактировать ]К осложнениям у беременной относятся: экстренное кесарево сечение , послеродовое кровотечение , акушерская травма анального сфинктера . [7] По сравнению с беременностями без макросомии, беременные женщины, рожающие новорожденных весом от 4000 до 4500 граммов, подвергаются в два раза большему риску осложнений, а те, кто рожает детей весом более 4500 граммов, подвергаются риску в три раза больше. [7]

Причины
[ редактировать ]Было показано, что множество факторов увеличивают вероятность макросомии у младенцев, включая ранее существовавшее ожирение, диабет или дислипидемию матери, гестационный диабет, переношенную беременность, предыдущую историю макросомных родов, генетику и другие факторы. [4]
Факторы риска
[ редактировать ]Диабет у матери
[ редактировать ]Одним из основных факторов риска рождения LGA и макросомии является плохо контролируемый диабет матери, особенно гестационный диабет (ГД), а также ранее существовавший сахарный диабет 2 типа (СД). [19] Риск рождения макросомного плода в три раза выше у матерей с диабетом, чем у матерей без диабета. [20]
Ожирение у матери
[ редактировать ]Ожирение до беременности и увеличение веса матери сверх рекомендованных показателей во время беременности являются еще одним ключевым фактором риска для детей с макросомией или LGA. [21] [22] [23] Было продемонстрировано, что, хотя материнское ожирение и гестационный диабет являются независимыми факторами риска LGA и макросомии, они могут действовать синергически, с еще более высоким риском макросомии, когда оба присутствуют. [4] [20]
Генетика
[ редактировать ]Генетика также может сыграть роль в рождении ребенка LGA, и видно, что у более высоких и тяжелых родителей, как правило, рождаются более крупные дети. [24] Генетические нарушения избыточного роста (например, синдром Беквита-Видемана , синдром Сотоса , синдром Перлмана , синдром Симпсона-Голаби-Бемеля ) часто характеризуются макросомией. [25] [26]
Другие факторы риска
[ редактировать ]- Гестационный возраст: беременность, превышающая 40 недель, увеличивает частоту рождения ребенка с LGA. [20]
- Пол плода: младенцы мужского пола, как правило, весят больше, чем младенцы женского пола. [8]
- Многоплодность: рождение предыдущих младенцев LGA по сравнению с младенцами без LGA. [8]
- Перенос замороженных эмбрионов в качестве лечения бесплодия по сравнению с переносом свежих эмбрионов или отсутствием искусственной помощи [27] [28]
Механизм
[ редактировать ]Каким образом каждый из этих факторов приводит к избыточному росту плода, сложно и до конца не понятно. [4] [29]
Традиционно гипотеза Педерсена использовалась для объяснения механизма, по которому неконтролируемый гестационный диабет может привести к макросомии, и многие ее аспекты были подтверждены дальнейшими исследованиями. [20] Это объяснение предполагает, что нарушение контроля уровня глюкозы у матери приводит к гипергликемическому состоянию плода, что приводит к реакции гиперинсулинемии, что, в свою очередь, вызывает усиление метаболизма глюкозы, отложение жира и избыточный рост. [20] [29] [30]
Также было показано, что при диабетической макросомии, связанной с диабетом, наблюдаются различные закономерности избыточного роста плода по сравнению с другими предрасполагающими факторами, что указывает на различные основные механизмы. [4] [29] В частности, у младенцев с макросомией, связанной с аномалиями уровня глюкозы, наблюдается повышенное содержание жира в организме, большие плечи и окружность живота. [4] [29]
Диагностика
[ редактировать ]
Диагностику макросомии плода нельзя проводить до момента рождения, поскольку оценка веса ребенка в утробе матери может быть неточной. [20] Хотя УЗИ было основным методом диагностики LGA, эта форма оценки веса плода остается неточной, поскольку плод представляет собой сильно изменчивую структуру с точки зрения плотности и веса - независимо от гестационного возраста. [20] Ультрасонография включает в себя алгоритм, который включает биометрические измерения плода, такие как бипариетальный диаметр (БПД), окружность головы (HC), окружность живота (AC) и длину бедра (FL), для расчета предполагаемого веса плода (EFW). [31] Вариабельность оценок веса плода связана с различиями, связанными с чувствительностью и специфичностью ультразвуковых алгоритмов, а также с индивидуальностью, проводящей ультразвуковое исследование. [32]
Помимо сонографии, вес плода также можно оценить с помощью клинических и материнских методов. симфиза-дна матери Клинические методы оценки веса плода включают измерение высоты и выполнение маневров Леопольда , которые могут помочь в определении положения плода в утробе матери, помимо его размеров. [32] Однако, поскольку этот метод в значительной степени опирается на опыт и технику практикующего врача, он не обеспечивает точного и определенного диагноза у младенца LGA и может служить только потенциальным признаком подозрения на макросомию. [32] Вес плода также можно оценить на основе субъективной оценки размера плода матерью, но этот метод зависит от опыта матери в прошлых беременностях и может оказаться бесполезным с клинической точки зрения. [32] Существуют новые методы, изучаемые на предмет их точности в прогнозировании веса плода, такие как измерение мягких тканей плода, но необходимо провести дополнительные исследования, чтобы найти последовательный и надежный метод. [33]
Профилактика
[ редактировать ]LGA и макросомию плода, связанную с плохим гликемическим контролем, можно предотвратить путем эффективного контроля уровня глюкозы в крови ниже среднего уровня глюкозы в крови 100 мг/дл до и во время беременности; Кроме того, тщательный мониторинг набора веса и диеты во время беременности может помочь предотвратить LGA и макросомию плода. [34] [35] Женщины с ожирением, теряющие вес, могут значительно снизить свои шансы на рождение ребенка с макросомией или LGA. [35] Кроме того, регулярный дородовой уход и регулярные осмотры у врача важны при планировании беременности, особенно если до зачатия у женщины было ожирение, диабет, гипертония или другие заболевания. [34]
Скрининг
[ редактировать ]Чаще всего скрининг на LGA и макросомию проводится во время пренатальных осмотров, где высота дна дна и ультразвуковое сканирование могут дать приблизительное измерение пропорций ребенка. [36] Двумерное ультразвуковое исследование можно использовать для скрининга макросомии и LGA, но оценки, как правило, не точны на любом сроке беременности до рождения. [35]
Управление
[ редактировать ]Иногда предлагается подход, заключающийся в стимуляции родов ближе к предполагаемой дате родов (в срок) или ближе к этой дате. Обоснование состоит в том, что если ребенок родится с меньшим весом при рождении, будет меньший риск длительных родов, кесарева сечения, переломов костей и дистоции плечевого сустава. [10] Однако этот метод может увеличить число женщин с разрывами промежности, а неудачная индукция может привести к необходимости экстренного кесарева сечения. [10] Нет убедительных доказательств того, что искусственные роды увеличивают риск того, что человеку потребуется кесарево сечение. Еще одно соображение заключается в том, что, поскольку могут быть неточности в оценке или прогнозировании веса новорожденного внутриутробно , существует риск ненужной стимуляции родов. [10] Врачи не согласны с тем, следует ли проводить стимуляцию у женщин при подозрении на макросомию, и необходимы дополнительные исследования, чтобы выяснить, что лучше для женщин и их детей. [10]
Плановое кесарево сечение также было представлено как потенциальный метод родоразрешения у детей с подозрением на макросомию, поскольку оно может помочь предотвратить возможную родовую травму. Однако Американский колледж акушеров и гинекологов рекомендует рассматривать возможность кесарева сечения только в том случае, если предполагаемый вес плода составляет не менее 5000 граммов у матерей, не страдающих диабетом, и не менее 4500 граммов у матерей с диабетом. [37] Анализ количества пациентов, необходимых для лечения, показал, что примерно 3700 женщинам с подозрением на макросомию плода придется пройти ненужное кесарево сечение, чтобы предотвратить один случай травм плечевого сплетения, вторичных по отношению к дистоции плеч. [8]
Было показано, что лечение гестационного диабета путем изменения диеты и противодиабетических препаратов снижает частоту возникновения LGA. [38] Использование метформина для контроля уровня глюкозы в крови матери оказалось более эффективным, чем использование только инсулина, в снижении вероятности макросомии плода. [39] При использовании метформина для лечения диабета вероятность рождения ребенка LGA на 20% ниже, чем при использовании инсулина. [40]
Модифицируемые факторы риска, которые увеличивают частоту рождений LGA, такие как увеличение веса во время беременности сверх рекомендованных рекомендаций по ИМТ, можно контролировать с помощью изменения образа жизни, включая поддержание сбалансированной диеты и физических упражнений. [41] [42] Такие вмешательства могут помочь матерям достичь рекомендуемого гестационного веса и снизить частоту макросомии плода у женщин с ожирением и избыточным весом. [41] [42] Всемирная организация здравоохранения также рекомендует матерям стремиться к рекомендованному ИМТ до зачатия. [23] В целом, матери с ожирением или женщины с чрезмерным набором веса во время беременности могут иметь более высокий риск осложнений беременности (начиная от LGA, дистоции плеч и т. д.). [43]
Эпидемиология
[ редактировать ]При здоровой беременности без преждевременных или послеродовых осложнений со здоровьем макросомия плода поражает около 12% новорожденных. [10] Для сравнения, женщины с гестационным диабетом подвергаются повышенному риску рождения детей LGA, которым могут быть затронуты ~ 15-45% новорожденных. [10] В 2017 году Национальный центр статистики здравоохранения обнаружил, что 7,8% живорожденных младенцев, рожденных в США, соответствуют определению макросомии, когда их вес при рождении превышает порог в 4000 граммов (около 8,8 фунтов). [10] Женщины в Европе и США, как правило, имеют более высокую массу тела при преждевременных родах и гестационный вес во время беременности по сравнению с женщинами в Восточной Азии. [44] Таким образом, женщины в Европе и США с более высокой прибавкой массы тела во время беременности, как правило, имеют более высокий риск рождения детей LGA, макросомии и кесарева сечения. [44] В европейских странах распространенность рождения новорожденных с массой тела от 4000 г до 4499 г составляет от 8% до 21%, а в азиатских странах распространенность составляет от 1% до 8%. [45] В целом, за последние 20–30 лет количество детей с LGA увеличилось на 15–25% во многих странах, включая США, Канаду, Германию, Данию, Шотландию и другие страны, что позволяет предположить увеличение числа рождений LGA во всем мире. [46]
Ссылки
[ редактировать ]- ^ Шмид Б, Беджицка М, Каруга ФФ, Стшелецка И, Респондек-Либерска М (2021). «Толщина межжелудочковой перегородки как диагностический маркер макросомии плода» . Журнал клинической медицины . 10 (949): 949. doi : 10.3390/jcm10050949 . ПМЦ 7957748 . ПМИД 33804406 .
- ^ Хенриксен Т. (2008). «Макросомный плод: проблема современного акушерства». Acta Obstetricia et Gynecologica Scandinavica . 87 (2): 134–45. дои : 10.1080/00016340801899289 . ПМИД 18231880 . S2CID 38118355 .
- ^ МакГрат Р.Т., Гластрас С.Дж., Хокинг С.Л., Фулчер Г.Р. (август 2018 г.). «Крупные для гестационного возраста новорожденные при диабете 1 типа и беременности: вклад факторов, помимо гипергликемии» . Уход при диабете . 41 (8): 1821–1828. дои : 10.2337/dc18-0551 . ПМИД 30030258 . S2CID 207369659 .
- ^ Jump up to: а б с д и ж г час Барт-младший WH, Джексон Р. и др. (Комитет по практическим бюллетеням — акушерство) (январь 2020 г.). «Макросомия: Практический бюллетень ACOG, номер 216» . Акушерство и гинекология . 135 (1): е18–е35. дои : 10.1097/AOG.0000000000003606 . ПМИД 31856124 .
- ^ Jump up to: а б с Буле С.Л., Александр Г.Р., Салиху Х.М., Пасс М. (май 2003 г.). «Макросомные роды в США: детерминанты, исходы и предлагаемые степени риска» . Американский журнал акушерства и гинекологии . 188 (5): 1372–8. дои : 10.1067/моб.2003.302 . ПМИД 12748514 .
- ^ Jump up to: а б «Макросомия плода – Симптомы и причины» . Клиника Мэйо . Проверено 15 сентября 2021 г.
- ^ Jump up to: а б с Бета Дж., Хан Н., Халил А., Фиолна М., Рамадан Г., Аколекар Р. (сентябрь 2019 г.). «Материнские и неонатальные осложнения макросомии плода: систематический обзор и метаанализ» . УЗИ в акушерстве и гинекологии . 54 (3): 308–318. дои : 10.1002/uog.20279 . ПМИД 30938004 .
- ^ Jump up to: а б с д Заморски М.А., Биггс В.С. (январь 2001 г.). «Ведение при подозрении на макросомию плода». Американский семейный врач . 63 (2): 302–6. ПМИД 11201695 .
- ^ Jump up to: а б Лапунцина П., Камело Дж.С., Риттлер М., Кастилья Э.Э. (февраль 2002 г.). «Риски врожденных аномалий у крупных для гестационного возраста детей». Журнал педиатрии . 140 (2): 200–4. дои : 10.1067/mpd.2002.121696 . ПМИД 11865271 .
- ^ Jump up to: а б с д и ж г час Бульвен, Мишель; Торнтон, Джим Г. (08 марта 2023 г.). «Стимуляция родов в срок или в ближайшее время при подозрении на макросомию плода» . Кокрановская база данных систематических обзоров . 2023 (3): CD000938. дои : 10.1002/14651858.CD000938.pub3 . ISSN 1469-493X . ПМЦ 9995561 . ПМИД 36884238 .
- ^ Jump up to: а б Янг BC, Экер Дж.Л. (февраль 2013 г.). «Макросомия плода и дистоция плеч у женщин с гестационным диабетом: риски, поддающиеся лечению?». Текущие отчеты о диабете . 13 (1): 12–8. дои : 10.1007/s11892-012-0338-8 . ПМИД 23076441 . S2CID 4385185 .
- ^ Jump up to: а б Роуз DJ, Оуэн Дж, Гольденберг Р.Л., Кливер С.П. (ноябрь 1996 г.). «Эффективность и стоимость планового кесарева сечения при макросомии плода, диагностированной с помощью УЗИ». ДЖАМА . 276 (18): 1480–6. дои : 10.1001/jama.1996.03540180036030 . ПМИД 8903259 .
- ^ Моррисон Дж.К., Сандерс-младший, Маганн Э.Ф., Уайзер В.Л. (декабрь 1992 г.). «Диагностика и лечение дистоции плеча». Хирургия, гинекология и акушерство . 175 (6): 515–22. ПМИД 1448731 .
- ^ Розанс П.Дж. (февраль 2014 г.). «Обновленная информация о неонатальной гипогликемии» . Современное мнение в эндокринологии, диабете и ожирении . 21 (1): 45–50. doi : 10.1097/MED.0000000000000027 . ПМК 4012366 . ПМИД 24275620 .
- ^ Майер С., Джозеф К.С. (февраль 2013 г.). «Рост плода: обзор терминов, понятий и вопросов, касающихся акушерства» . УЗИ в акушерстве и гинекологии . 41 (2): 136–45. дои : 10.1002/uog.11204 . ПМИД 22648955 . S2CID 13304341 .
- ^ Бэрд Дж., Фишер Д., Лукас П., Клейнен Дж., Робертс Х., Лоу С. (октябрь 2005 г.). «Быть большим или быстро расти: систематический обзор размера и роста в младенчестве, а затем при ожирении» . БМЖ . 331 (7522): 929. doi : 10.1136/bmj.38586.411273.E0 . ПМЦ 1261184 . ПМИД 16227306 .
- ^ Шеллонг К., Шульц С., Хардер Т., Плагеманн А. (2012). Эрнандес А.В. (ред.). «Вес при рождении и долгосрочный риск избыточного веса: систематический обзор и метаанализ, включающий 643 902 человека из 66 исследований и 26 стран мира» . ПЛОС ОДИН . 7 (10): е47776. Бибкод : 2012PLoSO...747776S . дои : 10.1371/journal.pone.0047776 . ПМЦ 3474767 . ПМИД 23082214 .
- ^ Кноп М.Р., Гэн Т.Т., Горный А.В., Дин Р., Ли С., Лей Ш., Хуан Т. (декабрь 2018 г.). «Вес при рождении и риск развития сахарного диабета 2 типа, сердечно-сосудистых заболеваний и гипертонии у взрослых: метаанализ 7 646 267 участников из 135 исследований» . Журнал Американской кардиологической ассоциации . 7 (23): e008870. дои : 10.1161/JAHA.118.008870 . ПМК 6405546 . ПМИД 30486715 .
- ^ Лейпольд Х., Ворда С., Грубер С.Дж., Кауцки-Виллер А., Хусслейн П.В., Банчер-Тодеска Д. (август 2005 г.). «Крупные для гестационного возраста новорожденные у женщин с гестационным диабетом, получающим инсулин, под строгим метаболическим контролем». Венский клинический еженедельник . 117 (15–16): 521–5. дои : 10.1007/s00508-005-0404-1 . ПМИД 16160802 . S2CID 7465313 .
- ^ Jump up to: а б с д и ж г Кс К., Шакья С., Чжан Х (2015). «Гестационный сахарный диабет и макросомия: обзор литературы» . Анналы питания и обмена веществ . 66 (Приложение 2): 14–20. дои : 10.1159/000371628 . ПМИД 26045324 . S2CID 6536421 .
- ^ Бубред Ф, Поли В., Ромен Ф., Фонд Дж., Бойер Л. (05.06.2020). Фаррар Д. (ред.). «Роль социально-экономического статуса района в зависимости от гестационного возраста» . ПЛОС ОДИН . 15 (6): e0233416. Бибкод : 2020PLoSO..1533416B . дои : 10.1371/journal.pone.0233416 . ПМК 7274403 . ПМИД 32502147 .
- ^ Хенриксен Т. (февраль 2008 г.). «Макросомный плод: проблема современного акушерства». Acta Obstetricia et Gynecologica Scandinavica . 87 (2): 134–45. дои : 10.1080/00016340801899289 . ПМИД 18231880 . S2CID 38118355 .
- ^ Jump up to: а б Гольдштейн Р.Ф., Абелл С.К., Ранасинья С., Миссо М., Бойл Дж.А., Блэк М.Х. и др. (июнь 2017 г.). «Связь гестационного увеличения веса с исходами для матери и ребенка: систематический обзор и метаанализ» . ДЖАМА . 317 (21): 2207–2225. дои : 10.1001/jama.2017.3635 . ПМК 5815056 . ПМИД 28586887 .
- ^ Кристиан М., Густафссон Дж. (2017). Педиатрия (2-е изд.). Либер. ISBN 9789147112968 . OCLC 1001668564 .
- ^ «Синдром Беквита-Видемана» . Домашний справочник по генетике . Проверено 30 июля 2020 г.
- ^ Вора Н., Бьянки Д.В. (октябрь 2009 г.). «Генетические аспекты пренатальной диагностики синдромов избыточного роста» . Пренатальная диагностика . 29 (10): 923–9. дои : 10.1002/pd.2319 . ПМЦ 4426974 . ПМИД 19609940 .
- ^ Бернтсен С., Пинборг А (май 2018 г.). «Большой для гестационного возраста и макросомия у одиночных детей, рожденных после переноса замороженных/размороженных эмбрионов (FET) с помощью вспомогательных репродуктивных технологий (ВРТ)» . Исследование врожденных дефектов . 110 (8): 630–643. дои : 10.1002/bdr2.1219 . ПМИД 29714057 . S2CID 25437950 .
- ^ Орвието Р., Киршенбаум М., Глейхер Н. (2020). «Вызывает ли криоконсервация эмбрионов макросомию и что еще?» . Границы эндокринологии . 11:19 . дои : 10.3389/fendo.2020.00019 . ПМК 6997460 . ПМИД 32047479 .
- ^ Jump up to: а б с д Болезнь Эйвери новорожденного . Кристин А. Глисон, Шерин У. Деваскар, Мэри Эллен Эйвери (9-е изд.). Филадельфия, Пенсильвания: Эльзевир/Сондерс. 2012. ISBN 978-1-4557-2714-8 . OCLC 768412368 .
{{cite book}}: CS1 maint: другие ( ссылка ) - ^ Олмос, Пабло; Хаммер, Греттель; Реймер, Верена; Риготти, Аттилио; Буссо, Долорес; Бельмар, Кристиан; Гонсалес, Рохелио; Гольденберг, Денис; Самит, Барбара; Сантос, Хосе-Луис; Эскалона, Мануэль (ноябрь 2013 г.). «[Питательные вещества, отличные от глюкозы, могут объяснить чрезмерный рост плода при гестационной беременности с диабетом]» . Чилийский медицинский журнал . 141 (11): 1441–1448. дои : 10.4067/S0034-98872013001100011 . ISSN 0717-6163 . ПМИД 24718471 .
- ^ Кумарасами А., Коннок М., Торнтон Дж., Хан К.С. (ноябрь 2005 г.). «Точность ультразвуковой биометрии в прогнозировании макросомии: систематический количественный обзор» . БЖОГ . 112 (11): 1461–6. дои : 10.1111/j.1471-0528.2005.00702.x . ПМИД 16225563 . S2CID 34330598 .
- ^ Jump up to: а б с д Рэй Э.М., Альхусен Дж.Л. (2016). «Подозреваемый макросомный плод в срок: клиническая дилемма». Журнал акушерства и женского здоровья . 61 (2): 263–9. дои : 10.1111/jmwh.12414 . ПМИД 26869131 .
- ^ Варска А, Малишевска А, Внук А, Шишка Б, Савицкий В, Цендровски К (март 2018 г.). «Современные знания по использованию ультразвуковых измерений мягких тканей плода для оценки развития беременности» . Журнал УЗИ . 18 (72): 50–55. дои : 10.15557/JoU.2018.0008 . ПМЦ 5911719 . ПМИД 29844941 .
- ^ Jump up to: а б «Большой размер для детей гестационного возраста: причины, признаки и лечение» . Parenting.firstcry.com . Проверено 15 сентября 2021 г.
- ^ Jump up to: а б с "До настоящего времени" . www.uptodate.com . Проверено 15 сентября 2021 г.
- ^ Силаси, Мишель (01 января 2018 г.). «Макросомия плода» . Акушерская визуализация: диагностика и уход за плодом : 460–462.e1. дои : 10.1016/B978-0-323-44548-1.00108-X . ISBN 9780323445481 .
- ^ «Безопасная профилактика первичного кесарева сечения» . www.acog.org . Архивировано из оригинала 4 февраля 2023 г. Проверено 4 августа 2020 г.
- ^ Хартлинг Л., Драйден Д.М., Гатри А., Муиз М., Вандермеер Б., Донован Л. (июль 2013 г.). «Польза и вред лечения гестационного сахарного диабета: систематический обзор и метаанализ для Целевой группы профилактических служб США и Управления медицинских исследований Национального института здравоохранения». Анналы внутренней медицины . 159 (2): 123–9. дои : 10.7326/0003-4819-159-2-201307160-00661 . ПМИД 23712381 . S2CID 21881403 .
- ^ Го Л, Ма Дж, Тан Дж, Ху Д, Чжан В, Чжао Икс (2019). «Сравнительная эффективность и безопасность метформина, глибурида и инсулина при лечении гестационного сахарного диабета: метаанализ» . Журнал исследований диабета . 2019 : 9804708. doi : 10.1155/2019/9804708 . ПМК 6875019 . ПМИД 31781670 .
- ^ Буталиа С., Гутьеррес Л., Лодха А., Эйткен Э., Закариасен А., Донован Л. (январь 2017 г.). «Краткосрочные и долгосрочные результаты применения метформина по сравнению с монотерапии инсулином во время беременности: систематический обзор и метаанализ». Диабетическая медицина . 34 (1): 27–36. дои : 10.1111/dme.13150 . ПМИД 27150509 . S2CID 3418227 .
- ^ Jump up to: а б Всемирная организация здравоохранения (2016). Рекомендации ВОЗ по дородовому наблюдению для положительного опыта беременности . Женева, Швейцария. ISBN 978-92-4-154991-2 . OCLC 974355266 .
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ) - ^ Jump up to: а б «Увеличение веса во время беременности | Беременность | Здоровье матери и ребенка C» . www.cdc.gov . 17 января 2019 г. Проверено 4 августа 2020 г.
- ^ Сантос С., Воерман Э., Амиано П., Баррос Х., Бейлин Л.Дж., Бергстрем А. и др. (июль 2019 г.). «Влияние индекса массы тела матери и прибавки веса во время беременности на осложнения беременности: метаанализ данных отдельных участников европейских, североамериканских и австралийских когорт» . БЖОГ . 126 (8): 984–995. дои : 10.1111/1471-0528.15661 . ПМК 6554069 . ПМИД 30786138 .
- ^ Jump up to: а б Гольдштейн Р.Ф., Абелл С.К., Ранасинья С., Миссо М.Л., Бойл Дж.А., Харрисон К.Л. и др. (август 2018 г.). «Прибавка веса во время беременности в зависимости от континентов и этнической принадлежности: систематический обзор и метаанализ результатов для матери и ребенка у более чем миллиона женщин» . БМК Медицина . 16 (1): 153. дои : 10.1186/s12916-018-1128-1 . ПМК 6117916 . ПМИД 30165842 .
- ^ Каллини К.А., Парри Г.К., Браун Дж., Кроутер К.А. и др. (Кокрейновская группа по беременности и родам) (апрель 2016 г.). «Режимы наблюдения за плодами с подозрением на крупный размер для гестационного возраста для улучшения показателей здоровья» . Кокрановская база данных систематических обзоров . 2016 (4): CD011739. дои : 10.1002/14651858.CD011739.pub2 . ПМК 7081118 . ПМИД 27045604 .
- ^ Миллер В., Саксена С., Фархан М. (2010). «Ведение беременности, превышающей гестационный возраст, у женщин, не страдающих диабетом» . Акушер-гинеколог . 12 (4): 250–256. дои : 10.1576/toag.12.4.250.27617 .