Медицинская визуализация во время беременности



Медицинская визуализация во время беременности может быть показана из-за осложнений беременности , интеркуррентных заболеваний или обычного дородового ухода .
Параметры
[ редактировать ]Варианты медицинской визуализации во время беременности включают следующее:
- Магнитно-резонансная томография (МРТ) без контрастных веществ для МРТ , а также акушерское УЗИ не связаны с каким-либо риском для матери или плода и являются методами визуализации выбора для беременных женщин. [1]
- Проекционная рентгенография , рентгеновская компьютерная томография и ядерная медицина приводят к определенной степени воздействия ионизирующего излучения , но, за некоторыми исключениями, имеют гораздо более низкие дозы радиации , чем те, которые связаны с вредом для плода. [1] Они показаны, когда УЗИ или МРТ недоступны или невозможны для решения поставленного диагностического вопроса. [1]
- Рентгеноконтрастные вещества при пероральном применении безвредны. [1] Внутривенное введение йодсодержащих рентгеноконтрастных веществ может проникнуть через плаценту и попасть в кровообращение плода , но исследования на животных не выявили тератогенных или мутагенных эффектов от их применения. Были теоретические опасения по поводу потенциального вреда свободного йодида для щитовидной железы плода . [1] однако многочисленные исследования показали, что однократное внутривенное введение йодсодержащего контрастного вещества беременной матери не оказывает влияния на функцию щитовидной железы новорожденного. [2] Тем не менее, обычно рекомендуется использовать рентгеноконтрастное вещество только в том случае, если необходимо получить дополнительную диагностическую информацию, которая улучшит уход за плодом или матерью. [1]
Магнитно-резонансная томография
[ редактировать ]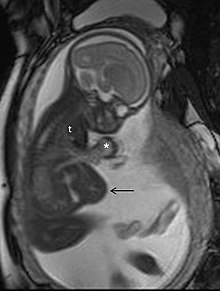
Магнитно-резонансная томография (МРТ) без контрастных веществ для МРТ не связана с каким-либо риском для матери или плода и вместе с медицинским УЗИ является методом выбора для медицинской визуализации во время беременности. [1]
Безопасность
[ редактировать ]В отношении первого триместра ни одна известная литература не задокументировала специфические побочные эффекты у человеческих эмбрионов или плодов, подвергнутых МРТ без контрастирования в течение первого триместра . [3] Во втором и третьем триместрах имеются некоторые данные, подтверждающие отсутствие риска, включая ретроспективное исследование 1737 детей, подвергшихся внутриутробному воздействию, которое не выявило существенных различий в слухе, моторике или функциональных показателях после среднего периода наблюдения 2 годы. [3]
в первом триместре беременности они связаны с несколько повышенным риском диагностики у детей нескольких форм ревматизма , воспалительных заболеваний или инфильтративных заболеваний кожи . По данным ретроспективного исследования, включавшего 397 младенцев, пренатально подвергшихся воздействию контрастного вещества с гадолинием, [3] По данным того же исследования, во втором и третьем триместрах контрастирование гадолинием связано с несколько повышенным риском мертворождения или неонатальной смертности. [3] Следовательно, рекомендуется, чтобы контраст гадолиния при МРТ был ограничен и использовался только тогда, когда он значительно улучшает диагностические возможности и, как ожидается, улучшит исходы для плода или матери. [1]
Женщины имеют законное право не подвергаться принуждению к медицинской визуализации без предварительного информированного согласия; рентгенолог обычно является поставщиком медицинских услуг, обученным давать информированное согласие. [4]
Обычное использование
[ редактировать ]МРТ обычно используется у беременных женщин с острой болью в животе и/или тазу или при подозрении на неврологические расстройства , заболевания плаценты , опухоли , инфекции и/или сердечно-сосудистые заболевания . [3] Соответствующие критерии использования Американского колледжа радиологии дают оценку ≥7 (обычно приемлемо) для неконтрастной МРТ при следующих состояниях:
- Острая нелокализованная боль в правом подреберье или правом нижнем квадранте (при одновременной лихорадке и лейкоцитозе ) [3]
- Острая боль в области таза при подозрении на негинекологическую причину [3]
- Подозрение на заболевание желчевыводящих путей, такое как желтуха. [3]
- Подозрение на заболевание поджелудочной железы [3]
- Впервые возникшая сильная головная боль [3]
- Недавно диагностированный рак [3]
Рентгенография и ядерная медицина
[ редактировать ]Влияние на плод в зависимости от дозы радиации
[ редактировать ]Воздействие радиации на здоровье можно сгруппировать в две общие категории:
- стохастические эффекты, т.е. радиационно-индуцированный рак и наследственные эффекты, включающие либо развитие рака у облученных лиц вследствие мутации соматических клеток, либо наследственные заболевания у их потомков вследствие мутации репродуктивных (зародышевых) клеток. [5] Риск развития радиационно-индуцированного рака в какой-то момент жизни выше при облучении плода, чем у взрослого, как потому, что клетки более уязвимы, когда они растут, так и потому, что продолжительность жизни после дозы, вызывающей развитие рака, значительно увеличивается.
- детерминированные эффекты (вредные тканевые реакции), в значительной степени обусловленные гибелью/нарушением функции клеток после высоких доз.
Детерминистические эффекты изучались, например, на людях, переживших атомные бомбардировки Хиросимы и Нагасаки, а также на случаях, когда лучевая терапия была необходима во время беременности:
| Гестационный возраст | Эмбриональный возраст | Эффекты | Расчетная пороговая доза ( мГр ) |
|---|---|---|---|
| от 2 до 4 недель | от 0 до 2 недель | Выкидыш или нет (все или ничего) | 50 - 100 [1] |
| от 4 до 10 недель | от 2 до 8 недель | Структурные врожденные дефекты | 200 [1] |
| Ограничение роста | 200 - 250 [1] | ||
| от 10 до 17 недель | от 8 до 15 недель | Тяжелая умственная отсталость | 60 - 310 [1] |
| от 18 до 27 недель | от 16 до 25 недель | Тяжелая умственная отсталость (более низкий риск) | 250 - 280 [1] |
По оценкам, интеллектуальный дефицит составляет около 25 баллов IQ на 1000 мГр на сроке беременности от 10 до 17 недель. [1]
Дозы облучения плода методом визуализации
[ редактировать ]| Метод визуализации | плодом Поглощенная доза ионизирующего излучения ( мГр ) |
|---|---|
| Проекционная рентгенография | |
| Шейный отдел позвоночника в 2 проекциях ( переднезадней и боковой) | < 0,001 [1] |
| конечности | < 0,001 [1] |
| Маммография по 2 просмотрам | 0.001 - 0.01 [1] |
| Грудь | 0.0005 - 0.01 [1] |
| брюшной | 0.1 - 3.0 [1] |
| Поясничный отдел позвоночника | 1.0 - 10 [1] |
| Внутривенная пиелограмма | 5 - 10 [1] |
| Двойная контрастная бариевая клизма | 1.0 - 20 [1] |
| КТ | |
| Голова или шея | 1.0 - 10 [1] |
| Грудная клетка, включая КТ-ангиограмму легких | 0.01 - 0.66 [1] |
| Ограниченная КТ- пельвиметрия с помощью одного аксиального среза через головки бедренных костей | < 1 [1] |
| брюшной | 1.3 - 35 [1] |
| Тазовый | 10 - 50 [1] |
| Ядерная медицина | |
| Низкодозная перфузионная сцинтиграфия | 0.1 - 0.5 [1] |
| Сцинтиграфия костей с 99 м Тс | 4 - 5 [1] |
| Легочная цифровая субтракционная ангиография | 0.5 [1] |
| всего тела ПЭТ/КТ с 18 Ф' | 10 - 15 [1] |
Радиационно-индуцированный рак молочной железы
[ редактировать ]Риск развития радиационно-индуцированного рака молочной железы у матери в дальнейшем представляется особенно высоким при дозах радиации во время беременности. [6]
Это важный фактор, например, при определении того, является ли вентиляционно-перфузионное сканирование (V/Q-сканирование) или КТ-ангиограмма легких (CTPA) оптимальным исследованием у беременных женщин с подозрением на тромбоэмболию легочной артерии . AV/Q-сканирование дает более высокую дозу облучения плоду, тогда как CTPA дает гораздо более высокую дозу облучения груди матери. Обзор, проведенный в Соединенном Королевстве в 2005 году, показал, что CTPA в целом предпочтительнее при подозрении на тромбоэмболию легочной артерии во время беременности из-за более высокой чувствительности и специфичности, а также относительно скромной стоимости. [7]
См. также
[ редактировать ]Ссылки
[ редактировать ]- ^ Jump up to: а б с д и ж г час я дж к л м н тот п д р с т в v В х и С аа аб и объявление но «Руководство по диагностической визуализации во время беременности и лактации» . Американский конгресс акушеров и гинекологов . февраль 2016 г.
- ^ «Руководство ACR по контрастным веществам. Версия 10.3» (PDF) . Американский колледж радиологии . Комитет Американского колледжа радиологии по лекарствам и контрастным веществам. 2017. Архивировано из оригинала (PDF) 17 октября 2017 г. Проверено 30 июля 2017 г.
- ^ Jump up to: а б с д и ж г час я дж к Мервак, Бенджамин М.; Алтун, Эрсан; МакГинти, Катрина А.; Хислоп, В. Брайан; Семелка, Ричард С.; Берк, Лорен М. (2019). «МРТ при беременности: показания и практические соображения». Журнал магнитно-резонансной томографии . 49 (3): 621–631. дои : 10.1002/jmri.26317 . ISSN 1053-1807 . ПМИД 30701610 . S2CID 73412175 .
- ^ Эммерсон, Бенджамин; Янг, Майкл (2023 г.), «Безопасность и общение радиологических пациентов» , StatPearls , Остров сокровищ (Флорида): StatPearls Publishing, PMID 33620790 , получено 24 ноября 2023 г.
- ^ 55 Параграф «Рекомендации Международной комиссии по радиологической защите 2007 г.» . 2007. Энн. МКРЗ 37 (2-4)
- ^ Ронкерс, Сесиль М; Эрдманн, Кристина А; Лэнд, Чарльз Э. (2004). «Радиация и рак молочной железы: обзор современных данных» . Исследование рака молочной железы . 7 (1): 21–32. дои : 10.1186/bcr970 . ISSN 1465-542X . ПМЦ 1064116 . ПМИД 15642178 .
- ^ Маллик, Шрикумар; Петкова, Димитрина (2006). «Расследование подозрения на легочную эмболию во время беременности» . Респираторная медицина . 100 (10): 1682–1687. дои : 10.1016/j.rmed.2006.02.005 . ISSN 0954-6111 . ПМИД 16549345 .