Физиологические изменения матери во время беременности

Физиологические изменения матери во время беременности – это адаптации , происходящие во время беременности , которые обеспечивают приспособление развивающегося эмбриона и плода . Это нормальные физиологические адаптации, которые вызывают изменения в поведении , функционировании сердца , кровеносных сосудов и крови , обмене веществ , включая повышение уровня сахара в крови , функции почек , осанки и дыхания . Во время беременности секретируются многочисленные гормоны и белки , которые также имеют широкий спектр эффектов.
Гормональный
[ редактировать ]Беременные женщины испытывают многочисленные изменения в своей эндокринной системе , которые помогают поддерживать развивающийся плод. Плодно-плацентарная единица секретирует стероидные гормоны и белки, которые изменяют функцию различных эндокринных желез матери . Иногда изменения уровня определенных гормонов и их влияние на органы-мишени могут привести к гестационного диабета и гестационной гипертензии .
- Уровни эстрогена, прогестерона и хорионического гонадотропина человека (ХГЧ) на протяжении всей беременности.
- Уровни эстрогена, прогестерона и 17α-гидроксипрогестерона (17α-OHP) во время беременности у женщин. [1] Пунктирные вертикальные линии разделяют триместры . Определения проводились с помощью радиоиммуноанализа . [1]
- Уровни половых гормонов и ГСПГ во время беременности у женщин. [2] Пунктирные вертикальные линии разделяют триместры . Определения проводились с помощью радиоиммуноанализа . [2]
Фетально-плацентарный блок
[ редактировать ]Уровни прогестерона и эстрогена постоянно повышаются на протяжении всей беременности, подавляя гипоталамическую ось, а затем и менструальный цикл. Прогестерон сначала вырабатывается желтым телом , а затем плацентой во втором триместре. У женщин также наблюдается повышение уровня хорионического гонадотропина человека (β-ХГЧ), который вырабатывается плацентой. [3]
Панкреатический инсулин
[ редактировать ]Плацента также вырабатывает человеческий плацентарный лактоген (hPL), который стимулирует материнский липолиз и метаболизм жирных кислот. В результате это сохраняет глюкозу в крови для использования плодом. Он также может снизить чувствительность материнских тканей к инсулину, что приводит к гестационному диабету . [4]
Гипофиз
[ редактировать ]Гипофиз увеличивается примерно на одну треть в результате гиперплазии лактротрофов в ответ на высокий уровень эстрогена в плазме. [5] Пролактин , вырабатываемый лактротрофами, постепенно увеличивается на протяжении всей беременности. Пролактин опосредует изменение строения молочных желез с протокового на дольково-альвеолярное и стимулирует выработку молока.
Паращитовидная железа
[ редактировать ]Формирование скелета плода, а затем и лактация заставляют материнский организм поддерживать уровень кальция. [6] К концу беременности скелет плода требует примерно 30 граммов кальция. [5] Организм матери адаптируется за счет увеличения паратиреоидного гормона , что приводит к увеличению поглощения кальция в кишечнике, а также к увеличению реабсорбции кальция почками. Общий уровень кальция в сыворотке матери снижается из-за материнской гипоальбуминемии , но уровень ионизированного кальция сохраняется. [5]
Надпочечники
[ редактировать ]К третьему триместру общий уровень кортизола увеличивается в три раза по сравнению с уровнем у небеременных женщин. [5] Повышенный уровень эстрогена во время беременности приводит к увеличению выработки кортикостероидсвязывающего глобулина, и в ответ надпочечники производят больше кортизола. [5] Конечным эффектом является увеличение свободного кортизола. Это способствует инсулинорезистентности беременности и, возможно, появлению стрий. [5] Несмотря на повышение уровня кортизола, у беременной мамы не наблюдается синдрома Кушинга или симптомов повышенного уровня кортизола. Одна из теорий заключается в том, что высокий уровень прогестерона действует как антагонист кортизола.
Надпочечники также производят больше альдостерона , что приводит к восьмикратному увеличению альдостерона. [5] У женщин нет признаков гиперальдостерона, таких как гипокалиемия, гипернатриемия или высокое кровяное давление.
Надпочечники также производят больше андрогенов , таких как тестостерон, но это сдерживается увеличением эстрогена в глобулине, связывающем половые гормоны (ГСПГ). [5] SHBG активно связывается с тестостероном и, в меньшей степени, с DHEA. [5]
Щитовидная железа
[ редактировать ]увеличивается Щитовидная железа , и ее легче прощупать в первом триместре. Увеличение почечного клиренса во время беременности приводит к выделению большего количества йодида и вызывает относительный дефицит йода и, как следствие, увеличение размера щитовидной железы. Эстроген-стимулированное повышение уровня тироидсвязывающего глобулина (ТБГ) приводит к увеличению общего тироксина (Т4), но свободный тироксин (Т4) и трийодтиронин (Т3) остаются в норме. [5]
Эндокринные функциональные тесты при беременности
[ редактировать ]| Гормон | Тест | Результат |
|---|---|---|
| ФСГ, ЛГ | ГнРГ-стимуляция | Отсутствие реакции с третьей беременности до нескольких недель после родов. |
| Гормон роста | Тест на толерантность к инсулину | Реакция усиливается в первой половине беременности, а затем нормализуется в течение нескольких недель после родов. |
| ТТГ | стимуляция ТРГ | Ответ без изменений |
| Панкреатический инсулин | Тест на толерантность к глюкозе | Пик глюкозы увеличивается, и концентрация глюкозы остается повышенной в течение длительного времени. |
| Надпочечниковый кортизол | Инфузия АКТГ | Повышенная реакция кортизола и альдостерона. |
| Метирапон | Снижение реакции | |
| Минералокортикоиды | Инфузия АКТГ | Отсутствие реакции на дезоксикортикостерон |
| Дексаметазон | Отсутствие реакции на дезоксикортикостерон |
Изменения груди
[ редактировать ]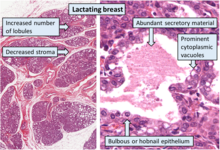
Грудь женщины меняется во время беременности, чтобы подготовить ее к грудному вскармливанию ребенка. К нормальным изменениям относятся:
- Чувствительность соска или груди
- Увеличение размера груди во время беременности.
- Изменения цвета или размера сосков и ареолы
- Более выраженное появление бугорков Монтгомери (шишек на ареоле).
Примерно с 16-й недели беременности грудь начинает вырабатывать молоко. Нередко небольшое количество жидкости соломенного цвета, называемой молозивом из сосков вытекает . Во время беременности также иногда образуются уплотнения в груди, но обычно это доброкачественные кисты или фиброаденомы , которые не вызывают беспокойства. Если из сосков начинает выделяться жидкость с оттенком крови, женщине следует обратиться к врачу. [7]
Грудь женщины растет во время беременности, обычно на 1–2 размера чашки. [8] Женщине, которая до беременности носила бюстгальтер с чашкой C, возможно, во время кормления грудью придется покупать бюстгальтер с чашкой F или большего размера. [9] Туловище женщины также растет, и размер ее бюстгальтера может увеличиться на один или два размера. [10] В среднем 80% женщин носят бюстгальтер неправильного размера. [11] а матери, готовящиеся к кормлению грудью, могут воспользоваться профессиональной примеркой бюстгальтера у консультанта по грудному вскармливанию. [10] После рождения ребенка, после начального этапа грудного вскармливания молозивом , мать почувствует, как ее грудь наполняется молоком (иногда это называют «поступлением молока»). Это может произойти примерно через 50–73 часа после рождения. Как только начинается полная лактация , грудь женщины значительно набухает и может ощущаться болезненной, комковатой и тяжелой (это называется нагрубанием). Ее грудь может снова увеличиться в размере еще на 1 или 2 размера чашки, но индивидуальный размер груди может варьироваться в зависимости от того, сколько ребенок сосет из каждой груди. [10] Изменения размера груди во время беременности могут быть связаны с полом ребенка, поскольку у матерей младенцев женского пола изменения размера груди больше, чем у матерей младенцев мужского пола. [12]
Многие люди и даже медицинские работники ошибочно полагают, что грудное вскармливание груди приводит к провисанию (так называемому птозу ). [13] [14] [15] В результате некоторые молодые родители не хотят кормить грудью своих детей. В феврале 2009 года Шерил Коул рассказала британскому Vogue , что не решается кормить грудью из-за того, как это может повлиять на ее грудь. «Я хочу кормить грудью, — сказала она, — но я видела, на что она способна, так что, возможно, мне придется пересмотреть свое решение». [16] На самом деле грудное вскармливание не считается основной причиной птоза груди. женщины Фактически, основными факторами, влияющими на птоз, являются курение сигарет, индекс массы тела (ИМТ), количество беременностей , размер чашки груди до беременности и возраст. [17] [18]
Размер груди не определяет количество молока, которое будет производить женщина, и сможет ли она успешно кормить грудью своего ребенка. [19] Больший размер груди до беременности является признаком того, что в груди больше жировых клеток, которые не влияют на выработку молока. Более важным показателем являются изменения груди во время беременности. Если во время беременности у женщины не наблюдается никаких изменений сосков или груди, это указывает на то, что у нее может быть редкое заболевание, такое как гипоплазия груди , которое может привести к затруднениям при грудном вскармливании. Женщины, чья грудь просто меньше, но у которых произошли некоторые изменения в груди, скорее всего, будут иметь успешный опыт грудного вскармливания.
Сердечно-сосудистая система
[ редактировать ]Сердце разными способами адаптируется к повышенным сердечным потребностям, возникающим во время беременности.
- Сердечный выброс (Лит/мин): 6,26
- Ударный объем (мл): 75
- Частота сердечных сокращений (в минуту): 85
- Кровяное давление: Не влияет
Сердечный выброс увеличивается на ранних сроках беременности и достигает пика в третьем триместре, обычно на 30-50% выше исходного уровня. [6] Эстроген опосредует это увеличение сердечного выброса за счет увеличения преднагрузки и ударного объема, главным образом за счет увеличения общего объема крови (который увеличивается на 40–50%). [20] Частота сердечных сокращений увеличивается, но обычно не превышает 100 ударов в минуту. Общее систематическое сосудистое сопротивление снижается на 20% вследствие сосудорасширяющего эффекта прогестерона. В целом систолическое и диастолическое артериальное давление падает на 10–15 мм рт. ст. в первом триместре, а затем возвращается к исходному уровню во второй половине беременности. [6] Все эти сердечно-сосудистые адаптации могут привести к распространенным жалобам, таким как сердцебиение, снижение толерантности к физической нагрузке и головокружение. [6]

Увеличение матки после 20 недель может сдавить нижнюю полую вену, что может заметно уменьшить возврат крови в сердце или преднагрузку. В результате у здоровых беременных в положении лежа на спине или длительном стоянии могут возникнуть симптомы гипотонии. [21]
Гематология
[ редактировать ]Объем крови и концентрация гемоглобина
[ редактировать ]
Во время беременности объем плазмы увеличивается на 40–50%, а объем эритроцитов увеличивается только на 20–30%. [20] Эти изменения происходят в основном во втором триместре и до 32 недель беременности. [22] В результате разведения конечным результатом является снижение гематокрита или гемоглобина, которые являются мерами концентрации эритроцитов. Эритропоэтин , который стимулирует выработку эритроцитов, увеличивается на протяжении всей беременности и достигает примерно 150 процентов от уровня беременности в срок. [22] Небольшое снижение гематокрита или гемоглобина наиболее выражено в конце второго триместра и медленно улучшается при достижении срока. [22]
Количество тромбоцитов и лейкоцитов
[ редактировать ]Влияние беременности на количество тромбоцитов неясно: некоторые исследования демонстрируют небольшое снижение количества тромбоцитов, а другие исследования не показывают никакого эффекта. [22] Количество лейкоцитов увеличивается при случайном появлении в крови миелоцитов или метамиелоцитов. [22] Во время родов наблюдается повышение количества лейкоцитов.
Гиперкоагуляция
[ редактировать ]Беременная женщина также становится гиперкоагуляционной , что приводит к повышенному риску развития тромбов и эмболий, таких как тромбоз глубоких вен и тромбоэмболия легочной артерии . У женщин в 4-5 раз больше шансов образовать тромб во время беременности и в послеродовом периоде, чем у женщин, не беременных. [23] Гиперкоагуляция во время беременности, вероятно, возникла для защиты женщин от кровотечений во время выкидыша или родов. В развивающихся странах ведущей причиной материнской смертности по-прежнему остаются кровотечения. [23] В США в 2011–2013 гг. кровоизлияния составляли 11,4%, а тромбоэмболии легочной артерии — 9,2% всех смертей, связанных с беременностью. [24]
Повышенный риск образования тромбов можно объяснить несколькими причинами. Уровни в плазме прокоагулянтных факторов заметно повышаются во время беременности, включая фактор фон Виллебранда , фибриноген , фактор VII , фактор VIII и фактор X. [22] Увеличивается выработка как простациклина (ингибитора агрегации тромбоцитов), так и тромбоксана (индуктора агрегации тромбоцитов и вазоконстриктора), но в целом наблюдается повышение реактивности тромбоцитов, что может привести к предрасположенности к образованию тромбов. [25] Также увеличивается застой крови из-за сдавления полой вены увеличивающейся маткой. [26] Было показано, что многие факторы повышают риск образования тромбов во время беременности, включая исходную тромбофилию, кесарево сечение, преэклампсию и т. д. [23] Тромбы обычно образуются в левой ноге или левой подвздошно-бедренной венозной системе. [27] Недавно появилось несколько сообщений о синдроме Мэй-Тернера во время беременности, когда правая общая подвздошная артерия сдавливает нижнюю левую общую подвздошную вену. [28]
| Абсолютная частота возникновения первой ВТЭ на 10 000 человеко-лет во время беременности и в послеродовом периоде | ||||||||
|---|---|---|---|---|---|---|---|---|
| Шведские данные А | Шведские данные B | Английские данные | Датские данные | |||||
| Период времени | Н | Ставка (95% ДИ) | Н | Ставка (95% ДИ) | Н | Ставка (95% ДИ) | Н | Ставка (95% ДИ) |
| Вне беременности | 1105 | 4.2 (4.0–4.4) | 1015 | 3.8 (?) | 1480 | 3.2 (3.0–3.3) | 2895 | 3.6 (3.4–3.7) |
| Дородовый период | 995 | 20.5 (19.2–21.8) | 690 | 14.2 (13.2–15.3) | 156 | 9.9 (8.5–11.6) | 491 | 10.7 (9.7–11.6) |
| Триместр 1 | 207 | 13.6 (11.8–15.5) | 172 | 11.3 (9.7–13.1) | 23 | 4.6 (3.1–7.0) | 61 | 4.1 (3.2–5.2) |
| Триместр 2 | 275 | 17.4 (15.4–19.6) | 178 | 11.2 (9.7–13.0) | 30 | 5.8 (4.1–8.3) | 75 | 5.7 (4.6–7.2) |
| Триместр 3 | 513 | 29.2 (26.8–31.9) | 340 | 19.4 (17.4–21.6) | 103 | 18.2 (15.0–22.1) | 355 | 19.7 (17.7–21.9) |
| Вокруг доставки | 115 | 154.6 (128.8–185.6) | 79 | 106.1 (85.1–132.3) | 34 | 142.8 (102.0–199.8) | – | |
| Послеродовой | 649 | 42.3 (39.2–45.7) | 509 | 33.1 (30.4–36.1) | 135 | 27.4 (23.1–32.4) | 218 | 17.5 (15.3–20.0) |
| Ранний послеродовой период | 584 | 75.4 (69.6–81.8) | 460 | 59.3 (54.1–65.0) | 177 | 46.8 (39.1–56.1) | 199 | 30.4 (26.4–35.0) |
| Поздний послеродовой период | 65 | 8.5 (7.0–10.9) | 49 | 6.4 (4.9–8.5) | 18 | 7.3 (4.6–11.6) | 319 | 3.2 (1.9–5.0) |
| Коэффициенты заболеваемости (IRR) первой ВТЭ во время беременности и в послеродовом периоде | ||||||||
| Шведские данные А | Шведские данные B | Английские данные | Датские данные | |||||
| Период времени | ВНД* (95% ДИ) | ВНД* (95% ДИ) | ВНД (95% ДИ)† | ВНД (95% ДИ)† | ||||
| Вне беременности | Ссылка (т. е. 1,00) | |||||||
| Дородовый период | 5.08 (4.66–5.54) | 3.80 (3.44–4.19) | 3.10 (2.63–3.66) | 2.95 (2.68–3.25) | ||||
| Триместр 1 | 3.42 (2.95–3.98) | 3.04 (2.58–3.56) | 1.46 (0.96–2.20) | 1.12 (0.86–1.45) | ||||
| Триместр 2 | 4.31 (3.78–4.93) | 3.01 (2.56–3.53) | 1.82 (1.27–2.62) | 1.58 (1.24–1.99) | ||||
| Триместр 3 | 7.14 (6.43–7.94) | 5.12 (4.53–5.80) | 5.69 (4.66–6.95) | 5.48 (4.89–6.12) | ||||
| Вокруг доставки | 37.5 (30.9–44.45) | 27.97 (22.24–35.17) | 44.5 (31.68–62.54) | – | ||||
| Послеродовой | 10.21 (9.27–11.25) | 8.72 (7.83–9.70) | 8.54 (7.16–10.19) | 4.85 (4.21–5.57) | ||||
| Ранний послеродовой период | 19.27 (16.53–20.21) | 15.62 (14.00–17.45) | 14.61 (12.10–17.67) | 8.44 (7.27–9.75) | ||||
| Поздний послеродовой период | 2.06 (1.60–2.64) | 1.69 (1.26–2.25) | 2.29 (1.44–3.65) | 0.89 (0.53–1.39) | ||||
| Примечания: шведские данные A = использование любого кода для VTE независимо от подтверждения. Шведские данные B = использование только ВТЭ, подтвержденного алгоритмом. Ранний послеродовой период = первые 6 недель после родов. Поздний послеродовой период = более 6 недель после родов. * = Скорректировано с учетом возраста и календарного года. † = Нескорректированный коэффициент, рассчитанный на основе предоставленных данных. Источник: [29] | ||||||||
Отек
[ редактировать ]Отеки или отеки ног часто встречаются во время беременности, отчасти потому, что увеличивающаяся матка сдавливает вены и лимфатический отток от ног.
Метаболический
[ редактировать ]Во время беременности как белковый обмен , так и углеводный обмен нарушается один килограмм дополнительного белка . Откладывается , половина которого поступает к плоду и плаценте , а другая половина — к матки сократительным белкам , железистой ткани молочной железы , белкам плазмы и гемоглобину .
Повышенная потребность в питательных веществах обусловлена ростом плода и отложением жира. Изменения вызываются стероидными гормонами, лактогеном и кортизолом.
Инсулинорезистентность матери может привести к гестационному диабету . Также наблюдается усиление метаболизма в печени с усилением глюконеогенеза, что приводит к повышению уровня глюкозы у матери. [ нужна ссылка ]
Вес тела
[ редактировать ]
Во время беременности ожидается некоторая прибавка в весе. Увеличение матки, растущий плод, плацента , околоплодные воды , нормальное увеличение жировых отложений и увеличение задержки воды – все это способствует увеличению веса во время беременности. Сумма прибавки в весе может варьироваться от 5 фунтов (2,3 кг) до более 100 фунтов (45 кг). В Соединенных Штатах диапазон увеличения веса, который обычно рекомендуют врачи, составляет от 25 фунтов (11 кг) до 35 фунтов (16 кг), меньше, если женщина имеет избыточный вес, и больше (до 40 фунтов (18 кг)) если женщина имеет недостаточный вес. [ нужна ссылка ]
Питание
[ редактировать ]С точки зрения питания беременным женщинам требуется увеличение калорийности на 350 ккал/день и увеличение потребления белка до 70 или 75 г/день. [ нужна ссылка ] Также существует повышенная потребность в фолиевой кислоте с 0,4 до 0,8 мг/день (важно для предотвращения дефектов нервной трубки ). В среднем наблюдается прибавка в весе от 20 до 30 фунтов (от 9,1 до 13,6 кг). [ нужна ссылка ]
Всем пациенткам рекомендуется принимать витамины для беременных , чтобы компенсировать возросшие потребности в питании. Добавки холина исследовательским млекопитающим поддерживают умственное развитие, которое длится на протяжении всей жизни. [30]
Почки и нижние половые пути
[ редактировать ]
Прогестерон вызывает множество изменений в мочеполовой системе. У беременной женщины может наблюдаться увеличение размеров почек и мочеточников из-за увеличения объема крови и сосудистой сети. На более поздних сроках беременности у женщины может развиться физиологический гидронефроз и гидроуретер, которые являются нормальными. [31] Прогестерон вызывает расширение сосудов и увеличение притока крови к почкам, в результате чего скорость клубочковой фильтрации (СКФ) обычно увеличивается на 50% и возвращается к норме примерно через 20 недель после родов . [20] Увеличение СКФ увеличивает выведение белка, альбумина и глюкозы. Увеличение СКФ приводит к увеличению диуреза, что может ощущаться у женщины как увеличение частоты мочеиспускания. Прогестерон также вызывает снижение моторики мочеточников, что может привести к застою мочи и, следовательно, к увеличению риска инфекции мочевыводящих путей. [6]
Беременность изменяет микробиоту влагалища с уменьшением видового/родового разнообразия. [32] Физиологический гидронефроз может появиться уже через шесть недель. [33]
Желудочно-кишечный
[ редактировать ]Изменения в желудочно-кишечной системе (ЖКТ) во время беременности вызваны увеличением матки и гормональными изменениями во время беременности. Анатомически кишечник и желудок выталкиваются из исходного положения увеличивающейся маткой. Хотя никаких внутренних изменений в размерах органов ЖКТ не происходит, воротная вена увеличивается в размерах из-за гипердинамического состояния беременности. Повышенные уровни прогестерона и эстрогена опосредуют большинство функциональных изменений желудочно-кишечного тракта во время беременности. Прогестерон вызывает расслабление гладких мышц, что замедляет моторику желудочно-кишечного тракта и снижает тонус нижнего пищеводного сфинктера (НПС). Возникающее в результате повышение внутрижелудочного давления в сочетании со снижением тонуса НПС приводит к гастроэзофагеальному рефлюксу, часто возникающему во время беременности. [34]
Повышенное образование камней в желчном пузыре во время беременности происходит из-за ингибирования сокращения желчного пузыря (в результате усиления расслабления гладких мышц, опосредованного прогестероном) и снижения желчевыводящей транспортировки желчи (опосредованного эстрогеном), что приводит к холестазу беременности . [34]
Тошнота и рвота во время беременности, широко известная как утреннее недомогание , является одним из наиболее распространенных желудочно-кишечных симптомов беременности. Оно начинается между 4 и 8 неделями беременности и обычно проходит к 14–16 неделям. Точная причина тошноты до конца не выяснена, но она коррелирует с повышением уровня хорионического гонадотропина человека и прогестерона и, как следствие, расслаблением гладких мышц желудка. Гиперемезис беременных , представляющий собой тяжелую форму тошноты и рвоты беременных, может привести к дефициту питательных веществ, потере веса, дисбалансу электролитов и является одной из основных причин госпитализации в первом триместре беременности. [34]
Запор – еще один симптом желудочно-кишечного тракта, который часто встречается во время беременности. Это связано с сужением толстой кишки, поскольку ее выталкивает растущая матка, расположенная рядом с ней, что приводит к механической блокаде. Считается, что снижение моторики всей желудочно-кишечной системы, а также повышенное всасывание воды во время беременности являются способствующими факторами. [34]
Диетическая тяга и диетическое, а также обонятельное избегание определенных видов пищи часто встречаются во время беременности. Хотя точные механизмы этих симптомов до конца не объяснены, считается, что тяга к диете может возникнуть из-за мысли, что определенные продукты могут помочь облегчить тошноту. Пика , то есть сильная тяга к необычным материалам, таким как глина и лед, также наблюдалась во время беременности. [34]
Геморрой и заболевания десен являются двумя распространенными физическими проявлениями, связанными с беременностью и затрагивающими желудочно-кишечную систему. Геморрой возникает в результате запоров и венозного застоя, которые часто встречаются во время беременности. Считается, что заболевание десен связано с размягчением десен и отеком (отечностью из-за скопления жидкости), что чаще всего наблюдается во время беременности. Механизм и причина изменений десен недостаточно изучены. [34]
Иммунная толерантность
[ редактировать ]Плод внутри беременной женщины можно рассматривать как необычайно успешный аллотрансплантат , поскольку он генетически отличается от женщины. [35] Точно так же многие случаи самопроизвольного аборта можно охарактеризовать так же, как отторжение трансплантата у матери . [35]
Опорно-двигательный аппарат
[ редактировать ]Нейромеханическая адаптация к беременности относится к изменению походки, параметров позы, а также сенсорной обратной связи из-за многочисленных анатомических, физиологических и гормональных изменений, которые женщины испытывают во время беременности . Такие изменения повышают риск заболеваний опорно-двигательного аппарата и травм при падениях. Нарушения опорно-двигательного аппарата включают боль в пояснице, судороги ног и боль в бедре . Беременные женщины падают с той же скоростью (27%), что и женщины старше 70 лет (28%). Большая часть падений (64%) приходится на второй триместр. Кроме того, две трети падений связаны с ходьбой по скользкому полу, спешкой или переносом каких-либо предметов. [36] Коренные причины этих падений недостаточно известны. Однако некоторые факторы, которые могут способствовать этим травмам, включают отклонения от нормальной осанки , равновесия и походки .
Положение тела меняется по мере развития беременности. Таз наклоняется, а спина выгибается, помогая сохранять равновесие. Плохая осанка естественным образом возникает из-за растяжения мышц живота женщины по мере роста плода. Эти мышцы менее способны сокращаться и удерживать нижнюю часть спины в правильном положении. У беременной женщины другой характер походки. Шаг удлиняется по мере развития беременности из-за увеличения веса и изменения осанки. В среднем во время беременности ступня женщины может вырасти на половину размера и более. Кроме того, увеличенная масса тела во время беременности, задержка жидкости и увеличение веса уменьшают свод стопы, что еще больше увеличивает длину и ширину стопы. Воздействие повышенного уровня гормонов, таких как эстроген и релаксин, инициирует ремоделирование мягких тканей, хрящей и связок. Некоторые скелетные суставы, такие как лобковый симфиз и крестцово-подвздошный сустав, расширяются или становятся более слабыми. [ нужна ссылка ]
Увеличение массы тела, особенно вокруг туловища беременной матери , естественным образом меняет центр массы (ЦМ). Изменение COM требует от беременных женщин корректировки своего тела для поддержания баланса .
Поясничный лордоз
[ редактировать ]Чтобы позиционно компенсировать дополнительную нагрузку, связанную с беременностью, беременные часто разгибают поясницу. По мере увеличения нагрузки на плод женщины склонны выгибать поясницу, особенно в поясничной области позвоночника, чтобы сохранить стабильность позы и баланс. Изгиб поясничной области известен как поясничный лордоз , который возвращает центр масс в стабильное положение за счет уменьшения крутящего момента бедра . Согласно исследованию, проведенному Уиткомом и др., поясничный лордоз может увеличиваться от угла 32 градусов при 0% массы плода (т.е. у небеременных женщин или на очень ранних сроках беременности) до 50 градусов при 100% массы плода (на очень поздних сроках). во время беременности). В послеродовом периоде угол лордоза уменьшается и может достигать угла, существовавшего до беременности. К сожалению, хотя поясничный лордоз уменьшает крутящий момент бедра, он также усугубляет сдвигающую нагрузку на позвоночник. [37] что может быть причиной частой боли в пояснице, которую испытывают беременные женщины. [38]
Эволюционные последствия
[ редактировать ]Учитывая требования к нагрузке плода во время беременности и важность производства , естественный отбор , потомства для приспособленности человека возможно , сыграл роль в выборе уникальной анатомии поясничной области у женщин. Существуют половые различия в поясничном отделе позвоночника мужчин и женщин, что в конечном итоге помогает смягчить часть дискомфорта, вызванного нагрузкой на плод у женщин. В поясничном отделе имеется 5 позвонков как у мужчин, так и у женщин. Однако три нижних позвонка поясничного отдела самки заклинены дорсально, тогда как у мужчин только два нижних позвонка поясничного отдела заклинены дорсально. Когда самка выгибает поясницу, например, во время нагрузки на плод, наличие дополнительного клиновидного позвонка в дорсальном направлении уменьшает силу сдвига. Этот поясничный половой диморфизм у людей предполагает, что высокое давление естественного отбора способствовало улучшению материнских способностей в позе и передвижении во время беременности. [37]
Если естественный отбор подействовал на поясничную область Homo sapiens и создал этот половой диморфизм, то такая черта должна быть очевидна и у рода Australopithecus , гомининов, которые, как известно, обычно были двуногими в течение по крайней мере 2 миллионов лет после первых двуногие гоминины. В настоящее время существуют два почти полных поясничных сегмента австралопитека; у одного есть три спинных клиновидных позвонка в поясничном отделе, а у другого - два. Объяснение этих результатов состоит в том, что первая из них — самка, а вторая — самец. Подобные доказательства подтверждают мнение о том, что естественный отбор сыграл диморфную роль в формировании анатомии поясничной области позвонков. [37]
Постуральная стабильность
[ редактировать ]Вес, прибавленный во время беременности, также влияет на способность сохранять равновесие.
Восприятие
[ редактировать ]У беременных снижается восприятие равновесия при спокойном стоянии, что подтверждается увеличением переднезадних (спереди назад) покачиваний. [39] Эта связь усиливается по мере развития беременности и значительно снижается в послеродовом периоде . Чтобы компенсировать снижение стабильности баланса (как фактической, так и воспринимаемой), ширина стойки увеличивается для поддержания стабильности позы.
Реакция на возмущения
[ редактировать ]
При динамической стабильности позы , которую можно определить как реакцию на передние (фронтальные) и задние (задние) трансляционные возмущения, последствия беременности различны. Начальное колебание , общее колебание и скорость колебания (описание переменных см. на рисунке) значительно меньше в третьем триместре, чем во втором триместре и по сравнению с небеременными женщинами. Эти биомеханические характеристики являются возможными причинами того, что падения более распространены во втором триместре беременности.
Кроме того, время, необходимое беременным женщинам (на любой стадии беременности), чтобы отреагировать на нарушение трансляции, существенно не отличается от времени, необходимого небеременным женщинам. [40] Это намекает на своего рода механизм стабильности, который позволяет беременным женщинам компенсировать изменения, которые они испытывают во время беременности.
походка
[ редактировать ]Походка у беременных часто выглядит как «переваливающаяся» — походка вперед, включающая боковой компонент . Однако исследования показали, что только походка вперед остается неизменной во время беременности. Установлено, что такие параметры походки как кинематика , походки ( скорость , длина шага и частота шагов ), остаются неизменными в течение третьего триместра беременности и в течение 1 года после родов. Эти параметры говорят об отсутствии изменений в движении вперед. Однако наблюдается значительное увеличение кинетических параметров походки, что можно использовать для объяснения того, почему движения походки остаются относительно неизменными, несмотря на увеличение массы тела, ширины и изменения распределения массы вокруг талии во время беременности. Эти кинетические параметры походки предполагают более активное использование групп мышц, отводящих бедро , разгибателей бедра и подошвенных сгибателей голеностопного сустава . Чтобы компенсировать эти отклонения походки , беременные женщины часто вносят изменения, которые могут привести к травмам опорно-двигательного аппарата. Хотя от идеи «переваливаться» нельзя отказаться, эти результаты показывают, что физические упражнения и физическая подготовка могут помочь облегчить эти травмы. [41]
Дыхательная система
[ редактировать ]Во время беременности происходит множество физиологических изменений, которые влияют на статус и функцию дыхания. Прогестерон оказывает заметное влияние на физиологию дыхания, увеличивая минутный объем (количество воздуха, вдыхаемого в легкие и выходящего из легких за 1 минуту) на 40% в первом триместре только за счет увеличения дыхательного объема , поскольку частота дыхания в течение всего периода дыхания не меняется. беременность. [42] [43] В результате уровень углекислого газа в крови снижается, а pH крови становится более щелочным (т. е. pH становится выше и более основным). Это заставляет материнские почки выделять бикарбонат, чтобы компенсировать это изменение pH. Совместный эффект снижения концентрации углекислого газа и бикарбоната в сыворотке крови приводит к небольшому общему повышению pH крови (до 7,44 по сравнению с 7,40 у небеременных женщин). Таким образом , если газов артериальной крови у беременной женщины возьмут анализ (ГКВ), он выявит респираторный алкалоз (из-за снижения содержания углекислого газа в сыворотке, опосредованного легкими) с компенсаторным метаболическим ацидозом (из-за снижения уровня бикарбоната в сыворотке, опосредованного почки).
Поскольку матка и плод продолжают увеличиваться с течением времени, диафрагма постепенно смещается вверх. Это приводит к тому, что в грудной полости остается меньше места для расширения легких и приводит к уменьшению резервного объема выдоха и остаточного объема . Кульминацией этого является снижение функциональной остаточной емкости (ФОЕ) на 20% в течение беременности.
Во время беременности потребление кислорода увеличивается на 20–40%, поскольку потребность в кислороде растущего плода, плаценты и повышенная метаболическая активность материнских органов увеличивают общую потребность беременной женщины в кислороде. Это увеличение потребления кислорода в сочетании со снижением FRC потенциально может означать, что беременные с уже существующей и/или сопутствующей астмой, пневмонией или другими респираторными проблемами могут быть более склонны к обострению заболевания и респираторной декомпенсации во время беременности. [43]
См. также
[ редактировать ]- Родительский мозг
- Послеродовые физиологические изменения
- Симптомы и дискомфорт во время беременности
Ссылки
[ редактировать ]- ^ Jump up to: а б Тульчинский Д., Хобель С.Дж., Йегер Э., Маршалл-младший (апрель 1972 г.). «Эстрон, эстрадиол, эстриол, прогестерон и 17-гидроксипрогестерон в плазме при беременности человека. I. Нормальная беременность». Являюсь. Дж. Обстет. Гинекол . 112 (8): 1095–100. дои : 10.1016/0002-9378(72)90185-8 . ПМИД 5025870 .
- ^ Jump up to: а б Керлан В., Науль К., Ле Мартелот М.Т., Берковичи Дж.П. (февраль 1994 г.). «Продольное исследование биодоступности тестостерона и глюкуронида андростандиола в плазме матери во время беременности». Клин. Эндокринол. (Оксф) . 40 (2): 263–7. дои : 10.1111/j.1365-2265.1994.tb02478.x . ПМИД 8137527 .
- ^ Шок, Натан В. (1944). «Физиологические аспекты развития» . Обзор образовательных исследований . 14 (5): 413–426. дои : 10.2307/1168440 . ISSN 0034-6543 . JSTOR 1168440 .
- ^ «Гестационный диабет в первичной медицинской помощи: диабет во время беременности, Medscape» . Проверено 22 июня 2011 г.
- ^ Jump up to: а б с д и ж г час я дж к Гарднер Д., Шобак Д. (2011). «Базовая и клиническая эндокринология» Гринспена . МакГроу-Хилл. ISBN 978-0-07-162243-1 .
- ^ Jump up to: а б с д и Хейс М., Ларсон Л. (2012). «Глава 220. Обзор физиологических изменений беременности» . Принципы и практика госпитальной медицины . Компании МакГроу-Хилл. ISBN 978-0071603898 .
- ^ «Грудь меняется во время и после беременности» . Рак молочной железы сейчас. 23 июня 2017 г.
- ^ «О грудном молоке и грудном вскармливании» . Национальный фонд родовспоможения . 8 сентября 2022 г. Проверено 18 февраля 2023 г.
- ^ «Бюстгальтеры для кормления» . Отчеты потребителей . Проверено 16 ноября 2011 г.
- ^ Jump up to: а б с «Бюстгальтеры для кормления» . Отчеты потребителей . Проверено 16 ноября 2011 г.
- ^ Вуд К., Кэмерон М., Фицджеральд К. (март 2008 г.). «Размер груди, посадка бюстгальтера и боль в груди у молодых женщин: корреляционное исследование» . Хиропрактика и остеопатия . 16 :1. дои : 10.1186/1746-1340-16-1 . ПМК 2275741 . ПМИД 18339205 .
- ^ Гальбарчик А (2011). «Неожиданные изменения размера материнской груди во время беременности в зависимости от пола ребенка: эволюционная интерпретация». Американский журнал биологии человека . 23 (4): 560–2. дои : 10.1002/ajhb.21177 . ПМИД 21544894 . S2CID 37965869 .
- ^ Лауэрсен Н.Х., Стукане Э. (1998). Полная книга по уходу за грудью (1-е изд. в мягкой обложке). Нью-Йорк: Фосетт Колумбайн/Баллантайн. ISBN 978-0-449-91241-6 .
- ^ «Провисание груди» . Проверено 2 февраля 2012 г.
- ^ «Обвисшая грудь» . Канал 4. 2009. Архивировано из оригинала 2 мая 2008 года . Проверено 3 февраля 2012 г.
- ^ Джей Э. (13 февраля 2009 г.). «Оставит ли вас грудное вскармливание немного меньше подъема?» . Проверено 2 февраля 2012 г.
- ^ Томпсон А. (2 ноября 2007 г.). «Исследование показало, что грудное вскармливание не приводит к обвисанию груди» . LiveScience.com . Проверено 2 февраля 2012 г.
- ^ Камполонго М (5 декабря 2007 г.). «Что вызывает провисание груди?» . Архивировано из оригинала 15 мая 2012 года . Проверено 26 января 2012 г.
- ^ «Имеет ли значение размер груди, когда вы кормите грудью?» . Лига Ла Лече.
- ^ Jump up to: а б с Гайтон AC, Холл JE (2005). Учебник медицинской физиологии (11-е изд.). Филадельфия: Сондерс. стр. 103г. ISBN 81-8147-920-3 .
- ^ Фоли М.Р. (февраль 2020 г.). Локвуд С.Дж., Герш Б.Дж., Барсс В.А. (ред.). «Адаптация матери к беременности: сердечно-сосудистые и гемодинамические изменения» . www.uptodate.com . УптоДэ . Проверено 21 октября 2018 г.
- ^ Jump up to: а б с д и ж Мимс МП (2015). «Гематология во время беременности» . Гематология Уильямса (9-е изд.). Макгроу-Хилл Образование.
- ^ Jump up to: а б с Джеймс А.Х. (1 января 2009 г.). «Тромбозы, связанные с беременностью» . Гематология. Американское общество гематологии. Образовательная программа . 2009 (1): 277–85. doi : 10.1182/asheducation-2009.1.277 . ПМИД 20008211 .
- ^ «Система наблюдения за смертностью беременных | Беременность | Репродуктивное здоровье | CDC» . www.cdc.gov . 9 ноября 2017 года . Проверено 3 декабря 2017 г.
- ^ Пессель С., Цай MC (2013). «Глава 10. Нормальный послеродовый период» . Текущая диагностика и лечение: акушерство и гинекология (11-е изд.). Компании МакГроу-Хилл.
- ^ Боуман З. (1 июня 2012 г.). «Тромбопрофилактика при беременности» . Современный акушер-гинеколог .
- ^ Шварц Д., Малхотра А., Вайнбергер С.Е. (ноябрь 2017 г.). «Тромбоз глубоких вен при беременности: эпидемиология, патогенез и диагностика» . www.uptodate.com . Проверено 4 декабря 2017 г.
- ^ ДеСтефано CC, Вернер Э.Ф., Холли Б.П., Лессне М.Л. (июль 2014 г.). «Диагностика и лечение тромбоза подвздошных вен у беременных, вызванного синдромом Мэй-Тернера». Журнал перинатологии . 34 (7): 566–8. дои : 10.1038/jp.2014.38 . ПМИД 24968901 . S2CID 5501300 .
- ^ Абдул Султан А, Вест Дж, Стефанссон О, Грейндж М.Дж., Тата Л.Дж., Флеминг К.М., Хьюмс Д., Людвигссон Дж.Ф. (ноябрь 2015 г.). «Определение венозной тромбоэмболии и измерение ее заболеваемости с использованием шведских реестров здравоохранения: общенациональное когортное исследование беременных» . БМЖ Опен . 5 (11): e008864. doi : 10.1136/bmjopen-2015-008864 . ПМЦ 4654387 . ПМИД 26560059 .
- ^ Тис Р.К., Мохаммади Э. (ноябрь 1999 г.). «Влияние неонатальных пищевых добавок с холином на пространственное и конфигурационное обучение и память взрослых крыс». Развивающая психобиология . 35 (3): 226–40. doi : 10.1002/(SICI)1098-2302(199911)35:3<226::AID-DEV7>3.0.CO;2-H . ПМИД 10531535 .
- ^ Расмуссен П.Е., Нильсен Ф.Р. (март 1988 г.). «Гидронефроз при беременности: обзор литературы» . Европейский журнал акушерства, гинекологии и репродуктивной биологии . 27 (3): 249–59. дои : 10.1016/0028-2243(88)90130-х . ПМИД 3280355 .
- ^ Шарма Х., Тал Р., Кларк Н.А., Сигарс Дж.Х. (январь 2014 г.). «Микробиота и воспалительные заболевания органов малого таза» . Семинары по репродуктивной медицине . 32 (1): 43–9. дои : 10.1055/s-0033-1361822 . ПМЦ 4148456 . ПМИД 24390920 .
- ^ Шагана, Дж.А.; Дханрадж, М.; Джайн, Ашиш; Нироса, Т. (01 августа 2018 г.). «Физиологические изменения во время беременности» . Изобретение лекарств сегодня . 10 : 1594–1597.
- ^ Jump up to: а б с д и ж Бьянко А (август 2020 г.). Локвуд С.Дж., Фридман С., Барсс В.А. (ред.). «Адаптация матери к беременности: Желудочно-кишечный тракт» . www.uptodate.com . Проверено 30 ноября 2017 г.
- ^ Jump up to: а б Кларк Д.А., Чапут А., Туттон Д. (март 1986 г.). «Активное подавление реакции хозяина против трансплантата у беременных мышей. VII. Спонтанный аборт аллогенных плодов CBA/J x DBA/2 в матке мышей CBA/J коррелирует с недостаточной активностью не-Т-супрессорных клеток» . Журнал иммунологии . 136 (5): 1668–75. дои : 10.4049/jimmunol.136.5.1668 . ПМИД 2936806 . S2CID 22815679 .
- ^ Даннинг К., ЛеМастерс Г., Левин Л., Бхаттачарья А., Альтерман Т., Лордо К. (декабрь 2003 г.). «Падения у работниц во время беременности: факторы риска, опасности на работе и профессии повышенного риска». Американский журнал промышленной медицины . 44 (6): 664–72. дои : 10.1002/ajim.10318 . ПМИД 14635243 .
- ^ Jump up to: а б с Уитком К.К., Шапиро Л.Дж., Либерман Д.Е. (декабрь 2007 г.). «Нагрузка плода и эволюция поясничного лордоза у двуногих гомининов» (PDF) . Природа . 450 (7172): 1075–8. Бибкод : 2007Natur.450.1075W . дои : 10.1038/nature06342 . ПМИД 18075592 . S2CID 10158 .
- ^ Остгаард ХК, Андерссон ГБ, Карлссон К (май 1991 г.). «Распространенность болей в спине во время беременности». Позвоночник . 16 (5): 549–52. дои : 10.1097/00007632-199105000-00011 . ПМИД 1828912 . S2CID 5546397 .
- ^ Джанг Дж, Сяо К.Т., Сяо-Векслер ET (май 2008 г.). «Баланс (воспринимаемый и фактический) и предпочтительная ширина позиции во время беременности». Клиническая биомеханика . 23 (4): 468–76. doi : 10.1016/j.clinbiomech.2007.11.011 . ПМИД 18187242 .
- ^ МакКрори Дж.Л., Чемберс А.Дж., Дафтари А., Редферн М.С. (август 2010 г.). «Динамическая постуральная стабильность во время беременности». Журнал биомеханики . 43 (12): 2434–9. doi : 10.1016/j.jbiomech.2009.09.058 . ПМИД 20537334 .
- ^ Фоти Т., Дэвидс-младший, Бэгли А. (май 2000 г.). «Биомеханический анализ походки во время беременности». Журнал костной и суставной хирургии. Американский том . 82 (5): 625–32. дои : 10.2106/00004623-200005000-00003 . ПМИД 10819273 . S2CID 23260370 .
- ^ Кэмпбелл Л.А., Клок Р.А. (апрель 2001 г.). «Последствия для беременной пациентки». Американский журнал респираторной медицины и медицины интенсивной терапии . 163 (5): 1051–4. дои : 10.1164/ajrccm.163.5.16353 . ПМИД 11316633 .
- ^ Jump up to: а б Кризи Р.К., Резник Р., Ямс Дж.Д. (2004). Медицина матери и плода: принципы и практика . Филадельфия: Сондерс. стр. 118–119, 1173.

![Уровни эстрогена, прогестерона и 17α-гидроксипрогестерона (17α-OHP) во время беременности у женщин.[1] Пунктирные вертикальные линии разделяют триместры. Определения проводились с помощью радиоиммуноанализа.[1]](http://upload.wikimedia.org/wikipedia/commons/thumb/a/aa/Estrogen_and_progesterone_levels_during_pregnancy_in_women.png/292px-Estrogen_and_progesterone_levels_during_pregnancy_in_women.png)
![Уровни половых гормонов и ГСПГ во время беременности у женщин.[2] Пунктирные вертикальные линии разделяют триместры. Определения проводились с помощью радиоиммуноанализа.[2]](http://upload.wikimedia.org/wikipedia/commons/thumb/8/83/Estrogen%2C_progesterone%2C_testosterone%2C_and_SHBG_levels_during_pregnancy_in_women.png/300px-Estrogen%2C_progesterone%2C_testosterone%2C_and_SHBG_levels_during_pregnancy_in_women.png)