Клебсиелла пневмония
| Клебсиелла пневмония | |
|---|---|
 | |
| K. pneumoniae на МакКонки чашке с агаром | |
| Научная классификация | |
| Домен: | Бактерии |
| Тип: | Псевдомонадота |
| Сорт: | Гаммапротеобактерии |
| Заказ: | Энтеробактерии |
| Семья: | Энтеробактерии |
| Род: | Клебсиелла |
| Разновидность: | К. пневмонии |
| Биномиальное имя | |
| Клебсиелла пневмония (Шрётер, 1886 г.) Тревизан, 1887 г. | |
| Подвиды | |
Klebsiella pneumoniae — грамотрицательная неподвижная, инкапсулированная , лактозу ферментирующая , , факультативно-анаэробная палочковидная бактерия . он выглядит как мукоидный ферментер лактозы На агаре МакКонки .
Хотя он обнаружен в нормальной флоре рта, кожи и кишечника, [1] при аспирации он может вызвать деструктивные изменения в легких человека и животных, особенно в альвеолах, что приводит к образованию кровавой, коричневатой или желтой желеобразной мокроты . клинической практике это наиболее значимый представитель рода Klebsiella Enterobacteriaceae В . K. oxytoca и K. rhinoscleromatis также были обнаружены в клинических образцах человека. В последние годы виды Klebsiella стали важными возбудителями внутрибольничных инфекций.
В природе он встречается в почве, и около 30% штаммов способны фиксировать азот в анаэробных условиях. [2] Поскольку K. pneumoniae является свободноживущим диазотрофом , его система фиксации азота хорошо изучена и представляет интерес для сельского хозяйства, поскольку было продемонстрировано, что K. pneumoniae увеличивает урожайность сельскохозяйственных культур в сельскохозяйственных условиях. [3]
Он тесно связан с K. oxytoca, от которого отличается индол -отрицательностью и способностью расти на мелезитозе , но не на 3-гидроксибутирате .
История
[ редактировать ]Род Klebsiella был назван в честь немецкого микробиолога Эдвина Клебса (1834–1913). [ нужна ссылка ] Она также известна как бацилла Фридлендера в честь Карла Фридлендера , немецкого патолога, который предположил, что эта бактерия является этиологическим фактором пневмонии, наблюдаемой особенно у людей с ослабленным иммунитетом, таких как люди с хроническими заболеваниями или алкоголики.
Внебольничную пневмонию, вызванную Klebsiella pneumoniae, иногда называют пневмонией Фридлендера . [4]
Эпидемиология
[ редактировать ]Болезнь чаще поражает мужчин среднего и старшего возраста, чем женщин с изнурительными заболеваниями. Считается, что у этой популяции пациентов нарушена защита органов дыхания, включая людей с диабетом , алкоголизмом , злокачественными новообразованиями , заболеваниями печени, хроническими обструктивными заболеваниями легких , глюкокортикоидами терапией , почечной недостаточностью и некоторыми профессиональными воздействиями (например, рабочие бумажной фабрики). Многие из этих инфекций получаются, когда человек находится в больнице по какой-либо другой причине ( внутрибольничная инфекция ).
Помимо пневмонии, клебсиелла может также вызывать инфекции мочевыводящих путей, нижних желчевыводящих путей и мест хирургических ран. Спектр клинических заболеваний включает пневмонию, тромбофлебит , инфекцию мочевыводящих путей , холецистит , диарею , инфекцию верхних дыхательных путей, раневую инфекцию, остеомиелит , менингит , бактериемию и сепсис . Для пациентов с инвазивным устройством в организме загрязнение устройства становится риском; устройства для неонатальных палат, оборудование для респираторной поддержки и мочевые катетеры подвергают пациентов повышенному риску. Также применение антибиотиков может быть фактором, повышающим риск внутрибольничного заражения бактериями клебсиеллы . Сепсис и септический шок могут последовать за попаданием бактерий в кровь.
Исследования, проведенные в Королевском колледже в Лондоне, показали, что молекулярная мимикрия между HLA-B27 и двумя поверхностными молекулами клебсиеллы является причиной болезни Бехтерева . [5]
Клебсиелла занимает второе место после кишечной палочки по заболеваемости инфекциями мочевыводящих путей у пожилых людей. [6] Это также условно-патогенный микроорганизм для пациентов с хроническими заболеваниями легких, кишечной патогенностью, атрофией слизистой оболочки носа и риносклеромой . [ нужна ссылка ] новые устойчивые к антибиотикам штаммы K. pneumoniae . Появляются [7]
Клебсиелла пневмония
[ редактировать ]Наиболее частым заболеванием, вызываемым бактериями клебсиеллы вне больницы, является пневмония , обычно в форме бронхопневмонии , а также бронхит . У этих пациентов наблюдается повышенная склонность к развитию абсцессов легких , кавитации, эмпиемы и плевральных спаек . Уровень смертности составляет около 50%, даже при применении противомикробной терапии. [8]
Патофизиология
[ редактировать ]Обычно это связано с аспирацией , и алкоголизм может быть фактором риска, хотя он также часто связан с внутрибольничными мочевыводящих путей инфекциями и ХОБЛ (хронической обструктивной болезнью легких). [9] [10] В патофизиологии Klebsiella pneumoniae защита нейтрофилов миелопероксидазная против K. pneumoniae часто наблюдается окислительная инактивация эластазы . Участвует , а LBP помогает переносить элементы клеточной стенки бактерий в клетки. [11] [12]
Признаки и симптомы
[ редактировать ]У людей с Klebsiella pneumoniae, как правило, наблюдается кашель с характерной мокротой , а также лихорадка, тошнота , тахикардия и рвота . Klebsiella pneumoniae обычно поражает людей с сопутствующими заболеваниями, такими как алкоголизм . [9]
Диагностика
[ редактировать ]Что касается диагностики Klebsiella pneumoniae, можно сделать следующее, чтобы определить, есть ли у человека эта инфекция, с добавлением тестирования на чувствительность для выявления микроорганизмов, устойчивых к лекарственным средствам: [11] [9]
- Культура крови
- Си-Би-Си
- Мокрота (культура)
- Рентгенография (грудной клетки)
- КТ
Уход
[ редактировать ]Лечение Klebsiella pneumoniae проводится антибиотиками, такими как аминогликозиды , пиперциллин, тазобактам и цефалоспорины , выбор зависит от результатов тестирования на чувствительность к антибиотикам , состояния здоровья человека, истории болезни и тяжести заболевания. [10] [13]

Клебсиелла обладает бета-лактамазой, что придает ей устойчивость к ампициллину . Многие штаммы приобрели бета-лактамазы расширенного спектра действия с дополнительной устойчивостью к карбенициллину , амоксициллину и цефтазидиму. Бактерии остаются чувствительными к аминогликозидам и некоторым цефалоспоринам различной степени ингибирования бета-лактамаз клавулановой кислотой , также сообщалось о . Инфекции, вызванные грамотрицательными патогенами с множественной лекарственной устойчивостью в отделениях интенсивной терапии, вызвали повторное появление колистина . штаммы K. pneumoniae, устойчивые к колистину. Однако в отделениях интенсивной терапии были зарегистрированы [11] [14] [15] [16] штаммы K. pneumoniae с геном под названием металло-бета-лактамаза Нью-Дели ( NDM-1 ), который обеспечивает устойчивость даже к внутривенному антибиотику карбапенему были обнаружены В 2009 году в Индии и Пакистане . Случаи клебсиеллы на Тайване показали аномальную токсичность, вызывающую абсцессы печени у людей с сахарным диабетом (СД); Лечение состоит из цефалоспоринов третьего поколения . [ нужна медицинская ссылка ]
Гипервирулентная клебсиеллезная пневмония
[ редактировать ]Гипервирулентный (hvKp) — сравнительно недавний вариант K. pneumoniae , который значительно более вирулентен, чем классический K. pneumoniae (cKp). В то время как cKp является условно-патогенным патогеном, ответственным за внутрибольничные инфекции, которые обычно поражают пациентов с ослабленным иммунитетом, hvKp представляет собой клиническую проблему, поскольку он также вызывает заболевание у здоровых людей и может инфицировать практически любой участок тела. Генетические признаки, которые приводят к этому патотипу, включены в большую плазмиду вирулентности и, возможно, в дополнительные конъюгативные элементы. [17]
Было описано, что эти недавно идентифицированные штаммы, помимо других факторов, сверхпродуцируют компоненты капсулы и сидерофоры для усвоения железа. [18] Хотя первоначальные исследования показали, что hvKp довольно восприимчив к лечению антибиотиками, недавно было показано, что такие штаммы могут приобретать плазмиды устойчивости и становиться мультирезистентными к различным антибиотикам. [18] [19] [20]
Зародился он из Азии , имея высокий уровень смертности среди населения. Он часто распространяется на центральную нервную систему и глаза , вызывая эндофтальмит , непеченочные абсцессы, пневмонию , некротический фасциит и менингит . Одной из визуальных особенностей этих штаммов является гипермуковискозный фенотип, и для диагностики можно использовать струнный тест. [21] Дальнейшие обследования и лечение проводятся в индивидуальном порядке, поскольку международных рекомендаций на данный момент не существует. [22]
Передача инфекции
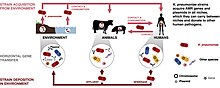
[ редактировать ]Чтобы заразиться K. pneumoniae , человек должен подвергнуться воздействию бактерий . Другими словами, K. pneumoniae должен попасть в дыхательные пути, чтобы вызвать пневмонию, или в кровь, чтобы вызвать инфекцию кровотока.В медицинских учреждениях бактерии K. pneumoniae могут передаваться при личном контакте (например, через зараженные руки медицинского персонала или других людей от пациента к пациенту) или, реже, при загрязнении окружающей среды; Роль передачи вируса непосредственно из окружающей среды пациентам противоречива и требует дальнейшего изучения. [23] Однако бактерии не распространяются по воздуху.Пациенты в медицинских учреждениях также могут подвергнуться воздействию K. pneumoniae , когда они подключены к аппаратам искусственной вентиляции легких , имеют внутривенные катетеры или раны. Эти медицинские инструменты и условия могут позволить K. pneumoniae проникнуть в организм и вызвать инфекцию. [24]
Устойчивые штаммы
[ редактировать ]
Клебсиеллы часто устойчивы к нескольким антибиотикам. Имеющиеся данные указывают на то, что плазмиды являются основным источником генов устойчивости. [25] Виды клебсиелл , способные продуцировать бета-лактамазы расширенного спектра действия ( ESBL ), устойчивы практически ко всем бета-лактамным антибиотикам, за исключением карбапенемов. Другие частые мишени резистентности включают аминогликозиды , фторхинолоны , тетрациклины , хлорамфеникол и триметоприм/сульфаметоксазол . [26]

Инфицирование энтеробактериями, устойчивыми к карбапенемам (CRE), или энтеробактериями, продуцирующими карбапенемазы, становится важной проблемой в медицинских учреждениях. [28] [29] Одним из многих CRE является устойчивая к карбапенемам Klebsiella pneumoniae (CRKP). За последние 10 лет во всем мире наблюдался прогрессивный рост заболеваемости CRKP; однако этот новый нозокомиальный патоген, вероятно, наиболее известен благодаря вспышке в Израиле, которая началась примерно в 2006 году в системе здравоохранения этой страны. [30] В США он был впервые описан в Северной Каролине в 1996 году; [31] с тех пор CRKP был выявлен в 41 штате; [32] и регулярно выявляется в некоторых больницах Нью-Йорка и Нью-Джерси. В настоящее время это наиболее распространенный вид CRE, встречающийся на территории Соединенных Штатов.
CRKP устойчив почти ко всем доступным противомикробным препаратам, а инфекции CRKP вызывают высокие показатели заболеваемости и смертности, особенно среди лиц с длительной госпитализацией и лиц, находящихся в критическом состоянии и подвергающихся воздействию инвазивных устройств (например, аппаратов искусственной вентиляции легких или центральных венозных катетеров). Вызывает беспокойство то, что карбапенем часто используется в качестве препарата последней инстанции при борьбе с устойчивыми бактериальными штаммами. Новые небольшие мутации могут привести к инфекциям, в отношении которых медицинские работники практически ничего не могут сделать для лечения пациентов с резистентными микроорганизмами.
Ряд механизмов вызывает устойчивость Enterobacteriaceae к карбапенемам. ampC К ним относятся гиперпродукция бета-лактамазы с мутацией порина на внешней мембране, бета-лактамазы расширенного спектра CTX-M с мутацией порина или оттоком лекарственного средства и продукция карбапенемазы. Наиболее важным механизмом устойчивости CRKP является продукция фермента карбапенемазы, blak pc. Ген, кодирующий фермент blak pc, находится на подвижном участке генетического материала ( транспозон ; конкретный транспозон, участвующий в этом процессе, называется Tn4401), что увеличивает риск распространения инфекции. CRE может быть трудно обнаружить, поскольку некоторые штаммы, содержащие blak pc, имеют минимальные ингибирующие концентрации повышенные , но все же находятся в пределах чувствительности к карбапенемам. Поскольку эти штаммы чувствительны к карбапенемам, они не идентифицируются как потенциальные клинические риски или риски инфекционного контроля с использованием стандартных руководств по тестированию на чувствительность. Пациенты с нераспознанной колонизацией CRKP были резервуарами передачи инфекции во время нозокомиальных вспышек. [33]
Масштабы и распространенность CRKP в окружающей среде в настоящее время неизвестны. Уровень смертности также неизвестен, но наблюдалось, что он достигает 44%. [34] Центры по контролю и профилактике заболеваний выпустили руководство по агрессивному инфекционному контролю для борьбы с CRKP:
- Всем пациентам, колонизированным или инфицированным энтеробактериями, продуцирующими карбапенемазы, соблюдать меры предосторожности при контакте. В учреждениях неотложной помощи необходимо разработать протокол в сочетании с руководящими принципами Института клинических и лабораторных стандартов для выявления нечувствительности и продукции карбапенемазы у Enterobacteriaceae, в частности Klebsiella spp. и Escherichia coli и немедленно оповестить сотрудников эпидемиологического отдела и службы инфекционного контроля в случае выявления. Все учреждения неотложной помощи должны проверить микробиологические записи за предыдущие 6–12 месяцев, чтобы убедиться в отсутствии ранее невыявленных случаев CRE. Если они выявляют ранее невыявленные случаи, необходимо провести точечное обследование распространенности (один раунд активного культурального наблюдения) в отделениях с пациентами высокого риска (например, в отделениях интенсивной терапии, отделениях, где были выявлены предыдущие случаи, и отделениях, где много пациентов находятся в группе высокого риска). подвергшихся воздействию противомикробных препаратов широкого спектра действия) необходим для выявления дополнительных пациентов, колонизированных резистентными к карбапенемам или продуцирующими карбапенемазы. Клебсиелла виды. и кишечная палочка . При выявлении случая CRE, связанного с больницей, учреждениям следует провести раунд активного эпиднадзорного тестирования пациентов, имеющих эпидемиологическую связь со случаем CRE (например, пациентов в том же отделении или пациентов, находящихся на лечении в одном и том же медицинском учреждении). персонал). [35]
В 2019 году во всем мире зарегистрировано 192 530 случаев смерти, вызванных резистентными штаммами Klebsiella pneumoniae . [36]
| 3GC | 4GC | Аминогликозиды | Амино-пенициллин | Антипсевдомонадный | БЛ-БЕ | Карбапенемы | Фторхинолоны | Макролид | МЛУ и ШЛУ | Метициллин | Моно ИНХ | Моно REF | Пенициллин | ТМП-SMX | Ванкомицин | Общий | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Ацинетобактер Бауманни | 6,860 | 3,280 | 10,400 | 13,300 | 811 | 57,700 | 40,000 | 132,351 | |||||||||
| Цитробактерии виды | 1,840 | 1,340 | 411 | 2,170 | 2,300 | 2,510 | 10,571 | ||||||||||
| Энтеробактерии | 5320 | 3070 | 9550 | 15,300 | 7,800 | 4,650 | 45,690 | ||||||||||
| Энтерококк фекалис | 26,800 | 3,420 | 30,220 | ||||||||||||||
| Энтерококк фаэциум | 37,200 | 14,300 | 51,500 | ||||||||||||||
| Другие энтерококки | 12,200 | 2,200 | 14,400 | ||||||||||||||
| кишечная палочка | 59,900 | 11,700 | 10,500 | 21,300 | 29,500 | 56,000 | 30,200 | 219,100 | |||||||||
| Стрептококк группы А | 3,630 | 3,630 | |||||||||||||||
| Стрептококк группы В | 11,500 | 13,500 | 799 | 25,799 | |||||||||||||
| Гемофильная инфекция | 2,470 | 4,290 | 6,760 | ||||||||||||||
| Клебсиелла пневмония | 50,100 | 26,300 | 7,930 | 55,700 | 29,000 | 23,500 | 192,530 | ||||||||||
| виды Морганеллы | 168 | 154 | 427 | 749 | |||||||||||||
| Микобактерия туберкулеза | 69,810 | 11,600 | 3,350 | 84,760 | |||||||||||||
| Протеус | 4,730 | 887 | 1,330 | 2,970 | 1,620 | 11,537 | |||||||||||
| синегнойная палочка | 10,400 | 4,370 | 3,010 | 10,300 | 38,100 | 18,300 | 84,480 | ||||||||||
| С-паратифы | 4,040 | 64 | 4,104 | ||||||||||||||
| С. Тиф | 17,200 | 6,460 | 23,660 | ||||||||||||||
| Нетифоидная сальмонелла | 5,620 | 5,620 | |||||||||||||||
| Виды Серратии | 1,100 | 2,610 | 953 | 2,450 | 1,080 | 8,193 | |||||||||||
| виды Шигеллы | 5,990 | 5,990 | |||||||||||||||
| Золотистый стафилококк | 2,480 | 15,900 | 19,600 | 121,000 | 18,700 | 3,120 | 180,800 | ||||||||||
| Стрептококковая пневмония | 3,330 | 2,040 | 41,900 | 11,200 | 12,500 | 12,400 | 38,700 | 122,070 | |||||||||
| Общий | 140,898 | 17,074 | 56,731 | 16,120 | 37,800 | 32,081 | 242,950 | 305,737 | 49,230 | 76,334 | 121,000 | 11,600 | 3,350 | 12,199 | 117,370 | 23,040 | 1,264,514 |
Локальные вспышки
[ редактировать ]Израиль 2007-2008 гг . Общенациональная вспышка CRE в Израиле достигла своего пика в марте 2007 г. и составила 55,5 случаев на 100 000 койко-дней, что потребовало разработки общенационального плана лечения. Вмешательство повлекло за собой физическое разделение всех носителей CRE и назначение целевой группы для наблюдения за эффективностью изоляции путем тщательного наблюдения за больницами и вмешательства при необходимости. После плана лечения (измерения проводились в мае 2008 г.) количество случаев на 100 000 койко-дней снизилось до 11,7. План оказался эффективным благодаря строгому соблюдению больничными правилами, согласно которым каждая больница должна была вести подробную документацию по всем носителям CRE. Фактически, при каждом увеличении соблюдения режима лечения на 10% частота случаев на 100 000 койко-дней снижалась на 0,6. Поэтому сдерживание в общенациональном масштабе требует общенационального вмешательства. [37]
Невада 2016 . В середине августа 2016 года житель округа Уошо был госпитализирован в Рино из-за инфекции CRE (в частности, Klebsiella pneumoniae ). В начале сентября того же года у нее развился септический шок, и она умерла. При тестировании CDC изолят от пациента оказался устойчивым ко всем 26 антибиотикам, доступным в США, включая препарат последней инстанции колистин . [38] Предполагается, что она могла заразиться микробом во время двухлетней госпитализации в Индии из-за перелома правой бедренной кости и последующих инфекций бедренной кости и тазобедренного сустава. [39] [40] [41]
Перенос гена устойчивости к противомикробным препаратам
[ редактировать ]Klebsiella pneumoniae несет большое количество генов устойчивости к противомикробным препаратам (гены AMR). Эти гены передаются через плазмиды от и к другим патогенам человека. Одним из патогенов человека, который обычно приобретает гены УПП от Klebsiella pneumoniae, является сальмонелла . [ нужна ссылка ] Это может помочь в лечении инфекций сальмонеллы благодаря знаниям о возможной устойчивости к антибиотикам. [ нужна ссылка ]
Большинство генов AMR у Klebsiella pneumoniae передаются плазмидами. Примером ниши может служить почва, которую часто считают горячей точкой для переноса генов. [ нужна ссылка ]
| Всего генов AMR на вид | Средние плазмиды | |
|---|---|---|
| Ацинетобактер Бауманни | 278 | 1.5 |
| синегнойная палочка | 263 | 0 |
| Клебсиелла пневмония | 410 | 2.5 |
| Энтеробактер клоаки | 277 | 2.2 |
| кишечная палочка | 204 | 1 |
В таблице показано количество генов и плазмид AMR (на штамм или подвид) по сравнению с другими распространенными видами бактерий. [42]
Профилактика
[ редактировать ]Чтобы предотвратить распространение инфекции клебсиеллы между пациентами, медицинский персонал должен соблюдать особые меры инфекционного контроля. [24] что может включать строгое соблюдение гигиены рук (предпочтительно использование протирочного средства для рук на спиртовой основе (60–90%) или воды с мылом, если руки заметно загрязнены. Протирочные средства для рук на спиртовой основе эффективны против этих грамотрицательных бацилл) [43] и надевать халаты и перчатки при входе в помещения, где клебсиеллой содержатся пациенты с заболеваниями, связанными с . Медицинские учреждения также должны соблюдать строгие процедуры очистки, чтобы предотвратить распространение клебсиеллы . [24]
Чтобы предотвратить распространение инфекций, пациентам также следует очень часто мыть руки, в том числе:
- Перед приготовлением или употреблением пищи
- Прежде чем прикасаться к глазам, носу или рту
- До и после смены повязок или повязок
- После посещения туалета
- После сморкания, кашля или чихания
- После прикосновения к больничным поверхностям, таким как перила кроватей, прикроватные тумбочки, дверные ручки, пульты дистанционного управления или телефон. [24]
Уход
[ редактировать ]K. pneumoniae можно лечить антибиотиками, если инфекция не устойчива к лекарствам . Инфекции, вызванные K. pneumoniae, трудно лечить, поскольку против них действует меньше антибиотиков. В таких случаях микробиологическая лаборатория должна провести анализы, чтобы определить, какие антибиотики будут лечить инфекцию. [24] Более конкретные методы лечения клебсиеллы пневмонии приведены в разделе выше. При инфекциях мочевыводящих путей, с множественной лекарственной устойчивостью вызванных видами Klebsiella комбинированная терапия амикацином и меропенемом . , предложена [44]
Исследовать
[ редактировать ]устойчивые к лекарствам, Множественные штаммы K. pneumoniae, были убиты in vivo при внутрибрюшинном, внутривенном или интраназальном введении фагов в ходе лабораторных испытаний. [45] Устойчивость к фагам, вероятно, не будет столь же опасной, как к антибиотикам, поскольку новые инфекционные фаги, вероятно, будут доступны в резервуарах окружающей среды. Фаготерапию можно использовать в сочетании с антибиотиками, чтобы дополнить их действие, а не полностью заменить его. [46]
Разработка вакцины
[ редактировать ]Ожидается, что новые источники данных, описывающие глобальное бремя K. pneumoniae и лекарственно-устойчивых форм, придадут импульс разработке профилактических вакцин. [47] Недавнее исследование IHME 2022 года показало, что в 2019 году K. pneumoniae стал причиной 790 000 смертей [571 000–1 060 000] во всех возрастных группах при 11 инфекционных синдромах. Важно отметить, что в странах Африки к югу от Сахары K. pneumoniae стала причиной 124 000 [89 000–167 000] неонатальных смертей из-за инфекций кровотока. На основании этих и других данных недавно разработанная профилактическая вакцина в идеале могла бы быть разработана для предотвращения инвазивной болезни K. pneumoniae как у уязвимых лиц, так и в качестве материнской вакцины для предотвращения неонатального сепсиса, и были опубликованы оценки глобального спроса. [48] По состоянию на июнь 2023 года одна программа клинических разработок вакцины против K. pneumoniae [Kleb4V/GSK4429016A] находилась в исследовании фазы 1/2 на здоровых взрослых в возрасте 18–70 лет (n = 166) [идентификатор клинических испытаний: NCT04959344]. Вакцина представляет собой конъюгат на основе О-антигена, в котором конкретные О-антигены в вакцине остаются нераскрытыми [Майкл Коварик, LimmaTech Biologics, Всемирный конгресс вакцин ЕС, 2022], хотя лишь ограниченное число О-серотипов может отвечать за высокую долю клинические изоляты. [49] Недавнее обновление конвейера корпоративных исследований и разработок GSK за первый квартал 2024 года показало, что Kleb4V/GSK4429016A был удален. Статус программы сейчас подлежит проверке.
Ссылки
[ редактировать ]- ^ Райан К.Дж., Рэй К.Г., ред. (2004). Медицинская микробиология Шерриса (4-е изд.). МакГроу Хилл . ISBN 978-0-8385-8529-0 .
- ^ Постгейт Дж (1998). Азотфиксация (3-е изд.). Издательство Кембриджского университета . ISBN 978-0-521-64047-3 .
- ^ Риггс П.Дж., Челиус М.К., Инигес А.Л., Кэпплер С.М., Триплетт Э.В. (2001). «Повышение урожайности кукурузы за счет инокуляции диазотрофными бактериями». Австралийский журнал физиологии растений . 29 (8): 829–836. дои : 10.1071/PP01045 .
- ^ Зандер Д.С., Фарвер К.Ф. (2016). Легочная патология: Том «Основы серии диагностических патологий» . Elsevier Науки о здоровье. п. 169. ИСБН 978-0-323-46119-1 . Проверено 14 января 2017 г.
- ^ Рашид Т., Эбрингер А. (июнь 2007 г.). «Анкилозирующий спондилит связан с клебсиеллой — доказательства». Клиническая ревматология . 26 (6): 858–864. дои : 10.1007/s10067-006-0488-7 . ПМИД 17186116 . S2CID 43456525 .
- ^ «Инфекция женских мочевыводящих путей» (PDF) . ООО «Медицинские диагностические лаборатории» . Архивировано из оригинала (PDF) 15 октября 2020 г. Проверено 6 мая 2020 г.
- ^ Групман Дж (11 августа 2008 г.). «Супербаги» . Житель Нью-Йорка . Проверено 7 июля 2013 г.
Новое поколение резистентных инфекций практически невозможно вылечить.
- ^ Сетиаван А., Видодо А.Д., Эндрасвари П.Д. (декабрь 2022 г.). «Сравнение ципрофлоксацина, котримоксазола и доксициклина на Klebsiella pneumoniae : анализ кривой времени-убийства» . Анналы медицины и хирургии . 84 : 104841. дои : 10.1016/j.amsu.2022.104841 . ПМЦ 9758284 . ПМИД 36536710 .
- ^ Перейти обратно: а б с «Симптомы аспирационной пневмонии. Лечение и информация | Пациент» . Пациент . Проверено 13 января 2017 г.
- ^ Перейти обратно: а б «Вид клебсиеллы – GOV.UK» . www.gov.uk. Проверено 13 января 2017 г.
- ^ Перейти обратно: а б с Инфекции клебсиеллы в электронной медицине
- ^ Ли Б, Чжао Ю, Лю С, Чэнь З, Чжоу Д (2014). «Молекулярный патогенез Klebsiella pneumoniae». Будущая микробиология . 9 (9): 1071–1081. дои : 10.2217/fmb.14.48 . ПМИД 25340836 .
- ^ Уилсон В.К., Гранде К.М., Хойт Д.Б. (2007). Реанимационная помощь при травмах . Нью-Йорк: Информа Здравоохранение. п. 444. ИСБН 978-1-4200-1684-0 . Проверено 13 января 2017 г.
- ^ Санчес Г.В., Мастер Р.Н., Кларк Р.Б., Фьяз М., Дуввури П., Экта Г., Бордон Дж. (январь 2013 г.). «Устойчивость Klebsiella pneumoniae к противомикробным препаратам, США, 1998-2010 гг.» . Новые инфекционные заболевания . 19 (1): 133–136. дои : 10.3201/eid1901.120310 . ПМЦ 3557979 . ПМИД 23260464 .
- ^ Антониаду А., Контопиду Ф., Пулаку Г., Корацанис Е., Галани И., Пападомичелакис Е. и др. (апрель 2007 г.). «Устойчивые к колистину изоляты Klebsiella pneumoniae, возникающие у пациентов отделений интенсивной терапии: первое сообщение о мультиклональном кластере» . Журнал антимикробной химиотерапии . 59 (4): 786–790. дои : 10.1093/jac/dkl562 . ПМИД 17307769 .
- ^ «Klebsiella pneumoniae в учреждениях здравоохранения» . Центры по контролю и профилактике заболеваний . Проверено 13 января 2017 г.
- ^ Руссо Т.А., Марр К.М. (июнь 2019 г.). «Гипервирулентная клебсиелла пневмония» . Обзоры клинической микробиологии . 32 (3). дои : 10.1128/cmr.00001-19 . ПМК 6589860 . ПМИД 31092506 .
- ^ Перейти обратно: а б Чжу Дж, Ван Т, Чен Л, Ду Х (2021). «Факторы вирулентности гипервирулентной Klebsiella pneumoniae » . Границы микробиологии . 12 : 642484. doi : 10.3389/fmicb.2021.642484 . ПМК 8060575 . ПМИД 33897652 .
- ^ Тан М, Конг X, Хао Дж, Лю Дж (2020). «Эпидемиологическая характеристика и механизмы формирования мультирезистентных гипервирулентных Klebsiella pneumoniae » . Границы микробиологии . 11 . дои : 10.3389/fmicb.2020.581543 . ПМЦ 7714786 . ПМИД 33329444 . 581543.
- ^ Лю С, Ду П, Сяо Н, Цзи Ф, Руссо Т.А., Го Дж (2020). «Гипервирулентная Klebsiella pneumoniae становится все более распространенным патотипом K. pneumoniae, ответственным за внутрибольничные и внутрибольничные инфекции в Пекине, Китай» . Вирулентность . 11 (1): 1215–1224. дои : 10.1080/21505594.2020.1809322 . ПМК 7549996 . ПМИД 32921250 .
- ^ Хагия Х, Ватанабэ Н, Маки М, Мурасе Т, Оцука Ф (октябрь 2014 г.). «Клиническая полезность струнного теста как метода скрининга фенотипа гипермуковвязкости Klebsiella pneumoniae » . Неотложная медицина и хирургия . 1 (4): 245–246. дои : 10.1002/ams2.40 . ПМЦ 5997228 . ПМИД 29930857 .
- ^ Руссо Т.А., Марр К.М. (июнь 2019 г.). «Гипервирулентная клебсиелла пневмония» . Обзоры клинической микробиологии . 32 (3). дои : 10.1128/CMR.00001-19 . ПМК 6589860 . ПМИД 31092506 .
- ^ «Инфекция Enterobacteriaceae (CRE), устойчивая к карбапенемам: часто задаваемые вопросы для клиницистов» . Cdc.gov . Проверено 25 октября 2017 г.
- ^ Перейти обратно: а б с д и «Руководство по мерам предосторожности при изоляции: предотвращение передачи инфекционных агентов в медицинских учреждениях, 2007 г.» . Центры по контролю и профилактике заболеваний. 19 февраля 2021 г.
 В данную статью включен текст из этого источника, находящегося в свободном доступе .
В данную статью включен текст из этого источника, находящегося в свободном доступе . - ^ Хадсон К.М., Бент З.В., Мигер Р.Дж., Уильямс К.П. (6 июня 2014 г.). «Детерминанты резистентности и мобильные генетические элементы штамма Klebsiella pneumoniae, кодирующего NDM-1» . ПЛОС ОДИН . 9 (6): e99209. Бибкод : 2014PLoSO...999209H . дои : 10.1371/journal.pone.0099209 . ПМК 4048246 . ПМИД 24905728 .
- ^ Натисуван С., Берджесс Д.С., Льюис Дж.С. (август 2001 г.). «Бета-лактамазы расширенного спектра действия: эпидемиология, выявление и лечение». Фармакотерапия . 21 (8): 920–928. дои : 10.1592/phco.21.11.920.34529 . ПМИД 11718498 . S2CID 73938823 .
- ^ «Супербактерия в Нью-Дели: в Тоскане число случаев возросло до 147» (на итальянском языке). Тирренское море . 13 декабря 2019 года . Проверено 14 декабря 2019 г.
- ^ Лимбаго Б.М., Рашид Дж.К., Андерсон К.Ф., Чжу В., Китчел Б., Ватц Н. и др. (декабрь 2011 г.). «Klebsiella pneumoniae, продуцирующая ИМФ и устойчивая к карбапенемам, в США» . Журнал клинической микробиологии . 49 (12): 4239–4245. дои : 10.1128/JCM.05297-11 . ПМК 3233008 . ПМИД 21998425 .
- ^ Гейт Д.М., Мохамед З.К., Фарахат М.Г., Абулкасем Шахин В., Мохамед Х.О. (март 2019 г.). «Колонизация кишечной микробиоты энтеробактериями, продуцирующими карбапенемазы, в педиатрических отделениях интенсивной терапии в Каире, Египет» . Арабский журнал гастроэнтерологии . 20 (1): 19–22. дои : 10.1016/j.ajg.2019.01.002 . ПМИД 30733176 . S2CID 73444389 .
- ^ Берри С. (4 апреля 2007 г.). «Вспышка Klebsiella pneumoniae, устойчивой к карбапенемам, в израильской больнице» . Медскейп . Медицинские новости. ВебМД . Проверено 7 июля 2013 г.
- ^ Йигит Х., Куинэн А.М., Андерсон Г.Дж., Доменек-Санчес А., Биддл Дж.В., Стюард К.Д. и др. (апрель 2001 г.). «Новая бета-лактамаза, гидролизующая карбапенемы, KPC-1, из устойчивого к карбапенемам штамма Klebsiella pneumoniae» . Антимикробные средства и химиотерапия . 45 (4): 1151–1161. doi : 10.1128/AAC.45.4.1151-1161.2001 . ПМК 90438 .
- ^ Вастаг Б (22 августа 2012 г.). « В прошлом году «Супербактерия» преследовала больницу НИЗ, убив шесть человек» . Вашингтон Пост . Архивировано из оригинала 23 декабря 2012 г. Проверено 7 июля 2013 г.
- ^ «Агентство общественного здравоохранения Канады (PHAC) – Agence de la sante publique du Canada (ASPC)» . Фак-aspc.gc.ca . 24 сентября 2004 г. Проверено 25 октября 2017 г.
- ^ Швабер М.Дж., Кларфельд-Лиджи С., Навон-Венеция С., Шварц Д., Ливитт А., Кармели Ю. (март 2008 г.). «Прогностические факторы заражения Klebsiella pneumoniae, устойчивыми к карбапенемам, среди госпитализированных взрослых и влияние заражения на смертность» . Антимикробные средства и химиотерапия . 52 (3): 1028–1033. дои : 10.1128/AAC.01020-07 . ПМЦ 2258527 . ПМИД 18086836 .
- ^ Центры по профилактике заболеваний (CDC) (март 2009 г.). «Руководство по контролю инфекций, вызванных энтеробактериями, устойчивыми к карбапенемам или продуцирующими карбапенемазы, в учреждениях неотложной помощи» . ММВР. Еженедельный отчет о заболеваемости и смертности . 58 (10): 256–260. ПМИД 19300408 .
- ^ Перейти обратно: а б Мюррей, Кристофер Дж. Л.; и др. (12 февраля 2022 г.). «Глобальное бремя бактериальной устойчивости к противомикробным препаратам в 2019 году: систематический анализ» . Ланцет . 399 (10325): 629–655. дои : 10.1016/S0140-6736(21)02724-0 . ПМЦ 8841637 . ПМИД 35065702 . Проверено 23 декабря 2023 г.
- ^ Швабер М.Ю., Лев Б., Израэль А., Солтер Е., Смоллан Г., Рубинович Б. и др. (апрель 2011 г.). «Сдерживание общенациональной вспышки Klebsiella pneumoniae, устойчивой к карбапенемам, в израильских больницах посредством вмешательства, осуществляемого на национальном уровне» . Клинические инфекционные болезни . 52 (7): 848–855. дои : 10.1093/cid/cir025 . ПМИД 21317398 .
- ^ Галлахер Дж. (13 января 2017 г.). «Ошибка, устойчивая ко всем антибиотикам, убивает женщину» . Новости Би-би-си . Проверено 16 января 2017 г.
- ^ «Женщина из Невады умирает от супербактерий, устойчивых ко всем доступным в США антибиотикам» . СТАТ . 12 января 2017 года . Проверено 13 января 2017 г.
- ^ Беллуз Дж. «Женщина умерла от супербактерии, которая перехитрила все 26 антибиотиков США» . Вокс . Проверено 13 января 2017 г.
- ^ «Супербактерия убила женщину из Невады» . Yahoo! Новости . Проверено 13 января 2017 г.
- ^ Перейти обратно: а б .Уайрес, Келли Л.; Холт, Кэтрин Э (01 октября 2018 г.). «Klebsiella pneumoniae как ключевой переносчик генов лекарственной устойчивости из окружающей среды в клинически важные бактерии» . Современное мнение в микробиологии . Противомикробные препараты * Микробная системная биология. 45 : 131–139. дои : 10.1016/j.mib.2018.04.004 . ISSN 1369-5274 . ПМИД 29723841 .
- ^ «Руководство: Меры профилактики и контроля инфекций для медицинских работников во всех медицинских учреждениях» (PDF) . Фак-aspc.gc.ca . Проверено 25 октября 2017 г.
- ^ Ясин Ф., Асад С., Талпур А.С., Захид М., Малик С.А. (июль 2017 г.). «Комбинированная терапия инфекции мочевыводящих путей с множественной лекарственной устойчивостью Klebsiella Pneumoniae» . Куреус . 9 (7): e1503. дои : 10.7759/cureus.1503 . ПМК 5608481 . ПМИД 28948123 .
- ^ Боговазова Г.Г., Ворошилова Н.Н., Бондаренко В.М. (апрель 1991 г.). «[Эффективность бактериофага Klebsiella pneumoniae в терапии экспериментальной инфекции Klebsiella]». Журнал Микробиологии, Эпидемиологии и Иммунобиологии (4): 5–8. ПМИД 1882608 .
- ^ Чанишвили Н, изд. (2012). Обзор литературы по практическому применению исследований бактериофагов . Хауппож, Нью-Йорк: Nova Science . ISBN 978-1-62100-851-4 .
- ^ Институт показателей и оценки здоровья. Глобальные исследования устойчивости к противомикробным препаратам, Вашингтонский университет. 2022. Доступ: https://vizhub.healthdata.org/microbe/?settings=eyIxIjoiYW1yIiwiMiI6ImJhciIsIjMiOiJhbXIiLCI0IjoyMiwiNSI6MSwiNiI6MSwiNyI6MSwiOCI6MSwiOSI6MSwiMTIiOjEsIjEzIjoxLCIxNCI6MSwiM . TUiOjEsIjE2IjoyLCIxNyI6MywiMTgiOjIwMTksIjE5IjpmYWxzZSwiMjAiOnRydWUsIjIyIjoxfQ==
- ^ Аналитика вакцинного журнала. MarketVIEW: Вакцины против Klebsiella pneumoniae. https://www.vaczine-analytics.com/products-marketviewVAMV087_klebsiella_pneumoniae_vaccines.asp
- ^ Траутманн М и др. Сероэпидемиология О-антигена клинических изолятов клебсиеллы и ее значение для иммунопрофилактики инфекций, вызванных клебсиеллой. Вакцина. 22(7), 818–21 (2004)
Внешние ссылки
[ редактировать ]- Страница виртуального музея бактерий, посвященная K. pneumoniae. Архивировано 11 февраля 2017 г. на Wayback Machine.
- Каковы осложнения пневмонии? (health-cares.net)
- Инфекция клебсиеллы (emedicine.com)
- Проекты генома клебсиеллы из онлайн-базы данных Genomes
- Klebsiella pneumoniae-ассоциированный остеомиелит позвоночника после лапароскопической холецистэктомии
- Типовой штамм Klebsiella pneumoniae в Bac Dive – база метаданных по бактериальному разнообразию