Мигрирующая эритема
Мигрирующая эритема или хроническая мигрирующая эритема представляет собой расширяющуюся сыпь , часто наблюдаемую на ранней стадии болезни Лайма , а также может (но реже) быть вызвана сыпной болезнью, связанной с южными клещами (STARI). [1] [2] Он может появиться от одного дня до одного месяца после укуса клеща . Эта сыпь не является аллергической реакцией на укус, а представляет собой настоящую кожную инфекцию, вызванную одним из видов бактерий Лайма из рода Borrelia . Название сыпи происходит от неолатинского слова «мигрирующее покраснение».
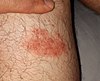
- Мигрирующая эритема ( «мигрирующее покраснение» ) может не иметь определенной картины, как в случае с сыпью Лайма на шее у женщины. [6] Сыпь, вызванная причинами, не связанными с болезнью Лайма, может выглядеть аналогично. [3] [7]
болезнь Лайма
[ редактировать ]«Мигрирующая эритема — единственное проявление болезни Лайма в Соединенных Штатах, которое достаточно характерно для того, чтобы можно было поставить клинический диагноз при отсутствии лабораторного подтверждения». [8] [9] Часто, но не всегда, упоминания о целевом поражении (поражение «яблочко») говорят о мигрирующей эритеме. Однако внешний вид мигрирующей эритемы может значительно различаться: хотя некоторые из них выглядят как яблочко, в США большинство из них имеют равномерно красный или синеватый цвет, без центрального или кольцевого просветления. [10] [5] [11] У меньшинства пациентов никогда не бывает сыпи. Поскольку болезнь Лайма может в течение нескольких недель вызвать долгосрочные неврологические осложнения, людям с сыпью и недавним активным отдыхом на свежем воздухе, где распространен болезнь Лайма, следует обратиться к врачу для диагностики. [11]
Презентация
[ редактировать ]Первоначальным признаком примерно 80% инфекций Лайма является мигрирующая эритема (МЭ) сыпь в месте укуса клеща, часто возле складок кожи, например, в подмышках , паху или задней части колена , на туловище , под лямками одежды. , или в волосах, ушах или шее детей. [3] [10] Большинство заразившихся людей не помнят, что видели клеща или укус. ЭМ-сыпь обычно появляется через одну или две недели (диапазон 3–32 дней) после укуса. Наиболее отличительными особенностями ЭМ сыпи являются скорость и степень ее расширения соответственно 2–3 см в сутки и до диаметра 5–70 см (50% достигают более 16 см). [3] [10] [4] Сыпь обычно круглая или овальная, красная или синеватая, с приподнятым или более темным центром. [10] [5] Примерно в 79% случаев в Европе и только в 19% случаев в эндемичных районах США сыпь постепенно исчезает от центра к краям, возможно, образуя рисунок «бычий глаз». [4] [5] Сыпь может казаться теплой, но обычно не вызывает зуда, редко бывает болезненной или болезненной, и при отсутствии лечения на ее разрешение уходит до четырех недель. [10] [12] [13]

ЭМ-сыпь часто сопровождается симптомами вирусоподобного заболевания, включая усталость, головную боль, боли в теле, лихорадку и озноб, но обычно не сопровождается тошнотой или проблемами верхних дыхательных путей. Эти симптомы могут также появляться без сыпи или сохраняться после исчезновения сыпи. Лайм может прогрессировать до более поздних стадий без этих симптомов или сыпи. [10]
Человек с бессимптомной ЭМ-сыпью может легко упустить ее значение. Однако, если первоначальную ЭМ-сыпь не лечить, инфекция может распространиться через лимфатическую систему или кровь. В течение нескольких дней или недель на других участках могут появиться дополнительные ЭМ-сыпи, обычно меньшего размера, или инфекция может вызвать более серьезные осложнения со стороны нервной системы, сердца или суставов. [3] [10]
Сыпь, связанная с южной клещевой болезнью
[ редактировать ]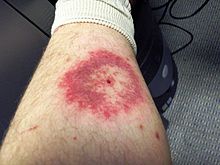
Сыпь, вызванная южной клещевой болезнью (STARI), вызывает аналогичную сыпь, хотя она развивается быстрее и имеет меньшие размеры. [14] Эту эритему также иногда называют мигрирующей эритемой. [15] или ЭМ. Сопутствующий инфекционный агент не установлен. Лечение антибиотиками быстро устраняет болезнь. [1] [2]
Уход
[ редактировать ]И болезнь Лайма, и STARI можно лечить антибиотиками , особенно доксициклином . [3] [16] [17] Амоксициллин у детей до 8 лет.
История
[ редактировать ]На собрании Шведского общества дерматологов в 1909 году Арвид Афцелиус впервые представил исследование обнаруженного им расширяющегося кольцевидного поражения. Афцелиус опубликовал свою работу 12 лет спустя и предположил, что сыпь возникла в результате укуса иксодового клеща , менингитные в ряде случаев наблюдались симптомы и признаки, и что были затронуты оба пола. Эта сыпь была известна как хроническая мигрирующая эритема — кожная сыпь, обнаруживаемая на ранней стадии болезни Лайма. [18]
В 1920-х годах французские врачи Гарен и Бюжаду описали пациента с менингоэнцефалитом, болезненным сенсорным радикулитом и мигрирующей эритемой после укуса клеща и предположили, что эти симптомы были вызваны спирохетальной инфекцией. В 1940-х годах немецкий невролог Альфред Баннварт описал несколько случаев хронического лимфоцитарного менингита и полирадикулоневрита , некоторые из которых сопровождались эритематозными поражениями кожи. [ нужна ссылка ]
Ссылки
[ редактировать ]- ^ Jump up to: а б «Одинокая звезда вызывает беспокойство, но не болезнь Лайма» . Центры США по контролю и профилактике заболеваний (CDC) . Проверено 6 октября 2017 г. Последний раз страница обновлялась: 22 октября 2015 г.
- ^ Jump up to: а б Нактин, Яан Петер (2017). «Диагностическая ценность мигрирующей эритемы» . Клинические инфекционные болезни . 65 (12): 2156–2157. дои : 10.1093/cid/cix544 . ISSN 1058-4838 . ПМИД 28605419 .
- ^ Jump up to: а б с д и ж Райт В.Ф., Ридель DJ, Талвани Р., Гиллиам Б.Л. (июнь 2012 г.). «Диагностика и лечение болезни Лайма» . Я известный врач . 85 (11): 1086–93. ПМИД 22962880 . Архивировано из оригинала 27 сентября 2013 года.
- ^ Jump up to: а б с Компакт-диск Tibbles, Эдлоу Дж. А. (20 июня 2007 г.). «Есть ли у этого пациента мигрирующая эритема?». ДЖАМА . 297 (23): 2617–27. дои : 10.1001/jama.297.23.2617 . ПМИД 17579230 .
- ^ Jump up to: а б с д «Сыпь при болезни Лайма и ее двойники» . Болезнь Лайма . Центры по контролю и профилактике заболеваний. 21 декабря 2018 года . Проверено 18 апреля 2019 г.
- ^ Бойс, РМ; Претч, П; Тырлик, К; Шульц, А; Джандоменико, Д.А.; Барбарин, AM; Уильямс, К. (март 2024 г.). «Отсроченная диагностика местной болезни Лайма, Центральная Северная Каролина, США» . Новые инфекционные заболевания . 30 (3): 564–567. дои : 10.3201/eid3003.231302 . ПМЦ 10902532 . ПМИД 38407256 .
- ^ Лотки, КП; Сэвидж, К; Стаддифорд, Дж. С. (1 сентября 2018 г.). «Кольцевые поражения: диагностика и лечение» . Американский семейный врач . 98 (5): 283–291. ПМИД 30216021 .
- ^ Вормсер Г.П., Даттвайлер Р.Дж., Шапиро Э.Д. и др. (ноябрь 2006 г.). «Клиническая оценка, лечение и профилактика болезни Лайма, гранулоцитарного анаплазмоза человека и бабезиоза: Рекомендации по клинической практике Американского общества инфекционистов» . Клин. Заразить. Дис . 43 (9): 1089–134. дои : 10.1086/508667 . ПМИД 17029130 .
"стр. 1101–2. История возникновения и диагностика мигрирующей эритемы.
- ^ Огден Н.Х., Линдси Л.Р., Моршед М., Сокетт П.Н., Арсоб Х. (январь 2008 г.). «Растущая проблема Лайм-боррелиоза в Канаде» . Может. Коммун. Дис. Представитель . 34 (1): 1–19. ПМИД 18290267 .
- ^ Jump up to: а б с д и ж г Шапиро Э.Д. (май 2014 г.). «Клиническая практика. Болезнь Лайма» (PDF) . Медицинский журнал Новой Англии . 370 (18): 1724–1731. дои : 10.1056/NEJMcp1314325 . ПМЦ 4487875 . ПМИД 24785207 . Архивировано из оригинала (PDF) 19 октября 2016 года.
- ^ Jump up to: а б Джакетт, Дж. (2014), «В ответ: комментарий к вопросу «Выявление мигрирующей эритемы у пациентов с болезнью Лайма» » , Am Fam Physician , 89 (6): 424, PMID 24818260 .
- ^ Смит Р.П., Шон Р.Т., Ран Д.В., Сиканд В.К., Новаковски Дж., Паренти Д.Л., Холман М.С., Персинг Д.Х., Стир AC (2002). «Клинические характеристики и результаты лечения ранней болезни Лайма у пациентов с микробиологически подтвержденной мигрирующей эритемой». Энн, интерн, мед . 136 (6): 421–8. дои : 10.7326/0003-4819-136-6-200203190-00005 . ПМИД 11900494 .
- ^ Эдлоу Дж. А. (2002). «Мигрирующая эритема». Мед Клин Норт Ам . 86 (2): 239–60. дои : 10.1016/S0025-7125(03)00085-3 . ПМИД 11982300 .
- ^ Годдард Дж. (2017) Не все поражения мигрирующей эритемой являются болезнью Лайма . Американский медицинский журнал, 130 (2), 231–233.
- ^ Рапини, Рональд П.; Болонья, Жан Л.; Хориццо, Джозеф Л. (2007). Дерматология . Сент-Луис: Мосби. ISBN 978-1-4160-2999-1 .
- ^ Джеймс А.М., Ливерис Д., Вормсер Г.П., Шварц И., Монтекальво М.А., Джонсон Б.Дж. (июнь 2001 г.). «Инфекция Borrelia lonestari после укуса клеща Amblyomma americanum» . Дж. Заразить. Дис . 183 (12): 1810–4. дои : 10.1086/320721 . ПМИД 11372036 .
- ^ Блэнтон Л., Кейт Б., Бжезинский В. (июнь 2008 г.). «Южная клещевая сыпь: мигрирующая эритема не всегда является болезнью Лайма». Юг. Мед. Дж . 101 (7): 759–760. дои : 10.1097/SMJ.0b013e31817a8b3f . ПМИД 18580719 .
- ^ Липшюц, Б. (1931). «Zur Kenntnis der «хроническая мигрирующая эритема» ». Acta Dermato-Venereologica . 12 . Стокгольм: 100–2.
![В Европе 80% сыпи Лайма выглядят как «яблочко», но только в 20% случаев в США. (20 процентов случаев заражения Лаймом не сопровождаются сыпью.)[3][4][5]](http://upload.wikimedia.org/wikipedia/commons/thumb/8/8e/Bullseye_Lyme_Disease_Rash.jpg/180px-Bullseye_Lyme_Disease_Rash.jpg)
![Мигрирующая эритема («мигрирующее покраснение») может не иметь определенной картины, как в случае с сыпью Лайма на шее у женщины. Сыпь, вызванная причинами, не связанными с болезнью Лайма, может выглядеть аналогично.[3][7]](http://upload.wikimedia.org/wikipedia/commons/thumb/0/03/Solid_erythema_migrans_rash_on_the_neck_of_a_woman_with_Lyme_disease.jpg/180px-Solid_erythema_migrans_rash_on_the_neck_of_a_woman_with_Lyme_disease.jpg)