Нефротический синдром
| Нефротический синдром | |
|---|---|
 | |
| Микроскопическое изображение диабетического гломерулосклероза, основной причины нефротического синдрома у взрослых. | |
| Специальность | нефрология |
| Симптомы | Отек , увеличение веса, чувство усталости, пенистая моча. [1] |
| Осложнения | Тромбы , инфекции, высокое кровяное давление [1] |
| Причины | Фокальный сегментарный гломерулосклероз , мембранозная нефропатия , болезнь минимальных изменений , диабет , волчанка [1] [2] |
| Метод диагностики | Анализ мочи , биопсия почки [1] |
| Дифференциальный диагноз | Нефритический синдром , цирроз печени , тяжелая недостаточность питания [2] |
| Уход | Направлено на первопричину [1] |
| Частота | 5 на 100 000 в год [3] [4] |
Нефротический синдром представляет собой совокупность симптомов , вызванных повреждением почек . Это включает белок в моче , низкий уровень альбумина в крови , высокий уровень липидов в крови и значительные отеки . Другие симптомы могут включать увеличение веса, чувство усталости и пенистую мочу. Осложнения могут включать тромбы , инфекции и высокое кровяное давление . [1]
Причины включают ряд заболеваний почек, таких как фокальный сегментарный гломерулосклероз , мембранозная нефропатия и болезнь минимальных изменений . [1] [2] Это может также произойти как осложнение диабета , волчанки или амилоидоза . Основной механизм обычно включает повреждение клубочков почек . Диагностика обычно основывается на анализе мочи , а иногда и на биопсии почки . [1] Он отличается от нефритического синдрома отсутствуют эритроциты . тем, что в моче [2]
Лечение направлено на основную причину. Другие усилия включают борьбу с высоким кровяным давлением, высоким уровнем холестерина в крови и риском заражения. Часто рекомендуется диета с низким содержанием соли и ограничение жидкости. [1] Ежегодно заболевают около 5 из 100 000 человек. [3] [4] Обычная основная причина варьируется у детей и взрослых. [4]
Признаки и симптомы
[ редактировать ]
Нефротический синдром характеризуется большой протеинурией (>3,5 г на 1,73 м2). 2 площадь поверхности тела в сутки, [6] или > 40 мг на квадратный метр поверхности тела в час у детей), гипоальбуминемия (< 3,5 г/дл), гиперлипидемия и отек , начинающийся на лице. Липидурия (липиды в моче) также может возникнуть, но она не является существенной для диагностики нефротического синдрома.
Некоторые другие характеристики, наблюдаемые при нефротическом синдроме:
- Наиболее частым признаком является избыток жидкости в организме вследствие сывороточной гипоальбуминемии. Более низкое онкотическое давление сыворотки приводит к накоплению жидкости в интерстициальных тканях. Задержка натрия и воды усугубляет отек. Это может принимать несколько форм:
- Отечность вокруг глаз , характерная по утрам.
- Явные отеки на ногах .
- Жидкость в плевральной полости вызывает плевральный выпот . Чаще всего избыток жидкости связан с отеком легких.
- Жидкость в брюшной полости, вызывающая асцит .
- Генерализованные отеки по всему телу, известные как анасарка .
- Большинство людей с нефротическим синдромом имеют нормотензивное давление, но гипертензия . (редко) также может наблюдаться
- Анемия (железорезистентный микроцитарный гипохромный тип) может наблюдаться вследствие потери трансферрина.
- Одышка может присутствовать из-за плеврального выпота или из-за сдавления диафрагмы асцитом.
- Скорость оседания эритроцитов увеличивается из-за увеличения содержания фибриногена и других веществ в плазме.
- Некоторые люди могут заметить пенистую мочу из-за снижения поверхностного натяжения вследствие тяжелой протеинурии . Реальные жалобы на мочеиспускание, такие как гематурия или олигурия, встречаются редко, хотя они часто наблюдаются при нефритическом синдроме .
- Могут иметь признаки основной причины, такие как сыпь , связанная с системной красной волчанкой , или нейропатия, связанная с диабетом .
- Обследование также должно исключить другие причины выраженных отеков, особенно сердечно-сосудистой и печеночной системы.
- ногти Мюрке ; белые линии (лейконихия), которые проходят по всему ногтю и лежат параллельно лунуле. [7]
Основными признаками нефротического синдрома являются: [8]
- Протеинурия более 3,5 г/24 ч/1,73 м 2 (от 3 до 3,5 г/24 ч/1,73 м 2 считается протеинурией нефротического диапазона) или более 40 мг/ч/м. 2 у детей. [9] [10] Соотношение концентраций альбумина и креатинина в моче можно использовать при отсутствии 24-часового анализа мочи на общий белок. Этот коэффициент будет больше 200–400 мг/ммоль при нефротическом синдроме. Эта выраженная потеря белков обусловлена увеличением проницаемости клубочков, что позволяет белкам проникать в мочу, а не задерживаться в крови. В нормальных условиях содержание суточной мочи не должно превышать 80 или 10 миллиграммов на децилитр. [11]
- Гипоальбуминемия менее 2,5 г/дл, [9] что превышает уровень печеночного клиренса , то есть синтез белка в печени недостаточен для повышения низкого уровня белка в крови.
- Считается, что отек вызван двумя механизмами. Первым из них является гипоальбуминемия, которая снижает онкотическое давление в сосудах, что приводит к гиповолемии и последующей активации ренин-ангиотензиновой системы и, следовательно, к задержке натрия и воды (гипотеза недостаточного заполнения). Кроме того, считается, что протеазы мочи (выделяемые в результате значительной протеинурии) оказывают прямое воздействие, активируя эпителиальный натриевый канал (ENaC) на основной клетке, что приводит к реабсорбции натрия и воды (гипотеза переполнения). Нефротический синдром отеков первоначально появляется в частях нижней части тела (например, в ногах) и на веках. На поздних стадиях он распространяется также на плевральную полость и брюшину (асцит) и может даже перерасти в генерализованную анасарку.
- Гиперлипидемия при нефротическом синдроме обычно обусловлена двумя механизмами. [12] Во-первых, гипопротеинемия стимулирует синтез белка в печени, что приводит к перепроизводству липопротеинов низкой и очень низкой плотности . Также наблюдается увеличение синтеза холестерина в печени. Во-вторых, катаболизм липидов снижается из-за снижения уровня липопротеинлипазы , основного фермента, участвующего в расщеплении липопротеинов. [13] Кофакторы, такие как аполипопротеин C2 , также могут быть потеряны из-за повышенной фильтрации белков.
- Тромбофилия , или гиперкоагуляция, — большая предрасположенность к образованию тромбов, обусловленная снижением уровня антитромбина III в крови вследствие его потери с мочой.
- Липидурия или потеря липидов с мочой свидетельствует о патологии клубочков вследствие увеличения фильтрации липопротеинов. [14]
Осложнения
[ редактировать ]Нефротический синдром может быть связан с рядом осложнений, которые могут повлиять на здоровье и качество жизни человека: [15]
- Тромбоэмболические нарушения: особенно те, которые вызваны снижением уровня антитромбина III в крови из-за его утечки. Антитромбин III противодействует действию тромбина . Тромбоз обычно возникает в почечных венах, хотя может возникать и в артериях. Лечение проводится пероральными антикоагулянтами (не гепарином, поскольку гепарин действует через антитромбин 3, который теряется при протеинурии, поэтому будет неэффективным). Гиперкоагулопатия из-за экстравазации жидкости из кровеносных сосудов (отек) также представляет риск венозного тромбоза.
- Инфекции . Повышенная восприимчивость людей с нефротическим синдромом к инфекциям может быть результатом утечки иммуноглобулинов из крови, потери белков в целом и наличия отечной жидкости (которая выступает питательной средой для инфекций). Наиболее распространенной инфекцией является перитонит , за которым следуют инфекции легких, кожи и мочевыводящих путей, менингоэнцефалит и, в наиболее серьезных случаях, септицемия . Наиболее заметными возбудителями являются Streptococcus pneumoniae и Haemophilus influenzae .
- Спонтанный бактериальный перитонит может развиться при наличии асцита. Это частое явление у детей, но очень редко встречается у взрослых. [16]
- Острая почечная недостаточность вследствие гиповолемии : потеря сосудистой жидкости в тканях (отек) приводит к снижению кровоснабжения почек, что приводит к потере функции почек. Таким образом, избавиться от лишней жидкости в организме, сохраняя при этом циркуляторную эуволемию, — непростая задача.
- Отек легких : потеря белков из плазмы крови и последующее падение онкотического давления вызывает аномальное накопление жидкости в легких, вызывающее гипоксию и одышку .
- Гипотиреоз : дефицит белка-транспортера тиреоглобулина тироксина (гликопротеина, богатого йодом и обнаруживаемого в щитовидной железе) из-за снижения уровня тироидсвязывающего глобулина.
- дефицит витамина D. Может возникнуть Белок, связывающий витамин D, теряется.
- Гипокальциемия : недостаток 25-гидроксихолекальциферола (способа хранения витамина D в организме). Поскольку витамин D регулирует количество кальция, присутствующего в крови, снижение его концентрации приведет к снижению уровня кальция в крови. Это может быть достаточно значительным, чтобы вызвать тетанию . Гипокальциемия может быть относительной; Уровень кальция следует корректировать в зависимости от уровня альбумина и проверять уровень ионизированного кальция.
- Микроцитарная гипохромная анемия : дефицит железа , вызванный потерей ферритина (соединения, используемого для хранения железа в организме). Он устойчив к терапии железом.
- Белковая недостаточность : это происходит, когда количество белка, теряемого с мочой, превышает количество потребляемого, это приводит к отрицательному азотистому балансу. [17] [18]
- Задержка роста : это может произойти в случае рецидива или резистентности к терапии. Причинами задержки роста являются дефицит белка из-за потери белка с мочой, анорексия (снижение потребления белка) и стероидная терапия (катаболизм).
- Синдром Кушинга [19]
Причины
[ редактировать ]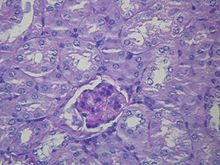
Нефротический синдром имеет множество причин и может быть результатом заболевания клубочков, которое может ограничиваться почками (так называемый первичный нефротический синдром (первичный гломерулонефроз ) или состояния, поражающего почки и другие части тела, называемого вторичным нефротическим синдромом. синдром. [20]
Первичный гломерулонефроз
[ редактировать ]Первичные причины нефротического синдрома обычно описываются по их гистологии : [21]
- Болезнь минимальных изменений (БМК): является наиболее распространенной причиной нефротического синдрома у детей. Он обязан своим названием тому факту, что нефроны кажутся нормальными при осмотре в оптический микроскоп, тогда как поражения видны только при использовании электронного микроскопа . Другим симптомом является выраженная протеинурия.
- Фокальный сегментарный гломерулосклероз (ФСГС): является наиболее частой причиной нефротического синдрома у взрослых. [22] Характеризуется появлением рубцевания тканей в клубочках. Термин «очаговый» используется, поскольку некоторые клубочки имеют рубцы, а другие кажутся неповрежденными; термин сегментарный относится к тому факту, что повреждается только часть клубочка.
- Мембранозный гломерулонефрит (МГН). Воспаление клубочковой мембраны приводит к усилению утечки жидкости в почках. Неясно, почему это состояние развивается у большинства людей, хотя подозревается аутоиммунный механизм. [22]
- Мембранопролиферативный гломерулонефрит (МПГН): воспаление клубочков с отложением антител в их мембранах, что затрудняет фильтрацию.
- Быстропрогрессирующий гломерулонефрит (БПГН): (Обычно проявляется как нефротический синдром). Клубочки человека имеют форму полумесяца . Клинически характеризуется быстрым снижением скорости клубочковой фильтрации (СКФ) не менее чем на 50% в течение короткого периода времени, обычно от нескольких дней до 3 месяцев. [23]
Их считают « диагнозами исключения », т.е. они диагностируются только после исключения вторичных причин.
Вторичный гломерулонефроз
[ редактировать ]
Вторичные причины нефротического синдрома имеют те же гистологические закономерности, что и первичные причины, хотя они могут иметь некоторые различия, указывающие на вторичную причину, например тельца включения . [24] Обычно они описываются основной причиной, например: [ нужна ссылка ]
- Диабетическая нефропатия : осложнение, возникающее у некоторых диабетиков . Избыток сахара в крови накапливается в почках, вызывая их воспаление и неспособность выполнять свою нормальную функцию. Это приводит к попаданию белков в мочу.
- Системная красная волчанка : это аутоиммунное заболевание может поражать ряд органов, в том числе почки, из-за отложения иммунокомплексов , типичных для этого заболевания. Заболевание может также вызвать волчаночный нефрит .
- Саркоидоз : это заболевание обычно не поражает почки, но в некоторых случаях накопление воспалительных гранулем (скопление иммунных клеток ) в клубочках может привести к нефротическому синдрому.
- Сифилис : поражение почек может возникнуть на вторичной стадии этого заболевания (между 2 и 8 неделями от начала).
- Гепатит B : некоторые антигены , присутствующие при гепатите, могут накапливаться в почках и повреждать их.
- Синдром Шегрена : это аутоиммунное заболевание вызывает отложение иммунокомплексов в клубочках, вызывая их воспаление, это тот же механизм, что и при системной красной волчанке.
- ВИЧ : антигены вируса вызывают закупорку просвета капилляров клубочков, что изменяет нормальную функцию почек.
- Амилоидоз : отложение амилоидных веществ (белков с аномальной структурой) в клубочках, изменяющих их форму и функцию.
- Множественная миелома : поражение почек вызвано накоплением и осаждением легких цепей, которые образуют слепки в дистальных канальцах, что приводит к обструкции почек. Кроме того, легкие цепи миеломы также непосредственно токсичны для проксимальных почечных канальцев, что еще больше усугубляет дисфункцию почек.
- Васкулит : воспаление кровеносных сосудов на уровне клубочков препятствует нормальному кровотоку и повреждает почки.
- Рак : как и при миеломе, инвазия клубочков раковыми клетками нарушает их нормальное функционирование.
- Генетические нарушения : врожденный нефротический синдром — редкое генетическое заболевание , при котором изменяется белок нефрин , компонент барьера клубочковой фильтрации.
- Лекарственные препараты (например, соли золота, пенициллин , каптоприл ): [25] соли золота могут вызывать более или менее значительную потерю белков с мочой вследствие накопления металлов. Пенициллин нефротоксичен для людей с почечной недостаточностью, а каптоприл может усугубить протеинурию.
По гистологической картине
[ редактировать ]Мембранозная нефропатия (МН)
- синдром Шегрена
- Системная красная волчанка (СКВ)
- Сахарный диабет
- Саркоидоз
- Наркотики (например, кортикостероиды, золото, героин для внутривенного введения)
- Злокачественное новообразование (рак)
- Бактериальные инфекции, например, проказа и сифилис.
- Протозойные инфекции, например малярия
Фокальный сегментарный гломерулосклероз (ФСГС) [26]
Болезнь минимальных изменений (БМК) [26]
- Лекарственные препараты, особенно НПВП у пожилых людей
- Злокачественные новообразования, особенно лимфома Ходжкина
- Аллергия
- Укус пчелы
Мембранопролиферативный гломерулонефрит
Генетика
[ редактировать ]Известно, что с этим заболеванием связано более 50 мутаций. [28] [29]
Негенетический
Генетическая причина идиопатического нефротического синдрома неизвестна. Считается, что это вызвано неизвестным до сих пор фактором циркулирующей проницаемости, который перемещается по кровотоку к подоцитам внутри клубочка почки. Этот циркулирующий фактор повреждает подоцит, что изменяет его структуру. Подоциты теперь менее способны ограничивать потерю белка с мочой. Несмотря на то, что ученые не знают конкретной особенности циркулирующего фактора, они узнают о нем больше. Считается, что он происходит либо из Т-клеток, либо из В-клеток. [30] [31] поэтому лечение староидом может быть эффективным для некоторых пациентов. Есть также свидетельства того, что фактор циркуляции может передавать сигналы через рецептор PAR-1 на подоцитах. [32]
Патофизиология
[ редактировать ]
Клубочки почек фильтруют кровь, поступающую в почки . Он состоит из капилляров с небольшими порами, которые позволяют проходить небольшим молекулам с молекулярной массой менее 40 000 дальтон . [33] но не более крупные макромолекулы, такие как белки.
При нефротическом синдроме клубочки поражаются в результате воспаления или гиалинизации (образования гомогенного кристаллического материала внутри клеток), что позволяет белкам, таким как альбумин , антитромбин или иммуноглобулины, проходить через клеточную мембрану и появляться в моче. [15]
Альбумин — основной белок крови, способный поддерживать онкотическое давление , что предотвращает выход жидкости во внеклеточную среду и последующее образование отеков. [ нужна ссылка ]
В ответ на гипопротеинемию печень запускает компенсаторный механизм, включающий синтез белков, таких как альфа-2-макроглобулин и липопротеины . [15] Увеличение последнего может вызвать гиперлипидемию , связанную с этим синдромом.
Диагностика
[ редактировать ]

Наряду со сбором полной истории болезни ряд биохимических , для постановки точного диагноза, подтверждающего наличие заболевания, необходим тестов. Кроме того, иногда проводят визуализацию почек (на предмет строения и наличия двух почек) и/или биопсию почек. Первым тестом будет анализ мочи на высокий уровень белков. [35] у здорового человека с мочой выделяется незначительное количество белка. Тест будет включать в себя 24-часовую оценку общего белка в моче у постели больного. Пробу мочи исследуют на протеинурию (>3,5 г на 1,73 м2). 2 за 24 часа). Его также исследуют на наличие цилиндров в моче , которые скорее являются признаком активного нефрита. Затем будет проведен анализ крови и комплексная метаболическая панель (CMP) на наличие гипоальбуминемии : альбумина уровень ≤2,5 г/дл (норма = 3,5–5 г/дл). Затем тест клиренса креатинина C Cr позволит оценить функцию почек, в частности способность клубочковой фильтрации. [36] Образование креатинина происходит в результате распада мышечной ткани, он транспортируется кровью и выводится с мочой. Измерение концентрации органических соединений в обеих жидкостях позволяет оценить способность клубочков фильтровать кровь. Уровни электролитов и мочевины также можно анализировать одновременно с креатинином (тест EUC), чтобы оценить функцию почек. Также будет проведен анализ липидного профиля, поскольку высокий уровень холестерина ( гиперхолестеринемия ), особенно повышенный уровень ЛПНП , обычно с сопутствующим повышенным уровнем ЛПОНП , указывает на нефротический синдром. [ нужна ссылка ]
Биопсия почки также может использоваться как более специфичный и инвазивный метод исследования. образца Изучение анатомической патологии может затем позволить определить тип вовлеченного гломерулонефрита. [35] Однако эта процедура обычно предназначена для взрослых, поскольку у большинства детей наблюдается болезнь минимальных изменений, при которой уровень ремиссии при приеме кортикостероидов составляет 95% . [37] Биопсия обычно показана только детям с резистентностью к кортикостероидам, поскольку у большинства из них имеется очаговый и сегментарный гломерулосклероз. [37]
Если причина не ясна, показаны дальнейшие исследования, включая анализ аутоиммунных маркеров ( ANA , ASOT , C3 , криоглобулины , электрофорез сыворотки ) или УЗИ всей брюшной полости.
Классификация
[ редактировать ]Широкая классификация нефротического синдрома в зависимости от основной причины:
| нефротический синдром | |||||||||||||||||||
| Начальный | Вторичный | ||||||||||||||||||
Нефротический синдром часто классифицируют гистологически:
| Нефротический синдром | |||||||||||||||||||||||||||||||||||||||||||||||
| МЦД | ФСГС | МГН | MPGN | ||||||||||||||||||||||||||||||||||||||||||||
Дифференциальный диагноз
[ редактировать ]Некоторые симптомы, присутствующие при нефротическом синдроме, такие как отеки и протеинурия, появляются и при других заболеваниях. Поэтому для постановки окончательного диагноза необходимо исключить другие патологии. [38]
- Отеки: помимо нефротического синдрома существуют еще два заболевания, которые часто сопровождаются отеками; это сердечная недостаточность и печеночная недостаточность . [39] Застойная сердечная недостаточность может вызывать задержку жидкости в тканях вследствие уменьшения силы сокращений желудочков. Жидкость первоначально концентрируется в лодыжках, но впоследствии становится генерализованной и называется анасаркой. [40] У людей с застойной сердечной недостаточностью также наблюдается аномальная отечность сердца, кардиомегалия , что помогает поставить правильный диагноз. Давление в яремных венах также может быть повышено, и можно услышать шумы в сердце. Эхокардиограмма является предпочтительным методом исследования этих симптомов. Печеночная недостаточность, вызванная циррозом печени , гепатитом и другими состояниями, такими как алкоголизм, внутривенное употребление наркотиков или некоторые наследственные заболевания, может привести к отекам нижних конечностей и брюшной полости. Другие сопутствующие симптомы включают желтуху , расширение вен над пупком ( caput medusae ), царапины (из-за сильного зуда, известного как зуд ), увеличение селезенки, паукообразные ангиомы , энцефалопатию, гематомы, узелковую форму печени и аномалии функциональных проб печени. [41] Реже приходится сбрасывать со счетов симптомы, связанные с приемом некоторых фармацевтических препаратов. Эти препараты способствуют задержке жидкости в конечностях, как это происходит при приеме НПВП , некоторых антигипертензивных препаратов , кортикостероидов надпочечников и половых гормонов . [41]
Острая перегрузка жидкостью может вызвать отеки у людей с почечной недостаточностью. Известно, что у этих людей почечная недостаточность, и они либо слишком много пили, либо пропустили диализ. Кроме того, когда метастатический рак распространяется в легкие или брюшную полость, он вызывает выпот и скопление жидкости из-за закупорки лимфатических сосудов и вен, а также серозную экссудацию.
- Протеинурия: потеря белков с мочой вызвана многими патологическими агентами, и необходимо исключить заражение этими агентами, прежде чем можно будет быть уверенным, что у человека нефротический синдром. Множественная миелома может вызывать протеинурию, не сопровождающуюся гипоальбуминемией, что является важным подспорьем в дифференциальной диагностике; [42] другие потенциальные причины протеинурии включают астению , потерю веса или боль в костях . При сахарном диабете существует связь между повышением уровня гликированного гемоглобина и появлением протеинурии. [43] Другими причинами являются амилоидоз и некоторые другие аллергические и инфекционные заболевания.
Уход
[ редактировать ]Лечение нефротического синдрома может быть симптоматическим или направлено непосредственно на повреждение почек. [ нужна ссылка ]
Симптоматический
[ редактировать ]Целью этого лечения является устранение дисбаланса, вызванного болезнью: [44] отеки, гипоальбуминемия, гиперлипидемия, гиперкоагуляция и инфекционные осложнения.
- Отек : возвращение к неопухшему состоянию является основной целью лечения нефротического синдрома. Осуществляется за счет сочетания ряда рекомендаций:
- Покой: в зависимости от тяжести отеков и с учетом риска тромбообразования, вызванного длительным постельным режимом. [45]
- Лечебная диетотерапия : основана на диете с правильным потреблением энергии и балансом белков, которые будут использоваться в процессах синтеза, а не в качестве источника калорий. Обычно рекомендуется общая норма 35 ккал/кг массы тела в день. [46] Эта диета также должна соответствовать еще двум требованиям: первое — не употреблять более 1 г белка на кг массы тела в день; [46] так как большее количество может повысить степень протеинурии и вызвать отрицательный азотистый баланс. [18] Людям обычно рекомендуют нежирные куски мяса, рыбы и птицы. Второе правило требует, чтобы количество потребляемой воды не превышало уровень диуреза . Чтобы способствовать этому, необходимо также контролировать потребление соли, поскольку она способствует задержке воды. Целесообразно ограничить потребление натрия до 1 или 2 г/день, что означает, что соль нельзя использовать при приготовлении пищи, а также следует избегать соленой пищи. [47] К продуктам с высоким содержанием натрия относятся смеси приправ (чесночная соль, адобо, сезонная соль и т. д.), консервированные супы, консервированные овощи, содержащие соль, мясные закуски, включая индейку, ветчину, болонью и салями, готовые продукты, фаст-фуд, соевый соус, кетчуп, и заправки для салатов. На этикетках продуктов питания сравните миллиграммы натрия с калориями на порцию. Содержание натрия должно быть меньше или равно калориям на порцию.
- Медикаментозное лечение . Фармакологическое лечение отеков основано на применении диуретиков (особенно петлевых диуретиков , таких как фуросемид ). В тяжелых случаях отеков (или в случаях с физиологическими последствиями, такими как отек мошонки , препуция или уретры ) или у людей с одной из ряда тяжелых инфекций (например, сепсис или плевральный выпот ) диуретики можно вводить внутривенно . Это происходит там, где риск расширения плазмы [48] считается более высоким, чем риск тяжелой гиповолемии, которая может быть вызвана сильным диуретическим действием внутривенного лечения. Процедура следующая:
- Анализ гемоглобина и гематокрита .
- Применяют раствор 25% альбумина, который вводят всего на 4 часа во избежание отека легких.
- Уровень гемоглобина и гематокрита анализируют повторно: если значение гематокрита меньше исходного значения (признак правильного расширения), диуретики вводят в течение не менее 30 минут. Если уровень гематокрита превышает исходный, это является противопоказанием к применению диуретиков, поскольку они повышают указанное значение.
- Может возникнуть необходимость дать человеку калий или потребовать изменения привычек питания, если диуретик вызывает гипокалиемию . в качестве побочного эффекта
- Гипоальбуминемия : лечится с помощью лечебного питания, описанного как лечение отеков. Он включает в себя умеренное употребление продуктов, богатых животными белками. [49]
- Гиперлипидемия : в зависимости от серьезности состояния ее можно лечить с помощью лечебного питания в качестве единственного метода лечения или в сочетании с медикаментозной терапией. Потребление холестерина должно составлять менее 300 мг/день. [46] что потребует перехода на продукты с низким содержанием насыщенных жиров . [50] Избегайте насыщенных жиров, таких как сливочное масло, сыр, жареная пища, жирные куски красного мяса, яичные желтки и кожа птицы. Увеличьте потребление ненасыщенных жиров, включая оливковое масло, масло канолы, арахисовое масло, авокадо, рыбу и орехи. В случаях тяжелой гиперлипидемии, не поддающейся лечению диетотерапией, может быть необходимо применение гиполипидемических препаратов (к ним относятся статины , фибраты и смолистые секвестры желчных кислот ). [51]
- Тромбофилия : низкомолекулярный гепарин (НМГ) может быть целесообразным для использования в качестве профилактического средства в некоторых обстоятельствах, например, у бессимптомных людей, у которых в анамнезе не было тромбоэмболии. [52] [53] Когда тромбофилия настолько велика, что приводит к образованию тромбов, гепарин назначают в течение не менее 5 дней вместе с пероральными антикоагулянтами (ОАК). В течение этого времени и если протромбиновое время находится в пределах терапевтического диапазона (между 2 и 3), [54] может оказаться возможным приостановить прием НМГ, сохраняя при этом прием ОАК, по крайней мере, на 6 месяцев. [55]
- Инфекционные осложнения курс антибактериальных препаратов. : в зависимости от возбудителя можно назначить
В дополнение к этим ключевым дисбалансам витамин D и кальций также принимаются перорально. В случае, если изменение уровня витамина D вызывает тяжелую гипокальциемию, это лечение имеет целью восстановление физиологического уровня кальция у человека. [56]
- Достижение лучшего контроля уровня глюкозы в крови, если человек страдает диабетом.
- Контроль артериального давления . Ингибиторы АПФ являются препаратами выбора. Было показано, что независимо от их эффекта снижения артериального давления они уменьшают потерю белка.
Повреждение почек
[ редактировать ]Лечение повреждения почек может обратить вспять или замедлить прогрессирование заболевания. [44] Поражение почек лечат назначением препаратов:
- Кортикостероиды : результатом является снижение протеинурии и риска инфекции, а также разрешение отека. [57] Преднизолон обычно назначают в дозе 60 мг/м. 2 площади поверхности тела/день при первом лечении в течение 4–8 недель. По истечении этого периода дозу снижают до 40 мг/м. 2 еще на 4 недели. Людей, у которых наблюдается рецидив, или детей лечат преднизолоном в дозе 2 мг/кг/день до тех пор, пока моча не станет отрицательной на белок. Затем 1,5 мг/кг/день в течение 4 недель. Частые рецидивы лечат циклофосфамидом или азотистым ипритом, циклоспорином или левамизолом . Люди могут реагировать на преднизолон по-разному:
- Люди с чувствительностью к кортикостероидам или ранним ответом на стероиды: субъект реагирует на кортикостероиды в течение первых 8 недель лечения. Об этом свидетельствует сильный диурез и исчезновение отеков, а также отрицательный тест на протеинурию в трех пробах мочи, взятых в течение ночи.
- Люди с резистентностью к кортикостероидам или с поздним ответом на стероиды: протеинурия сохраняется после 8-недельного лечения. Отсутствие ответа указывает на серьезность повреждения клубочков, которое может перерасти в хроническую почечную недостаточность.
- как гипертония , они сильно набирают вес и могут развить асептический или аваскулярный некроз бедра Люди с непереносимостью кортикостероидов: появляются такие осложнения , или колена . [58] катаракта и тромботические явления и/или эмболии .
- Люди с кортикостероидозависимыми: протеинурия появляется при уменьшении дозы кортикостероидов или наблюдается рецидив в первые две недели после завершения лечения.
Тестирование чувствительности in vitro к глюкокортикоидам на мононуклеарах периферической крови человека связано с количеством новых случаев неоптимальных клинических ответов: у наиболее чувствительных людей in vitro выявлено большее количество случаев кортикозависимости, тогда как у наиболее резистентных людей в vitro показало большее количество случаев неэффективной терапии. [59]
- Иммуносупрессоры ( циклофосфамид ): показаны только при рецидивирующем нефротическом синдроме у людей с кортикостероидной зависимостью или непереносимостью. В первых двух случаях необходимо устранить протеинурию, прежде чем можно будет начать лечение иммуносупрессором, что предполагает длительное лечение преднизолоном. Отрицание протеинурии указывает точный момент, когда можно начинать лечение циклофосфамидом. Лечение продолжают в течение 8 недель в дозе 3 мг/кг/сут, по истечении этого периода иммуносупрессию прекращают. Чтобы начать это лечение, у человека не должно быть нейтропении или анемии, которые могли бы вызвать дальнейшие осложнения. Возможным побочным эффектом циклофосфамида является алопеция . полный анализ крови , чтобы заранее предупредить о возможной инфекции. Во время лечения проводятся
Прогноз
[ редактировать ]Прогноз при лечении нефротического синдрома, как правило, хороший, хотя это зависит от основной причины, возраста человека и его реакции на лечение. У детей это обычно хорошо, потому что болезнь минимальных изменений очень хорошо реагирует на стероиды и не вызывает хронической почечной недостаточности . Любые рецидивы со временем становятся менее частыми; [60] обратная ситуация происходит при мезангиокапиллярном гломерулонефрите , при котором почка отказывает в течение трех лет после развития заболевания, что делает необходимым диализ и последующую трансплантацию почки . [60] Кроме того, прогноз у детей в возрасте до 5 лет обычно хуже, чем у детей препубертатного возраста, как и у взрослых старше 30 лет, поскольку у них более высокий риск почечной недостаточности. [61]
Другие причины, такие как фокально-сегментарный гломерулосклероз, часто приводят к терминальной стадии заболевания почек . Факторы, связанные с худшим прогнозом в этих случаях, включают уровень протеинурии , контроль артериального давления и функцию почек ( СКФ ). [ нужна ссылка ]
Без лечения нефротический синдром имеет очень плохой прогноз, особенно быстро прогрессирующий гломерулонефрит , который через несколько месяцев приводит к острой почечной недостаточности. [ нужна ссылка ]
Эпидемиология
[ редактировать ]Нефротический синдром может возникнуть в любом возрасте, хотя в основном он встречается у взрослых при соотношении взрослых к детям 26 к 1. [62]
Синдром проявляется по-разному в двух группах: наиболее частой гломерулопатией у детей является болезнь минимальных изменений (66% случаев), за ней следуют фокально-сегментарный гломерулосклероз (8%) и мезангиокапиллярный гломерулонефрит (6%). [24] У взрослых наиболее частым заболеванием является мезангиокапиллярный гломерулонефрит (30–40%), за ним следуют очаговый и сегментарный гломерулосклероз (15–25%) и болезнь минимальных изменений (20%). Последнее обычно проявляется как вторичное, а не первичное, как у детей. Основная причина – диабетическая нефропатия. [24] Обычно он проявляется у людей в возрасте от 40 до 50 лет. Примерно 60–80% случаев гломерулонефрита являются первичными, а остальные — вторичными. [62]
Имеются также различия в эпидемиологии между полами, заболевание чаще встречается у мужчин, чем у женщин в соотношении 2 к 1. [62]
данные Эпидемиологические также раскрывают информацию о наиболее распространенном способе развития симптомов у людей с нефротическим синдромом: [62] спонтанная ремиссия наступает в 20–30% случаев в течение первого года болезни. Однако это улучшение не является окончательным, поскольку от 50% до 60% людей с нефротическим синдромом умирают и/или у них развивается хроническая почечная недостаточность через 6–14 лет после этой ремиссии. С другой стороны, от 10% до 20% людей имеют непрерывные эпизоды ремиссий и рецидивов, не умирая и не подвергая опасности свои почки. Основными причинами смерти являются сердечно-сосудистые, вследствие хронизации синдрома, и тромбоэмболические катастрофы.
Ссылки
[ редактировать ]- ^ Перейти обратно: а б с д и ж г час я «Нефротический синдром у взрослых» . Национальный институт диабета, заболеваний органов пищеварения и почек . Февраль 2014 года . Проверено 9 ноября 2017 г.
- ^ Перейти обратно: а б с д Ферри, Фред Ф. (2017). Электронная книга «Клинический консультант Ферри», 2018 г.: 5 книг в 1 . Elsevier Науки о здоровье. п. 889. ИСБН 9780323529570 .
- ^ Перейти обратно: а б Кхер, Канвал; Шнапер, Х. Уильям; Гринбаум, Ларри А. (2016). Клиническая детская нефрология, третье издание . ЦРК Пресс. п. 307. ИСБН 9781482214635 .
- ^ Перейти обратно: а б с Келли, Кристофер Р.; Ландман, Хайме (2012). Коллекция медицинских иллюстраций Неттера — электронная книга о мочевыделительной системе . Elsevier Науки о здоровье. п. 101. ИСБН 978-1455726561 .
- ^ Берман, Ричард Э.; Роберт М. Клигман; Хэл Б. Дженсон (2008). Трактат Нельсона по педиатрии . Эльзевир , Испания. п. 1755. ISBN 978-8481747478 .
- ^ «Электронный обучающий модуль по заболеваниям почек и мочевыводящих путей» . Архивировано из оригинала 20 декабря 2008 г. Проверено 25 декабря 2015 г.
- ^ Фридберг, Ирвин М.; и др., ред. (2003). Дерматология Фитцпатрика в общей медицине (6-е изд.). Нью-Йорк, штат Нью-Йорк [ua]: McGraw-Hill. п. 659. ИСБН 0-07-138076-0 .
- ^ «Клинические проявления нефротического синдрома» (PDF) . См. таблицу 4.2. Архивировано из оригинала (PDF) 24 сентября 2015 года . Проверено 12 сентября 2008 г.
- ^ Перейти обратно: а б Гарсиа-Конде, Ж.; Мерино Санчес, Дж.; Гонсалес Масиас, Дж. (1995). «Гломерулярная патофизиология». Общая патология. Клиническая семиология и патофизиология . МакГроу – Холм Интерамерикана. ISBN 8448600932 .
- ^ Парра Эрран, Карлос Эдуардо; Кастильо Лондоньо, Хуан Себастьян; Лопес Панкева, Росио дель Пилар; Андраде Перес, Рафаэль Энрике. «Нефротический синдром и протеинурия ненефротического диапазона» . Проверено 14 сентября 2008 г.
- ^ «Нормальные показатели белка в суточной моче» . Проверено 24 августа 2012 г.
- ^ Дэвис, К; Кохли, П. (15 июля 2019 г.). «Что нужно знать о гиперлипидемии» . Медицинские новости сегодня . Проверено 1 июля 2021 г.
- ^ «Глава индивидуальной педиатрии» . Гавайи.edu . Проверено 23 августа 2018 г.
- ^ Клар С., Трипати К., Боланос О. (1967). «Качественный и количественный анализ липидов мочи при нефротическом синдроме» . Дж. Клин. Инвестируйте . 46 (9): 1475–81. дои : 10.1172/JCI105639 . ПМЦ 292893 . ПМИД 6036540 .
- ^ Перейти обратно: а б с Альварес, Сандалио Дуран (1999). «Острые осложнения нефротического синдрома » . Кубинский журнал педиатрии (на испанском языке). 7 (4).
- ^ Руис, С.; Сото, С.; Родадо, Р.; Алькарас, Ф.; Лопес Гильен, Э. (сентябрь 2007 г.). «Спонтанный бактериальный перитонит как форма проявления идиопатического нефротического синдрома у взрослых чернокожей расы » . Анналы внутренней медицины (на испанском языке). 24 (9): 442–4. дои : 10.4321/s0212-71992007000900008 . ПМИД 18198954 .
- ^ Золло, Энтони Дж (2005). «Нефрология» Внутренняя медицина. Секреты (Четвертое изд.). Эльзевир Испания. п. 283. ИСБН 8481748862 .
- ^ Перейти обратно: а б «Баланс азотного азота и азотистое равновесие» . Проверено 8 сентября 2008 г.
Возникает при почечных патологиях, во время голодания, при нарушениях пищевого поведения или при тяжелых физических нагрузках.
- ^ «Синдром Кушинга» . Библиотека медицинских концепций Lecturio . Проверено 11 июля 2021 г.
- ^ «Асцит» . Библиотека медицинских концепций Lecturio . Проверено 1 июля 2021 г.
- ^ «Гистологическое описание идиопатического гломерулонефрита» . Проверено 8 сентября 2008 г.
- ^ Перейти обратно: а б «Информация для пациентов: нефротический синдром (за пределами основ)» . Проверено 28 июня 2013 г.
- ^ Джеймс В. Лор, доктор медицины. «Быстропрогрессирующий гломерулонефрит» . Проверено 28 июня 2013 г.
- ^ Перейти обратно: а б с «Частота гломерулонефрита и причины вторичного гломерулонефрита» . Проверено 8 сентября 2008 г. [ постоянная мертвая ссылка ]
- ^ «Препараты, способные вызвать нефротический синдром» . Проверено 8 сентября 2008 г.
- ^ Перейти обратно: а б Фого А.Б., Брюйн Дж.А. Коэн А.Х., Колвин Р.Б., Дженнетт Дж.К. Основы патологии почек. Спрингер. ISBN 978-0-387-31126-5 .
- ^ Перейти обратно: а б «Нефротический синдром» . Архивировано из оригинала 23 апреля 2013 г. Проверено 21 мая 2016 г.
- ^ Бержинская, Агнешка; Маккарти, Хью Дж.; Содерквест, Катрина; Сен, Итан С.; Колби, Элизабет; Дин, Вэнь Ю.; Набхан, Марва М.; Керечук, Лариса; Хегде, Шиврам; Хьюз, Дэвид; Маркс, Стивен; Перо, Салли; Джонс, Кэролайн; Уэбб, Николас Дж.А.; Огнянович, Милош (апрель 2017 г.). «Геномное и клиническое профилирование национальной когорты пациентов с нефротическим синдромом свидетельствует в пользу подхода точной медицины к лечению заболеваний» . Почки Интернешнл . 91 (4): 937–947. дои : 10.1016/j.kint.2016.10.013 . hdl : 1983/c730c0d6-5527-435a-8c27-a99fd990a0e8 . ISSN 0085-2538 . ПМИД 28117080 . S2CID 4768411 .
- ^ Браун, Даниэла А.; С любовью, Светлана; Шапиро, Дэвид; Шнайдер, Ронен; Маркес, Джонатан; Асиф, Мария; Хусейн, Мухаммад Саджид; Дага, Анкана; Видмайер, Юджин; Рао, Цзя; Ашраф, Шазия; Тан, Вейчжэнь; Ласк, К. Патрик; Колб, Эми; Йобст-Шван, Тилман; Шмидт, Йоханна Магдалена; Хугстратен, Шарлотта А.; Эдди, Кейтлин; Китцлер, Томас М.; Шрил, Ширли; Моавия, Абубакар; Шраге, Кэтрин; Хайят, Арва Исхак А.; Лоусон, Дженнифер А.; Ну и дела, Хон Ён; Варейко, Джиллиан К.; Гермле, Тобиас; Маджмундар, Амар Дж.; Хьюго, Ханна; Бадде, Биргит; Мотамени, Сюзанна; Альтмюллер, Джанин; Ногель, Анжелика Анна; Фатхи, Ханан М.; Гейл, Дэниел П.; Васим, Сайеда Сима; Хан, Аяз; Керечук, Лариса; Хашми, Сима; Мохебби, Нилуфар; Эттингер, Роберт; Сердароглу, Эркин; Альхасан, Халид А.; Хашем, Майс; Гонсалвес, Сара; Арисета, Хема; Убетагойена, Мерседес; Антонин, Вольфрам; Байг, Шахид Махмуд; Алкурая, Фоузан С.; Шен, Цянь; Сюй, Хун; Антиньяк, Коринн; Лифтон, Ричард П.; Мане, Шрикант; Нюрнберг, Питер; Хоха, Мустафа К.; Хильдебрандт, Фридхельм (4 сентября 2018 г.). «Мутации во многих компонентах комплекса ядерных пор вызывают нефротический синдром» . Журнал клинических исследований . 128 (10): 4313–4328. дои : 10.1172/JCI98688 . ПМК 6159964 . ПМИД 30179222 .
- ^ ван ден Берг, Хосе Г.; Вининг, Ян Дж. (27 июля 2004 г.). «Роль иммунной системы в патогенезе идиопатического нефротического синдрома» . Клиническая наука . 107 (2): 125–136. дои : 10.1042/cs20040095 . ISSN 0143-5221 . ПМИД 15157184 .
- ^ Мэй, Карл Дж.; Валлийский, Гэвин И.; Чесор, Муслиха; Лайт, Филиппа Дж.; Шевиц-Бауэрс, Лорен П.; Ли, Ричард У.Дж.; Салим, Мойн А. (01 октября 2019 г.). «Человеческие клетки Th17 вырабатывают растворимый медиатор, который увеличивает подвижность подоцитов посредством сигнальных путей, имитирующих активацию PAR-1» . Американский журнал физиологии. Почечная физиология . 317 (4): Ф913–Ф921. дои : 10.1152/ajprenal.00093.2019 . ISSN 1931-857X . ПМК 6843047 . ПМИД 31339775 .
- ^ Мэй, Карл Дж.; Чесор, Муслиха; Хантер, Сара Э.; Хейс, Бриони; Барр, Рэйчел; Робертс, Тим; Баррингтон, Ферн А.; Фермер, Луиза; Ни, Лан; Джексон, Мэйси; Снетен, Хайди; Таваколидахрабади, Надя; Голдстоун, Макс; Гилберт, Родни; Бисли, Мэтт (март 2023 г.). «Стимуляция рецептора 1, активируемого подоцитной протеазой, у мышей приводит к фокально-сегментарному гломерулосклерозу, отражающему сигнальные события заболевания человека» . Почки Интернешнл . 104 (2): 265–278. дои : 10.1016/j.kint.2023.02.031 . ISSN 0085-2538 . ПМИД 36940798 . S2CID 257639270 .
- ^ «Заметки по системной патофизиологии» . Архивировано из оригинала 8 сентября 2008 г. Проверено 8 сентября 2008 г.
- ^ Хансен, Кристоффер; Нильсен, Майкл; Эвертсен, Кэролайн (23 декабря 2015 г.). «Ультрасонография почек: иллюстрированный обзор» . Диагностика . 6 (1): 2. doi : 10.3390/diagnostics6010002 . ПМЦ 4808817 . ПМИД 26838799 .
- ^ Перейти обратно: а б «Нефрология и урология» . Проверено 12 сентября 2008 г.
- ^ «Диагностика нефротического синдрома» . Проверено 12 сентября 2008 г.
- ^ Перейти обратно: а б Вогель С, Андреа; Асокар П., Марта; Назал Ч, Вилма; Салас дель С, Паулина (июнь 2006 г.). «Показания к биопсии почки у детей» . Чилийский журнал педиатрии . 77 (3): 295–303. дои : 10.4067/S0370-41062006000300011 . Проверено 14 сентября 2008 г.
- ^ «Дифференциальная диагностика нефротического синдрома» . Архивировано из оригинала 6 марта 2009 г. Проверено 14 сентября 2008 г.
{{cite web}}: CS1 maint: bot: исходный статус URL неизвестен ( ссылка ) - ^ Гарольд Фридман, Х (2001). «Общие проблемы». Проблемно-ориентированная медицинская диагностика (Седьмое изд.). Липпинкотт Уильямс и Уилкинс. стр. 3 и 4. ISBN 0-7817-2909-2 .
- ^ «Отеки при сердечной недостаточности» . Проверено 14 сентября 2008 г.
- ^ Перейти обратно: а б Гольдман, Ли; Браунвальд, Юджин (2000). «Отеки». Кардиология в первичном звене здравоохранения . Харкорт. стр. 114–117. ISBN 8481744328 .
- ^ Ривера, Ф; Эгеа, Джей-Джей; Хименес дель Серро, Луизиана; Оливарес, Дж. «Протеинурия при множественной миеломе» . Проверено 14 сентября 2008 г. [ постоянная мертвая ссылка ]
- ^ Бустилло Солано, Эмилио. «Связь протеинурии с уровнем гликозилированного гемоглобина у больных сахарным диабетом» . Архивировано из оригинала 14 сентября 2008 г. Проверено 14 сентября 2008 г.
- ^ Перейти обратно: а б Кертис, Майкл Дж.; Пейдж, Клайв П.; Уокер, Майкл Дж. А.; Хоффман, Брайан Б. (1998). «Патофизиология и болезни почек». Интегрированная фармакология . Харкорт. ISBN 8481743402 .
- ^ Мудрец Пейро, Пабло. «Длительный отдых» (PDF) . Архивировано из оригинала (PDF) 24 января 2009 года . Проверено 8 сентября 2008 г.
- ^ Перейти обратно: а б с «Диетотерапия нефротического синдрома» . Архивировано из оригинала 22 января 2009 г. Проверено 8 сентября 2008 .
- ^ «Список продуктов с высоким содержанием натрия» . Проверено 8 сентября 2008 г.
- ^ «Флюидотерапия: тип расширения» (PDF) . Архивировано из оригинала (PDF) 20 сентября 2008 г. Проверено 8 сентября 2008 г.
Плазмозаменители – это натуральные или синтетические вещества (декстран, альбумин...), способные удерживать жидкость в сосудистом пространстве.
- ^ «Список продуктов, богатых белком» . Архивировано из оригинала 7 сентября 2008 года . Проверено 8 сентября 2008 .
Выражается в граммах на 100 г пищи.
- ^ «Sustitución de los alimentos ricos en grasas de la Dieta» . Архивировано из оригинала 12 февраля 2008 года . Проверено 8 сентября 2008 г.
Организации в США рекомендуют, чтобы не более 30% общего ежедневного потребления калорий приходилось на жиры.
- ^ Мартин Сурро, Армандо (2005). «Гиполипемии, диуретики, статины». Сборник первичной медико-санитарной помощи: концепции, организация и клиническая практика (второе изд.). Эльзевир Испания. п. 794. ИСБН 8481748161 .
- ^ Хименес Алонсо, Хуан. «Профилактика тромбоэмболических явлений» (PDF) . Проверено 14 сентября 2008 г. [ постоянная мертвая ссылка ]
- ^ Глассок Р.Дж. (август 2007 г.). «Профилактическая антикоагуляция при нефротическом синдроме: клиническая загадка» . Дж. Ам. Соц. Нефрол . 18 (8): 2221–5. дои : 10.1681/ASN.2006111300 . ПМИД 17599972 .
- ^ «Международный стандартизированный рейтинг (INR)» . Проверено 14 сентября 2008 г.
- ^ «Лечение гиперкоагуляции» . Архивировано из оригинала 15 сентября 2008 г. Проверено 14 сентября 2008 г.
- ^ «Тратамиенто де ла гипокальциемия» . Архивировано из оригинала 15 сентября 2008 г. Проверено 14 сентября 2008 г.
- ^ Хан Д., Ходсон Э.М., Уиллис Н.С., Крейг Дж.К. (2015). «Кортикостероидная терапия нефротического синдрома у детей» . Кокрейновская база данных систематических обзоров . 2015 (3): CD001533. дои : 10.1002/14651858.CD001533.pub5 . ПМК 7025788 . ПМИД 25785660 .
- ^ По данным MedlinePlus, аваскулярный некроз — это отмирание кости, вызванное недостаточным кровоснабжением кости.
- ^ Куццони, Э; Де Юдицибус, С; Стокко, Дж; Фавретто, Д. (2016). «Чувствительность к метилпреднизолону in vitro связана с клиническим ответом при детском идиопатическом нефротическом синдроме». Клин Фармакол Тер . 100 (3): 268–74. дои : 10.1002/cpt.372 . hdl : 11368/2878528 . ПМИД 27007551 . S2CID 37671642 .
- ^ Перейти обратно: а б Герреро Фернандес, Х. «Прогноз заболевания» . Проверено 21 мая 2016 г.
- ^ «Идиопатический нефротический синдром: гистологический диагноз с помощью чрескожной биопсии почки» . 1995. Архивировано из оригинала 25 марта 2016 г. Проверено 21 мая 2016 г.
- ^ Перейти обратно: а б с д Боррего Р., Хайме; Монтеро К., Орландо (2003). Нефрология: Основы медицины (Четвертое изд.). Корпорация биологических исследований. п. 340. ИСБН 9589400639 .
Внешние ссылки
[ редактировать ]- Детский нефротический синдром - Национальный институт диабета, заболеваний органов пищеварения и почек (NIDDK), NIH
- Нефротический синдром взрослых - Национальный институт диабета, заболеваний органов пищеварения и почек (NIDDK), NIH
- Кларди, Крис (май 2000 г.) « Нефротический синдром у детей » Раздаточный материал по детской нефрологии