Общий наркоз
Общие анестетики (или анестетики ) часто определяют как соединения, вызывающие потерю сознания у людей или потерю рефлекса выпрямления у животных. Клинические определения также расширены и теперь включают индуцированную кому, вызывающую неосведомленность о болевых раздражителях, достаточную для облегчения хирургического применения в клинической и ветеринарной практике. Общие анестетики не действуют как анальгетики , и их также не следует путать с седативными средствами . Общие анестетики представляют собой структурно разнообразную группу соединений, механизмы действия которых охватывают множество биологических мишеней, участвующих в контроле нейрональных путей. Точная работа является предметом некоторых дискуссий и продолжающихся исследований. [1]
Общие анестетики вызывают состояние общей анестезии . Остается несколько спорным вопрос о том, как следует определять это состояние. [2] Однако общие анестетики обычно вызывают несколько ключевых обратимых эффектов: обездвиженность, анальгезия, амнезия , потеря сознания и снижение вегетативной реакции на вредные раздражители. [2] [3] [4]
Способ применения
[ редактировать ]Общие анестетики могут вводиться либо в виде газов или паров ( ингаляционные анестетики ), либо в виде инъекций ( внутривенные или даже внутримышечные ). Все эти агенты обладают свойством быть весьма гидрофобными (т.е. в жидком виде они не смешиваются свободно (или смешиваются) с водой, а в виде газов они растворяются в маслах лучше, чем в воде). [3] [5] Можно провести анестезию исключительно путем ингаляции или инъекции, но чаще всего эти две формы комбинируются: инъекция вводится для индукции анестезии, а газ используется для ее поддержания. [5]
Вдыхание
[ редактировать ]
Ингаляционные анестетики представляют собой летучие жидкости или газы и обычно вводятся с помощью наркозного аппарата . Наркозный аппарат позволяет составить смесь кислорода, анестетиков и окружающего воздуха, доставить ее пациенту и контролировать параметры пациента и аппарата. Жидкие анестетики испаряются в аппарате. [5]
Многие соединения использовались для ингаляционной анестезии, но лишь некоторые из них до сих пор широко используются. Десфлюран , изофлюран и севофлуран являются наиболее широко используемыми на сегодняшний день ингаляционными анестетиками . Их часто комбинируют с закисью азота . Старые, менее популярные летучие анестетики включают галотан , энфлюран и метоксифлуран . Исследователи также активно изучают возможность использования ксенона в качестве анестетика. [5]
Инъекция
[ редактировать ]Инъекционные анестетики используются для индукции и поддержания бессознательного состояния. Анестезиологи предпочитают использовать внутривенные инъекции , поскольку они быстрее, менее болезненны и надежнее, чем внутримышечные или подкожные инъекции . Среди наиболее широко используемых препаратов можно выделить:
- Пропофол
- Этомидат
- Барбитураты, такие как метогекситал и тиопентон / тиопентал.
- Бензодиазепины, такие как мидазолам.
- Кетамин используется в Великобритании в качестве «полевой анестезии», например, при дорожно-транспортных происшествиях или аналогичных ситуациях, когда операцию необходимо проводить на месте происшествия или когда нет достаточно времени, чтобы перейти в операционную, при этом предпочитая другие анестетики в тех случаях, когда условия разрешить их использование. Он чаще используется в оперативных условиях в США. [5]
Бензодиазепины являются седативными средствами и используются в сочетании с другими общими анестетиками. [2] [5]
Механизм действия
[ редактировать ]Индукция и поддержание общей анестезии, а также контроль различных физиологических побочных эффектов обычно достигаются с помощью комбинаторного лекарственного подхода. Отдельные общие анестетики различаются в зависимости от их конкретных физиологических и когнитивных эффектов. Хотя индукцию общей анестезии можно облегчить с помощью одного общего анестетика, другие могут использоваться параллельно или впоследствии для достижения и поддержания желаемого состояния анестезии. Используемый лекарственный подход зависит от процедуры и потребностей медицинских работников. [2]
Предполагается, что общие анестетики оказывают свое действие путем активации тормозных рецепторов центральной нервной системы (ЦНС) и инактивации возбуждающих рецепторов ЦНС . Относительная роль различных рецепторов все еще обсуждается, но существуют доказательства того, что определенные мишени связаны с действием определенных анестетиков и лекарств. [2] [6] [7]
Ниже приведены несколько ключевых целей общих анестетиков, которые, вероятно, опосредуют их эффекты:
ГАМК А Агонисты рецепторов
[ редактировать ]- ГАМК А Рецепторы представляют собой хлоридные каналы, которые гиперполяризуют нейроны и действуют как тормозные рецепторы ЦНС. Общие анестетики, которые вызывают у них агонию, обычно используются, чтобы вызвать состояние седации и/или потери сознания. К таким препаратам относятся пропофол , этомидат , изофлуран , бензодиазепины ( мидазолам , лоразепам , диазепам ) и барбитураты ( тиопентал натрия , метогекситал ). [2] [3] [4]
Антагонисты NMDA-рецепторов
[ редактировать ]- Кетамин , антагонист рецепторов NMDA , используется главным образом из-за его обезболивающего эффекта и не по назначению из -за его антидепрессивного действия. Однако этот препарат также изменяет возбуждение и часто используется параллельно с другими общими анестетиками, чтобы поддерживать состояние общей анестезии. Введение только кетамина приводит к диссоциативному состоянию, при котором у пациента могут возникнуть слуховые и зрительные галлюцинации . Кроме того, восприятие боли отделено от восприятия вредных раздражителей. Кетамин, по-видимому, преимущественно связывается с NMDA-рецепторами на ГАМКергических интернейронах, что может частично объяснить его эффекты. [2] [3] [4]
Активация двухпоровых калиевых каналов (K 2P s)
[ редактировать ]- Двухпоровые калиевые каналы (K 2P s) модулируют калиевую проводимость, которая способствует мембранному потенциалу покоя в нейронах. Таким образом, открытие этих каналов способствует возникновению гиперполяризующего тока, который снижает возбудимость нейронов. K 2P Было обнаружено, что на действуют общие анестетики (особенно галогенированные ингаляционные анестетики), и в настоящее время они исследуются как потенциальные мишени. Семейство каналов K 2P состоит из шести подсемейств, включающих 15 уникальных членов. На 13 из этих каналов (за исключением гомомеров TWIK-1 и TWIK-2) действуют общие анестетики. Хотя не установлено, что общие анестетики связываются непосредственно с этими каналами, и неясно, как эти препараты влияют на проводимость K 2P , электрофизиологические исследования показали, что некоторые общие анестетики приводят к активации каналов K 2P . Было показано, что активация каналов, вызываемая лекарством, зависит от конкретных аминокислот в определенных каналах K 2P (т.е. каналах TREK-1 и TASK). В случае TREK-1 активация была продемонстрирована посредством анестезирующего воздействия на мембранные липидные кластеры и активации фосфолипазы D2; прямое связывание анестетиков с очищенным восстановленным TREK-1 не влияло на проводимость. [8] Эффекты некоторых общих анестетиков менее выражены у K 2P мышей с нокаутом по сравнению с их аналогами дикого типа . В совокупности TASK-1, TASK-3 и TREK-1 особенно хорошо поддерживаются, поскольку играют роль в индукции общей анестезии. [3] [6] [7]
Другие
[ редактировать ]- Агонисты опиоидных рецепторов используются в первую очередь из-за их обезболивающего действия. Однако эти препараты также могут вызывать седативный эффект. Этот эффект опосредован действием опиоидов как на опиоидные, так и на ацетилхолиновые рецепторы. Хотя эти препараты могут привести к снижению возбуждения, они не вызывают потери сознания. По этой причине их часто используют параллельно с другими общими анестетиками для поддержания состояния общей анестезии. К таким препаратам относятся морфин , фентанил , гидроморфон и ремифентанил . [2] [4]
- Введение агониста альфа2-адренергических рецепторов дексмедетомидина медленный приводит к седативному эффекту, напоминающему сон . Он используется параллельно с другими общими анестетиками для поддержания состояния общей анестезии не по назначению. Примечательно, что пациенты легко выводятся из этого состояния медленного сна. [2] [3] [4]
- Антагонисты дофаминовых рецепторов обладают седативными и противорвотными свойствами. Ранее их использовали параллельно с опиоидами для индукции нейролептической анестезии ( каталепсия , аналгезия и резистентность). Они больше не используются в данном контексте, поскольку пациенты, перенесшие нейролептическую анестезию, часто осознавали выполняемые медицинские процедуры, но не могли двигаться или выражать эмоции. К таким препаратам относятся галоперидол и дроперидол . [2]
Этапы анестезии
[ редактировать ]Во время введения анестетика получатель проходит различные стадии поведения, в конечном итоге приводящие к потере сознания . Этот процесс ускоряется при внутривенном введении анестетиков настолько, что его нельзя учитывать при их применении. Четыре стадии анестезии описываются с помощью знаков Геделя, обозначающих глубину анестезии. Эти этапы описывают влияние анестезии главным образом на когнитивные функции, мышечную активность и дыхание. [4]
Этап I: Анальгезия
[ редактировать ]Получатель анестезии сначала ощущает аналгезию, за которой следует амнезия и чувство спутанности сознания, переходящее на следующую стадию. [4]
Стадия II: Волнение
[ редактировать ]Стадия II часто характеризуется бредом, спутанностью сознания и тяжелой амнезией. На этом этапе анестезии часто наблюдаются нарушения в характере дыхания. Тошнота и рвота также являются индикаторами анестезии II стадии. Иногда в результате бреда могут возникать борьба и паника. [4]
Этап III: Хирургическая анестезия
[ редактировать ]Нормальное дыхание возобновляется в начале III стадии. Ближе к концу этапа дыхание полностью прекращается. Показателями III стадии анестезии являются потеря ресничного рефлекса, а также регулярное дыхание. Глубину анестезии III стадии часто можно оценить по движению глаз и размеру зрачка. [4]
Стадия IV: Медуллярная депрессия
[ редактировать ]На стадии IV дыхание отсутствует. Вскоре за этим следует недостаточность кровообращения и угнетение сосудодвигательных центров . На этой стадии анестезии часто случается смерть, если отсутствует поддержка дыхания и кровообращения. [4]
Физиологические побочные эффекты
[ редактировать ]Помимо клинически выгодных эффектов общих анестетиков, существует ряд других физиологических последствий, опосредованных этим классом препаратов. Примечательно, что снижению артериального давления могут способствовать различные механизмы, включая снижение сократимости сердца и расширение сосудистой сети. Это падение артериального давления может активировать рефлекторное увеличение частоты сердечных сокращений благодаря механизму обратной связи, опосредованному барорецепторами . Однако некоторые анестетики нарушают этот рефлекс. [3] [4]
Пациенты, находящиеся под общей анестезией, подвергаются большему риску развития гипотермии , поскольку вышеупомянутая вазодилатация увеличивает потерю тепла через периферический кровоток. В целом эти препараты снижают порог внутренней температуры тела, при котором терморегуляции запускаются вегетативные механизмы в ответ на холод. (С другой стороны, порог, при котором запускаются механизмы терморегуляции в ответ на тепло, обычно увеличивается.) [9]
Анестетики обычно влияют на дыхание. Ингаляционные анестетики вызывают расширение бронхов , увеличение частоты дыхания и уменьшение дыхательного объема . Конечным эффектом является снижение дыхания, которое должны контролировать медицинские работники, пока пациент находится под общей анестезией. [4] Рефлексы, призванные облегчить обструкцию дыхательных путей, также ослабляются (например, рвота и кашель). В сочетании со снижением тонуса нижнего пищеводного сфинктера , что увеличивает частоту срыгиваний, пациенты особенно склонны к асфиксии во время наркоза. Медицинские работники внимательно наблюдают за людьми, находящимися под общим наркозом, и используют ряд устройств, таких как эндотрахеальная трубка , для обеспечения безопасности пациентов. [3]
Общие анестетики также влияют на триггерную зону хеморецепторов и рвотный центр ствола мозга , вызывая тошноту и рвоту после лечения. [3]
Фармакокинетика
[ редактировать ]Внутривенные общие анестетики
[ редактировать ]Индукция
[ редактировать ]Общие анестетики, вводимые внутривенно, обычно представляют собой небольшие и высоко липофильные молекулы. Эти характеристики способствуют их быстрому преимущественному распространению в головном и спинном мозге, которые обладают высокой васкуляризацией и липофильностью. Именно здесь действие этих препаратов приводит к индукции общей анестезии. [3]
Устранение
[ редактировать ]После распределения в центральной нервной системе (ЦНС) анестетик диффундирует из ЦНС в мышцы и внутренние органы, а затем в жировую ткань . У пациентов, получивших однократную инъекцию препарата, такое перераспределение приводит к прекращению общей анестезии. Таким образом, после однократного болюсного введения анестетика продолжительность действия препарата зависит исключительно от кинетики перераспределения. [3]
Однако период полувыведения анестезирующего препарата после длительной инфузии зависит как от кинетики перераспределения препарата, метаболизма препарата в печени, так и от существующей концентрации препарата в жире. Когда большие количества анестетика уже растворены в жировых запасах организма, это может замедлить его перераспределение из головного и спинного мозга, продлевая его действие на ЦНС. По этой причине период полураспада этих введенных препаратов считается зависящим от контекста . Как правило, длительные инфузии анестетиков приводят к увеличению периода полувыведения препарата, замедлению выведения из головного и спинного мозга и задержке прекращения общей анестезии. [3]
Ингаляционные общие анестетики
[ редактировать ]Минимальная альвеолярная концентрация (МАК) — это концентрация ингаляционного анестетика в легких, которая предотвращает реакцию 50% пациентов на хирургический разрез. Это значение используется для сравнения эффективности различных ингаляционных общих анестетиков и влияет на парциальное давление препарата, используемого медицинскими работниками во время индукции и/или поддержания общей анестезии. [3] [4]
Индукция
[ редактировать ]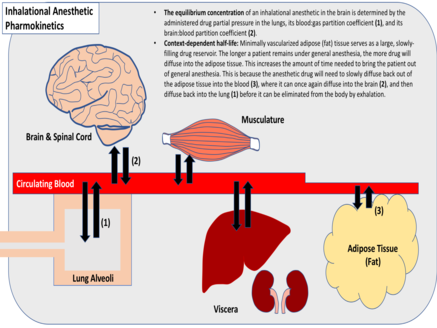
Вводу анестезии способствует диффузия ингаляционного анестетика в головной и спинной мозг. лекарства Диффузия по всему организму продолжается до тех пор, пока парциальное давление в различных тканях не станет эквивалентным парциальному давлению лекарства в легких. [3] Медицинские работники могут контролировать скорость индукции анестезии и конечную концентрацию анестетика в тканях, изменяя парциальное давление вдыхаемого анестетика. Более высокое парциальное давление лекарства в легких приведет к более быстрой диффузии по всему организму и приведет к более высокой максимальной концентрации в тканях. Частота дыхания и объем вдоха также влияют на скорость начала анестезии, как и степень легочного кровотока. [4]
Коэффициент распределения газообразного лекарственного средства свидетельствует о его относительной растворимости в различных тканях. Этот показатель представляет собой относительную концентрацию лекарства между двумя тканями, когда их парциальные давления равны (газ:кровь, жир:кровь и т. д.). Ингаляционные анестетики широко различаются по растворимости в тканях и коэффициентам распределения. [3] Хорошо растворимые анестетики требуют большого количества молекул лекарственного средства для повышения парциального давления внутри данной ткани, в отличие от минимально растворимых анестетиков, для которых требуется относительно немного молекул. [4] Как правило, ингаляционные анестетики с минимальной растворимостью достигают равновесия быстрее. Однако ингаляционные анестетики с высоким коэффициентом распределения жир:кровь достигают равновесия медленнее из-за минимальной васкуляризации жировой ткани, которая служит большим, медленно заполняющимся резервуаром для препарата. [3]
Устранение
[ редактировать ]Ингаляционные анестетики выводятся с выдохом после диффузии в легкие. Этот процесс во многом зависит от коэффициента разделения кровь: газ анестетика , растворимости тканей, притока крови к легким, частоты дыхания пациента и объема вдоха. [4] Для газов с минимальной растворимостью в тканях прекращение анестезии обычно происходит так же быстро, как и начало анестезии. Однако для газов с высокой растворимостью в тканях прекращение анестезии обычно зависит от контекста . Как и при внутривенных инфузиях анестетиков, длительная доставка хорошо растворимых анестетиков обычно приводит к более длительному периоду полувыведения препарата, замедлению выведения из головного и спинного мозга и задержке прекращения анестезии. [3]
Метаболизм ингаляционных анестетиков обычно не является основным путем выведения препарата. [4]
История
[ редактировать ]Этанол
[ редактировать ]Хотя большинство исследований сосредоточено на опьяняющем эффекте этанола, он также может вызывать общую анестезию. [10] С древности , до разработки современных средств, алкоголь использовался в качестве общего анестетика. [11]
См. также
[ редактировать ]Ссылки
[ редактировать ]- ^ Фрэнкс, Николас П. (май 2008 г.). «Общая анестезия: от молекулярных мишеней к нейрональным путям сна и пробуждения». Обзоры природы Неврология . 9 (5): 370–386. дои : 10.1038/nrn2372 . ISSN 1471-0048 . ПМИД 18425091 . S2CID 14020693 .
- ^ Перейти обратно: а б с д и ж г час я дж Браун, Эмери Н.; Пердон, Патрик Л.; Ван Дорт, Криста Дж. (21 июня 2011 г.). «Общая анестезия и измененные состояния возбуждения: системный нейробиологический анализ» . Ежегодный обзор неврологии . 34 (1): 601–628. doi : 10.1146/annurev-neuro-060909-153200 . hdl : 1721.1/86331 . ISSN 0147-006X . ПМК 3390788 . ПМИД 21513454 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д Фармакологическая основа терапии Гудмана и Гилмана . Гудман, Луи С. (Луи Сэнфорд), 1906–2000 гг., Брантон, Лоуренс Л., Чабнер, Брюс, Ноллманн, Бьорн К. (12-е изд.). Нью-Йорк: МакГроу-Хилл. 2011. ISBN 9780071624428 . OCLC 498979404 .
{{cite book}}: CS1 maint: другие ( ссылка ) - ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д Кацунг, Бертрам Г.; Тревор, Энтони Дж. (23 декабря 2014 г.). Фундаментальная и клиническая фармакология . Кацунг, Бертрам Г., Тревор, Энтони Дж. (Тринадцатое изд.). Нью-Йорк. ISBN 9780071825054 . OCLC 875520239 .
{{cite book}}: CS1 maint: отсутствует местоположение издателя ( ссылка ) - ^ Перейти обратно: а б с д и ж М., Дейл М. (2007). Фармакология Ранг и Дейл . Ранг, Х.П., Дейл, Морин М. (6-е изд.). [Эдинбург]: Черчилль Ливингстон. ISBN 978-0443069116 . OCLC 76798115 .
{{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ) - ^ Перейти обратно: а б Фрэнкс, Николас П. (1 января 2006 г.). «Молекулярные мишени, лежащие в основе общей анестезии» . Британский журнал фармакологии . 147 (С1): С72–С81. дои : 10.1038/sj.bjp.0706441 . ISSN 1476-5381 . ПМК 1760740 . ПМИД 16402123 .
- ^ Перейти обратно: а б Стейнберг, Э.А.; Уоффорд, Калифорния; Брикли, СГ; Фрэнкс, Северная Каролина; Висден, В. (01 мая 2015 г.). «Роль каналов K2P в анестезии и сне» . Архив Pflügers: Европейский журнал физиологии . 467 (5): 907–916. дои : 10.1007/s00424-014-1654-4 . ISSN 0031-6768 . ПМЦ 4428837 . ПМИД 25482669 .
- ^ Павел, Махмуд Ариф; Петерсен, Э. Николас; Ван, Хао; Лернер, Ричард А.; Хансен, Скотт Б. (16 июня 2020 г.). «Исследования о механизме общей анестезии» . Труды Национальной академии наук . 117 (24): 13757–13766. Бибкод : 2020PNAS..11713757P . дои : 10.1073/pnas.2004259117 . ПМК 7306821 . ПМИД 32467161 .
- ^ Биндра, Ашиш; Бинду, Баркха; Рат, Гириджа (01 июля 2017 г.). «Регулирование температуры под общей анестезией: принуждение или выбор» . Журнал анестезиологии, клинической фармакологии . 33 (3): 306–316. дои : 10.4103/joacp.joacp_334_16 . ПМК 5672515 . ПМИД 29109627 .
- ^ Вонг, С.М.; Фонг, Э; Таук, Д.Л.; Кендиг, Джей-Джей (25 июня 1997 г.). «Этанол как общий анестетик: действие на спинной мозг» . Европейский журнал фармакологии . 329 (2–3): 121–7. дои : 10.1016/S0014-2999(97)89174-1 . ПМИД 9226403 .
- ^ Эгер II Э.И., Саидман Л.Дж., Вестхорп Р.Н. (14 сентября 2013 г.). Удивительная история анестезии Springer Science & Business Media. стр. 100-1 4–. ISBN 978-1-4614-8441-7 . Архивировано из оригинала 18 сентября 2017 года.