Бешенство
| Бешенство | |
|---|---|
 | |
| Мужчина, больной бешенством, 1958 год. | |
| Специальность | Инфекционное заболевание |
| Симптомы | Лихорадка , резкое отвращение к воде, спутанность сознания , повышенное слюноотделение , галлюцинации , нарушение сна , паралич , кома . [1] [2] гиперактивность, головная боль , тошнота , рвота , беспокойство [3] |
| Причины | Вирус бешенства , лиссавирус австралийских летучих мышей. [4] |
| Профилактика | Вакцина против бешенства , контроль животных, иммуноглобулин против бешенства [1] |
| Уход | Поддерживающий уход |
| Медикамент | Неизлечимый [5] |
| Прогноз | ~100% летальный исход после появления симптомов [1] |
| Летальные исходы | 59 000 в год по всему миру [6] |
Бешенство — вирусное заболевание , вызывающее энцефалит у человека и других млекопитающих . [1] Исторически это называлось гидрофобией («боязнь воды») из-за симптома паники при появлении жидкости для питья. Ранние симптомы могут включать лихорадку и ненормальные ощущения в месте воздействия. [1] За этими симптомами следует один или несколько из следующих симптомов: тошнота, рвота, резкие движения, неконтролируемое возбуждение, боязнь воды, неспособность двигать частями тела, спутанность сознания и потеря сознания . [1] [7] [8] [9] Как только симптомы появляются, результатом практически всегда является смерть. [1] Период времени между заражением болезнью и появлением симптомов обычно составляет от одного до трех месяцев, но может варьироваться от менее одной недели до более одного года. [1] Время зависит от расстояния, которое вирус должен пройти по периферическим нервам, чтобы достичь центральной нервной системы . [10]
Бешенство вызывают лиссавирусы , в том числе вирус бешенства и лиссавирус австралийских летучих мышей . [4] Он передается, когда зараженное животное кусает или царапает человека или других животных. [1] Слюна зараженного животного также может передавать бешенство, если слюна попадает в глаза, рот или нос. [1] Во всем мире собаки являются наиболее распространенным животным. [1] В странах, где собаки обычно болеют этим заболеванием, более 99% случаев бешенства у людей являются прямым результатом укусов собак . [11] В Южной Америке Северной и укусы летучих мышей являются наиболее распространенным источником заражения людей бешенством, и менее 5% случаев приходится на собак. [1] [11] Грызуны очень редко заражаются бешенством. [11] Заболевание можно диагностировать только после появления симптомов. [1]
Программы контроля животных и вакцинации снизили риск заражения бешенством собак в ряде регионов мира. [1] Иммунизация людей до заражения рекомендуется тем, кто находится в группе высокого риска, в том числе тем, кто работает с летучими мышами или проводит длительное время в районах мира, где распространено бешенство. [1] У людей, подвергшихся воздействию бешенства, вакцина против бешенства и иногда антирабический иммуноглобулин эффективны для предотвращения заболевания, если человек получает лечение до появления симптомов бешенства. [1] Промывание укусов и царапин в течение 15 минут водой с мылом, повидон-йодом или моющим средством может уменьшить количество вирусных частиц и может быть в некоторой степени эффективным средством предотвращения передачи вируса. [1] [12] По состоянию на 2016 год [update]Было зарегистрировано, что только четырнадцать человек выжили после заражения бешенством после появления симптомов. [13] [14] Однако исследование, проведенное в 2010 году среди населения Перу , сообщившего об одном или нескольких укусах летучих мышей-вампиров (обычно зараженных бешенством), показало, что из 73 человек, сообщивших о предыдущих укусах летучих мышей, семь человек имели вирус бешенства. -нейтрализующие антитела (рВНА). [15] Поскольку только один член этой группы сообщил о предшествующей вакцинации против бешенства, результаты исследования предполагают ранее недокументированные случаи заражения и репликации вируса с последующей абортивной инфекцией. Это может указывать на то, что люди могут подвергаться воздействию вируса без лечения и в результате у них развиваются естественные антитела.
Бешенство является причиной около 59 000 смертей во всем мире в год. [6] около 40% из них приходится на детей в возрасте до 15 лет. [16] Более 95% случаев смерти людей от бешенства приходится на Африку и Азию. [1] Бешенство присутствует более чем в 150 странах и на всех континентах, кроме Антарктиды. [1] Более 3 миллиардов человек живут в регионах мира, где встречается бешенство. [1] В ряде стран, включая Австралию и Японию, а также в большей части Западной Европы бешенство среди собак отсутствует. [17] [18] На многих тихоокеанских островах бешенства вообще нет. [18] Классифицируется как забытая тропическая болезнь . [19]
Этимология
Название бешенство происходит от латинского rabies — «безумие». [20] Греки получили слово лисса от слова lud , что означает «жестокий»; этот корень используется в названии рода вируса бешенства Lyssavirus . [21]
Признаки и симптомы

Период между заражением и появлением первых симптомов (инкубационный период) у людей обычно составляет от одного до трех месяцев. [22] Этот период может составлять всего четыре дня или превышать шесть лет, в зависимости от местоположения и тяжести раны, а также количества занесенного вируса. [22] Начальные симптомы бешенства часто неспецифичны и включают лихорадку и головную боль. [22] По мере того, как бешенство прогрессирует и вызывает воспаление головного мозга и мозговых оболочек , симптомы могут включать легкий или частичный паралич , тревогу , бессонницу , спутанность сознания , возбуждение , ненормальное поведение, паранойю , ужас и галлюцинации . [10] [22] Человек также может бояться воды. [1]
Симптомы со временем прогрессируют до делирия и комы . [10] [22] Смерть обычно наступает через два-десять дней после появления первых симптомов. Выживаемость практически неизвестна после появления симптомов, даже при интенсивной терапии. [22] [23]
На протяжении всей своей истории бешенство также иногда называли гидрофобией («боязнь воды»). [24] Это относится к набору симптомов на поздних стадиях инфекции, при которых у человека возникают трудности с глотанием, он начинает паниковать, когда ему предлагают пить жидкость, и не может утолить жажду. Выработка слюны значительно увеличивается, и попытки пить или даже намерение или предложение выпить могут вызвать мучительно болезненные спазмы мышц горла и гортани . Поскольку инфицированный человек не может глотать слюну и воду, вероятность передачи вируса гораздо выше, поскольку он размножается и накапливается в слюнных железах и передается через укусы. [25]
Гидрофобия обычно связана с бешенством, которым страдают 80% людей, инфицированных бешенством. Эта форма бешенства вызывает иррациональную агрессию у хозяина, что способствует распространению вируса через укусы животных; [26] [27] эффект «пены изо рта», вызванный скоплением слюны, также часто ассоциируется с бешенством в общественном восприятии и в массовой культуре. [28] [29] [30] Остальные 20% могут страдать паралитической формой бешенства, которая характеризуется мышечной слабостью , потерей чувствительности и параличом ; эта форма бешенства обычно не вызывает боязни воды. [31]
Причина
- Рендеринг вируса бешенства
- Электронно-микроскопическое изображение вируса бешенства.
- ПЭМ- микрофотография с многочисленными вирионами бешенства (маленькие темно-серые палочковидные частицы) и тельцами Негри (более крупные патогномоничные клеточные включения бешенской инфекции)
Бешенство вызывается рядом лиссавирусов, включая вирус бешенства и лиссавирус австралийских летучих мышей . [4] Лиссавирус Дювенхаге может вызывать инфекцию, подобную бешенству. [32]
Вирус бешенства — типовой вид рода Lyssavirus Mononegavirales семейства Rhabdoviridae порядка , . Лиссавирионы имеют спиральную симметрию, длину около 180 нм и поперечное сечение около 75 нм. [33] Эти вирионы имеют оболочку и имеют геном из одноцепочечной РНК с отрицательным смыслом . Генетическая информация упакована в виде рибонуклеопротеинового комплекса, в котором РНК прочно связана с вирусным нуклеопротеином. РНК -геном вируса кодирует пять генов, порядок которых высококонсервативен: нуклеопротеин (N), фосфопротеин (P), матричный белок (M), гликопротеин (G) и вирусная РНК-полимераза (L). [34]
Чтобы проникнуть в клетки, тримерные шипы на внешней стороне мембраны вируса взаимодействуют со специфическим клеточным рецептором, наиболее вероятным из которых является рецептор ацетилхолина . Клеточная мембрана сжимается в процессе, известном как пиноцитоз , и позволяет вирусу проникнуть в клетку посредством эндосомы . Затем вирус использует необходимую кислую среду этой эндосомы и одновременно связывается с ее мембраной, высвобождая свои пять белков и одноцепочечную РНК в цитоплазму. [35]
Попав в мышечную или нервную клетку, вирус подвергается репликации. Затем белок L транскрибирует пять цепей мРНК и положительную цепь РНК, все из исходной отрицательной цепи РНК, используя свободные нуклеотиды в цитоплазме. Эти пять нитей мРНК затем транслируются в соответствующие им белки (белки P, L, N, G и M) на свободных рибосомах в цитоплазме. Некоторые белки требуют посттрансляционных модификаций. Например, белок G проходит через шероховатый эндоплазматический ретикулум , где подвергается дальнейшему сворачиванию, а затем транспортируется в аппарат Гольджи , где к нему добавляется сахарная группа ( гликозилирование ). [35]
Когда вирусных белков будет достаточно, вирусная полимераза начнет синтезировать новые отрицательные цепи РНК из матрицы РНК с положительной цепью. Эти отрицательные нити затем образуют комплексы с белками N, P, L и M, а затем перемещаются к внутренней мембране клетки, где G-белок внедряется в мембрану. Затем G-белок обвивается вокруг комплекса белков NPLM, захватывая с собой часть мембраны клетки-хозяина, которая образует новую внешнюю оболочку вирусной частицы. Затем вирус отпочковывается от клетки. [35]
С точки проникновения вирус нейротропен и перемещается по нервным путям в центральную нервную систему . Вирус обычно сначала поражает мышечные клетки вблизи места заражения, где они могут размножаться, не будучи «замеченными» иммунной системой хозяина. Как только достаточное количество вируса реплицируется, они начинают связываться с рецепторами ацетилхолина в нервно-мышечном соединении. [36] Затем вирус перемещается по аксону нервной клетки посредством ретроградного транспорта , поскольку его белок P взаимодействует с динеином , белком, присутствующим в цитоплазме нервных клеток. Как только вирус достигает тела клетки, он быстро попадает в центральную нервную систему (ЦНС), реплицируется в мотонейронах и в конечном итоге достигает мозга. [10] После заражения головного мозга вирус центробежно распространяется к периферической и вегетативной нервной системе, в конечном итоге мигрируя в слюнные железы, где он готов к передаче следующему хозяину. [37] : 317
Передача инфекции
Все теплокровные виды, включая человека, могут заразиться вирусом бешенства и у него могут развиться симптомы. Впервые птиц искусственно заразили бешенством в 1884 году; однако инфицированные птицы в большинстве случаев, если не полностью, протекают бессимптомно и выздоравливают. [38] Известно, что у других видов птиц вырабатываются антитела к бешенству , что является признаком инфекции, после кормления зараженными бешенством млекопитающими. [39] [40]
Вирус также приспособился расти в клетках хладнокровных позвоночных. [41] [42] Большинство животных могут быть заражены вирусом и могут передать болезнь человеку. Во всем мире около 99% случаев бешенства у людей приходится на домашних собак. [43] Другие источники бешенства у людей включают летучих мышей , [44] [45] обезьяны , еноты , лисы , скунсы , крупный рогатый скот , волки , койоты , кошки и мангусты (обычно либо маленькие азиатские мангусты, либо желтые мангусты). [46]
Бешенство может также распространяться при контакте с инфицированными медведями , домашними сельскохозяйственными животными , сурками , ласками и другими дикими хищниками . Однако зайцеобразные , такие как зайцы и кролики , и мелкие грызуны , такие как бурундуки , песчанки , морские свинки , хомяки , мыши , крысы и белки , почти никогда не инфицированы бешенством и не известны случаи передачи бешенства человеку. . [47] Укусы мышей, крыс или белок редко требуют профилактики бешенства, поскольку эти грызуны обычно погибают при любой встрече с более крупными бешеными животными и, следовательно, не являются переносчиками. [48] Вирджинский опоссум (сумчатое животное, в отличие от других млекопитающих, названных в этом параграфе, которые все являются ) плацентарными . имеет более низкую внутреннюю температуру тела, чем предпочитает вирус бешенства, и поэтому устойчив, но не невосприимчив к бешенству [49] Сумчатые , наряду с однопроходными ( утконосами и ехиднами ), обычно имеют более низкую температуру тела, чем плацентарии аналогичного размера . [50]
Вирус обычно присутствует в нервах и слюне животного с симптомами бешенства. [51] [52] Путь заражения обычно, но не всегда, через укус. Во многих случаях зараженное животное исключительно агрессивно, может нападать без всякой причины и демонстрирует нетипичное поведение. [53] Это пример вирусного патогена, изменяющего поведение своего хозяина , чтобы облегчить его передачу другим хозяевам. После типичного заражения человека через укус вирус попадает в периферическую нервную систему . Затем он движется ретроградно по эфферентным нервам к центральной нервной системе . [54] На этом этапе вирус нелегко обнаружить внутри хозяина, и вакцинация все же может обеспечить клеточный иммунитет для предотвращения симптоматического бешенства. Когда вирус достигает мозга , он быстро вызывает энцефалит , продромальную фазу, которая является началом симптомов. Как только у пациента появляются симптомы, лечение почти никогда не оказывается эффективным, а смертность превышает 99%. Бешенство может также вызвать воспаление спинного мозга , вызывая поперечный миелит . [55] [56]
Хотя теоретически инфицированные бешенством люди могут передать заболевание другим через укус или иным образом, такие случаи никогда не были зарегистрированы, поскольку инфицированных людей обычно госпитализируют и принимают необходимые меры предосторожности. Случайный контакт, такой как прикосновение к человеку, больному бешенством, или контакт с неинфекционной жидкостью или тканью (моча, кровь, фекалии), не является заражением и не требует постконтактной профилактики. Но поскольку вирус присутствует в сперме и вагинальном секрете, бешенство может передаваться половым путем. [57] Зарегистрировано лишь небольшое количество случаев передачи бешенства от человека к человеку, и все они произошли при трансплантации органов , чаще всего при трансплантации роговицы , от инфицированных доноров. [58] [59]
Диагностика
Бешенство бывает трудно диагностировать, поскольку на ранних стадиях его легко спутать с другими заболеваниями или даже с простым агрессивным темпераментом. [60] Эталонным методом диагностики бешенства является тест на флуоресцентные антитела (FAT) – иммуногистохимический метод, рекомендованный Всемирной организацией здравоохранения (ВОЗ). [61] FAT основан на способности молекулы-детектора (обычно изотиоцианата флуоресцеина) в сочетании со специфичным к бешенству антителом, образующим конъюгат, связываться с антигеном бешенства и обеспечивать его визуализацию с использованием методов флуоресцентной микроскопии. Микроскопический анализ образцов — единственный прямой метод, позволяющий в короткие сроки и с меньшими затратами идентифицировать специфичный антиген вируса бешенства, независимо от географического происхождения и статуса хозяина. Его следует рассматривать как первый шаг в диагностических процедурах для всех лабораторий. Однако автолизированные образцы могут снизить чувствительность и специфичность FAT. [62] Анализы RT-PCR оказались чувствительным и специфичным инструментом для рутинных диагностических целей. [63] особенно в разложившихся образцах [64] или архивные образцы. [65] Диагноз можно достоверно поставить на основании образцов мозга, взятых после смерти. Диагноз также можно поставить на основании образцов слюны, мочи и спинномозговой жидкости, но это не так чувствительно и надежно, как образцы головного мозга. [62] Церебральные включения, называемые тельцами Негри, на 100% диагностируют инфекцию бешенства, но обнаруживаются только примерно в 80% случаев. [33] По возможности животное, от которого был получен укус, также следует обследовать на бешенство. [66]
Некоторые методы световой микроскопии также могут использоваться для диагностики бешенства за десятую часть стоимости традиционных методов флуоресцентной микроскопии, что позволяет идентифицировать болезнь в менее развитых странах. [67] Тест на бешенство, известный как LN34, легче провести на мозге мертвого животного и может помочь определить, кто нуждается, а кто нет в постконтактной профилактике. [68] Тест был разработан Центрами по контролю и профилактике заболеваний (CDC) в 2018 году. [68]
Дифференциальный диагноз при подозрении на бешенство у человека может первоначально включать любую причину энцефалита , в частности инфекцию вирусами, такими как герпесвирусы , энтеровирусы и арбовирусы , такие как вирус Западного Нила . Наиболее важными вирусами, которые следует исключить, являются вирус простого герпеса первого типа, вирус ветряной оспы и (реже) энтеровирусы, включая вирусы Коксаки , эховирусы , полиовирусы и энтеровирусы человека 68–71. [69]
Возможны также новые причины вирусного энцефалита, о чем свидетельствует вспышка в 1999 году в Малайзии 300 случаев энцефалита с уровнем смертности 40%, вызванного вирусом Нипах , недавно признанным парамиксовирусом . [70] Аналогичным образом, хорошо известные вирусы могут быть занесены в новые регионы, о чем свидетельствует вспышка энцефалита, вызванного вирусом Западного Нила, на востоке Соединенных Штатов. [71]
Профилактика
Почти все случаи заражения людей бешенством были смертельными, пока в 1885 году Луи Пастер и Эмиль Ру не разработали вакцину . Их оригинальная вакцина была получена от инфицированных кроликов, у которых вирус в нервной ткани был ослаблен путем высыхания в течение пяти-десяти дней. [72] Подобные вакцины, полученные из нервной ткани, до сих пор используются в некоторых странах, поскольку они намного дешевле, чем современные вакцины на клеточных культурах. [73]
менее дорогие вакцины на основе очищенных клеток куриного эмбриона и очищенная вакцина против бешенства на основе очищенных клеток веро . Производство вакцины против бешенства на основе диплоидных клеток человека было начато в 1967 году . В настоящее время доступны [66] Рекомбинантная вакцина под названием V-RG использовалась в Бельгии, Франции, Германии и США для предотвращения вспышек бешенства среди неодомашненных животных. [74] Иммунизация до заражения использовалась как среди людей, так и среди нечеловеческих популяций, где, как и во многих юрисдикциях, домашних животных необходимо вакцинировать. [75]

В годовом отчете Департамента здравоохранения и службы по надзору за инфекционными заболеваниями штата Миссури за 2007 год говорится, что следующее может помочь снизить риск заражения бешенством: [76]
- Вакцинация собак, кошек и хорьков против бешенства
- Содержание домашних животных под присмотром
- Не обращаться с дикими или бродячими животными
- Обращение к сотруднику по контролю за животными при обнаружении дикого или бездомного животного, особенно если животное ведет себя странно.
- В случае укуса животного промыть рану водой с мылом в течение 10–15 минут и обратиться к врачу, чтобы определить, требуется ли постконтактная профилактика.
28 сентября – Всемирный день борьбы с бешенством , который способствует распространению информации, профилактике и ликвидации заболевания. [77]
В Азии, а также в некоторых частях Америки и Африки собаки остаются основным хозяином. Обязательная вакцинация животных менее эффективна в сельской местности. Домашние животные не могут содержаться в частном порядке, особенно в развивающихся странах, и их уничтожение может быть неприемлемо. Пероральные вакцины можно безопасно распространять в виде приманок. Эта практика позволила успешно снизить заболеваемость бешенством в сельских районах Канады , Франции и США . В Монреале , Квебек, Канада, приманки успешно используются для ловли енотов в районе парка Маунт-Роял. Кампании по вакцинации могут быть дорогостоящими, но анализ затрат и выгод показывает, что приманки могут быть экономически эффективным методом борьбы. [78] В Онтарио резкое снижение заболеваемости бешенством было зафиксировано после начала кампании по вакцинации с помощью приманок с воздуха. [79]
Число зарегистрированных смертей людей от бешенства в Соединенных Штатах снизилось со 100 и более ежегодно в начале 20-го века до одного или двух в год из-за повсеместной вакцинации домашних собак и кошек, а также разработки вакцин для человека и лечения иммуноглобулином. Большинство смертей в настоящее время происходит в результате укусов летучих мышей, которые могут остаться незамеченными для жертвы и, следовательно, без лечения. [80]
Уход
После контакта
Лечение после заражения может предотвратить заболевание, если его провести в течение 10 дней. Вакцина против бешенства эффективна на 100%, если ее вводить до появления симптомов бешенства. [33] [35] [81] Ежегодно более 15 миллионов человек вакцинируются после потенциального заражения. Хотя это работает хорошо, стоимость значительна. [82] В США людям рекомендуется получить одну дозу человеческого иммуноглобулина против бешенства (HRIG) и четыре дозы вакцины против бешенства в течение 14 дней. [83] HRIG стоит дорого и составляет большую часть стоимости постконтактного лечения, достигающую нескольких тысяч долларов. [84] В Великобритании одна доза HRIG обходится Национальной службе здравоохранения в 1000 фунтов стерлингов. [85] хотя это не помечено как «дорогое лекарство». [86] Полный курс вакцинации стоит 120–180 фунтов стерлингов. [87] Как можно больше HRIG следует вводить вокруг укусов, а оставшуюся часть следует вводить глубокой внутримышечной инъекцией в участок, удаленный от места вакцинации. [35]
Людям, ранее вакцинированным против бешенства, не требуется вводить иммуноглобулин — только постконтактные прививки в 0-й и 3-й дни. [88] Побочные эффекты современных клеточных вакцин аналогичны побочным эффектам прививок от гриппа. Старая вакцинация на основе нервной ткани требовала нескольких инъекций в брюшную полость большой иглой, но она недорогая. [89] От него постепенно отказываются и заменяют доступные схемы внутрикожной вакцинации Всемирной организации здравоохранения. [66] Детям до года рекомендуется использовать боковую часть бедра. [90]
Тщательное промывание раны как можно скорее водой с мылом в течение примерно пяти минут эффективно снижает количество вирусных частиц. [91] повидон-йод или алкоголь. Затем для дальнейшего снижения вируса рекомендуется принимать [92]
Пробуждение и обнаружение летучей мыши в комнате или обнаружение летучей мыши в комнате ребенка, ранее оставленного без присмотра, умственно отсталого или человека в состоянии алкогольного опьянения является показанием для постконтактной профилактики (ПКП). Рекомендации по осторожному использованию ПКП при встречах с летучими мышами, когда контакт не был выявлен, подвергались сомнению в медицинской литературе на основе анализа затрат и выгод . [93] Тем не менее, исследование 2002 года подтвердило протокол профилактического применения ПКП в тех случаях, когда ребенок или психически больной человек находился наедине с летучей мышью, особенно в спальных местах, где укус или воздействие могут произойти без ведома жертвы. [94]
После начала
За развитием бешенства почти наверняка следует смерть. Паллиативная помощь в условиях стационара рекомендуется с назначением больших доз обезболивающих и седативных средств вместо физического ограничения. Фрагменты льда можно давать внутрь при жажде, но убедительных доказательств пользы внутривенной гидратации нет. [95]
лечение, известное как протокол Милуоки, которое включает в себя введение человека в химическую кому и использование противовирусных препаратов . Было предложено [96] Первоначально он начал использоваться в 2003 году после того, как Джинна Гизе, девочка-подросток из Висконсина , стала первым человеком, который, как известно, выжил после бешенства без профилактического лечения до появления симптомов. [97] [98] С тех пор этот протокол опробовали несколько раз, но он был оценен как неэффективный метод лечения, и были высказаны опасения по поводу затрат и этичности его использования. [96] [99]
Прогноз
Вакцинация после заражения (ПКП) весьма успешно предотвращает бешенство. [81] У непривитых людей бешенство почти наверняка приводит к летальному исходу после неврологических симптомов. развития [100]
Эпидемиология
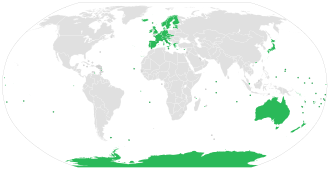
По оценкам, в 2010 году от бешенства умерло 26 000 человек по сравнению с 54 000 в 1990 году. [101] Большинство смертей произошло в Азии и Африке. [100] По состоянию на 2015 год [update]Больше всего случаев зафиксировано в Индии (приблизительно 20 847), за которой следуют Китай (приблизительно 6 000) и Демократическая Республика Конго (5 600). [102] Сотрудничество между Всемирной организацией здравоохранения, Всемирной организацией здравоохранения животных (МЭБ), Продовольственной и сельскохозяйственной организацией Объединенных Наций (ФАО) и Глобальным альянсом по борьбе с бешенством, организованное в 2015 году, направлено на ликвидацию смертности от бешенства к 2030 году. [103]
Индия
В Индии самый высокий уровень заболеваемости бешенством среди людей в мире, в первую очередь из-за бродячих собак. [104] число которых значительно возросло с тех пор, как закон 2001 года запретил убийство собак. [105] Эффективному контролю и лечению бешенства в Индии препятствует форма массовой истерии, известная как синдром щенячьей беременности (PPS). Жертвы укусов собак с ППС, как самцы, так и самки, убеждаются, что внутри них растут щенки, и часто обращаются за помощью к целителям, а не к медицинским услугам. [106] По оценкам, каждый год от бешенства в Индии умирают 20 000 человек, что составляет более трети от общего числа людей в мире. [105]
Австралия
Австралия имеет официальный статус страны, свободной от бешенства. [107] хотя лиссавирус австралийских летучих мышей (ABLV), обнаруженный в 1996 году, представляет собой вирус, вызывающий бешенство, родственный вирусу бешенства , распространенному в местных популяциях летучих мышей Австралии.
Соединенные Штаты

В Соединенных Штатах собачье бешенство искоренено, но бешенство распространено среди диких животных, и каждый год в среднем 100 собак заражаются от других диких животных. [108] [109]
Из-за высокой осведомленности общественности о вирусе, усилий по вакцинации домашних животных и сокращения диких популяций, а также доступности постконтактной профилактики заболеваемость бешенством среди людей в Соединенных Штатах очень редка. С 1960 по 2018 год в США было зарегистрировано в общей сложности 125 случаев бешенства у людей; 36 (28%) случаев были связаны с укусами собак во время международных поездок. [110] Среди 89 случаев заражения в США 62 (70%) были связаны с летучими мышами. [110] Самая последняя смерть от бешенства в Соединенных Штатах произошла в ноябре 2021 года, когда в конце августа 2021 года летучая мышь укусила ребенка из Техаса, но его родители не смогли оказать ему помощь. Он умер менее чем через три месяца. [111]
Европа
Ежегодно в Европе либо не регистрируется, либо очень мало случаев бешенства; случаи заражения происходят как во время путешествий, так и в Европе. [112]
В Швейцарии болезнь была практически ликвидирована после того, как ученые поместили куриные головы с живой аттенуированной вакциной в Швейцарские Альпы . [79] Лисы, которые оказались основным источником бешенства в стране, съели куриные головы и получили прививку. [79] [113]
Италия, после того как она была объявлена свободной от бешенства с 1997 по 2008 год, стала свидетелем повторного появления болезни у диких животных в регионах Тривенето ( Трентино-Альто-Адидже/Южный Тироль , Венето и Фриули-Венеция-Джулия ) из-за распространения эпидемии. на Балканах, что также затронуло Австрию. Обширная кампания по вакцинации диких животных снова ликвидировала вирус в Италии, и в 2013 году страна восстановила статус страны, свободной от бешенства, причем последний зарегистрированный случай бешенства у рыжей лисицы был зарегистрирован в начале 2011 года. [114] [115]
В Соединенном Королевстве нет бешенства с начала 20 века, за исключением бешеноподобного вируса (EBLV-2) у нескольких летучих мышей Добентона . Зарегистрирован один смертельный случай передачи EBLV-2 человеку. [116] С 2000 года зарегистрировано четыре случая смерти от бешенства, передавшегося за границу через укусы собак. Последнее заражение в Великобритании произошло в 1922 году, а последняя смерть от местного бешенства произошла в 1902 году. [117] [118]
Швеция и материковая Норвегия свободны от бешенства с 1886 года. [119] У летучих мышей были обнаружены антитела к бешенству (но не вирус). [120] На Шпицбергене животные могут пересечь арктические льды из Гренландии или России.
Мексика
В 2019 году Мексика была сертифицирована Всемирной организацией здравоохранения как страна, свободная от бешенства, передающегося от собак, поскольку за два года не было зарегистрировано ни одного случая передачи бешенства от собак. [121]
Азиатские страны
Несмотря на то, что бешенство можно предотвратить, а также на многочисленные успехи, достигнутые за последние годы в таких странах, как Северная Америка, Южная Корея и Западная Европа, бешенство остается эндемичным во многих странах Юго-Восточной Азии, включая Камбоджу , Бангладеш , Бутан , Северную Корею , Индию , Индонезию , Мьянму, Непал , Ши Ланка и Таиланд . [122] Половина всех случаев смерти от бешенства в мире приходится на Юго-Восточную Азию – ок. 26 000 в год. [123]
Во многом то, что мешает Азии принять те же меры, что и другие страны, – это стоимость . [124] Известные данные позволяют предположить, что лечение диких собак является основным источником лечения бешенства, однако оно стоит в 10 раз дороже, чем лечение людей после укусов. Исследования и лечение бешенства в целом настолько дороги, что Индия и другие соседние страны просто не могут применять многие профилактические меры из-за финансовых ограничений. [125]
Таиланд
В 2013 году бешенство человека было практически искоренено в штате Таиланд благодаря новым мерам, требующим вакцинации всех домашних собак, а также программам, направленным на вакцинацию диких собак и крупных животных. (Суванпакди. 2021), [126] однако из-за соседних стран – Камбоджи, Лаоса и Мьянмы – и их неспособности финансово бороться с бешенством, инфицированные животные продолжают пересекать границу и заражать тайцев, что приводит к примерно 100 случаям заболевания в год. [127] Эти районы вокруг границы называются «красными зонами бешенства», и именно здесь Таиланд постоянно борется с ликвидацией бешенства и будет делать это до тех пор, пока что-то не будет сделано в соседних странах (Суванпакди, S.2021). [128]
В Таиланде есть ресурсы и лекарства, необходимые для борьбы с бешенством, например, действуют правила, которые требуют, чтобы все дети получали прививку от бешенства перед посещением школы, и имеются клиники для тех, кто укусил или поцарапал возможное бешеное животное. Однако обращаться в клинику решает сам человек, а 10 человек в год умирают из-за собственного отказа. [129]
Камбоджа
В Камбодже регистрируется около 800 случаев заболевания бешенством у людей в год, что делает Камбоджу одной из ведущих стран по заболеваемости бешенством у людей. [130] Во многом это связано с отсутствием ухода за животными. В Камбодже сотни тысяч животных заражены бешенством, что является еще одним глобальным рекордом, но при этом мало надзора за указанными животными и мало законов, требующих вакцинации домашних и других домашних животных. (Барон Н., Шевалье В., Соват Л. и др. (2022). Что в этом поражает, так это национальный капитал Камбоджи: они считаются богатой страной с фондами, способными бороться с бешенством и вакцинировать всех согласных граждан. В последние годы В Камбодже значительно улучшилась медицинская практика по лечению бешенства у людей: в клиниках по всей стране созданы необходимые методы лечения и вакцинации, а также проводится обучение по вопросам бешенства в школьных классах. [131] Однако им по-прежнему не хватает надзора за животными и лечения, что приводит к утечке вируса в соседние страны. [132]
История
Бешенство известно примерно с 2000 года до нашей эры. [133] Первое письменное упоминание о бешенстве содержится в Месопотамском кодексе Эшнунны ( ок. 1930 г. до н. э. ), который предписывает владельцу собаки с симптомами бешенства принимать профилактические меры против укусов. Если бешеная собака укусила другого человека и впоследствии он умер, хозяина наказывали крупным штрафом. [134]
В Древней Греции считалось, что бешенство вызывает Лисса , дух безумной ярости. [135]
Неэффективные народные средства изобиловали медицинской литературой древнего мира. Врач Скрибоний Ларг прописал припарки из ткани и кожи гиены; Антей рекомендовал препарат, приготовленный из черепа повешенного. [136]
Бешенство, судя по всему, зародилось в Старом Свете, а первая эпизоотия в Новом Свете произошла в Бостоне в 1768 году. [137]
Бешенство считалось бедствием из-за его распространенности в 19 веке. Во Франции и Бельгии, где святого Губерта почитали , « Ключ святого Губерта » нагревали и применяли для прижигания раны. С помощью магического мышления собак клеймили этим ключом в надежде защитить их от бешенства.
Нередко человек, укушенный собакой, которую просто заподозрили в бешенстве, покончил жизнь самоубийством или был убит другими. [21]
В древние времена прикрепление языка ( язычная уздечка , слизистая оболочка) разрезалось и удалялось, так как считалось, что именно здесь зародилось бешенство. Эта практика прекратилась с открытием истинной причины бешенства. [37] Вакцина для нервной ткани Луи Пастера в 1885 году оказалась успешной, и ее постепенно улучшали, чтобы уменьшить зачастую серьезные побочные эффекты. [22]
В наше время страх перед бешенством не уменьшился, а болезнь и ее симптомы, особенно возбуждение, послужили источником вдохновения для нескольких произведений о зомби или художественной литературы аналогичной тематики, часто изображающей бешенство как мутировавшее в более сильный вирус, который поражает людей. убийственной яростью или неизлечимой болезнью, что приводит к разрушительной и широко распространенной пандемии. [138]
- Миниатюра Кантиги № 275, изображающая двух монахов-госпитальеров, больных бешенством, которых несут перед Святой Марией Теренской. [139]
- Франсуа Буасье де Соваж де Лакруа , Della natura e causa della rabbia ( Диссертация о природе и причинах бешенства ), 1777 г.
Другие животные

Бешенство заразно для млекопитающих ; Выделяют три стадии инфекции центральной нервной системы. Клиническое течение у животных часто короче, чем у людей, но приводит к схожим симптомам и почти всегда к смерти. Первая стадия представляет собой период от одного до трех дней, характеризующийся поведенческими изменениями и известный как продромальная стадия . Вторая – возбуждающая стадия, продолжающаяся три-четыре дня. Эту стадию часто называют «яростным бешенством» из-за склонности пораженного животного к гиперреактивности на внешние раздражители и кусанию или нападению на все, что находится рядом. В некоторых случаях животные пропускают стадию возбуждения и развивают паралич, как в третьей фазе; паралитическая фаза. Эта стадия развивается вследствие поражения мотонейронов . Наблюдается нарушение координации вследствие паралича задних конечностей , а слюнотечение и затруднение глотания вызваны параличом мышц лица и горла. Смерть обычно наступает в результате остановки дыхания . [140]
См. также
Ссылки
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т в «Информационный бюллетень по бешенству № 99» . Всемирная организация здравоохранения . Июль 2013. Архивировано из оригинала 1 апреля 2014 года . Проверено 28 февраля 2014 г.
- ^ «Бешенство – симптомы и причины» . Клиника Мэйо . Проверено 9 апреля 2018 г.
- ^ «Бешенство» . Клиника Мэйо . Проверено 5 октября 2023 г.
- ^ Перейти обратно: а б с «Бешенство, лиссавирус австралийских летучих мышей и другие лиссавирусы» . Департамент здравоохранения . Декабрь 2013. Архивировано из оригинала 4 марта 2014 года . Проверено 1 марта 2014 г.
- ^ «Диагностика и лечение бешенства=27 июня 2023 г.» . Клиника Майо .
- ^ Перейти обратно: а б «Бешенство» . CDC . 29 июля 2020 г. Проверено 31 января 2021 г.
- ^ «Бешенство, симптомы, причины, лечение» . Медицинские новости сегодня . 15 ноября 2017 г.
- ^ «Бешенство, симптомы и причины» . Клиника Мэйо .
- ^ «Укусы животных и бешенство» . Медицина Джонса Хопкинса . 27 февраля 2020 г.
- ^ Перейти обратно: а б с д Котран Р.С., Кумар В., Фаусто Н. (2005). Патологическая основа болезней Роббинса и Котрана (7-е изд.). Эльзевир/Сондерс. п. 1375. ИСБН 978-0-7216-0187-8 .
- ^ Перейти обратно: а б с Тинтиналли Дж. Э. (2010). Неотложная медицина: Комплексное учебное пособие (Неотложная медицина (Тинтиналли)) . МакГроу-Хилл. стр. Глава 152. ISBN 978-0-07-148480-0 .
- ^ Вуннер WH (2010). Бешенство: научная основа болезни и ее лечение . Академическая пресса. п. 556. ИСБН 978-0-08-055009-1 .
- ^ Манодж С., Мукерджи А., Джохри С., Кумар К.В. (2016). «Выздоровление от бешенства, смертельно опасной болезни» . Военно-медицинские исследования . 3 (1): 21. дои : 10.1186/s40779-016-0089-y . ISSN 2054-9369 . ПМЦ 4947331 . ПМИД 27429788 .
- ^ Вейер Дж., Мсиманг-Дермо В., Павеска Дж.Т., Блумберг Л.Х., Ле Ру К., Говендер П. и др. (9 июня 2016 г.). «Случай выживания человека от бешенства, Южная Африка» . Южноафриканский журнал инфекционных заболеваний . 31 (2): 66–68. дои : 10.1080/23120053.2016.1128151 . hdl : 2263/59121 . ISSN 2312-0053 .
- ^ Гилберт А.Т., Петерсен Б.В., Рекуенко С., Ньезгода М., Гомес Дж., Лагуна-Торрес В.А., Рупрехт К. (август 2012 г.). «Доказательства заражения вирусом бешенства среди людей в перуанской Амазонии» . Американский журнал тропической медицины и гигиены . 87 (2): 206–215. дои : 10.4269/ajtmh.2012.11-0689 . ПМЦ 3414554 . ПМИД 22855749 .
- ^ «Бешенство: факты» (PDF) . Всемирная организация здравоохранения . Архивировано (PDF) из оригинала 24 февраля 2017 года . Проверено 24 февраля 2017 г.
- ^ Консультация экспертов ВОЗ по бешенству: второй отчет (PDF) (2-е изд.). Женева: ВОЗ. 2013. с. 3. ISBN 978-92-4-120982-3 . Архивировано (PDF) из оригинала 20 октября 2014 г.
- ^ Перейти обратно: а б «Страны и политические единицы, свободные от бешенства» . CDC . Архивировано из оригинала 5 марта 2014 года . Проверено 8 мая 2019 г.
- ^ «Забытые тропические болезни» . cdc.gov . 6 июня 2011 года. Архивировано из оригинала 4 декабря 2014 года . Проверено 28 ноября 2014 г.
- ^ Симпсон ДП (1979). Латинский словарь Касселла (5-е изд.). Лондон: Касселл. п. 883. ИСБН 978-0-304-52257-6 .
- ^ Перейти обратно: а б Ротивель Ю. (1995). Рупрехт К.Э., Смит Дж.С., Фекаду М., Чайлдс Дж.Э. (ред.). «Введение: Рост заболеваемости бешенством среди диких животных: повод для беспокойства или вмешательства со стороны общественного здравоохранения?» . Новые инфекционные заболевания . 1 (4): 107–114. дои : 10.3201/eid0104.950401 . ПМК 2626887 . ПМИД 8903179 . Архивировано из оригинала 26 апреля 2009 года.
- ^ Перейти обратно: а б с д и ж г Гизен А., Гниел Д., Малерчик С. (март 2015 г.). «30 лет вакцинации против бешенства Рабипуром: краткий обзор клинических данных и мирового опыта» . Экспертная оценка вакцин (обзор). 14 (3): 351–367. дои : 10.1586/14760584.2015.1011134 . ПМИД 25683583 .
- ^ Рупрехт CE, Уиллоуби Р, Слейт Д (декабрь 2006 г.). «Текущие и будущие тенденции в профилактике, лечении и борьбе с бешенством». Экспертный обзор противоинфекционной терапии . 4 (6): 1021–1038. дои : 10.1586/14787210.4.6.1021 . ПМИД 17181418 . S2CID 36979186 .
- ^ Клифф А.Д., Хаггетт П., Смоллман-Рейнор М. (2004). Мировой атлас эпидемических болезней . Лондон: Арнольд. п. 51. ИСБН 978-0-340-76171-7 .
- ^ «Бешенство» . ЖивотныеWeCare.com . Архивировано из оригинала 3 сентября 2014 года.
- ^ «Как бешенство вызывает агрессию?» . www.medicalnewstoday.com . Медицинские новости сегодня. 14 октября 2017 г. Проверено 19 января 2023 г.
- ^ Тянь Цзы, Чен Ю, Ян В (декабрь 2019 г.). «Клинические особенности больных бешенством с аномальным сексуальным поведением как проявление: описание случая и обзор литературы» . БМК Инфекционные болезни . 19 (1): 679. doi : 10.1186/s12879-019-4252-4 . ISSN 1471-2334 . ПМК 6670183 . ПМИД 31370800 .
- ^ Уилсон П.Дж., Роде Р.Э., Ортли Э.Х., Уиллоуби-младший Р.Э. (2019). Бешенство: клинические аспекты и оценка воздействия (1-е изд.). Эльзевир . п. 28. ISBN 978-0-323-63979-8 . Проверено 10 мая 2023 г.
- ^ «Как узнать, есть ли у животного бешенство? | CDC Бешенство и дети» . Центры по контролю и профилактике заболеваний (CDC) . Проверено 10 мая 2023 г.
- ^ «Бешенство (для родителей)» . KidsHealth.org . Nemours KidsHealth . Проверено 10 мая 2023 г.
- ^ «Симптомы бешенства» . NHS.uk. 12 июня 2012 года. Архивировано из оригинала 14 сентября 2014 года . Проверено 3 сентября 2014 г.
- ^ ван Тиль П.П., де Би Р.М., Ефтимов Ф., Тепаске Р., Заайер Х.Л., ван Дорнум Г.Дж. и др. (июль 2009 г.). «Смертельное человеческое бешенство, вызванное вирусом Дювенхаге от летучей мыши в Кении: неудача лечения индукцией комы, кетамином и противовирусными препаратами» . PLOS Забытые тропические болезни . 3 (7): е428. дои : 10.1371/journal.pntd.0000428 . ПМК 2710506 . ПМИД 19636367 .
- ^ Перейти обратно: а б с Дрю В.Л. (2004). «Глава 41: Бешенство». Райан К.Дж., Рэй К.Г. (ред.). Медицинская микробиология Шерриса (4-е изд.). МакГроу Хилл. стр. 597–600. ISBN 978-0-8385-8529-0 .
- ^ Финке С., Конзельманн К.К. (август 2005 г.). «Стратегии репликации вируса бешенства». Вирусные исследования . 111 (2): 120–131. doi : 10.1016/j.virusres.2005.04.004 . ПМИД 15885837 .
- ^ Перейти обратно: а б с д и «Постконтактная профилактика бешенства» . Центры по контролю и профилактике заболеваний (CDC). 23 декабря 2009 г. Архивировано из оригинала 1 февраля 2010 г. Проверено 30 января 2010 г.
- ^ Глуска С., Захави Э.Э., Чейн М., Градус Т., Бауэр А., Финке С., Перлсон Э. (август 2014 г.). «Вирус бешенства захватывает и ускоряет механизм ретроградного транспорта аксонов p75NTR» . ПЛОС Патогены . 10 (8): e1004348. дои : 10.1371/journal.ppat.1004348 . ПМЦ 4148448 . ПМИД 25165859 .
- ^ Перейти обратно: а б Баер Г (1991). Естественная история бешенства . ЦРК Пресс. ISBN 978-0-8493-6760-1 . Проверено 31 октября 2011 г.
- ^ Шеннон Л.М., Поултон Дж.Л., Эммонс Р.В., Вуди Дж.Д., Фаулер М.Е. (апрель 1988 г.). «Серологическое исследование на антитела к бешенству у хищников из Калифорнии» . Журнал болезней дикой природы . 24 (2): 264–267. дои : 10.7589/0090-3558-24.2.264 . ПМИД 3286906 .
- ^ Гоф П.М., Йоргенсон Р.Д. (июль 1976 г.). «Антитела к бешенству в сыворотках диких птиц» . Журнал болезней дикой природы . 12 (3): 392–395. дои : 10.7589/0090-3558-12.3.392 . ПМИД 16498885 .
- ^ Йоргенсон Р.Д., Гоф П.М., Грэм Д.Л. (июль 1976 г.). «Экспериментальное бешенство у большой рогатой совы». Журнал болезней дикой природы . 12 (3): 444–447. дои : 10.7589/0090-3558-12.3.444 . ПМИД 16498892 . S2CID 11374356 .
- ^ Вонг Д. «Бешенство» . Вирусология Вонга. Архивировано из оригинала 3 декабря 2008 года . Проверено 19 марта 2009 г.
- ^ Кэмпбелл Дж. Б., Чарльтон К. (1988). Развитие ветеринарной вирусологии: Бешенство . Спрингер. п. 48. ИСБН 978-0-89838-390-4 .
- ^ «Бешенство» . Всемирная организация здравоохранения . 21 апреля 2020 г. Проверено 3 мая 2021 г.
- ^ Паван Дж.Л. (1959). «Передача паралитического бешенства на Тринидаде летучей мышью-вампиром (Desmodus rotundus murinus) Вагнера». Карибский медицинский журнал . 21 : 110–136. ПМИД 13858519 .
- ^ Паван Дж.Л. (1959). «Бешенство у летучих мышей-вампиров Тринидада, с особым вниманием к клиническому течению и латентному периоду инфекции». Карибский медицинский журнал . 21 : 137–156. ПМИД 14431118 .
- ^ Тейлор П.Дж. (декабрь 1993 г.). «Систематический и популяционно-генетический подход к проблеме бешенства у желтого мангуста (Cynictis penicillata)». Журнал ветеринарных исследований Ондерстепоорта . 60 (4): 379–387. ПМИД 7777324 .
- ^ «Бешенство. Другие дикие животные: Наземные хищники: еноты, скунсы и лисы» . Центры по контролю и профилактике заболеваний (CDC). Архивировано из оригинала 20 декабря 2010 года . Проверено 23 декабря 2010 г.
- ^ Андерсон Дж., Фрей Р. (2006). «Бешенство». В ЖЖ Фундукян (ред.). Медицинская энциклопедия Гейла (3-е изд.).
- ^ Макруер Д.Л., Джонс К.Д. (май 2009 г.). «Поведенческие и пищевые аспекты вирджинского опоссума (Didelphis Virginiana)». Ветеринарные клиники Северной Америки. Практика с экзотическими животными . 12 (2): 217–236, viii. дои : 10.1016/j.cvex.2009.01.007 . ПМИД 19341950 .
- ^ Гоган Дж. Б., Хоган Л. А., Уоллаж А. (2015). Аннотация: Терморегуляция у сумчатых и однопроходных, глава Сумчатые и однопроходные: загадочные млекопитающие природы . Издательство Nova Science, Incorporated. ISBN 978-1-63483-487-2 . Проверено 20 апреля 2022 г.
- ^ Руководство Merck (11-е изд.). 1983. с. 183.
- ^ Руководство Merck по медицинской информации (изд. Second Home). 2003. с. 484.
- ^ Тертон Дж (2000). «Бешенство: смертельная болезнь» . Национальный департамент сельского хозяйства. Архивировано из оригинала 23 сентября 2006 года.
- ^ Джексон AC, Wunner WH (2002). Бешенство . Академическая пресса. п. 290. ИСБН 978-0-12-379077-4 . Архивировано из оригинала 8 января 2014 года.
- ^ Линн DJ, Ньютон Х.Б., Рэй-Грант А.Д. (2012). 5-минутная консультация невролога . Липпинкотт Уильямс и Уилкинс. стр. 414–. ISBN 978-1-4511-0012-9 .
- ^ Дэвис Л.Е., Кинг М.К., Шульц Дж.Л. (2005). Основы неврологических болезней . Медицинское издательство Демос. п. 73. ИСБН 978-1-888799-84-2 . Архивировано из оригинала 8 января 2014 года.
- ^ «Часто задаваемые вопросы о бешенстве: воздействие, профилактика и лечение» . RabiesAlliance.org . Архивировано из оригинала 24 сентября 2016 года.
- ^ Шринивасан А., Бертон Э.К., Кюнерт М.Дж., Рупрехт С., Саткер В.Л., Ксиазек Т.Г. и др. (март 2005 г.). «Передача вируса бешенства от донора органов четырем реципиентам трансплантата» . Медицинский журнал Новой Англии . 352 (11): 1103–1111. doi : 10.1056/NEJMoa043018 . ПМИД 15784663 .
- ^ «Профилактика бешенства человека – США, Рекомендации Консультативного комитета по практике иммунизации, 2008 г.» . Центры по контролю и профилактике заболеваний . 23 мая 2008 года . Проверено 11 февраля 2020 г.
- ^ Кан CM, Line S, ред. (2010). Ветеринарное руководство Merck (10-е изд.). Кендалвилл, Индиана: Courier Kendallville, Inc., с. 1193. ИСБН 978-0-911910-93-3 .
- ^ Дин DJ, Абельсет МК (1973). «Глава 6: Тест на флуоресцентные антитела» . В Каплан М.М., Копровски Х. (ред.). Лабораторные методы лечения бешенства . Серия монографий. Том. 23 (3-е изд.). Всемирная организация здравоохранения. п. 73. ИСБН 978-92-4-140023-7 .
- ^ Перейти обратно: а б Фукс А.Р., Джонсон Н., Фрейлинг К.М., Уэйкли П.Р., Баньярд А.С., МакЭлхинни Л.М. и др. (сентябрь 2009 г.). «Новые технологии обнаружения вируса бешенства: вызовы и надежды XXI века» . PLOS Забытые тропические болезни . 3 (9): е530. дои : 10.1371/journal.pntd.0000530 . ПМЦ 2745658 . ПМИД 19787037 .
- ^ Тордо Н., Бури Х., Сакраменто Д. (1994). «Гл. 10: ПЦР-технология диагностики лиссавирусов» . В Clewley JP (ред.). Полимеразная цепная реакция (ПЦР) для диагностики вирусов человека . ЦРК Пресс. стр. 125–145. ISBN 978-0-8493-4833-4 .
- ^ Дэвид Д., Якобсон Б., Ротенберг Д., Дверес Н., Дэвидсон И., Страм Ю. (июнь 2002 г.). «Обнаружение вируса бешенства с помощью RT-PCR в разложившемся естественно инфицированном мозге». Ветеринарная микробиология . 87 (2): 111–118. дои : 10.1016/s0378-1135(02)00041-x . ПМИД 12034539 .
- ^ Бисвал М., Рато Р., Мишра Б. (сентябрь 2007 г.). «Полезность обратной транскриптазно-полимеразной цепной реакции для обнаружения РНК бешенства в архивных образцах». Японский журнал инфекционных заболеваний . 60 (5): 298–299. дои : 10.7883/yoken.JJID.2007.298 . ПМИД 17881871 .
- ^ Перейти обратно: а б с Ли С., Бучи П., Хенг Нью-Йорк, Онг С., Чхор Н., Бури Х., Вонг С. (сентябрь 2009 г.). Карабин Х (ред.). «Ситуация по бешенству в Камбодже» . PLOS Забытые тропические болезни . 3 (9): е511. дои : 10.1371/journal.pntd.0000511 . ПМК 2731168 . ПМИД 19907631 . е511.
- ^ Дюрр С., Найсенгар С., Миндекем Р., Дигимби С., Низгода М., Кузьмин И. и др. (март 2008 г.). Кливленд С. (ред.). «Диагностика бешенства в развивающихся странах» . PLOS Забытые тропические болезни . 2 (3): е206. дои : 10.1371/journal.pntd.0000206 . ПМК 2268742 . ПМИД 18365035 . е206.
- ^ Перейти обратно: а б «Новый экспресс-тест на бешенство может произвести революцию в тестировании и лечении | Онлайн-новости CDC» . www.cdc.gov . 16 мая 2018 года . Проверено 23 мая 2018 г.
- ^ «Бешенство: дифференциальный диагноз и обследование» . Электронная медицина Инфекционные заболевания . 3 октября 2008 г. Архивировано из оригинала 28 ноября 2010 г. Проверено 30 января 2010 г.
- ^ Тейлор Д.Х., Стро Б.Е., Циммерман Дж.Л., Д'Аллер С. (2006). Болезни свиней . Оксфорд: Блэквелл. стр. 463–465. ISBN 978-0-8138-1703-3 . Проверено 30 января 2010 г.
- ^ Минагар А, Александр Дж.С. (2005). Воспалительные заболевания нервной системы: патогенез, иммунология и клиническое лечение . Хумана Пресс. ISBN 978-1-58829-424-1 . [ нужна страница ]
- ^ Гейсон Г.Л. (апрель 1978 г.). «Работа Пастера по бешенству: пересмотр этических проблем». Отчет Гастингсского центра . 8 (2): 26–33. дои : 10.2307/3560403 . JSTOR 3560403 . ПМИД 348641 .
- ^ Шривастава А.К., Сардана В., Прасад К., Бехари М. (март 2004 г.). «Диагностическая дилемма при вялом параличе после вакцинации против бешенства» . Неврология Индия . 52 (1): 132–133. ПМИД 15069272 . Архивировано из оригинала 2 августа 2009 года.
- ^ Рис Дж. Ф., Чавла С. К. (сентябрь 2006 г.). «Борьба с бешенством в Джайпуре, Индия, путем стерилизации и вакцинации соседских собак». Ветеринарный журнал . 159 (12): 379–383. дои : 10.1136/vr.159.12.379 . ПМИД 16980523 . S2CID 5959305 .
- ^ «Сборник по профилактике и контролю бешенства у животных» (PDF) . Национальная ассоциация государственных ветеринаров общественного здравоохранения. 31 декабря 2007 г. Архивировано из оригинала (PDF) 12 июля 2010 г. . Проверено 3 января 2010 г.
- ^ Годовой отчет за 2007 год (PDF) (Отчет). Бюро по контролю и профилактике инфекционных заболеваний. 2007. Архивировано из оригинала (PDF) 11 мая 2020 года . Проверено 8 марта 2011 г.
- ^ «Всемирный день борьбы с бешенством» . Всемирная организация здравоохранения (ВОЗ). Архивировано из оригинала 31 декабря 2011 года.
- ^ Мельцер М.И. (октябрь – декабрь 1996 г.). «Оценка затрат и преимуществ пероральной вакцины от бешенства енотов: возможная модель» . Новые инфекционные заболевания . 2 (4): 343–349. дои : 10.3201/eid0204.960411 . ПМЦ 2639934 . ПМИД 8969251 .
- ^ Перейти обратно: а б с Грамбо Р.Л. (1995). Мир Лисы . Ванкувер: Книги Грейстоуна. стр. 94–95 . ISBN 978-0-87156-377-4 .
- ^ «Бешенство в США» Центры по контролю и профилактике заболеваний (CDC). 22 апреля 2011 года. Архивировано из оригинала 31 декабря 2011 года . Проверено 31 декабря 2011 г.
- ^ Перейти обратно: а б Lite J (8 октября 2008 г.). «Медицинская загадка: только один человек пережил бешенство без вакцины – но как?» . Научный американец . Архивировано из оригинала 5 ноября 2009 года . Проверено 30 января 2010 г.
- ^ «Бешенство человека: лучшая координация и новые технологии для улучшения доступа к вакцинам» . Всемирная организация здравоохранения. Архивировано из оригинала 24 февраля 2017 года . Проверено 23 февраля 2017 г.
- ^ «Использование сокращенного (4-дозного) графика вакцинации для постконтактной профилактики для предотвращения бешенства у человека» (PDF) . Центры по контролю и профилактике заболеваний (CDC) . Архивировано из оригинала (PDF) 25 июля 2011 года.
- ^ «Цена профилактики бешенства» . Центры США по контролю и профилактике заболеваний . 11 июня 2019 г. Архивировано из оригинала 29 марта 2016 г.
- ^ «BNF через NICE доступен только в Великобритании» . Национальный институт здравоохранения и передового опыта . Великобритания.
- ^ «Анрабический иммуноглобулин» . Формуляр Милтона Кейнса .
- ^ «Бешенство – Вакцинация» . Национальная служба здравоохранения (NHS) . Великобритания. 23 октября 2017 г.
- ^ Пак К (2013). Учебник Парка по превентивной и социальной медицине (22-е изд.). Банарсидас Бханот, Джабалпур. п. 254. ИСБН 978-93-82219-02-6 .
- ^ Хикс DJ, Фукс А.Р., Джонсон Н. (сентябрь 2012 г.). «Разработки в области вакцин против бешенства» . Клиническая и экспериментальная иммунология . 169 (3): 199–204. дои : 10.1093/clinids/13.4.644 . ПМЦ 3444995 . ПМИД 22861358 .
- ^ «Бешенство» . Всемирная организация здравоохранения . Архивировано из оригинала 15 февраля 2015 года . Проверено 1 февраля 2015 г.
- ^ «Информационный бюллетень о лиссавирусе бешенства и австралийских летучих мышей» . Health.vic.gov.au. Архивировано из оригинала 18 августа 2011 года . Проверено 30 января 2012 г.
- ^ Национальный центр по контролю заболеваний (2014). «Национальные рекомендации по профилактике бешенства» (PDF) . Архивировано из оригинала (PDF) 5 сентября 2014 года . Проверено 5 сентября 2014 г.
- ^ Де Серрес Дж., Сковронски Д.М., Мимо П., Уакки М., Маранда-Обю Р., Дюваль Б. (июнь 2009 г.). «Летучие мыши в спальне, летучие мыши на колокольне: повторный анализ обоснования постконтактной профилактики бешенства» . Клинические инфекционные болезни . 48 (11): 1493–1499. дои : 10.1086/598998 . ПМИД 19400689 .
- ^ Деспонд О., Туччи М., Декалюве Х., Грегуар М.К., С. Тейтельбаум Дж., Терджен Н. (март 2002 г.). «Бешенство у девятилетнего ребенка: Миф об укусе» . Канадский журнал инфекционных заболеваний . 13 (2): 121–125. дои : 10.1155/2002/475909 . ПМК 2094861 . ПМИД 18159381 .
- ^ Джексон AC (2020). «Глава 17: Терапия бешенства человека». В Джексоне, AC, Фукс А.Р. (ред.). Бешенство – научная основа болезни и ее лечение (4-е изд.). Эльзевир Наука. п. 561. дои : 10.1016/B978-0-12-818705-0.00017-0 . ISBN 978-0-12-818705-0 . S2CID 240895449 .
- ^ Перейти обратно: а б Джексон AC (2016). «Бешенство человека: обновление 2016 года». Curr Infect Dis Rep (обзор). 18 (11): 38. дои : 10.1007/s11908-016-0540-y . ПМИД 27730539 . S2CID 25702043 .
- ^ Джордан Лайт (8 октября 2008 г.). «Медицинская загадка: только один человек пережил бешенство без вакцины – но как?» . Научный американец . Проверено 16 октября 2008 г.
- ^ Родни Э. Уиллоуби-младший, онлайн «Лекарство от бешенства?» Scientific American , т. 256, № 4, апрель 2007 г., с. 95.
- ^ Зейлер Ф.А., Джексон AC (2016). «Критическая оценка Милуокского протокола по бешенству: от этого неудачного подхода следует отказаться» . Can J Neurol Sci (обзор). 43 (1): 44–51. дои : 10.1017/cjn.2015.331 . ПМИД 26639059 .
- ^ Перейти обратно: а б «Бешенство» . Всемирная организация здравоохранения (ВОЗ). Сентябрь 2011 г. Архивировано из оригинала 31 декабря 2011 г. Проверено 31 декабря 2011 г.
- ^ Лозано Р., Нагави М., Форман К., Лим С., Сибуя К., Абоянс В. и др. (декабрь 2012 г.). «Глобальная и региональная смертность от 235 причин смерти в 20 возрастных группах в 1990 и 2010 годах: систематический анализ для исследования глобального бремени болезней 2010 года» . Ланцет . 380 (9859): 2095–2128. дои : 10.1016/S0140-6736(12)61728-0 . hdl : 10536/DRO/DU:30050819 . ПМЦ 10790329 . ПМИД 23245604 . S2CID 1541253 .
- ^ Хэмпсон К., Кудевиль Л., Лембо Т., Самбо М., Киффер А., Аттлан М. и др. (апрель 2015 г.). «Оценка глобального бремени эндемичного собачьего бешенства» . PLOS Забытые тропические болезни . 9 (4): e0003709. дои : 10.1371/journal.pntd.0003709 . ПМК 4400070 . ПМИД 25881058 .
- ^ «Бешенство» . Всемирная организация здравоохранения . Архивировано из оригинала 15 февраля 2017 года . Проверено 23 февраля 2017 г.
- ^ Дуган Э. (30 апреля 2008 г.). «Мертв, как дронт? Почему ученые опасаются за будущее азиатского стервятника» . Независимый . Лондон. Архивировано из оригинала 17 мая 2008 года . Проверено 11 октября 2008 г.
Сейчас в Индии самый высокий уровень заболеваемости бешенством среди людей в мире.
- ^ Перейти обратно: а б Харрис Дж. (6 августа 2012 г.). «Где улицы заполнены бездомными, обнажающими клыки» . Нью-Йорк Таймс . Архивировано из оригинала 8 августа 2012 года . Проверено 6 августа 2012 г.
- ^ «Медицина бросает вызов индийским суевериям» . ДВ.ДЕ. 31 декабря 2012 г. Архивировано из оригинала 31 января 2013 г.
- ^ «Основные карты бешенства» . Всемирная организация здравоохранения (ВОЗ) . Архивировано из оригинала 17 февраля 2010 года.
- ^ «CDC – Надзор за бешенством в США: Бешенство человека – Бешенство» . www.cdc.gov . Архивировано из оригинала 18 января 2017 года . Проверено 10 апреля 2017 г. .
- ^ Фокс М (7 сентября 2007 г.). «В США нет вируса бешенства собак» . Рейтер . Архивировано из оригинала 17 мая 2017 года . Проверено 11 апреля 2017 г.
«Мы не хотим неправильно истолковать тот факт, что бешенство было ликвидировано – вирус собачьего бешенства был ликвидирован», – заявил Reuters в телефонном интервью эксперт CDC по бешенству доктор Чарльз Рупрехт.
- ^ Перейти обратно: а б Пьераччи Э.Г., Пирсон К.М., Уоллес Р.М., Блэнтон Дж.Д., Уайтхаус Э.Р., Ма Х и др. (июнь 2019 г.). «Жизненно важные признаки: тенденции смертности и заражения людей от бешенства – США, 1938–2018 гг.» . ММВР. Еженедельный отчет о заболеваемости и смертности . 68 (23): 524–528. doi : 10.15585/mmwr.mm6823e1 . ПМК 6613553 . ПМИД 31194721 .
- ^ Блэкберн Д. (2022). «Бешенство человека – Техас, 2021» . ММВР. Еженедельный отчет о заболеваемости и смертности . 71 (49): 1547–1549. дои : 10.15585/mmwr.mm7149a2 . ISSN 0149-2195 . ПМЦ 9762899 . ПМИД 36480462 .
- ^ «Отчет о надзоре – Ежегодный эпидемиологический отчет за 2015 г. – Бешенство» (PDF) . Европейский центр профилактики и контроля заболеваний (ECDC) . Проверено 30 августа 2018 г.
- ^ «Швейцария положила конец эпидемии бешенства, сбросив с вертолетов вакцинированные куриные головы» . thefactsource.com . 20 ноября 2019 г. Проверено 10 декабря 2019 г.
- ^ «Бешенство в Африке: сеть RESOLAB» . 29 июня 2015 года. Архивировано из оригинала 3 августа 2016 года . Проверено 18 апреля 2016 г.
- ^ «Министерство здравоохранения: «Италия свободна от бешенства». Последний случай в 2011 году – Quotidiano Sanità» . Архивировано из оригинала 3 июня 2016 года . Проверено 18 апреля 2016 г.
- ^ «Человек умирает от бешенства после укуса летучей мыши» . Новости Би-би-си . 24 ноября 2002 г.
- ^ «Бешенство» . Национальная служба здравоохранения . 23 февраля 2017 года . Проверено 30 августа 2018 г.
- ^ «Вопросы и ответы: Бешенство» . Новости Би-би-си . 17 апреля 2015 года . Проверено 30 августа 2018 г.
- ^ Менерт Э (1988). «Бешенство и лекарства в Швеции XIX века». Svensk veterinärtidning [ Шведский ветеринарный журнал ] (на шведском языке). 1988/40. Шведская ветеринарная ассоциация: 277–288.
- ^ «Бешенство летучих мышей» [Бешенство летучих мышей]. Statens Veterinärmedicinska Anstalt [ Государственное ветеринарное медицинское учреждение ] (на шведском языке) . Проверено 28 октября 2022 г.
- ^ «Как Мексика стала первой страной в мире, свободной от бешенства, передающегося собаками » . BBC News (на испанском языке). 12 ноября 2019 года . Проверено 12 ноября 2019 г. .
- ^ Всемирная организация здравоохранения. Бешенство в регионе Юго-Восточной Азии. 2024. https://www.who.int/southeastasia/health-topics/rabies#:~:text=In%20the%20South%2Deast%20Asia%20Region%2C%20rabies%20is%20endemic%20in,Непал%2C %20Шри%20Ланка%20и%20Таиланд .
- ^ Хикс, Р. (2021) Бешенство распространяется в Южной Азии, чему способствуют неравенство и пренебрежение. https://www.eco-business.com/news/rabies-is-spreading-in-southeast-asia-fuelled-by-inequality-and-neglect/#:~:text=Rabies%20is%20endemic%20in% 20восемь, контроль%20в%20%20региональном%20блоке .
- ^ Аббас, С.С., и Каккар, М. (2014). «Борьба с бешенством в Индии: необходимость сократить разрыв между исследованиями и политикой». Бюллетень Всемирной организации здравоохранения , 93, 131–132. https://www.scielosp.org/article/bwho/2015.v93n2/131-132/en/
- ^ Чоудхури, Ф.Р., Башер, А., Амин, М.Р., Хасан, Н., и Патвари, Мичиган (2015). Бешенство в Южной Азии: борьба за ликвидацию. Недавние патенты на открытие противоинфекционных препаратов, 10 (1), 30–34. дои : 10.2174/1574891x10666150410130024
- ^ Суванпакди, С. (2021). Текущие характеристики случаев бешенства среди животных в Таиланде и соответствующие факторы риска, выявленные с помощью подхода пространственного моделирования. Естественная медицинская библиотека. Национальный центр биотехнологической информации. 15(12) дои : 10.1371/journal.pntd.0009980
- ^ Центр по контролю и профилактике заболеваний. (2024) Центр по контролю и профилактике заболеваний. Здоровье путешественников. Таиланд https://wwwnc.cdc.gov/travel/destinations/traveler/none/thailand#:~:text=Rabid%20dogs%20are%20commonly%20found,rabies%20treatment%20is%20often%20available.&text=Since% 20детей%20%20больше%20вероятно, для%20детей%20путешествующих%20в%20Таиланд .
- ^ Суванпакди, С. (2021). Текущие характеристики случаев бешенства среди животных в Таиланде и соответствующие факторы риска, выявленные с помощью подхода пространственного моделирования. Естественная медицинская библиотека. Национальный центр биотехнологической информации. 15(12) дои : 10.1371/journal.pntd.0009980
- ^ Центр по контролю и профилактике заболеваний. (2024) Центр по контролю и профилактике заболеваний. Здоровье путешественников. Таиланд https://wwwnc.cdc.gov/travel/destinations/traveler/none/thailand#:~:text=Rabid%20dogs%20are%20commonly%20found,rabies%20treatment%20is%20often%20available.&text=Since% 20детей%20%20больше%20вероятно, для%20детей%20путешествующих%20в%20Таиланд .
- ^ Барон Н., Шевалье В., Соват Л., Весна Д., Дюссар П., Фонтениль Д., Пэн Ю.С., Мартинес-Лопес Б. (2022). Доступность центров по борьбе с бешенством и показатели постконтактной профилактики бешенства среди людей в Камбодже: байесовский пространственно-временной анализ для определения оптимальных мест для будущих центров. ПЛОС.Забытые тропические болезни дои : 10.1371/journal.pntd.0010494
- ^ Центр по контролю заболеваний. (2024) Здоровье путешественников. Камбоджа. https://wwwnc.cdc.gov/travel/destinations/traveler/none/cambodia#:~:text=Rabid%20dogs%20are%20commonly%20found,rabies%20treatment%20is%20often%20available.&text=Since%20children %20%20больше%20вероятно для%20детей%20путешествующих%20в%20Камбоджу .
- ^ Хикс, Р. (2021) Бешенство распространяется в Южной Азии, чему способствуют неравенство и пренебрежение. https://www.eco-business.com/news/rabies-is-spreading-in-southeast-asia-fuelled-by-inequality-and-neglect/#:~:text=Rabies%20is%20endemic%20in% 20восемь, контроль%20в%20%20региональном%20блоке .
- ^ Адамсон П.Б. (1977). «Распространение бешенства в Европе и вероятное происхождение этой болезни в древности». Журнал Королевского азиатского общества Великобритании и Ирландии. Королевское азиатское общество Великобритании и Ирландии . 109 (2): 140–144. дои : 10.1017/S0035869X00133829 . JSTOR 25210880 . ПМИД 11632333 . S2CID 27354751 .
- ^ Данлоп Р.Х., диджей Уильямс (1996). Ветеринария: иллюстрированная история . Мосби. ISBN 978-0-8016-3209-9 .
- ^ «Бешенство: древняя болезнь» . Правительство Мексики .
- ^ Барретт А.Д., Стэнберри Л.Р. (2009). Вакцины для биозащиты и новые и забытые болезни . Академическая пресса . п. 612. ИСБН 978-0-08-091902-7 . Архивировано из оригинала 28 апреля 2016 года . Проверено 8 января 2016 г.
- ^ Баер Г.М. (1991). Естественная история бешенства (2-е изд.). ЦРК Пресс. ISBN 978-0-8493-6760-1 .
Первая крупная эпизоотия в Северной Америке была зарегистрирована в 1768 году и продолжалась до 1771 года, когда лисы и собаки передали болезнь свиньям и домашним животным. Болезнь была настолько необычной, что о ней сообщили как о новой болезни.
- ^ Тан К (27 октября 2010 г.). « Вирус зомби возможен через гибрид бешенства и гриппа?» . Нэшнл Географик . Архивировано из оригинала 13 сентября 2015 года . Проверено 13 сентября 2015 г.
- ^ Санто Томас Перес М (2002). Уход за больными в Кастилии в позднем средневековье . Университет Вальядолида . стр. 172–173. ISBN 84-688-3906-Х – через Виртуальную библиотеку Мигеля де Сервантеса .
- ^ Эттингер С.Дж., Фельдман ЕС (1995). Учебник ветеринарной внутренней медицины (4-е изд.). Компания WB Saunders. ISBN 978-0-7216-6795-9 .
Дальнейшее чтение
- Панкхерст, Ричард. «История и традиционное лечение бешенства в Эфиопии». История болезни 14, вып. 4 (1970): 378–389.
Внешние ссылки
- Бешенство в Керли
- «Бешенство» . Центры по контролю и профилактике заболеваний . Проверено 12 августа 2012 г.
- «Рабдовирусиды» . База данных вирусных патогенов и ресурс анализа (ViPR) .
- «Портал МЭБ по бешенству» . Архивировано из оригинала 13 августа 2020 года.
- Карутури С. (20 июня 2009 г.). «Видео аэрофобии и гидрофобии при подозрении на бешенство» . Встреча врачей . Архивировано из оригинала 2 апреля 2016 года.
- « Вирус бешенства » . Браузер таксономии NCBI . 11292.
- Бешенство
- Болезни летучих мышей
- Болезни кошек
- Болезни собак
- Неврологические расстройства
- Медленные вирусные заболевания
- Тропические болезни
- Заболевания, предупреждаемые с помощью вакцин
- Вирусный энцефалит
- Вирусные инфекции центральной нервной системы
- Зоонозы
- Инфекционные заболевания
- Болезни млекопитающих