Трихинеллез
| Трихинеллез | |
|---|---|
| Другие имена | Трихинеллез, трихинеллез |
 | |
| трихинеллы Личинки в прессованном медвежьем мясе, частично переваренные пепсином . Видна классическая форма катушки. | |
| Специальность | Инфекционное заболевание |
| Симптомы | Первоначально : диарея , боль в животе , рвота. [1] Позже : отек лица, воспаление белков глаз , лихорадка , мышечные боли , сыпь. [1] |
| Осложнения | Воспаление сердечной мышцы , воспаление легких [1] |
| Причины | Трихинелла от употребления недоваренного мяса [1] |
| Метод диагностики | Антитела в крови , личинки в биопсии тканей [1] |
| Дифференциальный диагноз | Корь , дерматомиозит , гастроэнтерит [2] |
| Профилактика | Полностью готовое мясо [3] |
| Медикамент | Альбендазол , Мебендазол [4] |
| Прогноз | Низкий риск смерти [5] |
| Частота | ~10 000 случаев в год [6] |
Трихинеллез , также известный как трихинеллез , — паразитарное заболевание, вызываемое круглыми червями типа Trichinella . [1] Во время первоначального заражения проникновение в кишечник может привести к диарее , болям в животе и рвоте . [1] Миграция личинок в мышцы, происходящая примерно через неделю после заражения, может вызвать отек лица, воспаление белков глаз , повышение температуры тела , мышечные боли и сыпь . [1] Незначительная инфекция может протекать без симптомов . [1] Осложнения могут включать воспаление сердечной мышцы , поражение центральной нервной системы и воспаление легких . [1]
Трихинеллез в основном передается при употреблении в пищу недоваренного мяса, содержащего трихинеллы цисты . [1] В Северной Америке чаще всего это медведь, но заражение может произойти и через свинину, кабана и мясо собаки. [7] Несколько видов трихинелл T.spiralis могут вызывать заболевания, . наиболее распространенным из которых является [1] После употребления зараженного мяса личинки выходят из цист в желудке. [1] Затем они проникают в стенку тонкой кишки , где развиваются во взрослых червей. [1] Через неделю самки выпускают новых личинок, которые мигрируют в произвольно контролируемые мышцы , где образуют цисты. [1] Диагноз обычно основывается на симптомах и подтверждается обнаружением специфических антител в крови или личинок при биопсии ткани . [1]
Лучший способ предотвратить трихинеллез — полностью приготовить мясо. [3] может Пищевой термометр убедиться в том, что температура внутри мяса достаточно высока. [3] Инфекцию обычно лечат противопаразитарными препаратами, такими как альбендазол или мебендазол . [4] Быстрое лечение может убить взрослых червей и тем самым остановить дальнейшее ухудшение симптомов. [4] Оба препарата считаются безопасными, но связаны с побочными эффектами, такими как подавление функции костного мозга . [4] Их применение во время беременности или у детей в возрасте до 2 лет мало изучено, но представляется безопасным. [4] В тяжелых случаях иногда также требуется лечение стероидами. [4] Без лечения симптомы обычно проходят в течение трех месяцев. [5]
Во всем мире в год происходит около 10 000 случаев заражения. [6] По крайней мере, в 55 странах, включая США, Китай, Аргентину и Россию, недавно были зарегистрированы случаи заболевания. [5] Хотя болезнь встречается в тропиках, там она встречается реже. [5] Уровень заболеваемости трихинеллезом в Соединенных Штатах снизился с примерно 400 случаев в год в 1940-х годах до 20 или меньше в год в 2000-х годах. [6] [8] Риск смерти от инфекции низкий. [5]
Признаки и симптомы
[ редактировать ]Подавляющее большинство инфекций трихинеллеза имеют либо незначительные симптомы, либо вообще не имеют симптомов и осложнений. [9] Двумя основными фазами инфекции являются энтеральная (поражение кишечника) и парентеральная (вне кишечника). Симптомы варьируются в зависимости от фазы, вида трихинеллы , количества проглоченных инцистированных личинок, возраста, пола и иммунитета хозяина. [10]
Энтеральная фаза
[ редактировать ]Большое количество взрослых глистов в кишечнике вызывает такие симптомы, как тошнота , изжога , диспепсия и диарея , в течение двух-семи дней после заражения, в то время как небольшое количество глистов обычно протекает бессимптомно. Эозинофилия проявляется рано и быстро нарастает. [11]
Парентеральная фаза
[ редактировать ]Выраженность симптомов, вызванных миграцией личинок из кишечника, зависит от количества образующихся личинок. Когда личинки мигрируют через ткани и сосуды, воспалительная реакция организма приводит к отекам , мышечным болям, лихорадке и слабости. Классическим признаком трихинеллеза является периорбитальный отек , припухлость вокруг глаз, которые могут быть вызваны васкулитом . Занозовые кровоизлияния в ногти также являются частым симптомом. [12]
В очень редких случаях они могут вызвать достаточное повреждение, чтобы вызвать серьезные неврологические нарушения (такие как атаксия или дыхательный паралич ) из-за проникновения червей в центральную нервную систему поражается трихинеллезом (ЦНС), которая в 10–24% зарегистрированных случаев тромбоза венозных синусов головного мозга . очень редкая форма инсульта (три-четыре случая на миллион ежегодной заболеваемости взрослых). [13] Трихинеллез может привести к летальному исходу в зависимости от тяжести инфекции; смерть может наступить через 4–6 недель после заражения, [14] и обычно вызывается миокардитом , энцефалитом или пневмонией . [15]
Причина
[ редактировать ]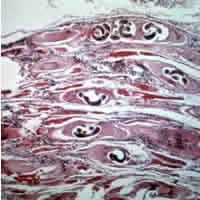

Классический возбудитель – T.spiralis (обнаружен во всем мире у многих плотоядных и всеядных животных, как домашних, так и лесных (диких), [ нужна ссылка ] семь преимущественно лесных видов трихинелл но теперь также признаны :
Виды и характеристики
[ редактировать ]- T.spiralis наиболее адаптирован для свиней, наиболее патогенен для человека и имеет космополитическое распространение. [ нужна ссылка ]
- T. britovi — второй по распространенности вид, заражающий человека; он распространен по всей Европе, Азии, Северной и Западной Африке, обычно у диких хищников, крокодилов, птиц, кабанов и домашних свиней. [ нужна ссылка ]
- T. murrelli также заражает человека, особенно через мясо черного медведя; распространен среди диких хищников Северной Америки. [16]
- T. nativa , обладающая высокой устойчивостью к замерзанию, встречается в Арктике и субарктике; Резервуарными хозяевами являются белые медведи, песцы, моржи и другая дикая дичь. [17]
- Документально подтверждено, что T. nelsoni , обнаруженный у восточноафриканских хищников и падальщиков, стал причиной нескольких случаев заболевания людей.
- T. papuae заражает как млекопитающих, так и рептилий, включая крокодилов, людей, диких и домашних свиней; этот вид, обитающий в Папуа-Новой Гвинее и Таиланде, также не инкапсулирован. [18]
- T. pseudospiralis заражает птиц и млекопитающих, а также продемонстрировал заражение людей; [19] это неинкапсулированный вид.
- T. zimbabwensis может инфицировать млекопитающих и, возможно, человека; этот неинкапсулированный вид был обнаружен у крокодилов в Африке. [1]
Таксономия
[ редактировать ]- Королевство: Анималия
- Тип: Нематода
- Класс: Аденофореи
- Отряд: Тричурида
- Семейство: Трихинеллиды.
- Род: Трихинелла.
Жизненный цикл
[ редактировать ]
Типичный жизненный цикл T.spiralis включает людей, свиней и грызунов. Свинья заражается при поедании инфекционных цист в сыром мясе, часто свиной или крысиной падали ( лесной цикл ). Человек заражается при употреблении в пищу сырой или недоваренной зараженной свинины (внутренний цикл). В желудке на цисты зараженного недоваренного мяса действуют пепсин и соляная кислота , которые способствуют высвобождению личинок из цист в желудок. [10] Затем личинки мигрируют в тонкую кишку и зарываются в слизистую оболочку кишечника , где линяют четыре раза, прежде чем стать взрослыми особями. [10]
Через тридцать-34 часа после того, как цисты были проглочены, взрослые особи спариваются и в течение пяти дней производят личинок. [10] Взрослые черви могут размножаться только в течение ограниченного времени, поскольку иммунная система в конечном итоге изгоняет их из тонкой кишки. [10] Затем личинки используют свой прокалывающий ротовой аппарат, называемый «стилетом», чтобы пройти через слизистую оболочку кишечника и попасть в лимфатические сосуды, а затем попасть в кровоток. [20]
Личинки перемещаются по капиллярам в различные органы, такие как сетчатка, миокард или лимфатические узлы; однако скелетных мышц . выживают и инцистируются только личинки, которые мигрируют в клетки [14] Личиночная клетка-хозяин становится клеткой-нянькой , в которой личинка будет инкапсулирована, возможно, на всю жизнь хозяина, ожидая, пока хозяин будет съеден. Развитие капиллярной сети вокруг питающей клетки завершает инцистацию личинки. Трихинеллез не передается через почву, поскольку паразит не откладывает яиц и не может долго выживать вне хозяина. [5] [21]
Диагностика
[ редактировать ]Диагноз трихинеллеза подтверждается сочетанием истории заражения, клинического диагноза и лабораторных исследований. [ нужна ссылка ]
История воздействия
[ редактировать ]Эпидемиологическое расследование может быть проведено для определения контакта пациента с сырым зараженным мясом. Часто инфекция возникает в результате домашнего приготовления зараженного мяса, и в этом случае для определения инфекции можно использовать микроскопию мяса. Определение воздействия не обязательно должно осуществляться непосредственно от лабораторно подтвержденного инфицированного животного. Критерии косвенного воздействия включают потребление продуктов от лабораторно подтвержденного инфицированного животного или совместное воздействие с лабораторно подтвержденным инфицированным человеком. [14]
Клинический диагноз
[ редактировать ]Клиническая картина общих симптомов трихинеллеза также может указывать на инфекцию. Эти симптомы включают отечность глаз, кровоизлияние осколков , неспецифический гастроэнтерит и мышечные боли. [14] В определении случая трихинеллеза в Европейском центре по контролю заболеваний указано «по крайней мере три из следующих шести: лихорадка , болезненность и боль в мышцах, желудочно-кишечные симптомы лица , отек , эозинофилия и субконъюнктивальные, подногтевые и ретинальные кровоизлияния ». [14]
Лабораторные испытания
[ редактировать ]Анализы крови и микроскопия могут помочь в диагностике трихинеллеза. Анализы крови включают общий анализ крови на эозинофилию, активность креатинфосфокиназы и различные иммуноанализы, такие как ELISA на личиночные антигены. [14]
Профилактика
[ редактировать ]Законодательство
[ редактировать ]Законы и правила для производителей продуктов питания могут повысить безопасность пищевых продуктов для потребителей, например, правила, установленные Европейской комиссией для проверок, борьбы с грызунами и улучшения гигиены. [14] Аналогичный протокол существует в Соединенных Штатах, в рекомендациях Министерства сельского хозяйства США для обязанностей ферм и боен по проверке свинины. [22]
Образование и обучение
[ редактировать ]Просвещение населения об опасностях употребления сырого и недоваренного мяса, особенно свинины, может снизить уровень заражения. Охотники также входят в группу риска из-за контактов и потребления дичи, включая медведей. Таким образом, многие штаты, такие как Нью-Йорк, требуют прохождения курса по таким вопросам, прежде чем можно будет получить лицензию на охоту. [23]
Тестирование мяса
[ редактировать ]Доступны методы тестирования как отдельных туш, так и мониторинга стад. [24] Метод искусственного переваривания обычно используется для тестирования отдельных туш, а тестирование на специфические антитела обычно используется для мониторинга стада. [24]
Приготовление еды
[ редактировать ]Личинки могут погибнуть при нагревании или облучении сырого мяса. Замораживание обычно эффективно только для T.spiralis , поскольку другие виды, такие как T.nativa , устойчивы к морозам и могут пережить длительное замораживание. [14]
- Любое мясо (включая свинину) можно безопасно приготовить, готовя его при внутренней температуре 165 °F (74 °C) или выше в течение 15 секунд и более. [ нужна ссылка ]
- Дикая дичь: Мясо дикой дичи должно быть тщательно приготовлено (см. приготовление мяса выше). Замораживание дикой дичи не убивает всех личинок трихинеллезных червей, поскольку виды червей, которые обычно заражают дикую дичь, могут сопротивляться замораживанию. [ нужна ссылка ]
- Свинина : замораживание кусков свинины толщиной менее 6 дюймов в течение 20 дней при температуре 5 °F (-15 °C) или трех дней при температуре -4 °F (-20 °C) убивает T.spiralis личинок червей ; но это не убьет другие виды личинок трихинеллезных червей, такие как T. nativa , если они заразили запасы свинины (что маловероятно из-за географии). [ нужна ссылка ]
Свинину можно безопасно готовить при несколько более низкой температуре при условии, что внутренняя температура мяса будет как минимум такой же высокой, как минимум, в течение времени, указанного в таблице Министерства сельского хозяйства США ниже. [25] Тем не менее, разумно допускать погрешность изменения внутренней температуры в пределах конкретного куска свинины, в котором могут быть кости, влияющие на однородность температуры. Кроме того, кухонные термометры имеют погрешность измерения, которую необходимо учитывать. В целях безопасности свинину можно готовить значительно дольше и при более высокой однородной внутренней температуре, чем указано ниже. [26]
| Внутренняя температура | Внутренняя температура | Минимальное время |
|---|---|---|
| (° Ф ) | (° С ) | (минуты) |
| 120 | 49 | 1260 |
| 122 | 50.0 | 570 |
| 124 | 51.1 | 270 |
| 126 | 52.2 | 120 |
| 128 | 53.4 | 60 |
| 130 | 54.5 | 30 |
| 132 | 55.6 | 15 |
| 134 | 56.7 | 6 |
| 136 | 57.8 | 3 |
| 138 | 58.9 | 2 |
| 140 | 60.0 | 1 |
| 142 | 61.1 | 1 |
| 144 | 62.2 | Мгновенный |
К небезопасным и ненадежным методам приготовления мяса относятся использование микроволновых печей, вяление, сушка и копчение, поскольку эти методы сложно стандартизировать и контролировать. [14]
Свиноводство
[ редактировать ]Снизить заболеваемость можно следующими способами: [ нужна ссылка ]
- Содержание свиней в чистых загонах с моющимся полом (например, бетонным).
- Не допускать поедания свиньями туш других животных, в том числе крыс, которые могут быть заражены трихинеллой.
- Тщательная очистка мясорубок при приготовлении мясного фарша
- Контроль и уничтожение мяса, содержащего трихины, например, удаление и надлежащая утилизация свиных диафрагм перед публичной продажей мяса.
Центры США по контролю и профилактике заболеваний дают следующую рекомендацию: «Засолка, сушка, копчение или приготовление в микроволновой печи мяса не всегда убивают инфекционных червей». [27] Однако в контролируемых коммерческих условиях переработки пищевых продуктов Министерство сельского хозяйства США считает некоторые из этих методов эффективными. [28]
Служба инспекции здоровья животных и растений Министерства сельского хозяйства США (APHIS) отвечает за правила, касающиеся импорта свиней из зарубежных стран. В разделе «Мясо и мясные продукты иностранного происхождения, свинина» представлено мясо свинины (вареное, вяленое, сушеное и свежее). APHIS разработала Национальную программу сертификации трихинелл; это добровольная программа «предуборочной подготовки» для свиноводов в США, «которая предоставит документацию о методах содержания свиней» с целью снижения заболеваемости трихинеллой среди свиней. [29] По данным CDC, 0,013% свиней в США инфицированы трихинеллой . [29]
Уход
[ редактировать ]Как и в случае с большинством заболеваний, раннее лечение лучше и снижает риск развития заболевания. Если личинки инцистируют клетки скелетных мышц, они могут оставаться заразными в течение месяцев или лет. [14]
Первичное лечение
[ редактировать ]Раннее применение антигельминтиков , таких как мебендазол или альбендазол , снижает вероятность инцистации личинок, особенно если их вводить в течение трех дней после заражения. [12] Однако в большинстве случаев диагноз диагностируется после этого времени. [14] У людей для лечения трихинеллеза назначают мебендазол (200–400 мг три раза в день в течение трех дней) или альбендазол (400 мг два раза в день в течение 8–14 дней). [30] Эти препараты предотвращают развитие только что вылупившихся личинок, но их не следует давать беременным женщинам и детям до двух лет. [10]
В медицинских справочниках 1940-х годов в то время не описывалось никакого специального лечения трихинеллеза, но было обнаружено, что внутривенные инъекции солей кальция полезны для лечения симптомов, связанных с тяжелой токсемией, вызванной инфекцией. [31]
Вторичное лечение
[ редактировать ]После заражения стероиды , такие как преднизолон , для облегчения мышечной боли, связанной с миграцией личинок. можно использовать [ нужна ссылка ]
Исследования вакцин
[ редактировать ]Исследователи, пытающиеся разработать вакцину от трихинеллы, пытались использовать либо «экстракты личинок, экскреторно-секреторный антиген, ДНК или рекомбинантный антигенный белок». [32] В настоящее время на рынке не существует вакцины против трихинеллеза, но экспериментальные исследования на мышах предполагают наличие такой возможности.
- В одном исследовании личинки трихинеллы, приготовленные в микроволновой печи , использовались для иммунизации мышей (перорально или внутрибрюшинно ), которые впоследствии были инфицированы. В зависимости от дозировки и частоты иммунизации результаты варьировались от снижения количества личинок до полной защиты от трихинеллеза. [33]
- Еще одно исследование [34] использовали экстракты и экскреторно-секреторные продукты личинок первой стадии для производства пероральной вакцины. [35] Чтобы предотвратить растворение антигенов кислотами желудка до того, как они достигнут тонкой кишки, ученые инкапсулировали антигены в микрокапсулы. Эта вакцина значительно повышала уровень клеток CD4+ и повышала антигенспецифические сывороточные IgGq и IgA, что приводило к статистически значимому снижению среднего количества взрослых червей в тонком кишечнике мышей. Значение этого подхода заключается в том, что если лейкоциты в тонком кишечнике подверглись воздействию антигенов трихинеллы (в результате вакцинации), то когда человек все-таки заразится, иммунная система отреагирует достаточно быстро изгнать червей из тонкого кишечника. чтобы самки червей не выпустили личинки. [ нужна ссылка ]
- ДНК-вакцина, протестированная на мышах, «индуцировала снижение нагрузки мышечных личинок у мышей BALB/c на 29% в ответ на инфекцию T.spiralis ». [32]
Эпидемиология
[ редактировать ]
Около 11 миллионов человек инфицированы трихинеллой ; T.spiralis является видом, ответственным за большинство этих инфекций. [36] Когда-то инфекция была очень распространена, но сейчас это заболевание встречается редко в развитых странах , но две известные вспышки произошли в 2015 году. Во время первой вспышки около 40 человек были инфицированы в Лигурии, Италия, во время празднования Нового года. [37] [38] Вторая вспышка во Франции была связана со свиными колбасками с Корсики , которые ели сырыми, от чего в общей сложности пострадало 14 человек. [39] Заболеваемость трихинеллезом в США резко снизилась за последнее столетие с в среднем 400 случаев в год в середине 20-го века до среднегодового показателя в 20 случаев в год (2008–2010 гг.). [8] Число случаев снизилось благодаря законодательству, запрещающему скармливание свиньям сырых мясных отходов, увеличению коммерческого и домашнего замораживания свинины, а также осведомленности общественности об опасности употребления в пищу сырых или недоваренных продуктов из свинины. [40]
В Китае ежегодно регистрируется около 10 000 случаев заболевания, так же как и в стране с наибольшим количеством случаев. [14] В Китае в период с 1964 по 1998 год трихинеллезом заразились более 20 000 человек, более 200 человек умерли. [32]
Трихинеллез распространен в развивающихся странах, где мясо, скармливаемое свиньям, является сырым или недоваренным, но инфекции также возникают в развитых странах Европы, где сырая или недоваренная свинина, мясо дикого кабана и конина могут употребляться в качестве деликатесов. [14]
В развивающихся странах большинство инфекций связано с недоваренной свининой. Например, в Таиланде регистрируется от 200 до 600 случаев заболевания ежегодно в период тайского Нового года . В основном это связано с особым деликатесом, ларбом , рецепт которого требует недоваренной свинины. [ нужна ссылка ]
, в некоторых частях Восточной Европы По данным Всемирной организации здравоохранения уровень заражения трихинеллезом в некоторых стадах свиней превышает 50%, что соответствует большому количеству случаев заражения людей. [41]
Соединенные Штаты
[ редактировать ]Исторически считалось, что продукты из свинины имеют наибольший риск заражения людей T.spiralis . Однако надзор за трихинеллезом, проведенный в период с 1997 по 2001 год, показал более высокий процент случаев, вызванных употреблением в пищу дикой дичи (лесной цикл передачи). Считается, что это связано с Федеральным законом о защите здоровья свиней (Публичный закон 96-468), который был принят Конгрессом в 1980 году. До этого закона свиней кормили отбросами, которые потенциально могли быть заражены T.spiralis . Этот закон был принят для предотвращения передачи свиньям продуктов, зараженных трихинеллой. Кроме того, были введены другие требования, такие как борьба с грызунами, ограничение коммерческих контактов свиней с дикой природой, поддержание хорошей гигиены и немедленное удаление мертвых свиней из загонов. [42]
В период с 2002 по 2007 год в CDC ежегодно сообщалось в среднем об 11 случаях трихинеллеза в Соединенных Штатах, а в 2008–2010 годах — в среднем 20 случаев в год; [8] в основном это было результатом употребления в пищу недоваренной дичи (лесная передача) или свиней, выращенных в домашних условиях (домашняя передача). [ нужна ссылка ]
Религиозные группы
[ редактировать ]Законы кашрута и халяльной диеты иудаизма и ислама запрещают употребление свинины. В 19 веке, когда была впервые установлена связь между трихинеллезом и недоваренной свининой, эта связь была предложена как причина запрета, что напоминает более раннее мнение средневекового еврейского философа Маймонида о том, что пища, запрещенная еврейским законом, была «неполезной». Эта теория была спорной и в конечном итоге потеряла популярность. [43]
Возрождение
[ редактировать ]Исчезновение возбудителя у домашних свиней привело к ослаблению законодательства и мерам контроля со стороны ветеринарных систем общественного здравоохранения. В последнее время трихинеллез рассматривают как вновь возникающий зооноз , дополненный увеличением распространения мясных продуктов, политическими изменениями, изменением климата и увеличением лесной передачи. [44]
Серьезные социально-политические изменения могут создать условия, благоприятствующие возобновлению трихинеллеза у свиней и, следовательно, у людей. Например, «свержение социальных и политических структур в 1990-е годы» в Румынии привело к росту заболеваемости трихинеллезом. [45]
История
[ редактировать ]Еще в 1835 году было известно, что трихинеллез вызывается паразитом, но механизм заражения в то время был неясен. Десять лет спустя американский ученый Джозеф Лейди определил, что недоваренное мясо является основным переносчиком паразита, а два десятилетия спустя эта гипотеза была полностью принята научным сообществом. [46]
Паразит
[ редактировать ]Обстоятельства первого наблюдения и идентификации T.spiralis являются спорными из-за отсутствия записей. В 1835 году Джеймс Пейджет , студент-первокурсник-медик, впервые наблюдал личиночную форму T.spiralis , будучи свидетелем вскрытия в больнице Св. Варфоломея в Лондоне. Особый интерес Пейджет проявил к изображению мышц с белыми пятнами, описанным как «песчаная диафрагма». Хотя Пейджет, скорее всего, является первым человеком, который заметил и зафиксировал эти результаты, паразит был назван и опубликован в отчете его профессором Ричардом Оуэном , которому сейчас приписывают открытие личиночной формы T.spiralis . [20] [47]
Жизненный цикл
[ редактировать ]Серия экспериментов, проведенных между 1850 и 1870 годами немецкими исследователями Рудольфом Вирховым , Рудольфом Лейкартом и Фридрихом Альбертом фон Ценкером , которые включали кормление собаки зараженным мясом и проведение последующего вскрытия, привела к открытию жизненного цикла трихинеллы . Благодаря этим экспериментам Вирхов смог описать развитие и инфекционность T.spiralis . [48]
Исследовать
[ редактировать ]Международная комиссия по трихинеллезу (ИКТ) была создана в Будапеште в 1958 году. Ее миссия — обмен информацией по эпидемиологии, биологии, патофизиологии, иммунологии и клиническим аспектам трихинеллеза у людей и животных. Профилактика является основной целью. С момента создания ИКТ ее члены (более 110 из 46 стран) регулярно собирались и работали вместе во время встреч, проводимых каждые четыре года: Международной конференции по трихинеллезу . [ нужна ссылка ]
См. также
[ редактировать ]Ссылки
[ редактировать ]- ^ Jump up to: а б с д и ж г час я дж к л м н тот п д «CDC – DPDx – Трихинеллез – индекс» . www.cdc.gov . Архивировано из оригинала 4 июля 2015 г. Проверено 19 июля 2015 г.
- ^ Ферри ФФ (2010). «Глава Т». Дифференциальный диагноз Ферри: практическое руководство по дифференциальной диагностике симптомов, признаков и клинических нарушений (2-е изд.). Филадельфия, Пенсильвания: Эльзевир/Мосби. ISBN 978-0323076999 .
- ^ Jump up to: а б с «CDC – Трихинеллез – профилактика и контроль» . www.cdc.gov . Архивировано из оригинала 24 сентября 2015 г. Проверено 25 июля 2015 г.
- ^ Jump up to: а б с д и ж «CDC – DPDx – Трихинеллез – Информация о лечении» . www.cdc.gov . Архивировано из оригинала 22 августа 2015 г. Проверено 25 июля 2015 г.
- ^ Jump up to: а б с д и ж Фаррар Дж (2013). Тропические болезни Мэнсона (23-е изд.). Филадельфия: Сондерс [Выходные данные]. стр. 791–94. ISBN 978-0-7020-5101-2 .
- ^ Jump up to: а б с «Информационный бюллетень по трихинеллезу - Отдел паразитарных болезней» . Центр по контролю заболеваний, правительство США. Август 2012 г. Архивировано из оригинала 22 мая 2016 г. Проверено 5 июня 2016 г.
В течение 2008–2010 годов в CDC ежегодно сообщалось в среднем о 20 случаях.
- ^ Кук Г.К., Зумла А. (2009). Тропические болезни Мэнсона . Elsevier Науки о здоровье. п. 325. ИСБН 978-1416044703 .
- ^ Jump up to: а б с «Эпидемиология трихинеллеза и факторы риска» . Архивировано из оригинала 20 декабря 2010 г. Проверено 6 марта 2020 г.
В течение 2002–2007 годов в CDC ежегодно сообщалось в среднем 11 случаев.
- ^ «11 симптомов трихинеллеза, передача, лечение, жизненный цикл и лечение» . Архивировано из оригинала 18 декабря 2008 г. Проверено 25 декабря 2008 г.
- ^ Jump up to: а б с д и ж Капо В., Деспомье Д.Д. (1996). «Клинические аспекты заражения трихинеллами » . Обзоры клинической микробиологии . 9 (1): 47–54. дои : 10.1128/cmr.9.1.47 . ПМК 172881 . ПМИД 8665476 .
- ^ Бруски Ф., Мюррелл К.Д. (2002). «Новые аспекты трихинеллеза человека: влияние новых видов трихинелл » . Последипломный медицинский журнал . 78 (915): 15–22. дои : 10.1136/pmj.78.915.15 . ПМЦ 1742236 . ПМИД 11796866 .
- ^ Jump up to: а б Джон Д. и Уильям А. Петри. Медицинская паразитология Маркелла и Воге. 9-е изд. Филадельфия: Сондерс, 2006.
- ^ Эванс Р.В., Паттер Б.М. (1982). «Трихинеллез, связанный с тромбозом верхнего сагиттального синуса». Анналы неврологии . 11 (2): 216–17. дои : 10.1002/ana.410110225 . ПМИД 7073258 . S2CID 32598996 .
- ^ Jump up to: а б с д и ж г час я дж к л м Готштейн Б. и др. (2009). «Эпидемиология, диагностика, лечение и контроль трихинеллеза» . Обзоры клинической микробиологии . 22 (1): 127–45. дои : 10.1128/cmr.00026-08 . ПМК 2620635 . ПМИД 19136437 .
- ^ Позио Э. и др. (декабрь 2002 г.). «Trichinella zimbabwensis n.sp. (Nematoda), новый неинкапсулированный вид крокодилов (Crocodylus niloticus) в Зимбабве, также заражающий млекопитающих». Инт Дж Паразитол . 32 (14): 1787–99. дои : 10.1016/s0020-7519(02)00139-x . ПМИД 12464425 .
- ^ Скандретт Б., Конечни К., Лалонд Л., Буаро П., Валле I (июнь 2018 г.). «Обнаружение естественных инфекций Trichinella murrelli и Trichinellaspiralis у лошадей путем рутинного тестирования безопасности пищевых продуктов после убоя» . Пищевая и водная паразитология . 11 : 1–5. дои : 10.1016/j.fawpar.2018.06.001 . ISSN 2405-6766 . ПМК 7033993 . ПМИД 32095599 .
- ^ «Trichinella nativa — обзор | Темы ScienceDirect» . www.sciencedirect.com . Проверено 21 октября 2021 г.
- ^ «CDC – DPDx – Трихинеллез – индекс» . www.cdc.gov . Архивировано из оригинала 4 июля 2015 г. Проверено 25 июля 2015 г.
- ^ Джонгвутивес С. и др. (январь 1998 г.). «Первая вспышка трихинеллеза человека, вызванная Trichinella pseudospiralis» . Клин Инфекционный Дис . 26 (1): 111–15. дои : 10.1086/516278 . ПМИД 9455518 .
- ^ Jump up to: а б Кук Г.К. (2001). «Вспышка трихинеллеза (трихинеллеза) – заразилась в Лондоне в 1879 году» . Последипломный медицинский журнал . 77 (903): 62–63. дои : 10.1136/pmj.77.903.62 . ПМК 1741881 . ПМИД 11123411 .
- ^ Готтштейн Б., Позио Э., Нёклер К. (январь 2009 г.). «Эпидемиология, диагностика, лечение и борьба с трихинеллезом» . Обзоры клинической микробиологии . 22 (1): 127–45, Оглавление. дои : 10.1128/CMR.00026-08 . ISSN 1098-6618 . ПМК 2620635 . ПМИД 19136437 .
- ^ Министерство сельского хозяйства США - Служба безопасности и инспекции пищевых продуктов. «Обязанности по созданию NSS NRTE/RTE». (2006).
- ^ Департамент охраны окружающей среды штата Нью-Йорк – охотничьи лицензии <www.dec.ny.gov/permits/6094.html>
- ^ Jump up to: а б Тимьос Ниниос, Янне Лунден, Ханну Коркеала, Мария Фредрикссон-Ахомаа, ред. (2014). Инспекция и контроль мяса . Уайли Блэквелл. п. 210. ИСБН 9781118525869 .
- ^ Jump up to: а б «Таблица раздела 318.10 Министерства сельского хозяйства США» (PDF) .
- ^ Хендрик Б. «Министерство сельского хозяйства США пересматривает температуру приготовления свинины» . ВебМД . Проверено 6 мая 2022 г.
- ^ Кроме того, все сообщения о трихинеллезе в Соединенных Штатах были результатом массового производства, особенно в крупных заведениях, таких как кафетерии и фуд-корты торговых центров. Центры по контролю и профилактике заболеваний , Отдел паразитарных заболеваний (15 июля 2004 г.). «Информация о паразитарных заболеваниях – трихинеллез» . Архивировано из оригинала 28 января 2007 г. Проверено 28 января 2007 г.
- ^ Министерство сельского хозяйства США . «Электронный свод федеральных правил; Раздел 9: Животные и продукты животного происхождения; Часть 318 – Поступление в официальные учреждения; Повторная проверка и подготовка продуктов; § 318.10 Предписанная обработка свинины и продуктов, содержащих свинину, для уничтожения трихинелл» . Архивировано из оригинала 29 сентября 2006 г. Проверено 28 января 2007 г.
- ^ Jump up to: а б Служба инспекции здоровья животных и растений Министерства сельского хозяйства США (APHIS) – Ветеринарная служба. Проверено 11 февраля 2009 г., «Пилот по сертификации стада трихин» . Архивировано из оригинала 14 августа 2009 г. Проверено 23 августа 2009 г.
- ^ «Монография – Мебендазол» . medscape.com . Проверено 24 февраля 2009 г.
- ^ «Клинические аспекты и лечение наиболее распространенных кишечных паразитов человека (ТБ-33)» . Технический бюллетень Управления по делам ветеранов за 1946 и 1947 годы . 10 : 1–14. 1948 год.
- ^ Jump up to: а б с Гу Ю., Ли Дж., Чжу С., Ян Дж., Ли Ц., Лю З., Ю С., Ли Ю. (2008). «Trichinellaspiralis: характеристика специфических эпитопов, отображаемых на фагах, и их защитного иммунитета у мышей BALB/c». Экспериментальная паразитология . 118 (1): 66–74. дои : 10.1016/j.exppara.2007.06.014 . ПМИД 17707815 .
- ^ Али С., Эль-Завави Л., Эль-Саид Д., Гаафар М. (2007). «Иммунизация против трихинеллеза с использованием приготовленных в микроволновой печи личинок Trichinellaspiralis». Журнал Египетского общества паразитологии . 37 (1): 121–33. ПМИД 17580572 .
- ^ Деа-Аюэла и др. (2006)
- ^ Деа-Аюэла М.А., Инигуз С.Р., Фернандес Ф.Б. (2006). «Вакцинация мышей против кишечных инфекций Trichinellaspiralis пероральным введением антигенов, микроинкапсулированных в сополимеры метакриловой кислоты». Вакцина . 24 (15): 2772–80. doi : 10.1016/j.vaccine.2006.01.006 . ПМИД 16446017 .
- ^ Дюпуи-Каме Ж (декабрь 2000 г.). «Трихинеллез: мировой зооноз» . Ветеринарная паразитология . 93 (3–4): 191–200. дои : 10.1016/S0304-4017(00)00341-1 . ПМИД 11099837 .
- ^ «Отчет NAS – Генуя, тревога по сырому мясу: десятки людей отравились после кануна Нового года» . Архивировано из оригинала 18 сентября 2016 г. Проверено 16 сентября 2016 г.
- ^ «Годовой отчет PNI 2015 Трихинелла – Профилактика и контроль» . Архивировано из оригинала 23 сентября 2016 г. – на сайте Министерства здравоохранения www.salute.gov.it.
- ^ Рюч К., Делоне П., Арменго А., Пелу-Петио Ф., Дюпуи-Каме Ж., Валле И., Полак Б., Буаро П., Марти П. (2016). «Неадекватная маркировка свиных колбас, приготовленных на Корсике, привела к вспышке трихинеллеза во Франции» . Паразит . 23:27 . doi : 10.1051/parasite/2016027 . ISSN 1776-1042 . ПМЦ 4912683 . ПМИД 27317463 .

- ^ «Информационный бюллетень по трихинеллезу - Отдел паразитарных болезней» . Центр по контролю заболеваний, правительство США. 2004. Архивировано из оригинала 24 февраля 2008 г. Проверено 25 февраля 2008 г.
- ^ «ЭМемедицина - Трихинеллез: статья Л. Кристиана Арнольда, доктора медицины» . Архивировано из оригинала 28 января 2006 г. Проверено 27 января 2006 г.
- ^ Рой, Шэрон, Адриана Лопес и Питер Шанц. «Наблюдение за трихинеллезом - США, 1997–2001 гг.». Еженедельный отчет о заболеваемости и смертности: сводные данные наблюдения (2003 г.): 1–8. ДЖСТОР. Центры по контролю и профилактике заболеваний (CDC). Веб. 1 декабря 2014 г.
- ^ Харрис М. (1985). «4» . Полезно поесть: загадки еды и культуры . Нью-Йорк: Саймон и Шустер. стр. 67–70. ISBN 0-671-50366-9 .
- ^ Мюррелл К.Д., Позио Э (2000). «Трихинеллез: зооноз, который не пройдет тихо» . Международный журнал паразитологии . 30 (12–13): 1339–1349. дои : 10.1016/s0020-7519(00)00132-6 . ПМИД 11113259 .
- ^ Блага Р., Дюран Б., Антониу С., Герман С., Крету С.М., Козма В., Буаро П. (2007). «Резкое увеличение заболеваемости трихинеллезом человека в Румынии за последние 25 лет: влияние политических изменений и региональных пищевых привычек» . Американский журнал тропической медицины и гигиены . 76 (5): 983–986. дои : 10.4269/ajtmh.2007.76.983 . ПМИД 17488927 .
- ^ «Академия естественных наук — Джозеф Лейди — Паразитология» . www.ansp.org . Архивировано из оригинала 8 октября 2006 года . Проверено 13 января 2022 г.
- ^ Ричард Оуэн (1835) «Описание микроскопического энтозоона, поражающего мышцы человеческого тела», Архивировано 26 апреля 2016 г. в Wayback Machine Transactions Лондонского зоологического общества , 1 : 315–24. Пейджет упоминается на стр. 315 и 320.
- ^ Блюмер Г. «Некоторые замечания о ранней истории трихинеллеза (1822–1866)». Йельский журнал биологии и медицины . 1 (6): 581–88.
- Текст оригинальной версии этой статьи был взят из общедоступного ресурса по адресу https://www.cdc.gov/ncidod/dpd/parasites/trichinosis/factsht_trichinosis.htm.
- Центры по контролю и профилактике заболеваний . Эпиднадзор за трихинеллезом, США, 1987–1990 гг., MMWR 1991;40:(SS-3)35-42.
- Мурхед А., Груненвальд П.Е., Дитц В.Дж., Шанц П.М. (1999). «Трихинеллез в Соединенных Штатах, 1991–1996: снижается, но не исчез». Am J Trop Med Hyg . 60 (1): 66–69. дои : 10.4269/ajtmh.1999.60.66 . ПМИД 9988325 . S2CID 23888211 .
- Правила Министерства сельского хозяйства США – Раздел 9 – Глава 3 – Часть 318 – включают «Предписанные методы лечения свинины и продуктов, содержащих свинину, для уничтожения трихинелл».
Внешние ссылки
[ редактировать ]- Веб-страницы Международной комиссии по трихинеллезу. Архивировано 23 августа 2007 г. на Wayback Machine.
- Отделение CDC по паразитарным заболеваниям – трихинеллез
- Йокелайнен П., Нэрахо А., Халли О., Хейнонен М., Сукура А. (июнь 2012 г.). «Выращенные на фермах дикие кабаны, подвергшиеся воздействию Toxoplasma gondii и Trichinella spp». Ветеринар. Паразитол . 187 (1–2): 323–27. дои : 10.1016/j.vetpar.2011.12.026 . ПМИД 22244535 .
- Паразитарные инвазии, укусы и укусы кожи.
- Состояния, диагностируемые с помощью анализа кала
- Болезни пищевого происхождения
- Болезни, переносимые грызунами
- Гельминтозы
- Зоонозы
- Болезни животных
- Паразитические нематоды человека
- Паразитические нематоды млекопитающих
- Паразитарные заболевания, связанные с потреблением говядины и свинины