Аллергия
| Аллергия | |
|---|---|
 | |
| Крапивница – распространенный аллергический симптом. | |
| Специальность | Иммунология |
| Симптомы | Красные глаза , зудящая сыпь, рвота, насморк , одышка , отек, чихание и кашель. |
| Типы | Сенная лихорадка , пищевая аллергия , атопический дерматит , аллергическая астма , анафилаксия. [1] |
| Causes | Genetic and environmental factors[2] |
| Diagnostic method | Based on symptoms, skin prick test, blood test[3] |
| Differential diagnosis | Food intolerances, food poisoning[4] |
| Prevention | Early exposure to potential allergens[5] |
| Treatment | Avoiding known allergens, medications, allergen immunotherapy[6] |
| Medication | Steroids, antihistamines, epinephrine, mast cell stabilizers, antileukotrienes[6][7][8][9] |
| Frequency | Common[10] |
Аллергия , также известная как аллергические заболевания , представляет собой различные состояния, вызванные гиперчувствительностью иммунной системы к обычно безвредным веществам окружающей среды. [ 11 ] Эти заболевания включают сенную лихорадку , пищевую аллергию , атопический дерматит , аллергическую астму и анафилаксию . [ 1 ] Симптомы могут включать покраснение глаз , зудящую сыпь , чихание , кашель , насморк , одышку или отек. [ 12 ] Обратите внимание, что пищевая непереносимость и пищевое отравление — это отдельные состояния. [ 3 ] [ 4 ]
Распространенные аллергены включают пыльцу и некоторые продукты питания. [ 11 ] Металлы и другие вещества также могут вызывать такие проблемы. [ 11 ] Еда, укусы насекомых и лекарства являются частыми причинами тяжелых реакций. [ 2 ] Их развитие обусловлено как генетическими факторами, так и факторами окружающей среды. [ 2 ] Основной механизм включает антитела иммуноглобулина Е (IgE), часть иммунной системы организма, связывающиеся с аллергеном, а затем с рецептором на тучных клетках или базофилах , где они вызывают высвобождение воспалительных химических веществ, таких как гистамин . [ 13 ] человека Диагноз обычно ставится на основании истории болезни . [ 3 ] Further testing of the skin or blood may be useful in certain cases.[3] Positive tests, however, may not necessarily mean there is a significant allergy to the substance in question.[14]
Early exposure of children to potential allergens may be protective.[5] Treatments for allergies include avoidance of known allergens and the use of medications such as steroids and antihistamines.[6] In severe reactions, injectable adrenaline (epinephrine) is recommended.[7] Allergen immunotherapy, which gradually exposes people to larger and larger amounts of allergen, is useful for some types of allergies such as hay fever and reactions to insect bites.[6] Its use in food allergies is unclear.[6]
Allergies are common.[10] In the developed world, about 20% of people are affected by allergic rhinitis,[15] about 6% of people have at least one food allergy,[3][5] and about 20% have or have had atopic dermatitis at some point in time.[16] Depending on the country, about 1–18% of people have asthma.[17][18] Anaphylaxis occurs in between 0.05–2% of people.[19] Rates of many allergic diseases appear to be increasing.[7][20][21] The word "allergy" was first used by Clemens von Pirquet in 1906.[2]
Signs and symptoms
[edit]| Affected organ | Common signs and symptoms |
|---|---|
| Nose | Swelling of the nasal mucosa (allergic rhinitis) runny nose, sneezing |
| Sinuses | Allergic sinusitis |
| Eyes | Redness and itching of the conjunctiva (allergic conjunctivitis, watery) |
| Airways | Sneezing, coughing, bronchoconstriction, wheezing and dyspnea, sometimes outright attacks of asthma, in severe cases the airway constricts due to swelling known as laryngeal edema |
| Ears | Feeling of fullness, possibly pain, and impaired hearing due to the lack of eustachian tube drainage. |
| Skin | Rashes, such as eczema and hives (urticaria) |
| Gastrointestinal tract | Abdominal pain, bloating, vomiting, diarrhea |
Many allergens such as dust or pollen are airborne particles. In these cases, symptoms arise in areas in contact with air, such as the eyes, nose, and lungs. For instance, allergic rhinitis, also known as hay fever, causes irritation of the nose, sneezing, itching, and redness of the eyes.[22] Inhaled allergens can also lead to increased production of mucus in the lungs, shortness of breath, coughing, and wheezing.[23]
Aside from these ambient allergens, allergic reactions can result from foods, insect stings, and reactions to medications like aspirin and antibiotics such as penicillin. Symptoms of food allergy include abdominal pain, bloating, vomiting, diarrhea, itchy skin, and hives. Food allergies rarely cause respiratory (asthmatic) reactions, or rhinitis.[24] Insect stings, food, antibiotics, and certain medicines may produce a systemic allergic response that is also called anaphylaxis; multiple organ systems can be affected, including the digestive system, the respiratory system, and the circulatory system.[25][26][27] Depending on the severity, anaphylaxis can include skin reactions, bronchoconstriction, swelling, low blood pressure, coma, and death. This type of reaction can be triggered suddenly, or the onset can be delayed. The nature of anaphylaxis is such that the reaction can seem to be subsiding but may recur throughout a period of time.[27]
Skin
[edit]Substances that come into contact with the skin, such as latex, are also common causes of allergic reactions, known as contact dermatitis or eczema.[28] Skin allergies frequently cause rashes, or swelling and inflammation within the skin, in what is known as a "weal and flare" reaction characteristic of hives and angioedema.[29]
With insect stings, a large local reaction may occur in the form of an area of skin redness greater than 10 cm in size that can last one to two days.[30] This reaction may also occur after immunotherapy.[31]
Cause
[edit]Risk factors for allergies can be placed in two broad categories, namely host and environmental factors.[32] Host factors include heredity, sex, race, and age, with heredity being by far the most significant. However, there has been a recent increase in the incidence of allergic disorders that cannot be explained by genetic factors alone. Four major environmental candidates are alterations in exposure to infectious diseases during early childhood, environmental pollution, allergen levels, and dietary changes.[33]
Dust mites
[edit]Dust mite allergy, also known as house dust allergy, is a sensitization and allergic reaction to the droppings of house dust mites. The allergy is common[34][35] and can trigger allergic reactions such as asthma, eczema, or itching. It is the manifestation of parasitosis. The mite's gut contains potent digestive enzymes (notably peptidase 1) that persist in their feces and are major inducers of allergic reactions such as wheezing. The mite's exoskeleton can also contribute to allergic reactions. Unlike scabies mites or skin follicle mites, house dust mites do not burrow under the skin and are not parasitic.[36]
Foods
[edit]A wide variety of foods can cause allergic reactions, but 90% of allergic responses to foods are caused by cow's milk, soy, eggs, wheat, peanuts, tree nuts, fish, and shellfish.[37] Other food allergies, affecting less than 1 person per 10,000 population, may be considered "rare".[38] The most common food allergy in the US population is a sensitivity to crustacea.[38] Although peanut allergies are notorious for their severity, peanut allergies are not the most common food allergy in adults or children. Severe or life-threatening reactions may be triggered by other allergens and are more common when combined with asthma.[37]
Rates of allergies differ between adults and children. Children can sometimes outgrow peanut allergies. Egg allergies affect one to two percent of children but are outgrown by about two-thirds of children by the age of 5.[39] The sensitivity is usually to proteins in the white, rather than the yolk.[40]
Milk-protein allergies—distinct from lactose intolerance—are most common in children.[41] Approximately 60% of milk-protein reactions are immunoglobulin E–mediated, with the remaining usually attributable to inflammation of the colon.[42] Some people are unable to tolerate milk from goats or sheep as well as from cows, and many are also unable to tolerate dairy products such as cheese. Roughly 10% of children with a milk allergy will have a reaction to beef.[43] Lactose intolerance, a common reaction to milk, is not a form of allergy at all, but due to the absence of an enzyme in the digestive tract.[44]
Those with tree nut allergies may be allergic to one or to many tree nuts, including pecans, pistachios, pine nuts, and walnuts.[40] In addition, seeds, including sesame seeds and poppy seeds, contain oils in which protein is present, which may elicit an allergic reaction.[40]
Allergens can be transferred from one food to another through genetic engineering; however genetic modification can also remove allergens. Little research has been done on the natural variation of allergen concentrations in unmodified crops.[45][46]
Latex
[edit]Latex can trigger an IgE-mediated cutaneous, respiratory, and systemic reaction. The prevalence of latex allergy in the general population is believed to be less than one percent. In a hospital study, 1 in 800 surgical patients (0.125 percent) reported latex sensitivity, although the sensitivity among healthcare workers is higher, between seven and ten percent. Researchers attribute this higher level to the exposure of healthcare workers to areas with significant airborne latex allergens, such as operating rooms, intensive-care units, and dental suites. These latex-rich environments may sensitize healthcare workers who regularly inhale allergenic proteins.[47]
The most prevalent response to latex is an allergic contact dermatitis, a delayed hypersensitive reaction appearing as dry, crusted lesions. This reaction usually lasts 48–96 hours. Sweating or rubbing the area under the glove aggravates the lesions, possibly leading to ulcerations.[47] Anaphylactic reactions occur most often in sensitive patients who have been exposed to a surgeon's latex gloves during abdominal surgery, but other mucosal exposures, such as dental procedures, can also produce systemic reactions.[47]
Latex and banana sensitivity may cross-react. Furthermore, those with latex allergy may also have sensitivities to avocado, kiwifruit, and chestnut.[48] These people often have perioral itching and local urticaria. Only occasionally have these food-induced allergies induced systemic responses. Researchers suspect that the cross-reactivity of latex with banana, avocado, kiwifruit, and chestnut occurs because latex proteins are structurally homologous with some other plant proteins.[47]
Medications
[edit]About 10% of people report that they are allergic to penicillin; however, of that 10%, 90% turn out not to be.[49] Serious allergies only occur in about 0.03%.[49]
Insect stings
[edit]One of the main sources of human allergies is insects. An allergy to insects can be brought on by bites, stings, ingestion, and inhalation.[50]
Toxins interacting with proteins
[edit]Another non-food protein reaction, urushiol-induced contact dermatitis, originates after contact with poison ivy, eastern poison oak, western poison oak, or poison sumac. Urushiol, which is not itself a protein, acts as a hapten and chemically reacts with, binds to, and changes the shape of integral membrane proteins on exposed skin cells. The immune system does not recognize the affected cells as normal parts of the body, causing a T-cell-mediated immune response.[51] Of these poisonous plants, sumac is the most virulent.[52][53] The resulting dermatological response to the reaction between urushiol and membrane proteins includes redness, swelling, papules, vesicles, blisters, and streaking.[54]
Estimates vary on the population fraction that will have an immune system response. Approximately 25% of the population will have a strong allergic response to urushiol. In general, approximately 80–90% of adults will develop a rash if they are exposed to 0.0050 mg (7.7×10−5 gr) of purified urushiol, but some people are so sensitive that it takes only a molecular trace on the skin to initiate an allergic reaction.[55]
Genetics
[edit]Allergic diseases are strongly familial: identical twins are likely to have the same allergic diseases about 70% of the time; the same allergy occurs about 40% of the time in non-identical twins.[56] Allergic parents are more likely to have allergic children,[57] and those children's allergies are likely to be more severe than those in children of non-allergic parents. Some allergies, however, are not consistent along genealogies; parents who are allergic to peanuts may have children who are allergic to ragweed. The likelihood of developing allergies is inherited and related to an irregularity in the immune system, but the specific allergen is not.[57]
The risk of allergic sensitization and the development of allergies varies with age, with young children most at risk.[58] Several studies have shown that IgE levels are highest in childhood and fall rapidly between the ages of 10 and 30 years.[58] The peak prevalence of hay fever is highest in children and young adults and the incidence of asthma is highest in children under 10.[59]
Ethnicity may play a role in some allergies; however, racial factors have been difficult to separate from environmental influences and changes due to migration.[57] It has been suggested that different genetic loci are responsible for asthma, to be specific, in people of European, Hispanic, Asian, and African origins.[60]
Hygiene hypothesis
[edit]Allergic diseases are caused by inappropriate immunological responses to harmless antigens driven by a TH2-mediated immune response. Many bacteria and viruses elicit a TH1-mediated immune response, which down-regulates TH2 responses. The first proposed mechanism of action of the hygiene hypothesis was that insufficient stimulation of the TH1 arm of the immune system leads to an overactive TH2 arm, which in turn leads to allergic disease.[61] In other words, individuals living in too sterile an environment are not exposed to enough pathogens to keep the immune system busy. Since our bodies evolved to deal with a certain level of such pathogens, when they are not exposed to this level, the immune system will attack harmless antigens, and thus normally benign microbial objects—like pollen—will trigger an immune response.[62]
The hygiene hypothesis was developed to explain the observation that hay fever and eczema, both allergic diseases, were less common in children from larger families, which were, it is presumed, exposed to more infectious agents through their siblings, than in children from families with only one child.[63] It is used to explain the increase in allergic diseases that have been seen since industrialization, and the higher incidence of allergic diseases in more developed countries.[64] The hygiene hypothesis has now expanded to include exposure to symbiotic bacteria and parasites as important modulators of immune system development, along with infectious agents.[65]
Epidemiological data support the hygiene hypothesis. Studies have shown that various immunological and autoimmune diseases are much less common in the developing world than the industrialized world, and that immigrants to the industrialized world from the developing world increasingly develop immunological disorders in relation to the length of time since arrival in the industrialized world.[66] Longitudinal studies in the third world demonstrate an increase in immunological disorders as a country grows more affluent and, it is presumed, cleaner.[67] The use of antibiotics in the first year of life has been linked to asthma and other allergic diseases.[68] The use of antibacterial cleaning products has also been associated with higher incidence of asthma, as has birth by caesarean section rather than vaginal birth.[69][70]
Stress
[edit]Chronic stress can aggravate allergic conditions. This has been attributed to a T helper 2 (TH2)-predominant response driven by suppression of interleukin 12 by both the autonomic nervous system and the hypothalamic–pituitary–adrenal axis. Stress management in highly susceptible individuals may improve symptoms.[71]
Other environmental factors
[edit]Allergic diseases are more common in industrialized countries than in countries that are more traditional or agricultural, and there is a higher rate of allergic disease in urban populations versus rural populations, although these differences are becoming less defined.[72] Historically, the trees planted in urban areas were predominantly male to prevent litter from seeds and fruits, but the high ratio of male trees causes high pollen counts, a phenomenon that horticulturist Tom Ogren has called "botanical sexism".[73]
Alterations in exposure to microorganisms is another plausible explanation, at present, for the increase in atopic allergy.[33] Endotoxin exposure reduces release of inflammatory cytokines such as TNF-α, IFNγ, interleukin-10, and interleukin-12 from white blood cells (leukocytes) that circulate in the blood.[74] Certain microbe-sensing proteins, known as Toll-like receptors, found on the surface of cells in the body are also thought to be involved in these processes.[75]
Parasitic worms and similar parasites are present in untreated drinking water in developing countries, and were present in the water of developed countries until the routine chlorination and purification of drinking water supplies.[76] Recent research has shown that some common parasites, such as intestinal worms (e.g., hookworms), secrete chemicals into the gut wall (and, hence, the bloodstream) that suppress the immune system and prevent the body from attacking the parasite.[77] This gives rise to a new slant on the hygiene hypothesis theory—that co-evolution of humans and parasites has led to an immune system that functions correctly only in the presence of the parasites. Without them, the immune system becomes unbalanced and oversensitive.[78] In particular, research suggests that allergies may coincide with the delayed establishment of gut flora in infants.[79] However, the research to support this theory is conflicting, with some studies performed in China and Ethiopia showing an increase in allergy in people infected with intestinal worms.[72] Clinical trials have been initiated to test the effectiveness of certain worms in treating some allergies.[80] It may be that the term 'parasite' could turn out to be inappropriate, and in fact a hitherto unsuspected symbiosis is at work.[80] For more information on this topic, see Helminthic therapy.
Pathophysiology
[edit]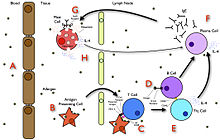

Acute response
[edit]
In the initial stages of allergy, a type I hypersensitivity reaction against an allergen encountered for the first time and presented by a professional antigen-presenting cell causes a response in a type of immune cell called a TH2 lymphocyte, a subset of T cells that produce a cytokine called interleukin-4 (IL-4). These TH2 cells interact with other lymphocytes called B cells, whose role is production of antibodies. Coupled with signals provided by IL-4, this interaction stimulates the B cell to begin production of a large amount of a particular type of antibody known as IgE. Secreted IgE circulates in the blood and binds to an IgE-specific receptor (a kind of Fc receptor called FcεRI) on the surface of other kinds of immune cells called mast cells and basophils, which are both involved in the acute inflammatory response. The IgE-coated cells, at this stage, are sensitized to the allergen.[33]
If later exposure to the same allergen occurs, the allergen can bind to the IgE molecules held on the surface of the mast cells or basophils. Cross-linking of the IgE and Fc receptors occurs when more than one IgE-receptor complex interacts with the same allergenic molecule and activates the sensitized cell. Activated mast cells and basophils undergo a process called degranulation, during which they release histamine and other inflammatory chemical mediators (cytokines, interleukins, leukotrienes, and prostaglandins) from their granules into the surrounding tissue causing several systemic effects, such as vasodilation, mucous secretion, nerve stimulation, and smooth muscle contraction. This results in rhinorrhea, itchiness, dyspnea, and anaphylaxis. Depending on the individual, allergen, and mode of introduction, the symptoms can be system-wide (classical anaphylaxis) or localized to specific body systems. Asthma is localized to the respiratory system and eczema is localized to the dermis.[33]
Late-phase response
[edit]After the chemical mediators of the acute response subside, late-phase responses can often occur. This is due to the migration of other leukocytes such as neutrophils, lymphocytes, eosinophils, and macrophages to the initial site. The reaction is usually seen 2–24 hours after the original reaction.[81] Cytokines from mast cells may play a role in the persistence of long-term effects. Late-phase responses seen in asthma are slightly different from those seen in other allergic responses, although they are still caused by release of mediators from eosinophils and are still dependent on activity of TH2 cells.[82]
Allergic contact dermatitis
[edit]Although allergic contact dermatitis is termed an "allergic" reaction (which usually refers to type I hypersensitivity), its pathophysiology involves a reaction that more correctly corresponds to a type IV hypersensitivity reaction.[83] In type IV hypersensitivity, there is activation of certain types of T cells (CD8+) that destroy target cells on contact, as well as activated macrophages that produce hydrolytic enzymes.[84]
Diagnosis
[edit]
Effective management of allergic diseases relies on the ability to make an accurate diagnosis.[85] Allergy testing can help confirm or rule out allergies.[86][87] Correct diagnosis, counseling, and avoidance advice based on valid allergy test results reduce the incidence of symptoms and need for medications, and improve quality of life.[86] To assess the presence of allergen-specific IgE antibodies, two different methods can be used: a skin prick test, or an allergy blood test. Both methods are recommended, and they have similar diagnostic value.[87][88]
Skin prick tests and blood tests are equally cost-effective, and health economic evidence shows that both tests were cost-effective compared with no test.[86] Early and more accurate diagnoses save cost due to reduced consultations, referrals to secondary care, misdiagnosis, and emergency admissions.[89]
Allergy undergoes dynamic changes over time. Regular allergy testing of relevant allergens provides information on if and how patient management can be changed to improve health and quality of life. Annual testing is often the practice for determining whether allergy to milk, egg, soy, and wheat have been outgrown, and the testing interval is extended to 2–3 years for allergy to peanut, tree nuts, fish, and crustacean shellfish.[87] Results of follow-up testing can guide decision-making regarding whether and when it is safe to introduce or re-introduce allergenic food into the diet.[90]
Skin prick testing
[edit]

Skin testing is also known as "puncture testing" and "prick testing" due to the series of tiny punctures or pricks made into the patient's skin. Tiny amounts of suspected allergens and/or their extracts (e.g., pollen, grass, mite proteins, peanut extract) are introduced to sites on the skin marked with pen or dye (the ink/dye should be carefully selected, lest it cause an allergic response itself). A negative and positive control are also included for comparison (eg, negative is saline or glycerin; positive is histamine). A small plastic or metal device is used to puncture or prick the skin. Sometimes, the allergens are injected "intradermally" into the patient's skin, with a needle and syringe. Common areas for testing include the inside forearm and the back.
Если у пациента аллергия на вещество, то видимая воспалительная реакция обычно возникает в течение 30 минут. Эта реакция будет варьироваться от легкого покраснения кожи до полномасштабного крапивницы (так называемой «волдыря и сыпи») у более чувствительных пациентов, подобной укусу комара . Интерпретация результатов кожного прик-теста обычно проводится аллергологами по шкале тяжести, где +/- означает пограничную реактивность, а 4+ – большую реакцию. Все чаще аллергологи измеряют и записывают диаметр волдырей и реакцию обострения. Интерпретация хорошо подготовленными аллергологами часто основывается на соответствующей литературе. [ 91 ] Как правило, положительный ответ интерпретируется, когда волдырь антигена на ≥3 мм больше, чем волдырь отрицательного контроля (например, физиологического раствора или глицерина). [ 92 ] Некоторые пациенты могут полагать, что они определили свою собственную аллергическую чувствительность путем наблюдения, но было доказано, что кожная проба намного лучше, чем наблюдение за пациентом, для выявления аллергии. [ 93 ]
Если серьезная, опасная для жизни анафилактическая реакция привела пациента на обследование, некоторые аллергологи предпочтут первоначальный анализ крови перед выполнением кожного прик-теста. Кожные пробы могут оказаться неприемлемыми, если у пациента распространено кожное заболевание или он принимал антигистаминные препараты в течение последних нескольких дней.
Тестирование патчей
[ редактировать ]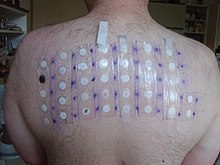
Патч-тестирование — это метод, используемый для определения того, вызывает ли конкретное вещество аллергическое воспаление кожи. Он проверяет наличие отсроченных реакций. Он используется для установления причины контактной аллергии на кожу или контактного дерматита . На спину накладываются клейкие пластыри, обычно обработанные несколькими распространенными аллергенными химическими веществами или сенсибилизаторами кожи. Затем кожу исследуют на предмет возможных местных реакций как минимум дважды, обычно через 48 часов после наложения пластыря и еще раз через два или три дня.
Анализ крови
[ редактировать ]на аллергию Анализ крови проводится быстро и просто. Его может заказать лицензированный поставщик медицинских услуг ( например , специалист по аллергии) или врач общей практики. В отличие от кожного прик-теста, анализ крови можно проводить независимо от возраста, состояния кожи, принимаемых лекарств, симптомов, активности заболевания и беременности. Сдать анализ крови на аллергию могут взрослые и дети любого возраста. Для младенцев и очень маленьких детей использование одной иглы для анализа крови на аллергию часто оказывается более щадящим, чем несколько уколов кожи.
Анализ крови на аллергию доступен в большинстве лабораторий . Образец крови пациента отправляется на анализ в лабораторию, а результаты отправляются обратно через несколько дней. В одном образце крови можно обнаружить несколько аллергенов. Анализы крови на аллергию очень безопасны, поскольку во время процедуры человек не подвергается воздействию аллергенов.
Тест измеряет концентрацию специфических антител IgE в крови. Количественные результаты теста IgE увеличивают возможность ранжирования того, как различные вещества могут влиять на симптомы. Эмпирическое правило заключается в том, что чем выше уровень антител IgE, тем выше вероятность появления симптомов. Аллергены, обнаруженные в низких концентрациях и которые сегодня не вызывают симптомов, не могут помочь предсказать развитие симптомов в будущем. Количественный результат анализа крови на аллергию может помочь определить, на что у пациента аллергия, помочь предсказать и проследить за развитием заболевания, оценить риск тяжелой реакции и объяснить перекрестную реактивность . [ 94 ] [ 95 ]
Низкий уровень общего IgE не является достаточным для исключения сенсибилизации к обычно вдыхаемым аллергенам. [ 96 ] Статистические методы , такие как кривые ROC , расчеты прогностической ценности и отношения правдоподобия, использовались для изучения взаимосвязи различных методов тестирования друг с другом. Эти методы показали, что пациенты с высоким уровнем общего IgE имеют высокую вероятность аллергической сенсибилизации, но часто оправдано дальнейшее исследование с помощью аллерготестов на специфические антитела IgE к тщательно выбранному аллергену.
Лабораторные методы измерения специфических антител IgE для тестирования на аллергию включают иммуноферментный анализ (ИФА или ИФА), [ 97 ] радиоаллергосорбентный тест (РАСТ), [ 97 ] флуоресцентный иммуноферментный анализ (FEIA), [ 98 ] и иммунохемилюминесцентный анализ (CLIA). [ 99 ] [ 100 ]
Другое тестирование
[ редактировать ]Провокационный тест: Провокационный тест – это когда небольшое количество предполагаемого аллергена вводится в организм перорально, через дыхательные пути или другими путями. За исключением тестирования на пищевую и лекарственную аллергию, испытания проводятся редко. При выборе этого типа тестирования он должен находиться под пристальным наблюдением аллерголога .
Элиминационные/провокационные тесты: этот метод тестирования чаще всего используется с пищевыми продуктами или лекарствами. Пациенту с подозрением на аллерген рекомендуется изменить свою диету, чтобы полностью избегать этого аллергена в течение определенного времени. Если у пациента наблюдается значительное улучшение, ему можно «бросить вызов», повторно введя аллерген, чтобы посмотреть, воспроизводятся ли симптомы.
Ненадежные тесты. Существуют и другие типы методов тестирования на аллергию, которые ненадежны, включая прикладную кинезиологию (тест на аллергию посредством мышечной релаксации), тестирование на цитотоксичность , аутоинъекцию мочи, кожное титрование (метод Ринкеля), а также провокационное и нейтрализующее (подкожное) тестирование или сублингвальную провокацию. . [ 101 ]
Дифференциальный диагноз
[ редактировать ]Прежде чем подтвердить диагноз аллергического заболевания, следует рассмотреть другие возможные причины появления симптомов. [ 102 ] Например, вазомоторный ринит является одним из многих заболеваний, симптомы которых схожи с аллергическим ринитом, что подчеркивает необходимость профессиональной дифференциальной диагностики. [ 103 ] После постановки диагноза астмы , ринита, анафилаксии или другого аллергического заболевания существует несколько методов выявления возбудителя этой аллергии.
Профилактика
[ редактировать ]Раннее предоставление продуктов из арахиса может снизить риск аллергии, тогда как только грудное вскармливание в течение, по крайней мере, первых нескольких месяцев жизни может снизить риск дерматита . [ 104 ] [ 105 ] Нет убедительных доказательств того, что диета матери во время беременности или кормления грудью влияет на риск аллергии. [ 104 ] нет также доказательств того, что отсроченное введение определенных продуктов полезно. [ 104 ] Раннее воздействие потенциальных аллергенов может оказаться защитным. [ 5 ]
Прием рыбьего жира во время беременности связан с меньшим риском. [ 105 ] Пробиотические добавки во время беременности или младенчества могут помочь предотвратить атопический дерматит. [ 106 ] [ 107 ]
Управление
[ редактировать ]Лечение аллергии обычно включает в себя устранение провоцирующего ее фактора и прием лекарств для облегчения симптомов. [ 6 ] Иммунотерапия аллергенами может быть полезна при некоторых типах аллергии. [ 6 ]
Медикамент
[ редактировать ]Некоторые лекарства могут использоваться для блокирования действия медиаторов аллергии или для предотвращения активации клеток и дегрануляции процессов . К ним относятся антигистаминные препараты , глюкокортикоиды , адреналин (адреналин), стабилизаторы тучных клеток и антилейкотриеновые средства , которые являются распространенными средствами лечения аллергических заболеваний. [ 108 ] антихолинергические средства , противозастойные средства и другие соединения, которые, как считается, нарушают эозинофилов хемотаксис Также широко используются . Хотя это случается редко, тяжесть анафилаксии часто требует инъекции адреналина устройство, известное как автоинжектор адреналина . , а в случаях, когда медицинская помощь недоступна, можно использовать [ 27 ]
Иммунотерапия
[ редактировать ]
аллергенами Иммунотерапия полезна при аллергии на окружающую среду, аллергии на укусы насекомых и астме. [ 6 ] [ 109 ] Его польза при пищевой аллергии неясна и поэтому не рекомендуется. [ 6 ] Иммунотерапия предполагает воздействие на людей все большего и большего количества аллергена с целью изменить реакцию иммунной системы. [ 6 ]
Метаанализы показали, что инъекции аллергенов под кожу эффективны при лечении аллергического ринита у детей. [ 110 ] [ 111 ] и при астме. [ 109 ] Эффект может сохраняться в течение многих лет после прекращения лечения. [ 112 ] В целом он безопасен и эффективен при аллергическом рините и конъюнктивите , аллергических формах астмы и укусах насекомых. [ 113 ]
В меньшей степени данные также поддерживают использование сублингвальной иммунотерапии при рините и астме. [ 112 ] При сезонной аллергии польза невелика. [ 114 ] В этой форме аллерген вводят под язык, и люди часто предпочитают его инъекциям. [ 112 ] Иммунотерапия не рекомендуется в качестве самостоятельного лечения астмы. [ 112 ]
Альтернативная медицина
[ редактировать ]Экспериментальное лечение — десенсибилизация, потенцируемая ферментами (ЭПД), — опробовано на протяжении десятилетий, но не признано эффективным. [ 115 ] В EPD используются разведения аллергена и фермента бета-глюкуронидазы , на который Т-регуляторные лимфоциты должны реагировать, способствуя десенсибилизации или снижению регуляции, а не сенсибилизации. EPD также пытались использовать для лечения аутоиммунных заболеваний , но данные не показали эффективности. [ 115 ]
Обзор не выявил эффективности гомеопатического лечения и никаких различий по сравнению с плацебо . Авторы пришли к выводу, что на основе строгих клинических испытаний всех типов гомеопатии при заболеваниях детского и подросткового возраста не существует убедительных доказательств, подтверждающих использование гомеопатических методов лечения. [ 116 ]
По данным Национального центра дополнительного и интегративного здравоохранения США, имеются относительно убедительные доказательства того, что промывание носа солевым раствором и белокопытник эффективны по сравнению с другими методами альтернативной медицины , для которых научные данные слабы, отрицательны или отсутствуют, например, мед, иглоукалывание, омега-3, пробиотики, астрагал, капсаицин, экстракт виноградных косточек, пикногенол, кверцетин, спирулина, крапива двудомная, тиноспора, или гудучи. [ 117 ] [ 118 ]
Эпидемиология
[ редактировать ]Аллергические заболевания — сенная лихорадка и астма — возросли в западном мире за последние 2–3 десятилетия. [ 119 ] По оценкам, рост заболеваемости аллергической астмой и другими атопическими расстройствами в промышленно развитых странах начался в 1960-х и 1970-х годах, а дальнейший рост произошел в 1980-х и 1990-х годах. [ 120 ] хотя некоторые предполагают, что устойчивый рост сенсибилизации происходит с 1920-х годов. [ 121 ] Число новых случаев атопии в год в развивающихся странах в целом остается гораздо меньшим. [ 120 ]
| Тип аллергии | Соединенные Штаты | Великобритания [ 122 ] |
|---|---|---|
| Аллергический ринит | 35,9 миллиона [ 123 ] (около 11% населения [ 124 ] ) | 3,3 миллиона (около 5,5% населения [ 125 ] ) |
| Астма | 10 миллионов страдают аллергической астмой (около 3% населения). Распространенность астмы увеличилась на 75% с 1980 по 1994 год. Распространенность астмы у афроамериканцев на 39% выше, чем у европейцев . [ 126 ] | 5,7 миллиона (около 9,4%). У шести- и семилетних детей заболеваемость астмой увеличилась с 18,4% до 20,9% за пять лет, в то же время показатель снизился с 31% до 24,7% у 13-14-летних. |
| Атопическая экзема | Около 9% населения. Между 1960 и 1990 годами распространенность среди детей увеличилась с 3% до 10%. [ 127 ] | 5,8 миллиона (около 1% в тяжелой форме). |
| Анафилаксия | Не менее 40 смертей в год из-за яда насекомых. Около 400 смертей из-за пенициллиновой анафилаксии. Около 220 случаев анафилаксии и 3 смерти в год связаны с аллергией на латекс. [ 128 ] По оценкам, 150 человек ежегодно умирают от анафилаксии, вызванной пищевой аллергией. [ 129 ] | В период с 1999 по 2006 год произошло 48 смертей среди людей в возрасте от пяти месяцев до 85 лет. |
| Яд насекомых | Около 15% взрослых страдают легкими локализованными аллергическими реакциями. Системные реакции возникают у 3% взрослых и менее чем у 1% детей. [ 130 ] | Неизвестный |
| Лекарственная аллергия | Анафилактические реакции на пенициллин являются причиной 400 смертей в год. | Неизвестный |
| Пищевая аллергия | 7,6% детей и 10,8% взрослых. [ 131 ] Аллергия на арахис и/или древесные орехи (например, грецкие орехи ) затрагивает около трех миллионов американцев, или 1,1% населения. [ 129 ] | 5–7% младенцев и 1–2% взрослых. С 2001 по 2005 год наблюдалось увеличение случаев аллергии на арахис на 117,3%, около 25 700 человек в Англии страдают от нее. |
| Множественные аллергии (астма, экзема и аллергический ринит вместе) | Неизвестный | 2,3 миллиона (около 3,7%), распространенность возросла на 48,9% в период с 2001 по 2005 год. [ 132 ] |
Изменение частоты
[ редактировать ]Хотя генетические факторы определяют предрасположенность к атопическим заболеваниям, рост атопии произошел за слишком короткий период, чтобы его можно было объяснить генетическими изменениями в популяции, что указывает на изменения в окружающей среде или образе жизни. [ 120 ] Было выдвинуто несколько гипотез, объясняющих этот повышенный уровень. Повышенное воздействие многолетних аллергенов может быть связано с изменениями в жилищных условиях и увеличением времени, проводимого в помещении, а снижение активации общего механизма иммунного контроля может быть вызвано изменениями в чистоте или гигиене и усугубляться изменениями в питании, ожирением и снижением физической активности. . [ 119 ] гипотеза Гигиеническая утверждает [ 133 ] что высокий уровень жизни и гигиенические условия подвергают детей меньшему риску заражения. Считается, что снижение бактериальных и вирусных инфекций в раннем возрасте уводит созревающую иммунную систему от Т H ответов типа 1, что приводит к неограниченным ответам Т H 2, что приводит к усилению аллергии. [ 78 ] [ 134 ]
Однако одни только изменения в частоте и типах инфекций не могут объяснить наблюдаемый рост аллергических заболеваний, а недавние данные привлекли внимание к важности микробной среды желудочно-кишечного тракта . Фактические данные показали, что воздействие пищевых и фекально-оральных патогенов, таких как гепатит А , Toxoplasma gondii и Helicobacter pylori (которые также, как правило, более распространены в развивающихся странах), может снизить общий риск атопии более чем на 60%. [ 135 ] а повышенный уровень паразитарных инфекций связан со снижением распространенности астмы. [ 136 ] Предполагается, что эти инфекции оказывают свое влияние путем критического изменения регуляции TH 1 /TH 2 . [ 137 ] Важные элементы новых гипотез гигиены также включают воздействие эндотоксинов , воздействие домашних животных и взросление на ферме. [ 137 ]
История
[ редактировать ]Некоторые симптомы, свойственные аллергическим заболеваниям, упоминаются в древних источниках. [ 138 ] В частности, подозреваются, что трое членов римской династии Юлиев-Клавдиев ( Август , Клавдий и Британик ) страдают атопией в семейном анамнезе. [ 138 ] [ 139 ] Понятие «аллергия» было первоначально введено в 1906 году венским педиатром Клеменсом фон Пирке после того, как он заметил, что у пациентов, получивших инъекции лошадиной сыворотки или вакцины против оспы, реакции на повторные инъекции обычно были более быстрыми и тяжелыми. [ 140 ] Пирке назвал это явление «аллергией» от древнегреческих слов ἄλλος allos, означающего «другой», и ἔργον ergon, означающего «работа». [ 141 ]
Раньше все формы гиперчувствительности классифицировались как аллергии, и считалось, что все они вызваны неправильной активацией иммунной системы. Позже стало ясно, что в этом замешаны несколько различных механизмов заболевания, общая связь которых связана с нарушением активации иммунной системы. разработали новую классификационную схему В 1963 году Филип Гелл и Робин Кумбс , которая описала четыре типа реакций гиперчувствительности , известных как гиперчувствительность от I до IV типа. [ 142 ] В этой новой классификации слово «аллергия» , иногда называемое « истинной аллергией» , было ограничено гиперчувствительностью I типа (также называемой гиперчувствительностью немедленного типа), которая характеризуется как быстро развивающиеся реакции с участием антител IgE. [ 143 ]
Большим прорывом в понимании механизмов аллергии стало открытие класса антител, меченого иммуноглобулином Е (IgE). IgE был одновременно открыт в 1966–67 гг. двумя независимыми группами: [ 144 ] Команда Ишизаки из Детского научно-исследовательского института астмы и больницы в Денвере, США, [ 145 ] и Гуннар Йоханссон и Ханс Бенних в Уппсале, Швеция. [ 146 ] Их совместная статья была опубликована в апреле 1969 года. [ 147 ]
Диагностика
[ редактировать ]Радиометрические анализы включают метод радиоаллергосорбентного теста используются IgE-связывающие (анти-IgE) антитела, меченные радиоактивными изотопами . (RAST-тест), в котором для количественного определения уровня антител IgE в крови [ 148 ]
Методология RAST была изобретена и продана в 1974 году компанией Pharmacia Diagnostics AB, Уппсала, Швеция, а аббревиатура RAST на самом деле является торговой маркой. В 1989 году компания Pharmacia Diagnostics AB заменила его более совершенным тестом под названием «Анализ крови на специфический IgE ImmunoCAP», в котором используется новейшая технология флуоресцентной маркировки. [ 149 ]
Американский колледж аллергии, астмы и иммунологии (ACAAI) и Американская академия аллергии, астмы и иммунологии (AAAAI) в 2008 году выпустили отчет совместной рабочей группы «Жемчужины и подводные камни диагностического тестирования аллергии» и твердо заявляют, что термин RAST теперь устарело:
Термин RAST стал разговорным термином для всех разновидностей тестов на аллергию in vitro. Это прискорбно, поскольку общепризнано, что существуют тесты с хорошей производительностью, а есть тесты, которые работают не так хорошо, однако все они называются RAST, что затрудняет различение того, что есть что. По этим причинам сейчас рекомендуется отказаться от использования RAST в качестве общего дескриптора этих тестов. [ 14 ]
Обновленная версия, анализ крови на специфический IgE ImmunoCAP, является единственным анализом на специфический IgE, получившим одобрение Управления по контролю за продуктами и лекарствами и позволяющим количественно сообщать о пределе обнаружения 0,1 кЕд/л. [ 149 ]
Медицинская специальность
[ редактировать ]| Занятие | |
|---|---|
| Имена |
|
Тип профессии | Специальность |
Секторы деятельности | Лекарство |
| Специальность | иммунология |
| Описание | |
Требуется образование | |
Области работа | Больницы, Клиники |
Аллерголог – это врач, специально обученный для лечения и лечения аллергии, астмы и других аллергических заболеваний. В Соединенных Штатах врачи, имеющие сертификат Американского совета по аллергии и иммунологии (ABAI), успешно завершили аккредитованную образовательную программу и процесс оценки, включая контролируемый экзамен для демонстрации знаний, навыков и опыта ухода за пациентами в области аллергии и иммунологии. [ 150 ] Чтобы стать аллергологом/иммунологом, необходимо пройти не менее девяти лет обучения. После окончания медицинской школы и получения медицинской степени врач пройдет трехлетнее обучение по внутренним болезням (чтобы стать терапевтом) или педиатрии (чтобы стать педиатром). После того, как врачи завершат обучение по одной из этих специальностей, они должны сдать экзамен либо Американского совета педиатрии (ABP), либо Американского совета остеопатии педиатрии (AOBP), либо Американского совета внутренних болезней (ABIM), либо Американского совета педиатрии (ABIM). Остеопатический совет внутренних болезней (AOBIM). Терапевты или педиатры, желающие сосредоточиться на специальности аллергоиммунологии, затем проходят как минимум дополнительные два года обучения, называемые стипендией, в рамках программы обучения аллергии/иммунологии. Аллергологи/иммунологи, имеющие сертификат ABAI, успешно сдали сертификационный экзамен ABAI после прохождения стажировки. [ 151 ]
В Соединенном Королевстве аллергия является узкой специализацией общей медицины или педиатрии . После сдачи последипломных экзаменов ( MRCP или MRCPCH ) врач в течение нескольких лет работает специалистом -регистратором, прежде чем получить право на включение в реестр специалистов Генерального медицинского совета . Аллергологическую помощь также могут оказывать иммунологи . за 2003 год В отчете Королевского колледжа врачей представлены аргументы в пользу улучшения услуг по лечению аллергии в Великобритании, которые считались неадекватными. [ 152 ] В 2006 году Палата лордов созвала подкомитет. В 2007 году он также пришел к выводу, что аллергологические службы недостаточны для борьбы с тем, что лорды назвали «эпидемией аллергии» и ее социальными издержками; он вынес несколько рекомендаций. [ 153 ]
Исследовать
[ редактировать ]Разрабатываются продукты с низким содержанием аллергенов, а также улучшаются прогнозы прик-тестов; оценка пластыря на атопию, прогнозирование результатов укуса осы, быстро распадающаяся таблетка с адреналином и анти- IL-5 при эозинофильных заболеваниях. [ 154 ]
См. также
[ редактировать ]- Аллергический блеск
- ГВАС при аллергии
- Непереносимость гистамина
- Список аллергенов
- Синдром оральной аллергии
Ссылки
[ редактировать ]- ^ Перейти обратно: а б «Виды аллергических заболеваний» . НИАИД . 29 мая 2015 года. Архивировано из оригинала 17 июня 2015 года . Проверено 17 июня 2015 г.
- ^ Перейти обратно: а б с д Кей АБ (2000). «Обзор темы «Аллергия и аллергические заболевания: взгляд в будущее» » . Британский медицинский бюллетень . 56 (4): 843–64. дои : 10.1258/0007142001903481 . ПМИД 11359624 .
- ^ Перейти обратно: а б с д и Национальный институт аллергии и инфекционных заболеваний (июль 2012 г.). «Обзор пищевой аллергии» (PDF) . Архивировано из оригинала (PDF) 5 марта 2016 года.
- ^ Перейти обратно: а б Bahna SL (декабрь 2002 г.). «Аллергия на коровье молоко против непереносимости коровьего молока». Анналы аллергии, астмы и иммунологии . 89 (6 Приложение 1): 56–60. дои : 10.1016/S1081-1206(10)62124-2 . ПМИД 12487206 .
- ^ Перейти обратно: а б с д Зихерер С.Х., Сэмпсон Х.А. (февраль 2014 г.). «Пищевая аллергия: эпидемиология, патогенез, диагностика и лечение». Журнал аллергии и клинической иммунологии . 133 (2): 291–307, викторина 308. doi : 10.1016/j.jaci.2013.11.020 . ПМИД 24388012 .
- ^ Перейти обратно: а б с д и ж г час я дж «Аллерген-иммунотерапия» . 22 апреля 2015 г. Архивировано из оригинала 17 июня 2015 г. Проверено 15 июня 2015 г.
- ^ Перейти обратно: а б с Саймонс Ф.Е. (октябрь 2009 г.). «Анафилаксия: последние достижения в оценке и лечении» (PDF) . Журнал аллергии и клинической иммунологии . 124 (4): 625–36, викторина 637–38. дои : 10.1016/j.jaci.2009.08.025 . ПМИД 19815109 . Архивировано из оригинала (PDF) 27 июня 2013 года.
- ^ Финн Д.Ф., Уолш Джей-Джей (сентябрь 2013 г.). «Стабилизаторы тучных клеток XXI века» . Британский журнал фармакологии . 170 (1): 23–37. дои : 10.1111/bph.12138 . ПМЦ 3764846 . ПМИД 23441583 .
- ^ Мэй-младший, Долен В.К. (декабрь 2017 г.). «Лечение аллергического ринита: обзор для участкового фармацевта» . Клиническая терапия . 39 (12): 2410–2419. дои : 10.1016/j.clinthera.2017.10.006 . ПМИД 29079387 .
- ^ Перейти обратно: а б «Аллергические заболевания» . НИАИД . 21 мая 2015 года. Архивировано из оригинала 18 июня 2015 года . Проверено 20 июня 2015 г.
- ^ Перейти обратно: а б с МакКоннелл, TH (2007). Природа болезней: патология для медицинских профессий . Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс. п. 159. ИСБН 978-0-7817-5317-3 .
- ^ «Экологическая аллергия: симптомы» . НИАИД . 22 апреля 2015 г. Архивировано из оригинала 18 июня 2015 г. Проверено 19 июня 2015 г.
- ^ «Как работает аллергическая реакция?» . НИАИД . 21 апреля 2015 года. Архивировано из оригинала 18 июня 2015 года . Проверено 20 июня 2015 г.
- ^ Перейти обратно: а б Кокс Л., Уильямс Б., Зихерер С., Оппенгеймер Дж., Шер Л., Гамильтон Р., Голден Д. (декабрь 2008 г.). «Жемчужины и подводные камни диагностического тестирования аллергии: отчет Американского колледжа аллергии, астмы и иммунологии / Американской академии аллергии, астмы и иммунологии, специальная группа по тестированию IgE». Анналы аллергии, астмы и иммунологии . 101 (6): 580–92. дои : 10.1016/S1081-1206(10)60220-7 . ПМИД 19119701 .
- ^ Уитли Л.М., Тогиас А. (январь 2015 г.). «Клиническая практика. Аллергический ринит» . Медицинский журнал Новой Англии . 372 (5): 456–63. дои : 10.1056/NEJMcp1412282 . ПМК 4324099 . ПМИД 25629743 .
- ^ Томсен С.Ф. (2014). «Атопический дерматит: естественное течение, диагностика и лечение» . ISRN Аллергия . 2014 : 354250. doi : 10.1155/2014/354250 . ПМК 4004110 . ПМИД 25006501 .
- ^ «Глобальная стратегия лечения и профилактики астмы: обновленная, 2015 г.» (PDF) . Глобальная инициатива по астме. 2015. с. 2. Архивировано из оригинала (PDF) 17 октября 2015 г.
- ^ «Глобальная стратегия лечения и профилактики астмы» (PDF) . Глобальная инициатива по астме. 2011. стр. 2–5. Архивировано из оригинала (PDF) 20 ноября 2012 года.
- ^ Лесли С. Грэммер (2012). Аллергические заболевания Паттерсона (7-е изд.). Липпинкотт Уильямс и Уилкинс. ISBN 978-1-4511-4863-3 .
- ^ Анандан С., Нурматов У., ван Шайк О.К., Шейх А. (февраль 2010 г.). «Снижается ли распространенность астмы? Систематический обзор эпидемиологических исследований» . Аллергия . 65 (2): 152–67. дои : 10.1111/j.1398-9995.2009.02244.x . ПМИД 19912154 . S2CID 19525219 .
- ^ Понгди Т. «Рост заболеваемости аллергией и астмой» . Американская академия аллергии, астмы и иммунологии .
- ^ Боуп, Эдвард Т.; Ракель, Роберт Э. (2005). Текущая терапия Конна . Филадельфия: Компания WB Saunders. п. 880. ИСБН 978-0-7216-3864-5 .
- ^ Холгейт С.Т. (март 1998 г.). «Астма и аллергия — пороки цивилизации?» . КДЖМ . 91 (3): 171–84. дои : 10.1093/qjmed/91.3.171 . ПМИД 9604069 .
- ^ Рузнак С., Дэвис Р.Дж. (февраль 1998 г.). «Азбука аллергии. Диагностика аллергии» . БМЖ . 316 (7132): 686–89. дои : 10.1136/bmj.316.7132.686 . ПМЦ 1112683 . ПМИД 9522798 .
- ^ Золотой БД (май 2007 г.). «Анафилаксия от укуса насекомых» . Клиники иммунологии и аллергии Северной Америки . 27 (2): 261–72, vii. дои : 10.1016/j.iac.2007.03.008 . ЧВК 1961691 . ПМИД 17493502 .
- ^ Шафер Дж.А., Матео Н., Парлиер Г.Л., Рочафер Дж.К. (апрель 2007 г.). «Кожные пробы на аллергию на пенициллин: что нам теперь делать?». Фармакотерапия . 27 (4): 542–5. дои : 10.1592/phco.27.4.542 . ПМИД 17381381 . S2CID 42870541 .
- ^ Перейти обратно: а б с Тан А.В. (октябрь 2003 г.). «Практическое руководство по анафилаксии». Американский семейный врач . 68 (7): 1325–32. ПМИД 14567487 .
- ^ Брелер Р., Кюттинг Б. (апрель 2001 г.). «Аллергия на натуральный каучуковый латекс: проблема междисциплинарной важности в медицине» . Архив внутренней медицины . 161 (8): 1057–64. дои : 10.1001/archinte.161.8.1057 . ПМИД 11322839 .
- ^ Мюллер Б.А. (март 2004 г.). «Крапивница и ангионевротический отек: практический подход». Американский семейный врач . 69 (5): 1123–28. ПМИД 15023012 .
- ^ Людман С.В., Бойл Р.Дж. (2015). «Аллергия на жалящих насекомых: современные перспективы иммунотерапии ядом» . Журнал астмы и аллергии . 8 : 75–86. дои : 10.2147/JAA.S62288 . ПМЦ 4517515 . ПМИД 26229493 .
- ^ Славин Р.Г., Райсман Р.Э., ред. (1999). Экспертное руководство по аллергии и иммунологии . Филадельфия: Американский колледж врачей. п. 222. ИСБН 978-0-943126-73-9 .
- ^ Грамматикос АП (2008). «Генетическая и экологическая основа атопических заболеваний» . Анналы медицины . 40 (7): 482–95. дои : 10.1080/07853890802082096 . ПМИД 18608118 . S2CID 188280 .
- ^ Перейти обратно: а б с д Джейнвей С. , Трэверс П., Уолпорт М., Шломчик М. (2001). Иммунобиология (Пятое изд.). Нью-Йорк и Лондон: Garland Science. стр. электронная книга. ISBN 978-0-8153-4101-7 . Архивировано из оригинала 28 июня 2009 года.
- ^ Олдермен Л. (4 марта 2011 г.). «Кому следует беспокоиться о пылевых клещах (а кому не следует)» . Нью-Йорк Таймс . ISSN 0362-4331 . Проверено 23 июля 2020 г.
- ^ «Аллергия на пылевых клещей» (PDF) . Национальная служба здравоохранения . Архивировано из оригинала (PDF) 26 апреля 2020 года . Проверено 27 июля 2021 г.
- ^ Огг Б. «Борьба с клещами домашней пыли» (PDF) . Расширение, Институт сельского хозяйства и природных ресурсов, Университет Небраски-Линкольн . Проверено 24 января 2019 г.
- ^ Перейти обратно: а б «Американский фонд астмы и аллергии» . Архивировано из оригинала 6 октября 2012 года . Проверено 23 декабря 2012 г.
- ^ Перейти обратно: а б Малеки С.Дж., Беркс А.В., Хелм Р.М. (2006). Пищевая аллергия . Издательство Блэквелл. стр. 39–41. ISBN 978-1-55581-375-8 .
- ^ Ярвинен К.М., Бейер К., Вила Л., Бардина Л., Мишо М., Сэмпсон Х.А. (июль 2007 г.). «Специфичность антител IgE к последовательным эпитопам овомукоида куриного яйца как маркер персистенции аллергии на яйца». Аллергия . 62 (7): 758–65. дои : 10.1111/j.1398-9995.2007.01332.x . ПМИД 17573723 . S2CID 23540584 .
- ^ Перейти обратно: а б с Безопаснее 63
- ^ Малеки, Беркс и Хелм 2006 , стр. 41.
- ^ «Всемирная организация по борьбе с аллергией» . Архивировано из оригинала 14 апреля 2015 года . Проверено 13 апреля 2015 г.
- ^ Безопаснее 64
- ^ Медицинский работник клиники Кливленда (3 марта 2023 г.). «Непереносимость лактозы» . Кливлендская клиника . Проверено 29 июня 2024 г.
- ^ Герман Э.М. (май 2003 г.). «Генетически модифицированные соевые бобы и пищевая аллергия» . Журнал экспериментальной ботаники . 54 (386): 1317–19. дои : 10.1093/jxb/erg164 . ПМИД 12709477 .
- ^ Панда Р., Арияратна Х., Амнуайчиева П., Теттех А., Прамод С.Н., Тейлор С.Л., Баллмер-Вебер Б.К., Гудман Р.Э. (февраль 2013 г.). «Проблемы тестирования генетически модифицированных сельскохозяйственных культур на предмет потенциального увеличения экспрессии эндогенных аллергенов в целях безопасности» . Аллергия . 68 (2): 142–51. дои : 10.1111/all.12076 . ПМИД 23205714 . S2CID 13814194 .
- ^ Перейти обратно: а б с д Сассман Г.Л., Бизхолд Д.Х. (январь 1995 г.). «Аллергия на латексную резину». Анналы внутренней медицины . 122 (1): 43–46. дои : 10.7326/0003-4819-122-1-199501010-00007 . ПМИД 7985895 . S2CID 22549639 .
- ^ Фернандес де Коррес Л., Монео И., Муньос Д., Бернаола Г., Фернандес Э., Аудикана М., Уррутия I (январь 1993 г.). «Сенсибилизация к каштанам и бананам у больных крапивницей и анафилаксией от контакта с латексом». Анналы аллергии . 70 (1): 35–39. ПМИД 7678724 .
- ^ Перейти обратно: а б Гонсалес-Эстрада А, Радойчич С (май 2015 г.). «Аллергия на пенициллин: Практическое руководство для врачей» . Медицинский журнал Кливлендской клиники . 82 (5): 295–300. дои : 10.3949/ccjm.82a.14111 . ПМИД 25973877 . S2CID 6717270 .
- ^ Фукутоми, Юма; Каваками, Юджи (2021). «Респираторная сенсибилизация к аллергенам насекомых: виды, компоненты и клинические симптомы» . Международная аллергология . 70 (3). Эльзевир Б.В.: 303–312. дои : 10.1016/j.alit.2021.04.001 . ISSN 1323-8930 .
- ^ Хоган CM (2008). Стромберг Н. (ред.). «Западный ядовитый дуб: Toxicodendron diversilobum» . ГлобалТвитчер . Архивировано из оригинала 21 июля 2009 года . Проверено 30 апреля 2010 г.
- ^ Килер Х.Л. (1900). Наши родные деревья и как их идентифицировать . Нью-Йорк: Сыновья Чарльза Скрибнера. стр. 94–96.
- ^ Франкель Э (1991). Ядовитый плющ, Ядовитый дуб, Ядовитый сумах и их родственники; Фисташки, манго и кешью . Пасифик Гроув, Калифорния: The Boxwood Press. ISBN 978-0-940168-18-3 .
- ^ ДермАтлас -1892628434
- ^ Армстронг В.П.; Эпштейн В.Л. (1995). «Ядовитый дуб: больше, чем просто царапать поверхность». Гербаграмма . 34 : 36–42. цитируется в «Ядовитый дуб» . Архивировано из оригинала 6 октября 2015 года . Проверено 6 октября 2015 г.
- ^ Галли С.Дж. (февраль 2000 г.). «Аллергия» . Современная биология . 10 (3): Р93–5. дои : 10.1016/S0960-9822(00)00322-5 . ПМИД 10679332 . S2CID 215506771 .
- ^ Перейти обратно: а б с Де Сверт Л.Ф. (февраль 1999 г.). «Факторы риска аллергии». Европейский журнал педиатрии . 158 (2): 89–94. дои : 10.1007/s004310051024 . ПМИД 10048601 . S2CID 10311795 .
- ^ Перейти обратно: а б Кронер С. (ноябрь 1992 г.). «Прогнозирование и выявление развития аллергии: влияние генетических и экологических факторов». Журнал педиатрии . 121 (5, часть 2): S58–63. дои : 10.1016/S0022-3476(05)81408-8 . ПМИД 1447635 .
- ^ Джарвис Д., Берни П. (1997). «Эпидемиология атопии и атопических заболеваний». В Кей AB (ред.). Аллергия и аллергические заболевания . Том. 2. Лондон: Blackwell Science. стр. 1208–24.
- ^ Барнс К.К., Грант А.В., Гензель Н.Н., Гао П., Данстон Г.М. (январь 2007 г.). «Афроамериканцы с астмой: генетические открытия» . Труды Американского торакального общества . 4 (1): 58–68. дои : 10.1513/pats.200607-146JG . ПМК 2647616 . ПМИД 17202293 . Архивировано из оригинала 22 июля 2011 года.
- ^ Фолкертс Дж., Уолцл Дж., Опеншоу П.Дж. (март 2000 г.). «Обычные детские инфекции «учат» иммунную систему не быть аллергиком?». Иммунология сегодня . 21 (3): 118–20. дои : 10.1016/S0167-5699(00)01582-6 . ПМИД 10777250 .
- ^ «Гигиеническая гипотеза» . Эдвард Уиллетт. 30 января 2013 года. Архивировано из оригинала 30 апреля 2013 года . Проверено 30 мая 2013 г.
- ^ Перкин, Майкл Р.; Страчан, Дэвид П. (24 ноября 2022 г.). «Гигиеническая гипотеза аллергии – концепция и эволюция» . Границы аллергии . 3 . Фронтирс Медиа С.А. дои : 10.3389/falgy.2022.1051368 . ISSN 2673-6101 . ПМЦ 9731379 . PMID 36506644 .
- ^ Бонис, Питер А.Л. (2009). «Собираем головоломку: эпидемиологические и клинические разгадки этиологии эозинофильного эзофагита». Клиники иммунологии и аллергии Северной Америки . 29 (1). Эльзевир Б.В.: 41–52. дои : 10.1016/j.iac.2008.09.005 . ISSN 0889-8561 .
- ^ Стимсма, Лия; Рейнольдс, Лиза; Терви, Стюарт; Финли, Бретт (2015). «Гигиеническая гипотеза: текущие перспективы и будущие методы лечения» . Иммуномишени и терапия . Informa UK Limited: 143. doi : 10.2147/itt.s61528 . ISSN 2253-1556 .
- ^ Гибсон П.Г., Генри Р.Л., Шах С., Пауэлл Х., Ван Х. (сентябрь 2003 г.). «Миграция в западную страну усиливает симптомы астмы, но не эозинофильное воспаление дыхательных путей». Детская пульмонология . 36 (3): 209–15. дои : 10.1002/ppul.10323 . ПМИД 12910582 . S2CID 29589706 . . Проверено 6 июля 2008 г.
- ^ Аддо-Йобо Э.О., Вудкок А., Аллотей А., Баффо-Бонни Б., Страчан Д., Кустович А. (февраль 2007 г.). «Бронхоспазм и атопия, вызванные физическими упражнениями, в Гане: два исследования с интервалом в десять лет» . ПЛОС Медицина . 4 (2): е70. doi : 10.1371/journal.pmed.0040070 . ПМК 1808098 . ПМИД 17326711 .
- ^ Марра Ф., Линд Л., Кумбс М., Ричардсон К., Лигал М., Фицджеральд Дж. М., Марра К. А. (март 2006 г.). «Приводит ли воздействие антибиотиков в младенчестве к развитию астмы?: систематический обзор и метаанализ». Грудь . 129 (3): 610–18. дои : 10.1378/сундук.129.3.610 . ПМИД 16537858 .
- ^ Таваньянам С., Флеминг Дж., Бромли А., Шилдс М.Д., Кардвелл Ч.Р. (апрель 2008 г.). «Метаанализ связи между кесаревым сечением и детской астмой». Клиническая и экспериментальная аллергия . 38 (4): 629–33. дои : 10.1111/j.1365-2222.2007.02780.x . ПМИД 18352976 . S2CID 23077809 .
- ^ Зок Дж.П., Плана Э., Джарвис Д., Анто Дж.М., Кромхаут Х., Кеннеди С.М., Кунцли Н., Виллани С., Оливьери М., Торен К., Радон К., Саньер Дж., Дальман-Хогланд А., Норбек Д., Кожевинас М. (октябрь 2007 г.) . «Использование бытовых чистящих спреев и астма у взрослых: международное продольное исследование» . Американский журнал респираторной медицины и медицины интенсивной терапии . 176 (8): 735–41. doi : 10.1164/rccm.200612-1793OC . ПМК 2020829 . ПМИД 17585104 .
- ^ Дэйв Н.Д., Сян Л., Рем К.Е., Маршалл Г.Д. (февраль 2011 г.). «Стресс и аллергические заболевания» . Клиники иммунологии и аллергии Северной Америки . 31 (1): 55–68. дои : 10.1016/j.iac.2010.09.009 . ПМК 3264048 . ПМИД 21094923 .
- ^ Перейти обратно: а б Купер Пи Джей (2004). «Кишечные глисты и аллергия человека». Иммунология паразитов . 26 (11–12): 455–67. дои : 10.1111/j.0141-9838.2004.00728.x . ПМИД 15771681 . S2CID 23348293 .
- ^ Огрен Т.Л. (29 апреля 2015 г.). «Ботанический сексизм культивирует домашнюю аллергию» . Научный американец . Проверено 18 января 2020 г.
- ^ Браун-Фарлендер К., Ридлер Дж., Герц У., Эдер В., Васер М., Гризе Л., Майш С., Карр Д., Герлах Ф., Буфе А., Лаунер Р.П., Ширл Р., Ренц Х., Новак Д., фон Мутиус Э. (сентябрь 2002 г.) ). «Воздействие эндотоксина на окружающую среду и его связь с астмой у детей школьного возраста» . Медицинский журнал Новой Англии . 347 (12): 869–77. дои : 10.1056/NEJMoa020057 . ПМИД 12239255 .
- ^ Гарн Х, Ренц Х (2007). «Эпидемиологические и иммунологические доказательства гигиенической гипотезы». Иммунобиология . 212 (6): 441–52. дои : 10.1016/j.imbio.2007.03.006 . ПМИД 17544829 .
- ^ Макферсон К.Н., Готтштейн Б., Гертс С. (апрель 2000 г.). «Паразитарные зоонозы пищевого и водного происхождения» . Revue Scientifique et Technique . 19 (1): 240–58. дои : 10.20506/rst.19.1.1218 . ПМИД 11189719 .
- ^ Карвалью Э.М., Бастос Л.С., Араужо М.И. (октябрь 2006 г.). «Глисты и аллергия». Иммунология паразитов . 28 (10): 525–34. дои : 10.1111/j.1365-3024.2006.00894.x . ПМИД 16965288 . S2CID 12360685 .
- ^ Перейти обратно: а б Язданбахш М. , Кремснер П.Г., ван Ри Р. (апрель 2002 г.). «Аллергия, паразиты и гигиеническая гипотеза». Наука . 296 (5567): 490–94. Бибкод : 2002Sci...296..490Y . CiteSeerX 10.1.1.570.9502 . дои : 10.1126/science.296.5567.490 . ПМИД 11964470 .
- ^ Эмануэльссон С., Спанфорт, доктор медицинских наук (май 2007 г.). «Аллергены как эукариотические белки, не имеющие бактериальных гомологов». Молекулярная иммунология . 44 (12): 3256–60. дои : 10.1016/j.molimm.2007.01.019 . ПМИД 17382394 .
- ^ Перейти обратно: а б Фальконе Ф.Х., Притчард Д.И. (апрель 2005 г.). «Смена ролей паразитов: суд над червями». Тенденции в паразитологии . 21 (4): 157–60. дои : 10.1016/j.pt.2005.02.002 . ПМИД 15780835 .
- ^ Гримбалдестон М.А., Мец М., Ю М., Цай М., Галли С.Дж. (декабрь 2006 г.). «Эффекторная и потенциальная иммунорегуляторная роль тучных клеток в IgE-ассоциированных приобретенных иммунных ответах». Современное мнение в иммунологии . 18 (6): 751–60. дои : 10.1016/j.coi.2006.09.011 . ПМИД 17011762 .
- ^ Холт П.Г., Слай П.Д. (октябрь 2007 г.). «Цитокины Th2 в ответе поздней фазы астмы». Ланцет . 370 (9596): 1396–98. дои : 10.1016/S0140-6736(07)61587-6 . ПМИД 17950849 . S2CID 40819814 .
- ^ Мартин А., Галлино Н., Гальярди Дж., Ортис С., Ласкано А.Р., Диллер А., Дарайо М.С., Кан А., Мариани А.Л., Серра Х.М. (август 2002 г.). «Ранние маркеры воспаления в возникновении аллергического контактного дерматита» . БМК Дерматология . 2 :9. дои : 10.1186/1471-5945-2-9 . ПМК 122084 . ПМИД 12167174 .
- ^ Хоу, Ваньчжу; Сюй, Гуанпи; Ван, Ханджи (2011). «Основы иммунологии и нарушения иммунной системы». Лечение аутоиммунных заболеваний с помощью китайской медицины . Эльзевир. п. 1–12. дои : 10.1016/b978-0-443-06974-1.00001-4 . ISBN 978-0-443-06974-1 .
- ^ Портной Ж.М.; и др. (2006). «Доказательные диагностические тесты на аллергию». Текущие отчеты об аллергии и астме . 6 (6): 455–61. дои : 10.1007/s11882-006-0021-8 . ПМИД 17026871 . S2CID 33406344 .
- ^ Перейти обратно: а б с NICE Диагностика и оценка пищевой аллергии у детей и молодых людей в учреждениях первичной медико-санитарной помощи и в общественных местах, 2011 г.
- ^ Перейти обратно: а б с Бойс Дж.А., Ассаад А., Беркс А.В., Джонс С.М., Сэмпсон Х.А., Вуд Р.А. и др. (декабрь 2010 г.). «Руководство по диагностике и лечению пищевой аллергии в США: отчет группы экспертов, спонсируемой NIAID» . Журнал аллергии и клинической иммунологии . 126 (6 Приложений): С1–58. дои : 10.1016/j.jaci.2010.10.007 . ПМК 4241964 . ПМИД 21134576 .
- ^ Кокс Л. (2011). «Обзор тестирования серологических специфических антител IgE у детей». Детская аллергия и иммунология . 11 (6): 447–53. дои : 10.1007/s11882-011-0226-3 . ПМИД 21947715 . S2CID 207323701 .
- ^ «CG116 Пищевая аллергия у детей и молодых людей: отчет о затратах» . Национальный институт здравоохранения и клинического мастерства . 23 февраля 2011 г. Архивировано из оригинала 17 января 2012 г.
- ^ «Руководство по диагностике и лечению пищевой аллергии в США: краткое изложение отчета группы экспертов, спонсируемого NIAID» (PDF) . НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. 2010. 11-7700. Архивировано из оригинала (PDF) 1 апреля 2019 года . Проверено 1 апреля 2019 г.
- ^ Верстеге А., Мель А., Ролинк-Вернингхаус С., Стаден У., Нокон М., Бейер К., Ниггеманн Б. и др. (сентябрь 2005 г.). «Прогностическая ценность размера рубцов прик-теста для исхода проблем с приемом пищи». Клиническая и экспериментальная аллергия . 35 (9): 1220–26. дои : 10.1111/j.1365-2222.2005.2324.x . ПМИД 16164451 . S2CID 38060324 .
- ^ «Соответствующее использование тестов на аллергию в первичной медико-санитарной помощи – Лучшие тесты, декабрь 2011 г.» . bpac.org.nz. Проверено 19 апреля 2024 г.
- ^ Ли Дж.Т., Андрис Д., Бамлет В.Р., Вольтер Т.Д. (ноябрь 2000 г.). «Точность прогнозирования пациентом результатов кожных тестов на аллергию». Анналы аллергии, астмы и иммунологии . 85 (5): 382–84. дои : 10.1016/S1081-1206(10)62550-1 . ПМИД 11101180 .
- ^ Юнгингер Дж.В., Альштедт С., Эгглстон П.А., Хомбургер Х.А., Нельсон Х.С., Оунби Д.Р. и др. (июнь 2000 г.). «Количественный анализ антител IgE при аллергических заболеваниях» . Журнал аллергии и клинической иммунологии . 105 (6): 1077–84. дои : 10.1067/mai.2000.107041 . ПМИД 10856139 .
- ^ Сэмпсон Х.А. (май 2001 г.). «Полезность концентраций пищевых IgE для прогнозирования симптоматической пищевой аллергии». Журнал аллергии и клинической иммунологии . 107 (5): 891–96. дои : 10.1067/май.2001.114708 . ПМИД 11344358 .
- ^ Керкхоф М., Дюбуа А.Е., Постма Д.С., Схоутен Дж.П., де Монши Дж.Г. (сентябрь 2003 г.). «Роль и интерпретация показателей общего IgE в сыворотке крови в диагностике аллергических заболеваний дыхательных путей у взрослых». Аллергия 58 (9): 905–11. дои : 10.1034/j.1398-9995.2003.00230.x . ПМИД 12911420 . S2CID 34461177 .
- ^ Перейти обратно: а б «Анализ крови на аллергию» . ВебМД . Архивировано из оригинала 4 июня 2016 года . Проверено 5 июня 2016 г.
- ^ Хан Ф.М., Уэно-Яманучи А., Серушаго Б., Боуэн Т., Лион А.В., Лу С., Сторек Дж. (январь 2012 г.). «Тест активации базофилов по сравнению с кожным прик-тестом и флуоресцентным иммуноферментным анализом на аэроаллерген-специфический иммуноглобулин-Е» . Аллергия, астма и клиническая иммунология . 8 (1): 1. дои : 10.1186/1710-1492-8-1 . ПМЦ 3398323 . ПМИД 22264407 .
- ^ Касас М.Л., Эстебан А., Гонсалес-Муньос М., Лабрадор-Оррильо М., Паскаль М. и Теньенте-Серра А. (2020). Проект VALIDA: Валидация тестов для диагностики аллергии in vitro (Инструменты и рекомендации для оценки тестов in vitro в диагностике аллергии). В достижениях лабораторной медицины (том 1, выпуск 4). Вальтер де Грюйтер ГмбХ. https://doi.org/10.1515/almed-2020-0051
- ^ Булат Локас С., Плавец Д., Рикич Пишкович Дж., Живкович Дж., Ногало Б. и Туркаль М. (2017). Измерение аллерген-специфического IgE: межметодное сравнение двух систем анализа при диагностике клинической аллергии. Журнал клинического лабораторного анализа, 31 (3), e22047. https://doi.org/10.1002/jcla.22047
- ^ «Диагностика аллергии» . Архивировано из оригинала 11 августа 2010 года. Интернет-аллерголог. Проверено 25 октября 2010 г.
- ^ Аллергическая и экологическая астма в электронной медицине - Включает обсуждение дифференциалов
- ^ Уиллер П.В., Уилер С.Ф. (сентябрь 2005 г.). «Вазомоторный ринит» . Американский семейный врач . 72 (6): 1057–62. ПМИД 16190503 . Архивировано из оригинала 21 августа 2008 года.
- ^ Перейти обратно: а б с Грир Ф.Р., Зихерер С.Х., Беркс А.В. (апрель 2019 г.). «Влияние ранних диетических вмешательств на развитие атопических заболеваний у младенцев и детей: роль материнского ограничения питания, грудного вскармливания, гидролизованных смесей и сроков введения аллергенных продуктов прикорма» . Педиатрия . 143 (4): e20190281. дои : 10.1542/пед.2019-0281 . ПМИД 30886111 .
- ^ Перейти обратно: а б Гарсия-Ларсен В., Иеродиакону Д., Джаррольд К., Кунья С., Чивиндж Дж., Робинсон З., Геогеган Н., Рупарелия А., Девани П., Тривелла М., Леонарди-Би Дж., Бойл Р.Дж. (февраль 2018 г.). «Диета во время беременности и младенчества и риск аллергических или аутоиммунных заболеваний: систематический обзор и метаанализ» . ПЛОС Медицина . 15 (2): e1002507. дои : 10.1371/journal.pmed.1002507 . ПМК 5830033 . ПМИД 29489823 .
- ^ Пелучки К, Шатенуд Л, Турати Ф, Галеоне С, Моя Л, Бах Дж. Ф., Ла Веккья К (май 2012 г.). «Добавка пробиотиков во время беременности или младенчества для профилактики атопического дерматита: метаанализ» . Эпидемиология . 23 (3): 402–14. дои : 10.1097/EDE.0b013e31824d5da2 . ПМИД 22441545 . S2CID 40634979 .
- ^ Осборн Д.А., Синн Дж.К. (март 2013 г.). Осборн Д. (ред.). «Пребиотики у детей раннего возраста для профилактики аллергии». Кокрейновская база данных систематических обзоров (3): CD006474. дои : 10.1002/14651858.CD006474 . ПМИД 23543544 .
- ^ Фрири М. (июнь 2018 г.). «Синдром активации тучных клеток». Клинические обзоры по аллергии и иммунологии . 54 (3): 353–65. дои : 10.1007/s12016-015-8487-6 . ПМИД 25944644 . S2CID 5723622 .
- ^ Перейти обратно: а б Абрамсон М.Дж., Пюй Р.М., Вайнер Дж.М. (август 2010 г.). «Инъекционная аллергенная иммунотерапия астмы». Кокрейновская база данных систематических обзоров (8): CD001186. дои : 10.1002/14651858.CD001186.pub2 . ПМИД 20687065 .
- ^ Пенагос М., Компалати Э., Тарантини Ф., Баэна-Каньяни Р., Уэрта Дж., Пассалаква Дж., Каноника Г.В. (август 2006 г.). «Эффективность сублингвальной иммунотерапии при лечении аллергического ринита у детей в возрасте от 3 до 18 лет: метаанализ рандомизированных плацебо-контролируемых двойных слепых исследований». Анналы аллергии, астмы и иммунологии . 97 (2): 141–48. дои : 10.1016/S1081-1206(10)60004-X . ПМИД 16937742 .
- ^ Кальдерон М.А., Алвес Б., Джейкобсон М., Гурвиц Б., Шейх А., Дарем С. (январь 2007 г.). «Инъекционная иммунотерапия аллергенами при сезонном аллергическом рините» . Кокрановская база данных систематических обзоров . 2007 (1): CD001936. дои : 10.1002/14651858.CD001936.pub2 . ПМК 7017974 . ПМИД 17253469 .
- ^ Перейти обратно: а б с д Каноника Г.В., Буске Дж., Казале Т., Локки Р.Ф., Баена-Каньяни К.Э., Паванкар Р. и др. (декабрь 2009 г.). «Сублингвальная иммунотерапия: позиционный документ Всемирной организации по аллергии, 2009 г.» (PDF) . Аллергия . 64 (Приложение 91): 1–59. дои : 10.1111/j.1398-9995.2009.02309.x . ПМИД 20041860 . S2CID 10420738 . Архивировано из оригинала (PDF) 12 ноября 2011 года.
- ^ Ранг MA, Ли JT (сентябрь 2007 г.). «Имунотерапия аллергенов» . Труды клиники Мэйо . 82 (9): 1119–23. дои : 10.4065/82.9.1119 . ПМИД 17803880 .
- ^ Ди Бона Д., Плайя А., Лето-Бароне М.С., Ла Пиана С., Ди Лоренцо Дж. (август 2015 г.). «Эффективность сублингвальных таблеток для иммунотерапии аллергенами пыльцы трав при сезонном аллергическом риноконъюнктивите: систематический обзор и метаанализ» . JAMA Внутренняя медицина . 175 (8): 1301–09. doi : 10.1001/jamainternmed.2015.2840 . ПМИД 26120825 .
- ^ Перейти обратно: а б Терр А.И. (2004). «Недоказанные и спорные формы иммунотерапии». Клиническая аллергия и иммунология . 18 : 703–10. ПМИД 15042943 .
- ^ Алтунч У, Питтлер М.Х., Эрнст Э. (январь 2007 г.). «Гомеопатия при заболеваниях детского и подросткового возраста: систематический обзор рандомизированных клинических исследований». Труды клиники Мэйо . 82 (1): 69–75. CiteSeerX 10.1.1.456.5352 . дои : 10.4065/82.1.69 . ПМИД 17285788 .
- ^ «12 естественных способов победить аллергию» . Архивировано из оригинала 2 июля 2016 года . Проверено 3 июля 2016 г.
- ^ «Сезонные аллергии и дополнительные подходы к здоровью: что говорит наука» . 11 апреля 2013 года. Архивировано из оригинала 5 июля 2016 года . Проверено 3 июля 2016 г.
- ^ Перейти обратно: а б Платтс-Миллс Т.А., Эрвин Э., Хейманн П., Вудфолк Дж. (2005). «Является ли гигиеническая гипотеза по-прежнему жизнеспособным объяснением роста распространенности астмы?». Аллергия . 60 (Приложение 79): 25–31. дои : 10.1111/j.1398-9995.2005.00854.x . ПМИД 15842230 . S2CID 36479898 .
- ^ Перейти обратно: а б с Блумфилд С.Ф., Стэнвелл-Смит Р., Кревель Р.В., Пикап Дж. (апрель 2006 г.). «Слишком чисто или не слишком чисто: гигиеническая гипотеза и домашняя гигиена» . Клиническая и экспериментальная аллергия . 36 (4): 402–25. дои : 10.1111/j.1365-2222.2006.02463.x . ПМЦ 1448690 . ПМИД 16630145 .
- ^ Исолаури Э., Хуурре А., Салминен С., Импиваара О. (июль 2004 г.). «Эпидемия аллергии выходит за рамки последних нескольких десятилетий». Клиническая и экспериментальная аллергия . 34 (7): 1007–10. дои : 10.1111/j.1365-2222.2004.01999.x . ПМИД 15248842 . S2CID 33703088 .
- ^ «Глава 4: Масштабы и бремя аллергии в Соединенном Королевстве» . Палата лордов – Наука и технологии – Шестой доклад . 24 июля 2007 г. Архивировано из оригинала 14 октября 2010 г. Проверено 3 декабря 2007 г.
- ^ «AAAAI – ринит, синусит, сенная лихорадка, заложенность носа, слезотечение, инфекция носовых пазух» . Архивировано из оригинала 18 июля 2011 года . Проверено 3 декабря 2007 г.
- ^ На основе оценки населения в 303 миллиона человек в 2007 году. «Проекция POPClock США» . Бюро переписи населения США . Архивировано из оригинала 16 мая 2012 года.
- ^ На основе оценочной численности населения в 60,6 миллиона человек. «Население Великобритании выросло до 60,6 миллиона человек» . Национальная статистика . Веб-архив Великобритании. Архивировано из оригинала 2 декабря 2002 года.
- ^ «ААААИ – астма, аллергия, аллергия, профилактика аллергии и астмы, лечение аллергии и астмы» . Архивировано из оригинала 18 июля 2011 года . Проверено 3 декабря 2007 г.
- ^ «AAAAI – состояние кожи, зуд кожи, шишки, покраснение раздраженной кожи, аллергическая реакция, лечение состояния кожи» . Архивировано из оригинала 30 ноября 2010 года . Проверено 3 декабря 2007 г.
- ^ «AAAAI – анафилаксия, причина анафилаксии, профилактика, аллерголог, статистика анафилаксии» . Архивировано из оригинала 30 ноября 2010 года . Проверено 3 декабря 2007 г.
- ^ Перейти обратно: а б «AAAAI – пищевая аллергия, пищевые реакции, анафилаксия, профилактика пищевой аллергии» . Архивировано из оригинала 30 марта 2010 года . Проверено 3 декабря 2007 г.
- ^ «ААААИ – жалящее насекомое, аллергическая реакция на укус клопа, лечение укуса насекомого» . Архивировано из оригинала 30 марта 2010 года . Проверено 3 декабря 2007 г.
- ^ «Факты об аллергии | AAFA.org» . www.aafa.org . Проверено 24 июня 2022 г.
- ^ Симпсон Ч.Р., Ньютон Дж., Хипписли-Кокс Дж., Шейх А. (ноябрь 2008 г.). «Заболеваемость и распространенность множественных аллергических заболеваний, зарегистрированных в национальной базе данных первичной медико-санитарной помощи» . Журнал Королевского медицинского общества . 101 (11): 558–63. дои : 10.1258/jrsm.2008.080196 . ПМК 2586863 . ПМИД 19029357 .
- ^ Страчан Д.П. (ноябрь 1989 г.). «Сенная лихорадка, гигиена и размер домохозяйства» . БМЖ . 299 (6710): 1259–60. дои : 10.1136/bmj.299.6710.1259 . ПМЦ 1838109 . ПМИД 2513902 .
- ^ Ренц Х., Блюмер Н., Вирна С., Сел С., Гарн Х. (2006). «Иммунологические основы гигиенической гипотезы». Аллергия и астма в современном обществе: научный подход . Химическая иммунология и аллергия. Том. 91. С. 30–48. дои : 10.1159/000090228 . ISBN 978-3-8055-8000-7 . ПМИД 16354947 .
- ^ Матрикарди П.М., Росмини Ф., Риондино С., Фортини М., Ферриньо Л., Рапичетта М., Бонини С. (февраль 2000 г.). «Воздействие пищевых и орофекальных микробов по сравнению с вирусами, передающимися воздушно-капельным путем, в отношении атопии и аллергической астмы: эпидемиологическое исследование» . БМЖ . 320 (7232): 412–17. дои : 10.1136/bmj.320.7232.412 . ПМК 27285 . ПМИД 10669445 .
- ^ Мастерс С., Барретт-Коннор Э. (1985). «Паразиты и астма - прогнозирование или защита?». Эпидемиологические обзоры . 7 : 49–58. doi : 10.1093/oxfordjournals.epirev.a036285 . ПМИД 4054238 .
- ^ Перейти обратно: а б Шейх А., Страчан Д.П. (июнь 2004 г.). «Теория гигиены: факт или вымысел?». Современное мнение в области отоларингологии и хирургии головы и шеи . 12 (3): 232–36. дои : 10.1097/01.moo.0000122311.13359.30 . ПМИД 15167035 . S2CID 37297207 .
- ^ Перейти обратно: а б Куршат Эпёзтюрк; Шефик Гёркей (2018). «Были ли аллергические заболевания распространены в древности?» . Иммунол от астмы и аллергии . дои : 10.21911/aai.406 . hdl : 11424/219799 . Проверено 22 сентября 2018 г.
- ^ Ринг Дж. (август 1985 г.). «Первое описание «атопического семейного анамнеза» в императорском доме Юлиев-Клавдиев: Август, Клавдий, Британник». Хаутарцт . 36 (8): 470–71. ПМИД 3899999 .
- ↑ Клеменс Питер Пирке фон Чезенатико в «Кто это назвал?»
- ^ Пирке К. (1906). «Аллергия». Еженедельник Munch Med . 53 (5): 388–90. ПМИД 20273584 . Перепечатано в Фон Пирке С (1946). «Аллергия». Анналы аллергии . 4 (5): 388–90. ПМИД 20273584 .
- ^ Гелл П.Г., Кумбс Р.Р. (1963). Клинические аспекты иммунологии . Лондон: Блэквелл.
- ^ Себени Дж. (8 мая 2007 г.). Система комплемента: новая роль в здоровье и заболеваниях . Springer Science & Business Media. п. 361. ИСБН 978-1-4020-8056-2 .
- ^ Стэнворт Д.Р. (февраль 1993 г.). «Открытие IgE» . Аллергия . 48 (2): 67–71. дои : 10.1111/j.1398-9995.1993.tb00687.x . ПМИД 8457034 . S2CID 36262710 .
- ^ Ишизака К., Ишизака Т., Хорнбрук М.М. (июль 1966 г.). «Физико-химические свойства реагиновых антител человека. IV. Наличие уникального иммуноглобулина как носителя реагиновой активности» . Журнал иммунологии . 97 (1): 75–85. doi : 10.4049/jimmunol.97.1.75 . ПМИД 4162440 . S2CID 255620017 .
- ^ Йоханссон С.Г., Беннич Х. Иммунологические исследования атипичного (миеломного) иммуноглобулина» Иммунология 1967; 13:381–94.
- ^ Ишизака Т., Ишизака К., Йоханссон С.Г., Беннич Х. (апрель 1969 г.). «Высвобождение гистамина из лейкоцитов человека антителами к гамма Е» . Журнал иммунологии . 102 (4): 884–892. дои : 10.4049/jimmunol.102.4.884 . ПМИД 4181251 . S2CID 255338552 .
- ^ Тен Р.М., Кляйн Дж.С., Фригас Э. (август 1995 г.). «Кожные пробы на аллергию» . Труды клиники Мэйо . 70 (8): 783–84. дои : 10.4065/70.8.783 . ПМИД 7630219 .
- ^ Перейти обратно: а б Маккарти, К. (2018). Иммунология: необходимая и фундаментальная . ЭДТЕХ. п. 228. ИСБН 978-1-83947-284-8 . Проверено 29 июня 2024 г.
- ^ «ABAI: Американский совет аллергии и иммунологии» . Архивировано из оригинала 20 июля 2011 года . Проверено 5 августа 2007 г.
- ^ «AAAAI – Что такое аллерголог?» . Архивировано из оригинала 30 ноября 2010 года . Проверено 5 августа 2007 г.
- ^ Аллергия: неудовлетворенная потребность (PDF) . Лондон: Королевский колледж врачей. 2003. ISBN 978-1-86016-183-4 . Архивировано из оригинала (PDF) 28 ноября 2007 г.
(1,03 МБ).
- ^ Палата лордов – Комитет по науке и технологиям (2007 г.). Аллергия – HL 166-I, 6-й отчет сессии 2006–07 гг. – Том 1: Отчет . Лондон: TSO (Канцелярский офис). ISBN 978-0-10-401149-2 . Архивировано из оригинала 29 марта 2017 года.
- ^ Зихерер С.Х., Люнг Д.Ю. (июнь 2007 г.). «Достижения в области аллергических заболеваний кожи, анафилаксии и реакций гиперчувствительности на пищевые продукты, лекарства и насекомых». Журнал аллергии и клинической иммунологии . 119 (6): 1462–69. дои : 10.1016/j.jaci.2007.02.013 . ПМИД 17412401 .
Внешние ссылки
[ редактировать ] СМИ, связанные с аллергией, на Викискладе?
СМИ, связанные с аллергией, на Викискладе?  по аллергиям от Wikivoyage Путеводитель
по аллергиям от Wikivoyage Путеводитель - «Аллергия» . МедлайнПлюс . Национальная медицинская библиотека США.
- Аллергия в Керли