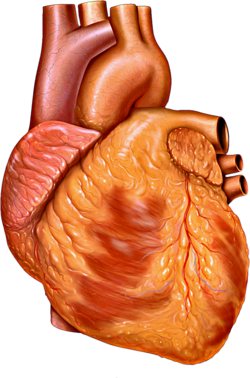
Сердце
| Сердце | |
|---|---|
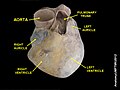
 Человеческое сердце | |
| Подробности | |
| Система | кровообращение |
| Артерия | Аорта , [а] легочный ствол , правая и левая легочные артерии , [б] правая коронарная артерия , левая главная коронарная артерия [с] |
| вена | Верхняя полая вена , нижняя полая вена , [д] правая и левая легочные вены , [и] большая сердечная вена , средняя сердечная вена , малая сердечная вена , передние сердечные вены [ф] |
| нерв | Ускорительный нерв , блуждающий нерв |
| Идентификаторы | |
| латинский | кор |
| Греческий | Кардия |
| МеШ | D006321 |
| ТА98 | А12.1.00.001 |
| ТА2 | 3932 |
| Анатомическая терминология | |
Сердце встречающийся — мышечный орган, у большинства животных . Этот орган перекачивает кровь по кровеносным сосудам системы кровообращения . [1] Перекачиваемая кровь доставляет кислород и питательные вещества в организм переносят метаболические отходы, такие как углекислый газ , а в легкие . [2] У человека сердце размером примерно со сжатый кулак и расположено между легкими, в среднем отделе грудной клетки , называемом средостением . [3]
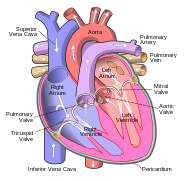
У человека, других млекопитающих и птиц сердце разделено на четыре камеры: верхние левое и правое предсердия и нижние левый и правый желудочки . [4] [5] Обычно правое предсердие и желудочек вместе называются правым сердцем , а их левые аналоги — левым сердцем . [6] У рыб, напротив, есть две камеры: предсердие и желудочек, тогда как у большинства рептилий — три камеры. [5] В здоровом сердце кровь течет через сердце в одном направлении благодаря сердечным клапанам , которые предотвращают обратный ток . [3] Сердце заключено в защитную оболочку перикард , которая также содержит небольшое количество жидкости . Стенка сердца состоит из трех слоев: эпикарда , миокарда и эндокарда . [7] У всех позвоночных сердце имеет асимметричную ориентацию, почти всегда на левой стороне. Согласно одной из теорий, это вызвано искривлением оси развития раннего эмбриона. [8] [9]
Сердце перекачивает кровь с ритмом , определяемым группой пейсмекерных клеток в синоатриальном узле . Они генерируют электрический ток, который заставляет сердце сокращаться, проходя через атриовентрикулярный узел и вдоль проводящей системы сердца . У человека дезоксигенированная кровь поступает в сердце через правое предсердие из верхней и нижней полых вен и попадает в правый желудочек. Отсюда он перекачивается в малый круг кровообращения в легкие , где получает кислород и выделяет углекислый газ. Оксигенированная кровь затем возвращается в левое предсердие, проходит через левый желудочек и выбрасывается через аорту в большой круг кровообращения , путешествуя по артериям , артериолам и капиллярам , где питательные вещества и другие вещества обмениваются между кровеносными сосудами и клетками, теряя кислород и набирает углекислый газ, прежде чем вернуться в сердце через венулы и вены . [10] Сердце бьется со скоростью около 72 ударов в минуту. [11] Физические упражнения временно увеличивают частоту, но снижают ее в долгосрочной перспективе и полезны для здоровья сердца. [12]
Сердечно-сосудистые заболевания являются наиболее распространенной причиной смерти в мире по состоянию на 2008 год, на их долю приходится 30% всех смертей людей. [13] [14] Из них более трех четвертей являются результатом ишемической болезни сердца и инсульта . [13] Факторы риска включают в себя, среди прочего, курение , избыточный вес , малоподвижный образ жизни, высокий уровень холестерина , высокое кровяное давление и плохо контролируемый диабет . [15] Сердечно-сосудистые заболевания часто не имеют симптомов, но могут вызывать боль в груди или одышку . Диагностика сердечно-сосудистых заболеваний часто осуществляется путем сбора анамнеза , прослушивания тонов с сердца помощью стетоскопа , а также с помощью ЭКГ и эхокардиограммы с использованием ультразвука . [3] Специалистов, специализирующихся на заболеваниях сердца, называют кардиологами , хотя лечением могут заниматься многие медицинские специальности. [14]
Структура

Расположение и форма

Сердце человека расположено в средостении , на уровне грудных позвонков Т5 - Т8 . Двухмембранный мешок, называемый перикардом, окружает сердце и прикрепляется к средостению. [17] Задняя поверхность сердца лежит вблизи позвоночного столба , а передняя поверхность, известная как грудино-реберная поверхность, расположена позади грудины и реберных хрящей . [7] Верхняя часть сердца является местом прикрепления нескольких крупных кровеносных сосудов — полых вен , аорты и легочного ствола . Верхняя часть сердца расположена на уровне третьего реберного хряща. [7] Нижний кончик сердца, верхушка , лежит левее грудины (8—9 см от срединной линии ) между местом соединения четвертого и пятого ребер вблизи их сочленения с реберными хрящами. [7]
Самая большая часть сердца обычно слегка смещена в левую сторону грудной клетки (хотя иногда она может быть смещена вправо ) и ощущается как слева, потому что левое сердце сильнее и больше, поскольку оно перекачивает кровь во все стороны грудной клетки. части тела. Поскольку сердце находится между легкими , левое легкое меньше правого и имеет по краям сердечную вырезку для размещения сердца. [7] Сердце имеет конусообразную форму, основание направлено вверх и сужается к вершине. [7] Сердце взрослого человека имеет массу 250–350 граммов (9–12 унций). [18] Сердце часто описывают размером с кулак: 12 см (5 дюймов) в длину, 8 см (3,5 дюйма) в ширину и 6 см (2,5 дюйма) в толщину. [7] хотя это описание оспаривается, поскольку сердце, вероятно, немного больше. [19] У хорошо тренированных спортсменов сердце может быть гораздо больше из-за воздействия физических упражнений на сердечную мышцу, аналогичного реакции скелетных мышц. [7]
Чемберс

Сердце имеет четыре камеры: два верхних предсердия ( приемные камеры) и два нижних желудочка (выводящие камеры). Предсердия открываются в желудочки через атриовентрикулярные клапаны , находящиеся в атриовентрикулярной перегородке . Это различие видно также на поверхности сердца в виде венечной борозды . [20] В верхней части правого предсердия есть структура в форме уха, называемая ушком правого предсердия , или ушной раковиной, и еще одна в верхней части левого предсердия, ушка левого предсердия . [21] Правое предсердие и правый желудочек вместе иногда называют правым сердцем . Точно так же левое предсердие и левый желудочек вместе иногда называют левым сердцем. [6] Желудочки отделены друг от друга межжелудочковой перегородкой , видимой на поверхности сердца в виде передней продольной борозды и задней межжелудочковой борозды . [20]
Фиброзный . сердечный скелет придает структуру сердцу Он образует атриовентрикулярную перегородку, отделяющую предсердия от желудочков, и фиброзные кольца, служащие основаниями для четырех сердечных клапанов . [22] Сердечный скелет также обеспечивает важную границу в системе электропроводности сердца, поскольку коллаген не может проводить электричество . Межпредсердная перегородка разделяет предсердия, а межжелудочковая перегородка разделяет желудочки. [7] Межжелудочковая перегородка намного толще межпредсердной перегородки, поскольку желудочкам при сокращении приходится создавать большее давление. [7]
Клапаны

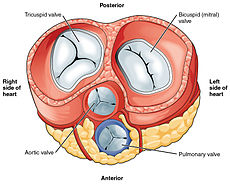
Сердце имеет четыре клапана, которые разделяют его камеры. Один клапан находится между каждым предсердием и желудочком, а другой клапан находится на выходе из каждого желудочка. [7]
Клапаны между предсердиями и желудочками называются атриовентрикулярными клапанами. Между правым предсердием и правым желудочком находится трехстворчатый клапан . Трехстворчатый клапан имеет три створки: [23] которые соединяются с сухожильными хордами и тремя сосочковыми мышцами, названными передними, задними и перегородочными мышцами в зависимости от их взаимного расположения. [23] Митральный клапан расположен между левым предсердием и левым желудочком. Он также известен как двустворчатый клапан из-за того, что у него две створки: передняя и задняя. Эти створки также прикрепляются посредством сухожильных хорд к двум сосочковым мышцам, выступающим из стенки желудочка. [24]
Сосочковые мышцы простираются от стенок сердца к клапанам посредством хрящевых соединений, называемых сухожильными хордами. Эти мышцы не позволяют клапанам опускаться слишком далеко назад при закрытии. [25] В фазу релаксации сердечного цикла сосочковые мышцы также расслаблены, а напряжение сухожильных хорд незначительно. Когда камеры сердца сокращаются, сокращаются и сосочковые мышцы. Это создает напряжение сухожильных хорд, помогая удерживать створки атриовентрикулярных клапанов на месте и предотвращая их выбрасывание обратно в предсердия. [7] [г] [23]
Два дополнительных полулунных клапана расположены на выходе из каждого желудочка. расположен Легочный клапан у основания легочной артерии . Он имеет три бугорка, которые не прикреплены к каким-либо сосочковым мышцам. Когда желудочек расслабляется, кровь течет обратно в желудочек из артерии, и этот поток крови заполняет карманный клапан, прижимаясь к створкам, которые закрываются, закрывая клапан. Полулунный аортальный клапан находится у основания аорты и также не прикрепляется к сосочковым мышцам. Она также имеет три створки, которые закрываются под давлением крови, текущей обратно из аорты. [7]
Правое сердце
Правое сердце состоит из двух камер: правого предсердия и правого желудочка, разделенных клапаном — трехстворчатым клапаном . [7]
тела Правое предсердие почти непрерывно получает кровь из двух основных вен — верхней и нижней полых вен . Небольшое количество крови из коронарного кровообращения также оттекает в правое предсердие через коронарный синус , который находится непосредственно выше и до середины отверстия нижней полой вены. [7] В стенке правого предсердия имеется углубление овальной формы, известное как овальная ямка , которое является остатком отверстия в сердце плода, известного как овальное окно . [7] Большая часть внутренней поверхности правого предсердия гладкая, впадина овальной ямки медиальная, на передней поверхности имеются выступающие гребни гребенчатых мышц , которые имеются и в ушке правого предсердия . [7]
Правое предсердие соединено с правым желудочком трехстворчатым клапаном. [7] Стенки правого желудочка выстланы карнеальными трабекулами — гребнями сердечной мышцы, покрытыми эндокардом. В дополнение к этим мышечным гребням, полоса сердечной мышцы, также покрытая эндокардом, известная как полоса-модератор , укрепляет тонкие стенки правого желудочка и играет решающую роль в сердечной проводимости. Он начинается из нижней части межжелудочковой перегородки и пересекает внутреннее пространство правого желудочка, соединяясь с нижней сосочковой мышцей. [7] The right ventricle tapers into the pulmonary trunk, into which it ejects blood when contracting. The pulmonary trunk branches into the left and right pulmonary arteries that carry the blood to each lung. The pulmonary valve lies between the right heart and the pulmonary trunk.[7]
Left heart
The left heart has two chambers: the left atrium and the left ventricle, separated by the mitral valve.[7]
The left atrium receives oxygenated blood back from the lungs via one of the four pulmonary veins. The left atrium has an outpouching called the left atrial appendage. Like the right atrium, the left atrium is lined by pectinate muscles.[26] The left atrium is connected to the left ventricle by the mitral valve.[7]
The left ventricle is much thicker as compared with the right, due to the greater force needed to pump blood to the entire body. Like the right ventricle, the left also has trabeculae carneae, but there is no moderator band. The left ventricle pumps blood to the body through the aortic valve and into the aorta. Two small openings above the aortic valve carry blood to the heart muscle; the left coronary artery is above the left cusp of the valve, and the right coronary artery is above the right cusp.[7]
Wall

The heart wall is made up of three layers: the inner endocardium, middle myocardium and outer epicardium. These are surrounded by a double-membraned sac called the pericardium.
The innermost layer of the heart is called the endocardium. It is made up of a lining of simple squamous epithelium and covers heart chambers and valves. It is continuous with the endothelium of the veins and arteries of the heart, and is joined to the myocardium with a thin layer of connective tissue.[7] The endocardium, by secreting endothelins, may also play a role in regulating the contraction of the myocardium.[7]

The middle layer of the heart wall is the myocardium, which is the cardiac muscle—a layer of involuntary striated muscle tissue surrounded by a framework of collagen. The cardiac muscle pattern is elegant and complex, as the muscle cells swirl and spiral around the chambers of the heart, with the outer muscles forming a figure 8 pattern around the atria and around the bases of the great vessels and the inner muscles, forming a figure 8 around the two ventricles and proceeding toward the apex. This complex swirling pattern allows the heart to pump blood more effectively.[7]
There are two types of cells in cardiac muscle: muscle cells which have the ability to contract easily, and pacemaker cells of the conducting system. The muscle cells make up the bulk (99%) of cells in the atria and ventricles. These contractile cells are connected by intercalated discs which allow a rapid response to impulses of action potential from the pacemaker cells. The intercalated discs allow the cells to act as a syncytium and enable the contractions that pump blood through the heart and into the major arteries.[7] The pacemaker cells make up 1% of cells and form the conduction system of the heart. They are generally much smaller than the contractile cells and have few myofibrils which gives them limited contractibility. Their function is similar in many respects to neurons.[7] Cardiac muscle tissue has autorhythmicity, the unique ability to initiate a cardiac action potential at a fixed rate—spreading the impulse rapidly from cell to cell to trigger the contraction of the entire heart.[7]
There are specific proteins expressed in cardiac muscle cells.[27][28] These are mostly associated with muscle contraction, and bind with actin, myosin, tropomyosin, and troponin. They include MYH6, ACTC1, TNNI3, CDH2 and PKP2. Other proteins expressed are MYH7 and LDB3 that are also expressed in skeletal muscle.[29]
Pericardium
The pericardium is the sac that surrounds the heart. The tough outer surface of the pericardium is called the fibrous membrane. This is lined by a double inner membrane called the serous membrane that produces pericardial fluid to lubricate the surface of the heart.[30] The part of the serous membrane attached to the fibrous membrane is called the parietal pericardium, while the part of the serous membrane attached to the heart is known as the visceral pericardium. The pericardium is present in order to lubricate its movement against other structures within the chest, to keep the heart's position stabilised within the chest, and to protect the heart from infection.[31]
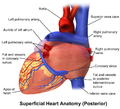
Coronary circulation
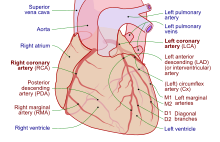
Heart tissue, like all cells in the body, needs to be supplied with oxygen, nutrients and a way of removing metabolic wastes. This is achieved by the coronary circulation, which includes arteries, veins, and lymphatic vessels. Blood flow through the coronary vessels occurs in peaks and troughs relating to the heart muscle's relaxation or contraction.[7]
Heart tissue receives blood from two arteries which arise just above the aortic valve. These are the left main coronary artery and the right coronary artery. The left main coronary artery splits shortly after leaving the aorta into two vessels, the left anterior descending and the left circumflex artery. The left anterior descending artery supplies heart tissue and the front, outer side, and septum of the left ventricle. It does this by branching into smaller arteries—diagonal and septal branches. The left circumflex supplies the back and underneath of the left ventricle. The right coronary artery supplies the right atrium, right ventricle, and lower posterior sections of the left ventricle. The right coronary artery also supplies blood to the atrioventricular node (in about 90% of people) and the sinoatrial node (in about 60% of people). The right coronary artery runs in a groove at the back of the heart and the left anterior descending artery runs in a groove at the front. There is significant variation between people in the anatomy of the arteries that supply the heart [32] The arteries divide at their furthest reaches into smaller branches that join at the edges of each arterial distribution.[7]
The coronary sinus is a large vein that drains into the right atrium, and receives most of the venous drainage of the heart. It receives blood from the great cardiac vein (receiving the left atrium and both ventricles), the posterior cardiac vein (draining the back of the left ventricle), the middle cardiac vein (draining the bottom of the left and right ventricles), and small cardiac veins.[33] The anterior cardiac veins drain the front of the right ventricle and drain directly into the right atrium.[7]
Small lymphatic networks called plexuses exist beneath each of the three layers of the heart. These networks collect into a main left and a main right trunk, which travel up the groove between the ventricles that exists on the heart's surface, receiving smaller vessels as they travel up. These vessels then travel into the atrioventricular groove, and receive a third vessel which drains the section of the left ventricle sitting on the diaphragm. The left vessel joins with this third vessel, and travels along the pulmonary artery and left atrium, ending in the inferior tracheobronchial node. The right vessel travels along the right atrium and the part of the right ventricle sitting on the diaphragm. It usually then travels in front of the ascending aorta and then ends in a brachiocephalic node.[34]
Nerve supply

The heart receives nerve signals from the vagus nerve and from nerves arising from the sympathetic trunk. These nerves act to influence, but not control, the heart rate. Sympathetic nerves also influence the force of heart contraction.[35] Signals that travel along these nerves arise from two paired cardiovascular centres in the medulla oblongata. The vagus nerve of the parasympathetic nervous system acts to decrease the heart rate, and nerves from the sympathetic trunk act to increase the heart rate.[7] These nerves form a network of nerves that lies over the heart called the cardiac plexus.[7][34]
The vagus nerve is a long, wandering nerve that emerges from the brainstem and provides parasympathetic stimulation to a large number of organs in the thorax and abdomen, including the heart.[36] The nerves from the sympathetic trunk emerge through the T1-T4 thoracic ganglia and travel to both the sinoatrial and atrioventricular nodes, as well as to the atria and ventricles. The ventricles are more richly innervated by sympathetic fibers than parasympathetic fibers. Sympathetic stimulation causes the release of the neurotransmitter norepinephrine (also known as noradrenaline) at the neuromuscular junction of the cardiac nerves. This shortens the repolarisation period, thus speeding the rate of depolarisation and contraction, which results in an increased heart rate. It opens chemical or ligand-gated sodium and calcium ion channels, allowing an influx of positively charged ions.[7] Norepinephrine binds to the beta–1 receptor.[7]
Development
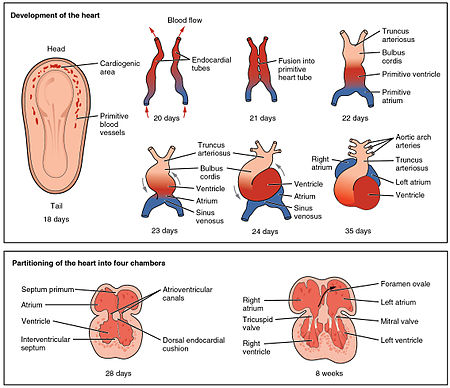
The heart is the first functional organ to develop and starts to beat and pump blood at about three weeks into embryogenesis. This early start is crucial for subsequent embryonic and prenatal development.
The heart derives from splanchnopleuric mesenchyme in the neural plate which forms the cardiogenic region. Two endocardial tubes form here that fuse to form a primitive heart tube known as the tubular heart.[37] Between the third and fourth week, the heart tube lengthens, and begins to fold to form an S-shape within the pericardium. This places the chambers and major vessels into the correct alignment for the developed heart. Further development will include the formation of the septa and the valves and the remodeling of the heart chambers. By the end of the fifth week, the septa are complete, and by the ninth week, the heart valves are complete.[7]
Before the fifth week, there is an opening in the fetal heart known as the foramen ovale. The foramen ovale allowed blood in the fetal heart to pass directly from the right atrium to the left atrium, allowing some blood to bypass the lungs. Within seconds after birth, a flap of tissue known as the septum primum that previously acted as a valve closes the foramen ovale and establishes the typical cardiac circulation pattern. A depression in the surface of the right atrium remains where the foramen ovale was, called the fossa ovalis.[7]
The embryonic heart begins beating at around 22 days after conception (5 weeks after the last normal menstrual period, LMP). It starts to beat at a rate near to the mother's which is about 75–80 beats per minute (bpm). The embryonic heart rate then accelerates and reaches a peak rate of 165–185 bpm early in the early 7th week (early 9th week after the LMP).[38][39] After 9 weeks (start of the fetal stage) it starts to decelerate, slowing to around 145 (±25) bpm at birth. There is no difference in female and male heart rates before birth.[40]
Physiology
Blood flow

The heart functions as a pump in the circulatory system to provide a continuous flow of blood throughout the body. This circulation consists of the systemic circulation to and from the body and the pulmonary circulation to and from the lungs. Blood in the pulmonary circulation exchanges carbon dioxide for oxygen in the lungs through the process of respiration. The systemic circulation then transports oxygen to the body and returns carbon dioxide and relatively deoxygenated blood to the heart for transfer to the lungs.[7]
The right heart collects deoxygenated blood from two large veins, the superior and inferior venae cavae. Blood collects in the right and left atrium continuously.[7] The superior vena cava drains blood from above the diaphragm and empties into the upper back part of the right atrium. The inferior vena cava drains the blood from below the diaphragm and empties into the back part of the atrium below the opening for the superior vena cava. Immediately above and to the middle of the opening of the inferior vena cava is the opening of the thin-walled coronary sinus.[7] Additionally, the coronary sinus returns deoxygenated blood from the myocardium to the right atrium. The blood collects in the right atrium. When the right atrium contracts, the blood is pumped through the tricuspid valve into the right ventricle. As the right ventricle contracts, the tricuspid valve closes and the blood is pumped into the pulmonary trunk through the pulmonary valve. The pulmonary trunk divides into pulmonary arteries and progressively smaller arteries throughout the lungs, until it reaches capillaries. As these pass by alveoli carbon dioxide is exchanged for oxygen. This happens through the passive process of diffusion.
In the left heart, oxygenated blood is returned to the left atrium via the pulmonary veins. It is then pumped into the left ventricle through the mitral valve and into the aorta through the aortic valve for systemic circulation. The aorta is a large artery that branches into many smaller arteries, arterioles, and ultimately capillaries. In the capillaries, oxygen and nutrients from blood are supplied to body cells for metabolism, and exchanged for carbon dioxide and waste products.[7] Capillary blood, now deoxygenated, travels into venules and veins that ultimately collect in the superior and inferior vena cavae, and into the right heart.
Cardiac cycle

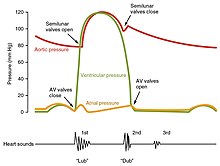
The cardiac cycle is the sequence of events in which the heart contracts and relaxes with every heartbeat.[11] The period of time during which the ventricles contract, forcing blood out into the aorta and main pulmonary artery, is known as systole, while the period during which the ventricles relax and refill with blood is known as diastole. The atria and ventricles work in concert, so in systole when the ventricles are contracting, the atria are relaxed and collecting blood. When the ventricles are relaxed in diastole, the atria contract to pump blood to the ventricles. This coordination ensures blood is pumped efficiently to the body.[7]
At the beginning of the cardiac cycle, the ventricles are relaxing. As they do so, they are filled by blood passing through the open mitral and tricuspid valves. After the ventricles have completed most of their filling, the atria contract, forcing further blood into the ventricles and priming the pump. Next, the ventricles start to contract. As the pressure rises within the cavities of the ventricles, the mitral and tricuspid valves are forced shut. As the pressure within the ventricles rises further, exceeding the pressure with the aorta and pulmonary arteries, the aortic and pulmonary valves open. Blood is ejected from the heart, causing the pressure within the ventricles to fall. Simultaneously, the atria refill as blood flows into the right atrium through the superior and inferior vena cavae, and into the left atrium through the pulmonary veins. Finally, when the pressure within the ventricles falls below the pressure within the aorta and pulmonary arteries, the aortic and pulmonary valves close. The ventricles start to relax, the mitral and tricuspid valves open, and the cycle begins again.[11]
Cardiac output
Cardiac output (CO) is a measurement of the amount of blood pumped by each ventricle (stroke volume) in one minute. This is calculated by multiplying the stroke volume (SV) by the beats per minute of the heart rate (HR). So that: CO = SV x HR.[7]The cardiac output is normalized to body size through body surface area and is called the cardiac index.
The average cardiac output, using an average stroke volume of about 70mL, is 5.25 L/min, with a normal range of 4.0–8.0 L/min.[7] The stroke volume is normally measured using an echocardiogram and can be influenced by the size of the heart, physical and mental condition of the individual, sex, contractility, duration of contraction, preload and afterload.[7]
Preload refers to the filling pressure of the atria at the end of diastole, when the ventricles are at their fullest. A main factor is how long it takes the ventricles to fill: if the ventricles contract more frequently, then there is less time to fill and the preload will be less.[7] Preload can also be affected by a person's blood volume. The force of each contraction of the heart muscle is proportional to the preload, described as the Frank-Starling mechanism. This states that the force of contraction is directly proportional to the initial length of muscle fiber, meaning a ventricle will contract more forcefully, the more it is stretched.[7][41]
Afterload, or how much pressure the heart must generate to eject blood at systole, is influenced by vascular resistance. It can be influenced by narrowing of the heart valves (stenosis) or contraction or relaxation of the peripheral blood vessels.[7]
The strength of heart muscle contractions controls the stroke volume. This can be influenced positively or negatively by agents termed inotropes.[42] These agents can be a result of changes within the body, or be given as drugs as part of treatment for a medical disorder, or as a form of life support, particularly in intensive care units. Inotropes that increase the force of contraction are "positive" inotropes, and include sympathetic agents such as adrenaline, noradrenaline and dopamine.[43] "Negative" inotropes decrease the force of contraction and include calcium channel blockers.[42]
Electrical conduction

The normal rhythmical heart beat, called sinus rhythm, is established by the heart's own pacemaker, the sinoatrial node (also known as the sinus node or the SA node). Here an electrical signal is created that travels through the heart, causing the heart muscle to contract. The sinoatrial node is found in the upper part of the right atrium near to the junction with the superior vena cava.[44] The electrical signal generated by the sinoatrial node travels through the right atrium in a radial way that is not completely understood. It travels to the left atrium via Bachmann's bundle, such that the muscles of the left and right atria contract together.[45][46][47] The signal then travels to the atrioventricular node. This is found at the bottom of the right atrium in the atrioventricular septum, the boundary between the right atrium and the left ventricle. The septum is part of the cardiac skeleton, tissue within the heart that the electrical signal cannot pass through, which forces the signal to pass through the atrioventricular node only.[7] The signal then travels along the bundle of His to left and right bundle branches through to the ventricles of the heart. In the ventricles the signal is carried by specialized tissue called the Purkinje fibers which then transmit the electric charge to the heart muscle.[48]

Heart rate

The normal resting heart rate is called the sinus rhythm, created and sustained by the sinoatrial node, a group of pacemaking cells found in the wall of the right atrium. Cells in the sinoatrial node do this by creating an action potential. The cardiac action potential is created by the movement of specific electrolytes into and out of the pacemaker cells. The action potential then spreads to nearby cells.[49]
When the sinoatrial cells are resting, they have a negative charge on their membranes. A rapid influx of sodium ions causes the membrane's charge to become positive; this is called depolarisation and occurs spontaneously.[7] Once the cell has a sufficiently high charge, the sodium channels close and calcium ions then begin to enter the cell, shortly after which potassium begins to leave it. All the ions travel through ion channels in the membrane of the sinoatrial cells. The potassium and calcium start to move out of and into the cell only once it has a sufficiently high charge, and so are called voltage-gated. Shortly after this, the calcium channels close and potassium channels open, allowing potassium to leave the cell. This causes the cell to have a negative resting charge and is called repolarisation. When the membrane potential reaches approximately −60 mV, the potassium channels close and the process may begin again.[7]
The ions move from areas where they are concentrated to where they are not. For this reason sodium moves into the cell from outside, and potassium moves from within the cell to outside the cell. Calcium also plays a critical role. Their influx through slow channels means that the sinoatrial cells have a prolonged "plateau" phase when they have a positive charge. A part of this is called the absolute refractory period. Calcium ions also combine with the regulatory protein troponin C in the troponin complex to enable contraction of the cardiac muscle, and separate from the protein to allow relaxation.[50]
The adult resting heart rate ranges from 60 to 100 bpm. The resting heart rate of a newborn can be 129 beats per minute (bpm) and this gradually decreases until maturity.[51] An athlete's heart rate can be lower than 60 bpm. During exercise the rate can be 150 bpm with maximum rates reaching from 200 to 220 bpm.[7]
Influences
The normal sinus rhythm of the heart, giving the resting heart rate, is influenced by a number of factors. The cardiovascular centres in the brainstem control the sympathetic and parasympathetic influences to the heart through the vagus nerve and sympathetic trunk.[52] These cardiovascular centres receive input from a series of receptors including baroreceptors, sensing the stretching of blood vessels and chemoreceptors, sensing the amount of oxygen and carbon dioxide in the blood and its pH. Through a series of reflexes these help regulate and sustain blood flow.[7]
Baroreceptors are stretch receptors located in the aortic sinus, carotid bodies, the venae cavae, and other locations, including pulmonary vessels and the right side of the heart itself. Baroreceptors fire at a rate determined by how much they are stretched,[53] which is influenced by blood pressure, level of physical activity, and the relative distribution of blood. With increased pressure and stretch, the rate of baroreceptor firing increases, and the cardiac centers decrease sympathetic stimulation and increase parasympathetic stimulation. As pressure and stretch decrease, the rate of baroreceptor firing decreases, and the cardiac centers increase sympathetic stimulation and decrease parasympathetic stimulation.[7] There is a similar reflex, called the atrial reflex or Bainbridge reflex, associated with varying rates of blood flow to the atria. Increased venous return stretches the walls of the atria where specialized baroreceptors are located. However, as the atrial baroreceptors increase their rate of firing and as they stretch due to the increased blood pressure, the cardiac center responds by increasing sympathetic stimulation and inhibiting parasympathetic stimulation to increase heart rate. The opposite is also true.[7] Chemoreceptors present in the carotid body or adjacent to the aorta in an aortic body respond to the blood's oxygen, carbon dioxide levels. Low oxygen or high carbon dioxide will stimulate firing of the receptors.[54]
Exercise and fitness levels, age, body temperature, basal metabolic rate, and even a person's emotional state can all affect the heart rate. High levels of the hormones epinephrine, norepinephrine, and thyroid hormones can increase the heart rate. The levels of electrolytes including calcium, potassium, and sodium can also influence the speed and regularity of the heart rate; low blood oxygen, low blood pressure and dehydration may increase it.[7]
Clinical significance
Diseases
Cardiovascular diseases, which include diseases of the heart, are the leading cause of death worldwide.[55] The majority of cardiovascular disease is noncommunicable and related to lifestyle and other factors, becoming more prevalent with ageing.[55] Heart disease is a major cause of death, accounting for an average of 30% of all deaths in 2008, globally.[13] This rate varies from a lower 28% to a high 40% in high-income countries.[14] Doctors that specialise in the heart are called cardiologists. Many other medical professionals are involved in treating diseases of the heart, including doctors, cardiothoracic surgeons, intensivists, and allied health practitioners including physiotherapists and dieticians.[56]
Ischemic heart disease
Coronary artery disease, also known as ischemic heart disease, is caused by atherosclerosis—a build-up of fatty material along the inner walls of the arteries. These fatty deposits known as atherosclerotic plaques narrow the coronary arteries, and if severe may reduce blood flow to the heart.[57] If a narrowing (or stenosis) is relatively minor then the patient may not experience any symptoms. Severe narrowings may cause chest pain (angina) or breathlessness during exercise or even at rest. The thin covering of an atherosclerotic plaque can rupture, exposing the fatty centre to the circulating blood. In this case a clot or thrombus can form, blocking the artery, and restricting blood flow to an area of heart muscle causing a myocardial infarction (a heart attack) or unstable angina.[58] In the worst case this may cause cardiac arrest, a sudden and utter loss of output from the heart.[59] Obesity, high blood pressure, uncontrolled diabetes, smoking and high cholesterol can all increase the risk of developing atherosclerosis and coronary artery disease.[55][57]
Heart failure
Heart failure is defined as a condition in which the heart is unable to pump enough blood to meet the demands of the body.[60] Patients with heart failure may experience breathlessness especially when lying flat, as well as ankle swelling, known as peripheral oedema. Heart failure is the result of many diseases affecting the heart, but is most commonly associated with ischemic heart disease, valvular heart disease, or high blood pressure. Less common causes include various cardiomyopathies. Heart failure is frequently associated with weakness of the heart muscle in the ventricles (systolic heart failure), but can also be seen in patients with heart muscle that is strong but stiff (diastolic heart failure). The condition may affect the left ventricle (causing predominantly breathlessness), the right ventricle (causing predominantly swelling of the legs and an elevated jugular venous pressure), or both ventricles. Patients with heart failure are at higher risk of developing dangerous heart rhythm disturbances or arrhythmias.[60]
Cardiomyopathies
Cardiomyopathies are diseases affecting the muscle of the heart. Some cause abnormal thickening of the heart muscle (hypertrophic cardiomyopathy), some cause the heart to abnormally expand and weaken (dilated cardiomyopathy), some cause the heart muscle to become stiff and unable to fully relax between contractions (restrictive cardiomyopathy) and some make the heart prone to abnormal heart rhythms (arrhythmogenic cardiomyopathy). These conditions are often genetic and can be inherited, but some such as dilated cardiomyopathy may be caused by damage from toxins such as alcohol. Some cardiomyopathies such as hypertrophic cardiomopathy are linked to a higher risk of sudden cardiac death, particularly in athletes.[7] Many cardiomyopathies can lead to heart failure in the later stages of the disease.[60]
Valvular heart disease
Healthy heart valves allow blood to flow easily in one direction, and prevent it from flowing in the other direction. A diseased heart valve may have a narrow opening (stenosis), that restricts the flow of blood in the forward direction. A valve may otherwise be leaky, allowing blood to leak in the reverse direction ( regurgitation). Valvular heart disease may cause breathlessness, blackouts, or chest pain, but may be asymptomatic and only detected on a routine examination by hearing abnormal heart sounds or a heart murmur. In the developed world, valvular heart disease is most commonly caused by degeneration secondary to old age, but may also be caused by infection of the heart valves (endocarditis). In some parts of the world rheumatic heart disease is a major cause of valvular heart disease, typically leading to mitral or aortic stenosis and caused by the body's immune system reacting to a streptococcal throat infection.[61][62]
Cardiac arrhythmias
While in the healthy heart, waves of electrical impulses originate in the sinus node before spreading to the rest of the atria, the atrioventricular node, and finally the ventricles (referred to as a normal sinus rhythm), this normal rhythm can be disrupted. Abnormal heart rhythms or arrhythmias may be asymptomatic or may cause palpitations, blackouts, or breathlessness. Some types of arrhythmia such as atrial fibrillation increase the long term risk of stroke.[63]
Some arrhythmias cause the heart to beat abnormally slowly, referred to as a bradycardia or bradyarrhythmia. This may be caused by an abnormally slow sinus node or damage within the cardiac conduction system (heart block).[64] In other arrhythmias the heart may beat abnormally rapidly, referred to as a tachycardia or tachyarrhythmia. These arrhythmias can take many forms and can originate from different structures within the heart—some arise from the atria (e.g. atrial flutter), some from the atrioventricular node (e.g. AV nodal re-entrant tachycardia) whilst others arise from the ventricles (e.g. ventricular tachycardia). Some tachyarrhythmias are caused by scarring within the heart (e.g. some forms of ventricular tachycardia), others by an irritable focus (e.g. focal atrial tachycardia), while others are caused by additional abnormal conduction tissue that has been present since birth (e.g. Wolff-Parkinson-White syndrome). The most dangerous form of heart racing is ventricular fibrillation, in which the ventricles quiver rather than contract, and which if untreated is rapidly fatal.[65]
Pericardial disease
The sac which surrounds the heart, called the pericardium, can become inflamed in a condition known as pericarditis. This condition typically causes chest pain that may spread to the back, and is often caused by a viral infection (glandular fever, cytomegalovirus, or coxsackievirus). Fluid can build up within the pericardial sac, referred to as a pericardial effusion. Pericardial effusions often occur secondary to pericarditis, kidney failure, or tumours, and frequently do not cause any symptoms. However, large effusions or effusions which accumulate rapidly can compress the heart in a condition known as cardiac tamponade, causing breathlessness and potentially fatal low blood pressure. Fluid can be removed from the pericardial space for diagnosis or to relieve tamponade using a syringe in a procedure called pericardiocentesis.[66]
Congenital heart disease
Some people are born with hearts that are abnormal and these abnormalities are known as congenital heart defects. They may range from the relatively minor (e.g. patent foramen ovale, arguably a variant of normal) to serious life-threatening abnormalities (e.g. hypoplastic left heart syndrome). Common abnormalities include those that affect the heart muscle that separates the two side of the heart (a "hole in the heart", e.g. ventricular septal defect). Other defects include those affecting the heart valves (e.g. congenital aortic stenosis), or the main blood vessels that lead from the heart (e.g. coarctation of the aorta). More complex syndromes are seen that affect more than one part of the heart (e.g. Tetralogy of Fallot).
Some congenital heart defects allow blood that is low in oxygen that would normally be returned to the lungs to instead be pumped back to the rest of the body. These are known as cyanotic congenital heart defects and are often more serious. Major congenital heart defects are often picked up in childhood, shortly after birth, or even before a child is born (e.g. transposition of the great arteries), causing breathlessness and a lower rate of growth. More minor forms of congenital heart disease may remain undetected for many years and only reveal themselves in adult life (e.g., atrial septal defect).[67][68]
Channelopathies
Channelopathies can be categorized based on the organ system they affect. In the cardiovascular system, the electrical impulse required for each heart beat is provided by the electrochemical gradient of each heart cell. Because the beating of the heart depends on the proper movement of ions across the surface membrane, cardiac ion channelopathies form a major group of heart diseases.[69][70] Cardiac ion channelopathies may explain some of the cases of sudden death syndrome and sudden arrhythmic death syndrome.[71] Long QT syndrome is the most common form of cardiac channelopathy.
- Long QT Syndrome (LQTS) - Mostly hereditary. On EKG can be observed as longer corrected QT interval (QTc). Characterized by fainting, sudden, life-threatening heart rhythm disturbances - Torsades de pointes type ventricular tachycardia, ventricular fibrillation and risk of sudden cardiac death.[72]
- Short QT syndrome.
- Catecholaminergic polymorphic ventricular tachycardia (CPVT).[73]
- Progressive cardiac conduction defect (PCCD).[74]
- Early repolarisation syndrome (BER) - common in younger and active people, especially men, because it is affected by higher testosterone levels, which cause increased potassium currents, which further causes an elevation of the J-point on the EKG. In very rare cases, it can lead to ventricular fibrillation and death.[75]
- Brugada syndrome - a genetic disorder characterized by an abnormal EKG and is one of the most common causes of sudden cardiac death in young men.[76]
Diagnosis
Heart disease is diagnosed by the taking of a medical history, a cardiac examination, and further investigations, including blood tests, echocardiograms, electrocardiograms, and imaging. Other invasive procedures such as cardiac catheterisation can also play a role.[77]
Examination
The cardiac examination includes inspection, feeling the chest with the hands (palpation) and listening with a stethoscope (auscultation).[78][79] It involves assessment of signs that may be visible on a person's hands (such as splinter haemorrhages), joints and other areas. A person's pulse is taken, usually at the radial artery near the wrist, in order to assess for the rhythm and strength of the pulse. The blood pressure is taken, using either a manual or automatic sphygmomanometer or using a more invasive measurement from within the artery. Any elevation of the jugular venous pulse is noted. A person's chest is felt for any transmitted vibrations from the heart, and then listened to with a stethoscope.
Heart sounds

The closure of the heart valves causes the heart sounds.
Typically, healthy hearts have only two audible heart sounds, called S1 and S2. The first heart sound S1, is the sound created by the closing of the atrioventricular valves during ventricular contraction and is normally described as "lub". The second heart sound, S2, is the sound of the semilunar valves closing during ventricular diastole and is described as "dub".[7] Each sound consists of two components, reflecting the slight difference in time as the two valves close.[80] S2 may split into two distinct sounds, either as a result of inspiration or different valvular or cardiac problems.[80] Additional heart sounds may also be present and these give rise to gallop rhythms. A third heart sound, S3 usually indicates an increase in ventricular blood volume. A fourth heart sound S4 is referred to as an atrial gallop and is produced by the sound of blood being forced into a stiff ventricle. The combined presence of S3 and S4 give a quadruple gallop.[7]Heart murmurs are abnormal heart sounds which can be either related to disease or benign, and there are several kinds.[81] There are normally two heart sounds, and abnormal heart sounds can either be extra sounds, or "murmurs" related to the flow of blood between the sounds. Murmurs are graded by volume, from 1 (the quietest), to 6 (the loudest), and evaluated by their relationship to the heart sounds, position in the cardiac cycle, and additional features such as their radiation to other sites, changes with a person's position, the frequency of the sound as determined by the side of the stethoscope by which they are heard, and site at which they are heard loudest.[81] Murmurs may be caused by damaged heart valves or congenital heart disease such as ventricular septal defects, or may be heard in normal hearts. A different type of sound, a pericardial friction rub can be heard in cases of pericarditis where the inflamed membranes can rub together.
Blood tests
Blood tests play an important role in the diagnosis and treatment of many cardiovascular conditions.
Troponin is a sensitive biomarker for a heart with insufficient blood supply. It is released 4–6 hours after injury and usually peaks at about 12–24 hours.[43] Two tests of troponin are often taken—one at the time of initial presentation and another within 3–6 hours,[82] with either a high level or a significant rise being diagnostic. A test for brain natriuretic peptide (BNP) can be used to evaluate for the presence of heart failure, and rises when there is increased demand on the left ventricle. These tests are considered biomarkers because they are highly specific for cardiac disease.[83] Testing for the MB form of creatine kinase provides information about the heart's blood supply, but is used less frequently because it is less specific and sensitive.[84]
Other blood tests are often taken to help understand a person's general health and risk factors that may contribute to heart disease. These often include a full blood count investigating for anaemia, and basic metabolic panel that may reveal any disturbances in electrolytes. A coagulation screen is often required to ensure that the right level of anticoagulation is given. Fasting lipids and fasting blood glucose (or an HbA1c level) are often ordered to evaluate a person's cholesterol and diabetes status, respectively.[85]
Electrocardiogram

Using surface electrodes on the body, it is possible to record the electrical activity of the heart. This tracing of the electrical signal is the electrocardiogram (ECG) or (EKG). An ECG is a bedside test and involves the placement of ten leads on the body. This produces a "12 lead" ECG (three extra leads are calculated mathematically, and one lead is electrically ground, or earthed).[86]
There are five prominent features on the ECG: the P wave (atrial depolarisation), the QRS complex (ventricular depolarisation)[h] and the T wave (ventricular repolarisation).[7] As the heart cells contract, they create a current that travels through the heart. A downward deflection on the ECG implies cells are becoming more positive in charge ("depolarising") in the direction of that lead, whereas an upward inflection implies cells are becoming more negative ("repolarising") in the direction of the lead. This depends on the position of the lead, so if a wave of depolarising moved from left to right, a lead on the left would show a negative deflection, and a lead on the right would show a positive deflection. The ECG is a useful tool in detecting rhythm disturbances and in detecting insufficient blood supply to the heart.[86] Sometimes abnormalities are suspected, but not immediately visible on the ECG. Testing when exercising can be used to provoke an abnormality or an ECG can be worn for a longer period such as a 24-hour Holter monitor if a suspected rhythm abnormality is not present at the time of assessment.[86]
Imaging
Several imaging methods can be used to assess the anatomy and function of the heart, including ultrasound (echocardiography), angiography, CT, MRI, and PET, scans. An echocardiogram is an ultrasound of the heart used to measure the heart's function, assess for valve disease, and look for any abnormalities. Echocardiography can be conducted by a probe on the chest (transthoracic), or by a probe in the esophagus (transesophageal). A typical echocardiography report will include information about the width of the valves noting any stenosis, whether there is any backflow of blood (regurgitation) and information about the blood volumes at the end of systole and diastole, including an ejection fraction, which describes how much blood is ejected from the left and right ventricles after systole. Ejection fraction can then be obtained by dividing the volume ejected by the heart (stroke volume) by the volume of the filled heart (end-diastolic volume).[87] Echocardiograms can also be conducted under circumstances when the body is more stressed, in order to examine for signs of lack of blood supply. This cardiac stress test involves either direct exercise, or where this is not possible, injection of a drug such as dobutamine.[79]
CT scans, chest X-rays and other forms of imaging can help evaluate the heart's size, evaluate for signs of pulmonary oedema, and indicate whether there is fluid around the heart. They are also useful for evaluating the aorta, the major blood vessel which leaves the heart.[79]
Treatment
Diseases affecting the heart can be treated by a variety of methods including lifestyle modification, drug treatment, and surgery.
Ischemic heart disease
Narrowings of the coronary arteries (ischemic heart disease) are treated to relieve symptoms of chest pain caused by a partially narrowed artery (angina pectoris), to minimise heart muscle damage when an artery is completely occluded (myocardial infarction), or to prevent a myocardial infarction from occurring. Medications to improve angina symptoms include nitroglycerin, beta blockers, and calcium channel blockers, while preventative treatments include antiplatelets such as aspirin and statins, lifestyle measures such as stopping smoking and weight loss, and treatment of risk factors such as high blood pressure and diabetes.[88]
In addition to using medications, narrowed heart arteries can be treated by expanding the narrowings or redirecting the flow of blood to bypass an obstruction. This may be performed using a percutaneous coronary intervention, during which narrowings can be expanded by passing small balloon-tipped wires into the coronary arteries, inflating the balloon to expand the narrowing, and sometimes leaving behind a metal scaffold known as a stent to keep the artery open.[89]
If the narrowings in coronary arteries are unsuitable for treatment with a percutaneous coronary intervention, open surgery may be required. A coronary artery bypass graft can be performed, whereby a blood vessel from another part of the body (the saphenous vein, radial artery, or internal mammary artery) is used to redirect blood from a point before the narrowing (typically the aorta) to a point beyond the obstruction.[89][90]
Valvular heart disease
Diseased heart valves that have become abnormally narrow or abnormally leaky may require surgery. This is traditionally performed as an open surgical procedure to replace the damaged heart valve with a tissue or metallic prosthetic valve. In some circumstances, the tricuspid or mitral valves can be repaired surgically, avoiding the need for a valve replacement. Heart valves can also be treated percutaneously, using techniques that share many similarities with percutaneous coronary intervention. Transcatheter aortic valve replacement is increasingly used for patients consider very high risk for open valve replacement.[61]
Cardiac arrhythmias
Abnormal heart rhythms (arrhythmias) can be treated using antiarrhythmic drugs. These may work by manipulating the flow of electrolytes across the cell membrane (such as calcium channel blockers, sodium channel blockers, amiodarone, or digoxin), or modify the autonomic nervous system's effect on the heart (beta blockers and atropine). In some arrhythmias such as atrial fibrillation which increase the risk of stroke, this risk can be reduced using anticoagulants such as warfarin or novel oral anticoagulants.[63]
If medications fail to control an arrhythmia, another treatment option may be catheter ablation. In these procedures, wires are passed from a vein or artery in the leg to the heart to find the abnormal area of tissue that is causing the arrhythmia. The abnormal tissue can be intentionally damaged, or ablated, by heating or freezing to prevent further heart rhythm disturbances. Whilst the majority of arrhythmias can be treated using minimally invasive catheter techniques, some arrhythmias (particularly atrial fibrillation) can also be treated using open or thoracoscopic surgery, either at the time of other cardiac surgery or as a standalone procedure. A cardioversion, whereby an electric shock is used to stun the heart out of an abnormal rhythm, may also be used.
Cardiac devices in the form of pacemakers or implantable defibrillators may also be required to treat arrhythmias. Pacemakers, comprising a small battery powered generator implanted under the skin and one or more leads that extend to the heart, are most commonly used to treat abnormally slow heart rhythms.[64] Implantable defibrillators are used to treat serious life-threatening rapid heart rhythms. These devices monitor the heart, and if dangerous heart racing is detected can automatically deliver a shock to restore the heart to a normal rhythm. Implantable defibrillators are most commonly used in patients with heart failure, cardiomyopathies, or inherited arrhythmia syndromes.
Heart failure
As well as addressing the underlying cause for a patient's heart failure (most commonly ischemic heart disease or hypertension), the mainstay of heart failure treatment is with medication. These include drugs to prevent fluid from accumulating in the lungs by increasing the amount of urine a patient produces (diuretics), and drugs that attempt to preserve the pumping function of the heart (beta blockers, ACE inhibitors and mineralocorticoid receptor antagonists).[60]
In some patients with heart failure, a specialised pacemaker known as cardiac resynchronisation therapy can be used to improve the heart's pumping efficiency.[64] These devices are frequently combined with a defibrillator. In very severe cases of heart failure, a small pump called a ventricular assist device may be implanted which supplements the heart's own pumping ability. In the most severe cases, a cardiac transplant may be considered.[60]
History
Ancient

Humans have known about the heart since ancient times, although its precise function and anatomy were not clearly understood.[91] From the primarily religious views of earlier societies towards the heart, ancient Greeks are considered to have been the primary seat of scientific understanding of the heart in the ancient world.[92][93][94] Aristotle considered the heart to be the organ responsible for creating blood; Plato considered the heart as the source of circulating blood and Hippocrates noted blood circulating cyclically from the body through the heart to the lungs.[92][94] Erasistratos (304–250 BCE) noted the heart as a pump, causing dilation of blood vessels, and noted that arteries and veins both radiate from the heart, becoming progressively smaller with distance, although he believed they were filled with air and not blood. He also discovered the heart valves.[92]
The Greek physician Galen (2nd century CE) knew blood vessels carried blood and identified venous (dark red) and arterial (brighter and thinner) blood, each with distinct and separate functions.[92] Galen, noting the heart as the hottest organ in the body, concluded that it provided heat to the body.[94] The heart did not pump blood around, the heart's motion sucked blood in during diastole and the blood moved by the pulsation of the arteries themselves.[94] Galen believed the arterial blood was created by venous blood passing from the left ventricle to the right through 'pores' between the ventricles.[91] Air from the lungs passed from the lungs via the pulmonary artery to the left side of the heart and created arterial blood.[94]
These ideas went unchallenged for almost a thousand years.[91][94]
Pre-modern
The earliest descriptions of the coronary and pulmonary circulation systems can be found in the Commentary on Anatomy in Avicenna's Canon, published in 1242 by Ibn al-Nafis.[95] In his manuscript, al-Nafis wrote that blood passes through the pulmonary circulation instead of moving from the right to the left ventricle as previously believed by Galen.[96] His work was later translated into Latin by Andrea Alpago.[97]
In Europe, the teachings of Galen continued to dominate the academic community and his doctrines were adopted as the official canon of the Church. Andreas Vesalius questioned some of Galen's beliefs of the heart in De humani corporis fabrica (1543), but his magnum opus was interpreted as a challenge to the authorities and he was subjected to a number of attacks.[98] Michael Servetus wrote in Christianismi Restitutio (1553) that blood flows from one side of the heart to the other via the lungs.[98]
Modern
A breakthrough in understanding the flow of blood through the heart and body came with the publication of De Motu Cordis (1628) by the English physician William Harvey. Harvey's book completely describes the systemic circulation and the mechanical force of the heart, leading to an overhaul of the Galenic doctrines.[94] Otto Frank (1865–1944) was a German physiologist; among his many published works are detailed studies of this important heart relationship. Ernest Starling (1866–1927) was an important English physiologist who also studied the heart. Although they worked largely independently, their combined efforts and similar conclusions have been recognized in the name "Frank–Starling mechanism".[7]
Although Purkinje fibers and the bundle of His were discovered as early as the 19th century, their specific role in the electrical conduction system of the heart remained unknown until Sunao Tawara published his monograph, titled Das Reizleitungssystem des Säugetierherzens, in 1906. Tawara's discovery of the atrioventricular node prompted Arthur Keith and Martin Flack to look for similar structures in the heart, leading to their discovery of the sinoatrial node several months later. These structures form the anatomical basis of the electrocardiogram, whose inventor, Willem Einthoven, was awarded the Nobel Prize in Medicine or Physiology in 1924.[99]
Первую трансплантацию сердца человеку когда-либо осуществил Джеймс Харди в 1964 году с использованием сердца шимпанзе, но пациент умер в течение 2 часов. [100] The first human to human heart transplantation was performed in 1967 by the South African surgeon Christiaan Barnard at Groote Schuur Hospital in Cape Town.[101] [102] Это стало важной вехой в кардиохирургии , привлекшей внимание как медицинской профессии, так и всего мира. Однако долгосрочная выживаемость пациентов изначально была очень низкой. Луи Вашкански , первый получатель донорского сердца, умер через 18 дней после операции, в то время как другие пациенты не прожили более нескольких недель. [103] Американскому хирургу Норману Шамуэю приписывают усилия по улучшению методов трансплантации вместе с пионерами Ричардом Лоуэром , Владимиром Демиховым и Адрианом Кантровицем . По состоянию на март 2000 года во всем мире было выполнено более 55 000 трансплантаций сердца. [104] Первая успешная трансплантация сердца от генетически модифицированной свиньи человеку, у которой пациент прожил более длительное время, была выполнена 7 января 2022 года в Балтиморе кардиохирургом Бартли П. Гриффитом , реципиентом стал Дэвид Беннетт (57 лет), и это было успешно выполнено. продлил ему жизнь до 8 марта 2022 года (1 месяц и 30 дней). [105]
К середине 20-го века болезни сердца превзошли инфекционные заболевания и стали основной причиной смертности в Соединенных Штатах, а в настоящее время они являются основной причиной смертности во всем мире. С 1948 года продолжающееся Фрамингемское исследование сердца проливает свет на влияние различных воздействий на сердце, включая диету, физические упражнения и обычные лекарства, такие как аспирин. Хотя внедрение ингибиторов АПФ и бета-блокаторов улучшило лечение хронической сердечной недостаточности, это заболевание по-прежнему остается огромным медицинским и социальным бременем: от 30 до 40% пациентов умирают в течение года после постановки диагноза. [106]
Общество и культура
| ||
| jb (F34) «сердце» в иероглифах | ||
|---|---|---|
Символизм

Как один из жизненно важных органов, сердце долгое время считалось центром всего тела, местом жизни, эмоций, разума, воли, интеллекта, цели или разума. [107] Сердце — символический символ во многих религиях, обозначающий «истину, совесть или моральное мужество во многих религиях — храм или престол Бога в исламской и иудео-христианской мысли; божественный центр, или атман , и третий глаз трансцендентной мудрости». в индуизме алмаз чистоты и сущности Будды — даосский центр понимания». [107]
В еврейской Библии слово «сердце», «лев» , используется в этих значениях, как вместилище эмоций, разума, и относится к анатомическому органу. По функциям и символике он также связан с желудком. [108]
Важная часть концепции души в древнеегипетской религии считалась сердцем, или ib . , Считалось, что иб или метафизическое сердце, формируется из одной капли крови из сердца матери ребенка, взятой при зачатии. [109] Для древних египтян сердце было вместилищем эмоций , мыслей , воли и намерений . Об этом свидетельствуют египетские выражения, включающие слово ib , такие как Awi-ib, означающий «счастливый» (буквально, «длинное сердце»), Xak-ib , означающий «отчужденный» (буквально, «отрезанное сердце»). [110] В египетской религии сердце было ключом к загробной жизни. Он был задуман как переживший смерть в загробном мире, где он давал показания за или против своего владельца. Поэтому сердце не удаляли из тела во время мумификации, и считалось, что оно является центром разума и чувств и необходимо в загробной жизни. [111] Считалось, что сердце исследовали Анубис и различные божества во время церемонии взвешивания сердца . Если бы сердце весило больше, чем перо Маат , которое символизировало идеальный стандарт поведения. Если весы уравновесились, это означало, что обладатель сердца прожил справедливую жизнь и может войти в загробную жизнь; если бы сердце было тяжелее, его бы сожрало чудовище Аммит . [112]
Китайский иероглиф «сердце», 心, происходит от сравнительно реалистичного изображения сердца (с указанием сердечных камер) шрифтом печати . [113] Китайское слово синь также имеет метафорическое значение «разум», «намерение» или «ядро» и часто переводится как «сердце-разум», поскольку древние китайцы считали, что сердце является центром человеческого познания. [114] В китайской медицине сердце рассматривается как центр 神 shén «духа, сознания». [115] Сердце связано с тонким кишечником , языком , управляет шестью органами и пятью внутренними органами и принадлежит огню в пяти элементах. [116]
Санскритское слово «сердце» — хрид или хридая , встречается в старейшем из сохранившихся санскритских текстов — Ригведе . На санскрите это может означать как анатомический объект, так и «разум» или «душу», представляющие собой место эмоций. Hrd может быть родственным слову «сердце» в греческом, латинском и английском языках. [117] [118]
Многие классические философы и ученые, в том числе Аристотель , считали сердце местом мыслей, разума или эмоций, часто игнорируя мозг как вклад в эти функции. [119] Идентификация сердца как вместилища эмоций принадлежит, в частности, римскому врачу Галену , который также определил местонахождение страстей в печени , а местонахождение разума — в мозге. [120]
Сердце также играло роль в ацтеков системе верований . Наиболее распространенной формой человеческого жертвоприношения, практиковавшейся ацтеками, было извлечение сердца. Ацтеки верили, что сердце ( тона ) было одновременно местом пребывания человека и фрагментом солнечного тепла ( истли ). По сей день науа считают Солнце сердцем-душой ( тона-тиу ): «круглым, горячим, пульсирующим». [121]
Лидеры коренных народов от Аляски до Австралии собрались вместе в 2020 году, чтобы донести до мира послание о том, что человечеству необходимо перейти от разума к сердцу и позволить нашему сердцу отвечать за то, что мы делаем. [122] Послание было превращено в фильм, в котором подчеркивалось, что человечество должно открыть свои сердца, чтобы восстановить баланс в мире. [123] Куму Сабра Каука, преподаватель гавайских исследований и носитель традиций, резюмировал послание фильма, сказав: «Слушай свое сердце. Следуй своим путем. Пусть он будет ясным и на благо всех». [122] Режиссером фильма стал Илларион Меркулиев из племени алеутов (унанган). Меркулиев написал, что старейшины Унангана называли сердце «источником мудрости», «более глубоким порталом глубокой взаимосвязи и осознания, существующим между людьми и всеми живыми существами». [124] [125]
В католицизме существует давняя традиция почитания сердца, берущая свое начало от поклонения ранам Иисуса Христа , получившая известность с середины шестнадцатого века. [126] Эта традиция повлияла на развитие средневековой христианской преданности Святому Сердцу Иисуса и параллельного почитания Непорочного Сердца Марии , ставшего популярным благодаря Джону Юду . [127] В христианской Библии также много упоминаний о сердце, в том числе: «Блаженны чистые сердцем, ибо они Бога узрят». [128] «Прежде всего берегите свое сердце, ибо все, что вы делаете, вытекает из него», [129] «Ибо где сокровище твое, там будет и сердце твое», [130] «Ибо, каковы мысли в сердце человека, таким и будет он». [131]
Выражение разбитого сердца — это межкультурная отсылка к скорби по потерянному человеку или нереализованной романтической любви .
Понятие « стрелы Купидона » древнее, благодаря Овидию , но хотя Овидий описывает Купидона как ранящего своих жертв своими стрелами, не уточняется, что сердце ранено . Знакомая иконография Купидона, стреляющего в маленькие сердечки, является темой эпохи Возрождения , которая стала привязанной к Дню святого Валентина . [107]
В некоторых трансновогвинейских языках , таких как фой и момуна, сердце и место эмоций объединены , то есть в них используется одно и то же слово. [132]
Еда
Сердца животных широко употребляются в пищу. Поскольку они почти полностью состоят из мышц, в них много белка. Их часто включают в блюда с другими субпродуктами , например, в пан-османский кокореци .
Куриные сердечки считаются потрохами , и их часто жарят на шампурах; примерами этого являются японский хато якитори , бразильский чураско де корасао и индонезийский сатай из куриного сердца . [133] Их также можно жарить на сковороде, как в иерусалимском микс-гриле . В египетской кухне их можно использовать мелко нарезанными как часть начинки для курицы. [134] Во многих рецептах их сочетали с другими потрохами, например, с мексиканским полло эн менуденсия. [135] and the Russian ragu iz kurinyikh potrokhov . [136]
Говяжьи, свиные и бараньи сердца в рецептах обычно можно менять местами. Поскольку сердце — трудолюбивая мышца, из него получается «твердое и довольно сухое» мясо. [137] так что обычно готовят на медленном огне. Другой способ справиться с жесткостью — это нарезать жульеном мясо китайски . , как в случае с жареным сердцем по- [138]
Говяжье сердце можно приготовить на гриле или тушить. [139] В перуанском антикучо де корасон говяжьи сердца, приготовленные на гриле, готовятся на гриле после длительного маринования в смеси специй и уксуса. Австралийский . рецепт «чубушного гуся» на самом деле представляет собой тушеное фаршированное говяжье сердце [140]
Свиное сердце тушат, варят, тушат, [141] или превратить в колбасу. Балийский приготовленной орет — это разновидность кровяной колбасы, из свиного сердца и крови. Французский рецепт свинины с апельсином состоит из тушеного сердца с апельсиновым соусом.
Другие животные
Позвоночные животные
Размер сердца варьируется у разных животных групп : у позвоночных животных сердце варьируется от сердца у самых маленьких мышей (12 мг) до синего кита (600 кг). [142] У позвоночных сердце расположено в середине брюшной части тела, окружено перикардом . [143] который у некоторых рыб может быть связан с брюшиной . [144]
Синоатриальный узел встречается у всех амниот , но не у более примитивных позвоночных. У этих животных мышцы сердца относительно непрерывны, а венозный синус координирует сокращение, которое волнообразно проходит через остальные камеры. Поскольку венозный синус включен в правое предсердие у амниот, он, вероятно, гомологичен узлу SA. У костистых рыб с их рудиментарным венозным синусом главный центр координации находится в предсердии. Частота сердцебиения сильно различается у разных видов: от примерно 20 ударов в минуту у трески до примерно 600 у колибри. [145] и до 1200 ударов в минуту у колибри с рубиновым горлом . [146]
Двойные кровеносные системы

- Легочная вена
- Левое предсердие
- Правое предсердие
- желудочек
- Артериальный конус
- Венозный синус
Взрослые амфибии и большинство рептилий имеют двойную систему кровообращения , то есть систему кровообращения, разделенную на артериальную и венозную части. Однако само сердце не полностью разделено на две стороны. Вместо этого он разделен на три камеры — два предсердия и один желудочек. Кровь, возвращающаяся как из большого круга кровообращения, так и из легких, возвращается, и кровь перекачивается одновременно в большой круг кровообращения и легкие. Двойная система позволяет крови циркулировать в легких и из них, доставляя насыщенную кислородом кровь непосредственно к сердцу. [147]
У рептилий, кроме змей , сердце обычно расположено примерно в середине грудной клетки. У наземных и древесных змей он обычно расположен ближе к голове; у водных видов сердце расположено более центрально. [148] Сердце имеет три камеры: два предсердия и один желудочек. Форма и функции этих сердец отличаются от сердец млекопитающих из-за того, что змеи имеют удлиненное тело и, следовательно, на них влияют различные факторы окружающей среды. В частности, на положение сердца змеи в теле сильно повлияла гравитация. Следовательно, змеи большего размера, как правило, имеют более высокое кровяное давление из-за изменения гравитации. [148] Желудочек не полностью разделен на две половины стенкой ( перегородкой ) со значительным разрывом вблизи легочной артерии и аортального отверстия. У большинства видов рептилий смешивание кровеносных потоков практически не происходит, поэтому в аорту поступает, по существу, только насыщенная кислородом кровь. [145] [147] Исключением из этого правила являются крокодилы , у которых сердце четырёхкамерное. [149]
В сердце двоякодышащих рыб перегородка частично заходит в желудочек. Это обеспечивает некоторую степень разделения между дезоксигенированным кровотоком, предназначенным для легких, и насыщенным кислородом потоком, который доставляется в остальную часть тела. Отсутствие такого разделения у современных видов земноводных может быть отчасти связано с интенсивностью дыхания, происходящего через кожу; таким образом, кровь, возвращающаяся к сердцу через полые вены, уже частично насыщена кислородом. В результате может возникнуть меньшая необходимость в более тонком разделении между двумя кровотоками, чем у двоякодышащих рыб или других четвероногих . Тем не менее, по крайней мере, у некоторых видов земноводных губчатая природа желудочка, по-видимому, обеспечивает большее разделение кровеносных потоков. Кроме того, первоначальные клапаны артериального конуса были заменены спиральным клапаном, который делит его на две параллельные части, тем самым помогая разделить два кровотока. [145]
Полное разделение
У архозавров ( крокодилов и птиц ) и млекопитающих наблюдается полное разделение сердца на два насоса, всего четыре камеры сердца; Считается, что четырехкамерное сердце архозавров развилось независимо от сердца млекопитающих. У крокодилов в основании артериальных стволов есть небольшое отверстие, отверстие Паниццы , и во время погружения под воду происходит некоторая степень смешивания крови с каждой стороны сердца; [150] [151] таким образом, только у птиц и млекопитающих два потока крови — в легочный и большой круг кровообращения — постоянно полностью разделены физическим барьером. [145]
Рыба

Сердце развилось у рыб не менее 380 миллионов лет назад. [152] Сердце у рыб часто называют двухкамерным. [153] Состоит из одного предсердия для приема крови и одного желудочка для ее перекачки. [154] Однако сердце рыбы имеет входное и выходное отделения, которые можно назвать камерами, поэтому его также иногда называют трехкамерным. [154] или четырехкамерный, [155] в зависимости от того, что считать камерой. Предсердие и желудочек иногда считают «настоящими камерами», а остальные — «вспомогательными камерами». [156]
У примитивных рыб сердце четырехкамерное, но камеры расположены последовательно, так что это примитивное сердце совершенно не похоже на четырехкамерное сердце млекопитающих и птиц. Первая камера — венозный синус , который собирает дезоксигенированную кровь из организма через печеночные и кардинальные вены . Отсюда кровь поступает в предсердие, а затем в мощный мышечный желудочек, где и будет происходить основное насосное действие. Четвертая и последняя камера — артериальный конус , который содержит несколько клапанов и направляет кровь в брюшную часть аорты . Вентральная аорта доставляет кровь к жабрам, где она насыщается кислородом и течет через дорсальную аорту в остальную часть тела. (У четвероногих брюшная аорта разделилась на две части: одна половина образует восходящую аорту , а другая — легочную артерию). [145]
У взрослой рыбы четыре камеры расположены не в прямой ряд, а образуют S-образную форму, при этом две последние камеры лежат над двумя первыми. Этот относительно простой образец встречается у хрящевых рыб и лучепёрых рыб . У костистых рыб артериальный конус очень мал и его точнее можно назвать частью аорты, а не собственно сердца. Артериальный конус отсутствует ни у каких амниот , предположительно он был поглощен желудочками в ходе эволюции. Точно так же, хотя у некоторых рептилий и птиц венозный синус присутствует в виде рудиментарной структуры, в противном случае он поглощен правым предсердием и больше не различим. [145]
Беспозвоночные


Членистоногие и большинство моллюсков имеют открытую систему кровообращения. В этой системе дезоксигенированная кровь собирается вокруг сердца в полостях ( пазухах ). Эта кровь медленно проникает в сердце через множество маленьких односторонних каналов. Затем сердце перекачивает кровь в гемоцель — полость между органами. Сердце членистоногих обычно представляет собой мышечную трубку, идущую по всей длине тела под спиной и от основания головы. Вместо крови циркулирующей жидкостью является гемолимфа наиболее часто используемый дыхательный пигмент на основе меди — гемоцианин , которая несет в качестве переносчика кислорода . Гемоглобин используется лишь немногими членистоногими. [157]

У некоторых других беспозвоночных, таких как дождевые черви , система кровообращения не используется для транспортировки кислорода и поэтому значительно редуцирована, не имеет вен и артерий и состоит из двух соединенных трубок. Кислород перемещается путем диффузии, и есть пять небольших мышечных сосудов, которые соединяют эти сосуды, которые сжимаются в передней части тела животных и которые можно назвать «сердцами». [157]
У кальмаров и других головоногих моллюсков есть два «жаберных сердца», также известных как жаберные сердца , и одно «системное сердце». [158] Жаберные сердца имеют по два предсердия и один желудочек каждое и перекачивают кровь к жабрам , тогда как системное сердце перекачивает кровь в тело. [159] [160]
Только хордовые (включая позвоночных) и полухордовые имеют центральное «сердце», которое представляет собой пузырек, образующийся из утолщения аорты и сокращающийся для перекачивания крови. Это позволяет предположить наличие его у последнего общего предка этих групп (возможно, утраченного у иглокожих ).
Дополнительные изображения
- Сердце человека, вид спереди
- Человеческое сердце, вид сзади
- Коронарное кровообращение
- Фронтальная часть человеческого сердца
- Анатомический образец сердца
- Иллюстрация сердца с системой кровообращения
- Анимированная 3D-модель сердца, созданная на компьютере
Примечания
- ^ От сердца к телу
- ^ Артерии, содержащие дезоксигенированную кровь, от сердца к легким.
- ^ Снабжение кровью самого сердца
- ^ От тела к сердцу
- ^ Вены, содержащие насыщенную кислородом кровь, идущую от легких к сердцу.
- ^ Вены, отводящие кровь от самой сердечной ткани.
- ^ Обратите внимание, что мышцы не заставляют клапаны открываться. Это происходит за счет разницы давлений между кровью в предсердиях и желудочках.
- ^ Деполяризация желудочков происходит одновременно, но недостаточно значительна, чтобы ее можно было обнаружить на ЭКГ. [86]
Ссылки
В эту статью включен текст из книги CC BY : Колледж OpenStax, анатомия и физиология. OpenStax CNX. 30 июля 2014 г.
- ^ Табер, Кларенс Уилбур; Венес, Дональд (2009). Циклопедический медицинский словарь Табера . FA Davis Co., стр. 1018–1023. ISBN 978-0-8036-1559-5 .
- ^ Гайтон и Холл 2011 , с. 157.
- ^ Jump up to: а б с Мур, Кейт Л.; Далли, Артур Ф.; Агур, Энн М.Р. (2009). «1». Клинически-ориентированная анатомия . Wolters Kluwel Health/Lippincott Williams & Wilkins. стр. 127–173. ISBN 978-1-60547-652-0 .
- ^ Старр, Сеси; Эверс, Кристина; Старр, Лиза (2009). Биология: сегодня и завтра с физиологией . Cengage Обучение. п. 422. ИСБН 978-0-495-56157-6 . Архивировано из оригинала 2 мая 2016 года.
- ^ Jump up to: а б Рид, К. Робак; Брейнерд, Ли Верри; Ли, Родни; Каплан, Inc. (2008). CSET: Калифорнийские предметные экзамены для учителей (3-е изд.). Нью-Йорк: Паб Каплан. п. 154. ИСБН 978-1-4195-5281-6 . Архивировано из оригинала 4 мая 2016 года.
- ^ Jump up to: а б Анатомия Грея 2008 , с. 960.
- ^ Jump up to: а б с д и ж г час я дж к л м н тот п д р с т в v В х и С аа аб и объявление но из в ах есть также и аль являюсь а к ап ак с как в В из хорошо топор является тот нет бб до нашей эры др. быть парень бг чб с минет БК с бм млрд быть Беттс, Дж. Гордон (2013). Анатомия и физиология . Колледж OpenStax, Университет Райса. стр. 787–846. ISBN 978-1-938168-13-0 . Архивировано из оригинала 27 февраля 2021 года . Проверено 11 августа 2014 г.
- ^ де Люссане, Марк HE; Оссе, Ян ВМ (2012). «Наследственное осевое скручивание объясняет контралатеральный передний мозг и перекрест зрительных нервов у позвоночных». Биология животных . 62 (2): 193–216. arXiv : 1003.1872 . дои : 10.1163/157075611X617102 . ISSN 1570-7555 . S2CID 7399128 .
- ^ де Люссане, MHE (2019). «Противоположная асимметрия лица и туловища, а также поцелуев и объятий, как предсказывает гипотеза осевого скручивания» . ПерДж . 7 : е7096. дои : 10.7717/peerj.7096 . ПМК 6557252 . ПМИД 31211022 .
- ^ Гайтон и Холл 2011 , стр. 101, 157–158, 180.
- ^ Jump up to: а б с Гайтон и Холл, 2011 , стр. 105–107.
- ^ Гайтон и Холл 2011 , стр. 1039–1041.
- ^ Jump up to: а б с «Сердечно-сосудистые заболевания (ССЗ). Информационный бюллетень № 317, март 2013 г.» . ВОЗ . Всемирная организация здравоохранения. Архивировано из оригинала 19 сентября 2014 года . Проверено 20 сентября 2014 г.
- ^ Jump up to: а б с Лонго, Дэн; Фаучи, Энтони; Каспер, Деннис; Хаузер, Стивен; Джеймсон, Дж.; Лоскальцо, Джозеф (2011). Принципы внутренней медицины Харрисона (18-е изд.). МакГроу-Хилл Профессионал. п. 1811. ISBN 978-0-07-174889-6 .
- ^ Грэм, я; Атар, Д; Борх-Йонсен, К; Бойсен, Г; Бурелл, Дж; Цифкова Р; Даллонжвилл, Дж; Де Бакер, Дж; Ибрагим, С; Гьелсвик, Б; Херрманн-Линген, К; Мотыги, А; Хамфрис, С; Кнаптон, М; Перк, Дж; Приори, СГ; Пьёрала, К; Райнер, З; Руилопе, Л; Санс-Менендес, С; Шольте оп Реймер, Ж; Вайсберг, П; Вуд, Д; Ярнелл, Дж; Саморано, JL; Вальма, Э; Фицджеральд, Т; Куни, Монтана; Дудина А; Комитет Европейского общества кардиологов (ESC) по практическим рекомендациям (CPG) (октябрь 2007 г.). «Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике: краткое содержание: Четвертая совместная рабочая группа Европейского общества кардиологов и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике (составлена представителями девяти обществ и приглашенными экспертами)» (PDF) . Европейский кардиологический журнал . 28 (19): 2375–2414. doi : 10.1093/eurheartj/ehm316 . ПМИД 17726041 . Архивировано (PDF) из оригинала 27 апреля 2019 года . Проверено 21 октября 2019 г.
- ^ «Анатомия человеческого тела Грея - 6. Отметины на поверхности грудной клетки» . Бартлби.com. Архивировано из оригинала 20 ноября 2010 года . Проверено 18 октября 2010 г.
- ^ Дорланда (2012). Иллюстрированный медицинский словарь Дорланда (32-е изд.). Эльзевир. п. 1461. ИСБН 978-1-4160-6257-8 .
- ^ Бьянко, Карл (апрель 2000 г.). «Как работает ваше сердце» . Как все работает . Архивировано из оригинала 29 июля 2016 года . Проверено 14 августа 2016 г.
- ^ Ампанози, Гарифалия; Кринкке, Эйлин; Лаберке, Патрик; Швейцер, Вольф; Тали, Майкл Дж.; Эберт, Ларс К. (7 мая 2018 г.). «Сравнение размера кулака с размером сердца не является эффективным методом оценки кардиомегалии». Сердечно-сосудистая патология . 36 : 1–5. doi : 10.1016/j.carpath.2018.04.009 . ISSN 1879-1336 . ПМИД 29859507 . S2CID 44086023 .
- ^ Jump up to: а б Анатомия Грея 2008 , стр. 960–962.
- ^ Анатомия Грея 2008 , стр. 964–967.
- ^ Покок, Джиллиан (2006). Физиология человека . Издательство Оксфордского университета. п. 264. ИСБН 978-0-19-856878-0 .
- ^ Jump up to: а б с Анатомия Грея 2008 , стр. 966–967.
- ^ Анатомия Грея 2008 , с. 970.
- ^ Университет Миннесоты. «Сосочковые мышцы» . Атлас анатомии сердца человека . Архивировано из оригинала 17 марта 2016 года . Проверено 7 марта 2016 г.
- ^ «гребешковая мышца» . Бесплатный словарь. Архивировано из оригинала 23 августа 2018 года . Проверено 31 июля 2016 г.
- ^ «Протеом человека в сердце – Атлас белков человека» . www.proteinatlas.org . Архивировано из оригинала 9 ноября 2018 года . Проверено 29 сентября 2017 г.
- ^ Улен, Матиас; Фагерберг, Линн; Халльстрем, Бьёрн М.; Линдског, Сесилия; Оксволд, Пер; Мардиноглу, Адиль; Сивертссон, Оса; Кампф, Кэролайн; Шёстедт, Эвелина (23 января 2015 г.). «Тканевая карта протеома человека». Наука . 347 (6220): 1260419. doi : 10.1126/science.1260419 . ISSN 0036-8075 . ПМИД 25613900 . S2CID 802377 .
- ^ Линдског, Сесилия; Линней, Джеркер; Фагерберг, Линн; Халльстрем, Бьёрн М.; Сундберг, Карл Йохан; Линдхольм, Мален; Хасс, Микаэль; Кампф, Кэролайн; Чой, Ховард (25 июня 2015 г.). «Протеомы сердечной и скелетных мышц человека, определенные с помощью транскриптомики и профилирования на основе антител» . БМК Геномика . 16 (1): 475. doi : 10.1186/s12864-015-1686-y . ISSN 1471-2164 . ПМЦ 4479346 . ПМИД 26109061 .
- ^ Анатомия Грея 2008 , с. 959.
- ^ Дж., Тортора, Джерард (2009). Основы анатомии человека . Нильсен, Марк Т. (Марк Томас) (11-е изд.). Хобокен, Нью-Джерси: Дж. Уайли. ISBN 978-0-471-78931-4 . ОСЛК 213300667 .
{{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ) - ^ Дэвидсона, 2010 , с. 525.
- ^ Анатомия Грея 2008 , с. 981.
- ^ Jump up to: а б Анатомия Грея 2008 , с. 982.
- ^ Дэвидсона, 2010 , с. 526.
- ^ Анатомия Грея 2008 , с. 945.
- ^ «Развитие сердца основного каркаса» . Meddean.luc.edu. Архивировано из оригинала 16 ноября 2001 года . Проверено 17 октября 2010 г.
- ^ ДюБоз, Ти Джей; Кунюс, Дж.А.; Джонсон, Л. (1990). «Эмбриональная частота сердечных сокращений и возраст». Сонография J Diagn Med . 6 (3): 151–157. CiteSeerX 10.1.1.860.9613 . дои : 10.1177/875647939000600306 . S2CID 72955922 .
- ^ ДюБоз, TJ (1996) Сонография плода , стр. 263–274; Филадельфия: У. Б. Сондерс ISBN 0-7216-5432-0
- ↑ ДюБоз, Терри Дж. (26 июля 2011 г.) Пол, частота сердечных сокращений и возраст. Архивировано 2 мая 2014 г. в Wayback Machine . obgyn.net
- ^ Гайтон и Холл 2011 , стр. 110–113.
- ^ Jump up to: а б Берри, Уильям; Маккензи, Кэтрин (1 января 2010 г.). «Использование инотропов в реанимации» . Клинический фармацевт . 2 : 395. Архивировано из оригинала 28 ноября 2016 года.
- ^ Jump up to: а б Берстен, Эндрю (2013). Руководство О по интенсивной терапии (7-е изд.). Лондон: Elsevier Health Sciences. стр. 912–922. ISBN 978-0-7020-4762-6 .
- ^ Покок, Джиллиан (2006). Физиология человека (Третье изд.). Издательство Оксфордского университета. п. 266. ИСБН 978-0-19-856878-0 .
- ^ Антц, Матиас; и др. (1998). «Электрическая проводимость между правым и левым предсердиями через мускулатуру коронарного синуса» . Тираж . 98 (17): 1790–1795. дои : 10.1161/01.CIR.98.17.1790 . ПМИД 9788835 .
- ^ Де Понти, Роберто; и др. (2002). «Электроанатомический анализ распространения синусового импульса в предсердиях нормального человека». Журнал сердечно-сосудистой электрофизиологии . 13 (1): 1–10. дои : 10.1046/j.1540-8167.2002.00001.x . ПМИД 11843475 . S2CID 1705535 .
- ^ «Определение узла SA» . MedicineNet.com. 27 апреля 2011 года. Архивировано из оригинала 1 августа 2012 года . Проверено 7 июня 2012 г.
- ^ «Волокна Пуркинье» . О сайте.com. 9 апреля 2012 года. Архивировано из оригинала 14 апреля 2012 года . Проверено 7 июня 2012 г.
- ^ Гайтон и Холл 2011 , стр. 115–120.
- ^ Дэвис, JP; Тикунова, С.Б. (2008). "Ка 2+ обмен с тропонином С и динамика сердечной мышцы» . Сердечно-сосудистые исследования . 77 (4): 619–626. doi : 10.1093/cvr/cvm098 . PMID 18079104 .
- ^ Ощега, Ю; Портер, Канзас; Хьюз, Дж; Диллон, CF; Нванкво, Т. (2011). «Справочные данные о частоте пульса в покое у детей, подростков и взрослых, США, 1999–2008 гг.» (PDF) . Отчеты национальной статистики здравоохранения (41): 1–16. ПМИД 21905522 . Архивировано (PDF) из оригинала 23 июня 2017 года.
- ^ Гайтон, Артур К.; Холл, Джон Э. (2005). Учебник медицинской физиологии (11-е изд.). Филадельфия: У. Б. Сондерс. стр. 116–122. ISBN 978-0-7216-0240-0 .
- ^ Гайтон и Холл 2011 , с. 208.
- ^ Гайтон и Холл 2011 , с. 212.
- ^ Jump up to: а б с «Сердечно-сосудистые заболевания (ССЗ)» . Всемирная организация здравоохранения . Архивировано из оригинала 10 марта 2016 года . Проверено 9 марта 2016 г.
- ^ «Ваша команда здравоохранения при сердечной недостаточности» . www.heart.org . Архивировано из оригинала 10 марта 2016 года . Проверено 9 марта 2016 г.
- ^ Jump up to: а б «Различные болезни сердца» . Всемирная федерация сердца . Архивировано из оригинала 12 марта 2016 года . Проверено 9 марта 2016 г.
- ^ Харрисон, 2011 , с. 1501.
- ^ Дэвидсона, 2010 , с. 554.
- ^ Jump up to: а б с д и Пониковский, Петр; Вурс, Адриан А.; Анкер, Стефан Д.; Буэно, Эктор; Клеланд, Джон Г.Ф.; Коутс, Эндрю Дж.С.; Фальк, Фолькмар; Гонсалес-Хуанатей, Хосе Рамон; Харьола, Вели-Пекка (август 2016 г.). «Руководство ESC по диагностике и лечению острой и хронической сердечной недостаточности, 2016 г.: Рабочая группа по диагностике и лечению острой и хронической сердечной недостаточности Европейского общества кардиологов (ESC). Разработано при особом вкладе Ассоциации сердечной недостаточности. (HFA) ESC» (PDF) . Европейский журнал сердечной недостаточности . 18 (8): 891–975. дои : 10.1002/ejhf.592 . hdl : 2434/427148 . ISSN 1879-0844 . ПМИД 27207191 . S2CID 221675744 . Архивировано (PDF) из оригинала 14 июня 2020 г. Проверено 24 сентября 2019 г.
- ^ Jump up to: а б Ваганян, Алек; Альфиери, Оттавио; Андреотти, Феличита; Антунес, Мануэль Дж.; Барон-Эскивиас, Гонсало; Баумгартнер, Гельмут; Боргер, Майкл Эндрю; Каррель, Тьерри П.; Де Бонис, Мишель (октябрь 2012 г.). «Руководство по лечению пороков сердца (версия 2012 г.): Объединенная целевая группа по лечению пороков сердца Европейского общества кардиологов (ESC) и Европейской ассоциации кардиоторакальной хирургии (EACTS)» . Европейский журнал кардиоторакальной хирургии . 42 (4): С1–44. дои : 10.1093/ejcts/ezs455 . ISSN 1873-734X . ПМИД 22922698 .
- ^ Дэвидсона, 2010 , стр. 612–13.
- ^ Jump up to: а б Кирхгоф, Паулюс; Бенусси, Стефано; Котеча, Дипак; Альссон, Андерс; Атар, Дэн; Касадеи, Барбара; Кастелла, Мануэль; Динер, Ханс-Кристоф; Хайдбухель, Хейн (ноябрь 2016 г.). «Руководство ESC по лечению фибрилляции предсердий, 2016 г., разработанное в сотрудничестве с EACTS» . Европа . 18 (11): 1609–1678. doi : 10.1093/europace/euw295 . ISSN 1532-2092 . ПМИД 27567465 .
- ^ Jump up to: а б с Европейское общество кардиологов (ESC); Европейская ассоциация сердечного ритма (EHRA); Бриньоль, Мишель; Ауриккио, Анджело; барон-Эскивиас, Гонсало; Бордашар, Пьер; Бориани, Джузеппе; Брейтхардт, Оле-А.; Клеланд, Джон (август 2013 г.). «Руководство ESC по кардиостимуляции и сердечной ресинхронизирующей терапии 2013 года: рабочая группа по кардиостимуляции и ресинхронизирующей терапии Европейского общества кардиологов (ESC). Разработано в сотрудничестве с Европейской ассоциацией сердечного ритма (EHRA)» . Европа . 15 (8): 1070–1118. doi : 10.1093/europace/eut206 . ISSN 1532-2092 . ПМИД 23801827 .
- ^ Бломстрем-Лундквист, Карина; Шейнман, Мелвин М.; Алиот, Этьен М.; Альперт, Джозеф С.; Калкинс, Хью; Камм, А. Джон; Кэмпбелл, В. Бартон; Хейнс, Дэвид Э.; Кук, Карл Х. (14 октября 2003 г.). «Руководства ACC/AHA/ESC по ведению пациентов с суправентрикулярными аритмиями – краткое изложение: отчет Рабочей группы Американского колледжа кардиологов/Американской кардиологической ассоциации по практическим рекомендациям и Комитета по практическим рекомендациям Европейского общества кардиологов (Комитет по написанию рекомендаций) Разработать рекомендации по ведению больных с наджелудочковыми аритмиями)» . Тираж . 108 (15): 1871–1909. дои : 10.1161/01.CIR.0000091380.04100.84 . ISSN 1524-4539 . ПМИД 14557344 .
- ^ Дэвидсона, 2010 , стр. 638–639.
- ^ Баумгартнер, Гельмут; Бонхёффер, Филип; Де Гроот, Наташа М.С.; де Хаан, Фокс; Динфилд, Джон Эрик; Гали, Назарено; Гацулис, Майкл А.; Гольке-Бервольф, Криста; Каммерер, Харальд (декабрь 2010 г.). «Руководство ESC по лечению врожденных пороков сердца у взрослых (новая версия 2010 г.)» . Европейский кардиологический журнал . 31 (23): 2915–2957. doi : 10.1093/eurheartj/ehq249 . ISSN 1522-9645 . ПМИД 20801927 .
- ^ Харрисон, 2011 , с. 1458–65.
- ^ Марбан, Эдуардо (10 января 2002 г.). «Сердечные каналопатии» . Природа . 415 (6868): 213–218. Бибкод : 2002Natur.415..213M . дои : 10.1038/415213a . ISSN 0028-0836 . ПМИД 11805845 . S2CID 4419017 .
- ^ Марбан, Эдвард (1 июля 2003 г.). «Сердечные каналопатии» . на сердце Виды 4 (3): 4. ISSN 1995-705X .
- ^ Скиннер-младший, Винбо А., Абрамс Д., Вохра Дж., Уайлд А.А. (январь 2019 г.). «Каналопатии, приводящие к внезапной сердечной смерти: клинические и генетические аспекты». Циркуляция сердца и легких . 28 (1): 22–30. дои : 10.1016/j.hlc.2018.09.007 . ПМИД 30389366 . S2CID 53270374 .
- ^ «Синдром удлиненного интервала QT» . НОРД (Национальная организация по редким заболеваниям) . Проверено 19 ноября 2022 г.
- ^ «Катехоламинергическая полиморфная желудочковая тахикардия: MedlinePlus Genetics» . medlineplus.gov . Проверено 19 ноября 2022 г.
- ^ «Прогрессирующая семейная блокада сердца: MedlinePlus Genetics» . medlineplus.gov . Проверено 19 ноября 2022 г.
- ^ Бурье, Феликс; Дени, Арно; Ченити, Гассен; Лам, Анна; Влахос, Константинос; Такигава, Масатеру; Китамура, Такеши; Фронтера, Антонио; Дюшато, Жослен; Памбран, Томас; Клотц, Николас; Дервал, Николас; Захер, Фредерик; Жайс, Пьер; Эиссгер, Мишель (27 ноября 2018 г.). «Синдром ранней реполяризации: диагностический и терапевтический подход» . Границы сердечно-сосудистой медицины . 5 : 169. дои : 10.3389/fcvm.2018.00169 . ISSN 2297-055X . ПМК 6278243 . ПМИД 30542653 .
- ^ «Синдром Бругада: MedlinePlus Genetics» . medlineplus.gov . Проверено 19 ноября 2022 г.
- ^ Дэвидсон, 2010 , стр. 527–534.
- ^ Дэвидсон, сэр Стэнли; Колледж, Ники Р.; Уокер, Брайан Р.; Ралстон, Стюарт (2010). Принципы и медицинская практика Дэвидсона (21-е изд.). Эдинбург: Черчилль Ливингстон/Эльзевир. стр. 522–536. ISBN 978-0-7020-3084-0 .
- ^ Jump up to: а б с Дэвидсона, 2010 г. , стр. 522–536.
- ^ Jump up to: а б Тэлли, Николас Дж.; О'Коннор, Саймон (2013). Клиническое обследование . Черчилль Ливингстон. стр. 76–82. ISBN 978-0-7295-4198-5 .
- ^ Jump up to: а б Дэвидсона, 2010 г. , стр. 556–559.
- ^ Ковен, Дэвид; Ян, Эрик. «Обследование острого коронарного синдрома» . Медскейп . Архивировано из оригинала 6 августа 2016 года . Проверено 14 августа 2016 г.
- ^ Дэвидсона, 2010 , стр. 531.
- ^ Харрисон, 2011 , с. 1534.
- ^ Дэвидсон, 2010 , стр. 521–640.
- ^ Jump up to: а б с д Дэвидсона, 2010 г. , стр. 528–530.
- ^ Армстронг, Уильям Ф.; Райан, Томас; Фейгенбаум, Харви (2010). Эхокардиография Фейгенбаума . Липпинкотт Уильямс и Уилкинс. ISBN 978-0-7817-9557-9 . Архивировано из оригинала 23 апреля 2016 года.
- ^ Авторы/члены рабочей группы; Пьеполи, Массимо Ф.; Мотыги, Арно В.; Эйджволл, Стефан; Альбус, Кристиан; Бротонс, Карлос; Катапано, Альберико Л.; Куни, Мария-Тереза; Корра, Уго (сентябрь 2016 г.). «Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике, 2016 г.: Шестая совместная рабочая группа Европейского общества кардиологов и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике (составлена представителями 10 обществ и приглашенными экспертами) Разработано при специальном участии Европейской ассоциации сердечно-сосудистой профилактики и реабилитации (EACPR)» . Атеросклероз . 252 : 207–274. doi : 10.1016/j.atherosclerosis.2016.05.037 . ISSN 1879-1484 . ПМИД 27664503 . Архивировано из оригинала 28 августа 2021 года . Проверено 11 сентября 2018 г.
- ^ Jump up to: а б Колх, Филипп; Виндекер, Стефан; Альфонсо, Фернандо; Колле, Жан-Филипп; Кремер, Йохен; Фальк, Фолькмар; Филиппатос, Герасимос; Хамм, Кристиан; Руководитель Стюарт Дж. (октябрь 2014 г.). «Руководство ESC/EACTS по реваскуляризации миокарда, 2014 г.: Целевая группа по реваскуляризации миокарда Европейского общества кардиологов (ESC) и Европейской ассоциации сердечно-торакальной хирургии (EACTS). Разработано при особом вкладе Европейской ассоциации чрескожной сердечно-сосудистой хирургии. Вмешательства (EAPCI)» . Европейский журнал кардиоторакальной хирургии . 46 (4): 517–592. дои : 10.1093/ejcts/ezu366 . ISSN 1873-734X . ПМИД 25173601 .
- ^ Дэвидсон, 2010 , стр. 585–588, 614–623.
- ^ Jump up to: а б с «Анатомия сердца» . Интернет-музей Сиднейского университета . Архивировано из оригинала 18 августа 2016 года . Проверено 2 августа 2016 г.
- ^ Jump up to: а б с д Мелетида, Джон; Константинопулос, Костас (2010). «Верования, мифы и реальность, окружающие слово Хема (Кровь) от Гомера до наших дней» . Анемия . 2010 : 857657. doi : 10.1155/2010/857657 . ПМК 3065807 . ПМИД 21490910 .
- ^ Кац, AM (1 мая 2008 г.). «Современный» взгляд на сердечную недостаточность: как мы сюда попали?» . Кровообращение: Сердечная недостаточность . 1 (1): 63–71. doi : 10.1161/CIRCHEARTFAILURE.108.772756 . ПМИД 19808272 .
- ^ Jump up to: а б с д и ж г Эйрд, WC (июль 2011 г.). «Открытие сердечно-сосудистой системы: от Галена до Уильяма Харви» . Журнал тромбозов и гемостаза . 9 : 118–29. дои : 10.1111/j.1538-7836.2011.04312.x . ПМИД 21781247 . S2CID 12092592 .
- ^ Микелакис, Эд (19 июня 2014 г.). «Легочная артериальная гипертензия: вчера, сегодня, завтра» . Исследование кровообращения . 115 (1): 109–114. дои : 10.1161/CIRCRESAHA.115.301132 . ПМИД 24951761 .
- ^ Уэст, Джон (2008). «Ибн ан-Нафис, малое кровообращение и золотой век ислама» . Журнал прикладной физиологии . 105 (6): 1877–1880. doi : 10.1152/japplphysicalol.91171.2008 . ПМК 2612469 . ПМИД 18845773 .
- ^ Бондке Перссон, А.; Перссон, ПБ (2014). «Форма и функции сосудистой системы». Акта Физиологика . 211 (3): 468–470. дои : 10.1111/apha.12309 . ПМИД 24800879 . S2CID 26211642 .
- ^ Jump up to: а б Уэст, Дж. Б. (30 мая 2014 г.). «Гален и начало западной физиологии» (PDF) . AJP: Клеточная и молекулярная физиология легких . 307 (2): Л121–Л128. дои : 10.1152/ajplung.00123.2014 . ПМИД 24879053 . S2CID 5656712 . Архивировано из оригинала (PDF) 2 марта 2019 года.
- ^ Сильверман, Мэн (13 июня 2006 г.). «Почему бьется сердце?: Открытие электрической системы сердца» . Тираж . 113 (23): 2775–2781. doi : 10.1161/CIRCULATIONAHA.106.616771 . ПМИД 16769927 .
- ^ Купер, Дэвид К.С. (1 января 2012 г.). «Краткая история межвидовой трансплантации органов» . Труды Медицинского центра Университета Бэйлора . 25 (1): 49–57. дои : 10.1080/08998280.2012.11928783 . ISSN 0899-8280 . ПМЦ 3246856 . ПМИД 22275786 .
- ^ «Операция, которая привела медицину в эпоху средств массовой информации» . Новости Би-би-си . 3 декабря 2017 года . Проверено 9 июня 2022 г.
- ^ Донорство органов . ООО «Гринхейвен Паблишинг». 2012. с. 18. ISBN 9780737762693 .
- ^ Кули, Дентон А. (2011). «Воспоминания о первых годах трансплантации сердца и полностью искусственного сердца» . Искусственные органы . 35 (4): 353–357. дои : 10.1111/j.1525-1594.2011.01235.x . ПМИД 21501184 .
- ^ Миниати, Дуглас Н.; Роббинс, Роберт С. (2002). «Трансплантация сердца: тридцатилетняя перспектива: тридцатилетняя перспектива». Ежегодный обзор медицины . 53 (1): 189–205. дои : 10.1146/annurev.med.53.082901.104050 . ПМИД 11818470 .
- ^ «Новости 2022 года — В ПАМЯТИ: Дэвид Беннетт-старший | Медицинский факультет Университета Мэриленда» . www.medschool.umaryland.edu . Проверено 9 июня 2022 г.
- ^ Нойбауэр, Стефан (15 марта 2007 г.). «Отказывающее сердце – в двигателе закончилось топливо». Медицинский журнал Новой Англии . 356 (11): 1140–1151. дои : 10.1056/NEJMra063052 . ПМИД 17360992 . S2CID 1481349 .
- ^ Jump up to: а б с Тресиддер, Джек (2012). "Сердце". Словарь символов Уоткинса . Уоткинс Медиа Лимитед. ISBN 978-1-78028-357-9 .
- ^ Рознер, Фред (1995). Медицина в Библии и Талмуде: отрывки из классических еврейских источников (августовское издание). Хобокен, Нью-Джерси: KTAV Pub. Дом. стр. 87–96. ISBN 978-0-88125-506-5 .
- ^ Britannica , Ib. Архивировано 7 января 2009 года в Wayback Machine . Это слово также было записано Уоллисом Баджем как Ab.
- ^ Аллен, Джеймс П. (2014). Среднеегипетский: введение в язык и культуру иероглифов (3-е изд.). Издательство Кембриджского университета. стр. 453, 465. ISBN. 978-1-107-66328-2 .
- ^ «Мумификация» . www.ancientegypt.co.uk . Проверено 20 декабря 2022 г.
- ^ Тейлор, Джон Х. (2001). Смерть и загробная жизнь в Древнем Египте . Чикаго: Издательство Чикагского университета. стр. 35–38. ISBN 978-0-226-79164-7 .
- ^ Сигуй, Цю; Маттос, Гилберт Л. (2000). Китайское письмо = Вэньцзы-сюэ-гайяо . Беркли: Общество изучения раннего Китая [ua] с. 176. ИСБН 978-1-55729-071-7 .
- ^ Онлайн-словарь MDBG. «心» Архивировано 4 октября 2016 года в Wayback Machine .
- ^ Роджерс, Флоуз, Боб (2007). Констатации фактов в традиционной китайской медицине (3-е изд.). Боулдер, Колорадо: Blue Poppy Press. п. 47. ИСБН 978-0-936185-52-1 . Архивировано из оригинала 14 апреля 2021 года . Проверено 16 августа 2020 г. .
{{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ) - ^ Уайзман, Найджел; Йе, Фэн (1998). Практический словарь китайской медицины (1-е изд.). Бруклин, Массачусетс: Публикации Парадигмы. п. 260. ИСБН 978-0-912111-54-4 .
- ^ Селлмер, Свен (2004), «Сердце в Огведе » , Петр Бальцерович; Марек Мейор (ред.), Очерки индийской философии, религии и литературы , Дели: Motilal Banarsidass Publishers, стр. 71–83, ISBN 978-81-208-1978-8 , заархивировано из оригинала 6 декабря 2016 г.
- ^ Ланман, Чарльз Роквелл (1996). Читатель санскрита: текст, словарный запас и примечания (переиздание). Дели: Мотилал Банарсидасс. п. 287. ИСБН 978-81-208-1363-2 .
- ^ Аристотель . О частях животных . книга 3, гл. 4. Архивировано из оригинала 14 августа 2016 года. ( De partibus Animalium )
- ^ Гален , De usu partium corporis humani («Использование частей человеческого тела»), книга 6.
- ^ Сандстрем, Алан (1991) Кукуруза — наша кровь . Университет Оклахомы Пресс. стр. 239–240. ISBN 0-8061-2403-2 .
- ^ Jump up to: а б « Слушай свое сердце»: старейшины коренных народов демонстрируют жесткую любовь в фильме «День Земли» . Рейтер . 20 апреля 2020 г. Проверено 20 декабря 2022 г.
- ^ «ПРРОРОЧЕСТВО» . ТКАЦЫ МУДРОСТИ МИРА . Проверено 20 декабря 2022 г.
- ^ Природа, Центр человека и (16 июня 2017 г.). «Из головы в сердце: путь человека» . Центр Человека и Природы . Проверено 20 декабря 2022 г.
- ^ Бионеры (22 марта 2019 г.). «Аборигенное искусство следовать мудрости сердца» . Бионеры . Проверено 20 декабря 2022 г.
- ^ Куриан Г (2001). «Святое Сердце Иисуса». Христианский словарь Нельсона: авторитетный источник информации о христианском мире . Томаса Нельсона Inc. ISBN 978-1-4185-3981-8 .
- ^ Мюррей, Том Девоншир Джонс; Линда Мюррей; Питер (2013). "Сердце". Оксфордский словарь христианского искусства и архитектуры (второе изд.). Корби: Издательство Оксфордского университета. ISBN 978-0-19-968027-6 .
{{cite book}}: CS1 maint: несколько имен: список авторов ( ссылка ) - ^ «Отрывок из Библейских ворот: Матфея 5:8 - новая международная версия» . Библейский шлюз . Проверено 19 декабря 2022 г.
- ^ «Отрывок из Библейских ворот: Притчи 4:23 - новая международная версия» . Библейский шлюз . Проверено 19 декабря 2022 г.
- ^ «Отрывок из Библейских ворот: Матфея 6:21 - новая международная версия» . Библейский шлюз . Проверено 22 декабря 2022 г.
- ^ «Отрывок из Библейских ворот: Притчи 23:7 - Новая версия короля Иакова» . Библейский шлюз . Проверено 19 декабря 2022 г.
- ^ Поли, Эндрю; Хаммарстрем, Харальд. Семья Транс-Новая Гвинея . стр. 125.
- ^ Журнал Индонезия , 25 (1994), с. 67
- ^ Абденнур, Самия (2010) «Фирах махшия ви михаммара», рецепт 117, Египетская кулинария: и другие ближневосточные рецепты , Американский университет в Каире Press. ISBN 977-424-926-7 .
- ^ Кеннеди, Диана (2013) Моя Мексика: кулинарная одиссея с рецептами , University of Texas Press. п. 100. ISBN 0-292-74840-X .
- ^ Сахаров, Алла (1993) Классическая русская кухня: великолепная подборка из более чем 400 традиционных рецептов . ISBN 1-55970-174-9
- ^ Ромбауэр, Ирма С .; Беккер, Марион Ромбауэр; Беккер, Итан (1975). Радость кулинарии . Компания Боббс-Меррилл. п. 508 . ISBN 978-0-02-604570-4 .
- ^ Швабе, Кэлвин В. (1979) Неупоминаемая кухня , University of Virginia Press, ISBN 0-8139-1162-1 , с. 96
- ^ Ромбауэр, Ирма С. и Ромбауэр Беккер, Мэрион (1975) Радость кулинарии , с. 508
- ^ Тород, Джон (2009) Говядина: и другие вопросы, связанные с крупным рогатым скотом , Taunton Press, ISBN 1-60085-126-6 , с. 230
- ^ Милсом, Дженни (2009) Путеводитель по мясу для знатоков . Стерлинг Издательская компания. п. 171. ISBN 1-4027-7050-2
- ^ Добсон, Джеффри П. (август 2003 г.). «О правильном размере: конструкция сердца, митохондриальная эффективность и потенциал продолжительности жизни». Клиническая и экспериментальная фармакология и физиология . 30 (8): 590–597. дои : 10.1046/j.1440-1681.2003.03876.x . ПМИД 12890185 . S2CID 41815414 .
- ^ Хайман, Л. Генриетта (1992). Сравнительная анатомия позвоночных Хаймана . Издательство Чикагского университета. стр. 448–. ISBN 978-0-226-87013-7 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Шаттлворт, Тревор Дж., изд. (1988). Физиология пластиножаберных рыб . Берлин, Гейдельберг: Springer Berlin Heidelberg. п. 3. ISBN 978-3-642-73336-9 . Архивировано из оригинала 14 апреля 2021 года . Проверено 16 августа 2020 г. .
- ^ Jump up to: а б с д и ж Ромер, Альфред Шервуд; Парсонс, Томас С. (1977). Тело позвоночного . Филадельфия: Холт-Сондерс Интернэшнл. стр. 437–442. ISBN 978-0-03-910284-5 .
- ^ Осборн, июнь (1998 г.). Колибри с рубиновым горлом . Издательство Техасского университета. п. 14 . ISBN 978-0-292-76047-9 .
- ^ Jump up to: а б Гримм, Курт А.; Ламонт, Ли А.; Транкилли, Уильям Дж.; Грин, Стивен А.; Робертсон, Шейла А. (2015). Ветеринарная анестезия и анальгезия . Джон Уайли и сыновья. п. 418. ИСБН 978-1-118-52620-0 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Jump up to: а б Сеймур, Роджер С. (1987). «Масштабирование сердечно-сосудистой физиологии у змей» . Интегративная и сравнительная биология . 27 (1): 97–109. дои : 10.1093/icb/27.1.97 . ISSN 1540-7063 .
- ^ Колвилл, Томас П.; Бассерт, Джоанна М. (2015). Клиническая анатомия и физиология для ветеринарных врачей . Elsevier Науки о здоровье. п. 547. ИСБН 978-0-323-35620-6 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Кригг, Гордон; Йохансен, Кьелл (1987). «Сердечно-сосудистая динамика у Crocodylus Porosus, дышащего воздухом, и во время добровольных аэробных погружений» (PDF) . Журнал сравнительной физиологии Б. 157 (3): 381–392. дои : 10.1007/BF00693365 . S2CID 28733499 . Архивировано (PDF) из оригинала 28 августа 2021 года . Проверено 20 февраля 2019 г.
- ^ Аксельссон, Майкл; Крейг, Франклин; Лёфман, Карл; Нильссон, Стефан; Кригг, Гордон (1996). «Динамическое анатомическое исследование сердечного шунтирования у крокодилов с использованием ангиоскопии высокого разрешения» (PDF) . Журнал экспериментальной биологии . 199 (2): 359–365. дои : 10.1242/jeb.199.2.359 . ПМИД 9317958 . Архивировано (PDF) из оригинала 3 марта 2015 года . Проверено 3 июля 2012 г.
- ^ Гош, Паллаб (15 сентября 2022 г.). «Самое старое в мире сердце найдено у доисторических рыб» . Новости Би-би-си . Проверено 16 сентября 2022 г.
- ^ Джурд, Ричард Дэвид (2004). Мгновенные заметки по биологии животных . Гирляндная наука. п. 134. ИСБН 978-1-85996-325-8 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Jump up to: а б Острандер, Гэри Кент (2000). Лабораторная рыбка . Эльзевир. стр. 154–155. ISBN 978-0-12-529650-2 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Фаррелл, Энтони П., изд. (2011). Энциклопедия физиологии рыб: от генома к окружающей среде . Стивенс, Э. Дон; Чех-младший, Джозеф Дж; Ричардс, Джеффри Г. Academic Press. п. 2315. ИСБН 978-0-08-092323-9 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Шукла, JP Fish & Fisheries . Публикации Растоги. стр. 154–155. ISBN 978-81-7133-800-9 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Jump up to: а б Соломон, Эльдра; Берг, Линда; Мартин, Диана В. (2010). Биология . Cengage Обучение. п. 939. ИСБН 978-1-133-17032-7 . Архивировано из оригинала 6 декабря 2016 года.
- ^ Шипп Р., фон Болецкий С., Якобс П. и др. Врожденный порок развития системного комплекса сердца у Sepia officinalis L. (Cephalopoda). Гельголандское море под водой. 52, 29–40 (1998). https://doi.org/10.1007/BF02908733
- ^ «Знакомьтесь с нашими животными» . Смитсоновский национальный зоологический парк . Архивировано из оригинала 29 июля 2016 года . Проверено 14 августа 2016 г.
- ^ Лэдд, Проссер С. (1991). Сравнительная физиология животных, экологическая и метаболическая физиология животных . Джон Уайли и сыновья. стр. 537–. ISBN 978-0-471-85767-9 . Архивировано из оригинала 6 декабря 2016 года.
Библиография
- Холл, Джон (2011). Учебник медицинской физиологии Гайтона и Холла (12-е изд.). Филадельфия: Сондерс/Эльзевир. ISBN 978-1-4160-4574-8 .
- Лонго, Дэн; Фаучи, Энтони; Каспер, Деннис; Хаузер, Стивен; Джеймсон, Дж.; Лоскальцо, Джозеф (2011). Принципы внутренней медицины Харрисона (18-е изд.). МакГроу-Хилл Профессионал. ISBN 978-0-07-174889-6 .
- Сьюзан Стэндринг; Нил Р. Борли; и др., ред. (2008). Анатомия Грея: анатомические основы клинической практики (40-е изд.). Лондон: Черчилль Ливингстон. ISBN 978-0-8089-2371-8 .
- Колледж Ники Р.; Брайан Р. Уокер; Стюарт Х. Ралстон, ред. (2010). Принципы и медицинская практика Дэвидсона (21-е изд.). Эдинбург: Черчилль Ливингстон/Эльзевир. ISBN 978-0-7020-3085-7 .
Внешние ссылки
- Трансплантация сердца свиньи человеку. Би-би-си, 11 января 2022 г.
- Кардиохирург Бартли П. Гриффит рассказывает об уникальной трансплантации свиного сердца человеку.
- Что такое сердце? - НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США
- Атлас анатомии сердца человека
- Обзор анатомии человеческого сердца, включая сосуды, внутренние и внешние особенности.
- Пренатальное развитие сердца человека
- Сердца животных: рыба, кальмары
- Сердце , междисциплинарная дискуссия BBC Radio 4 с Дэвидом Вуттоном, Фэй Баунд Альберти и Джонатаном Содеем ( В наше время , 1 июня 2006 г.)
- . Британская энциклопедия . Том. 13 (11-е изд.). 1911. стр. 129–134.