нейролептик
| нейролептик | |
|---|---|
| Класс препарата | |
 Оланзапин второго поколения ( атипичного ). — пример антипсихотика | |
| Идентификаторы классов | |
| Синонимы | Нейролептики, основные транквилизаторы. [1] |
| Использовать | Основные заболевания: шизофрения , шизоаффективное расстройство , деменция , синдром Туретта , биполярное расстройство , раздражительность при расстройствах аутистического спектра. |
| Клинические данные | |
| Drugs.com | Классы наркотиков |
| Внешние ссылки | |
| МеШ | Д014150 |
| Юридический статус | |
| В Викиданных | |
Нейролептики , ранее известные как нейролептики. [1] и основные транквилизаторы , [2] представляют собой класс психотропных препаратов, которые в основном используются для лечения психозов (включая бред , галлюцинации , паранойю или расстройства мышления ), главным образом при шизофрении , а также при ряде других психотических расстройств. [3] [4] они также являются основой Вместе со стабилизаторами настроения лечения биполярного расстройства . [5] Более того, они также используются в качестве вспомогательного средства при лечении резистентного к лечению большого депрессивного расстройства.
Использование любого антипсихотика связано с уменьшением объема ткани головного мозга. [6] [7] включая белого вещества , уменьшение [8] эффект, который зависит от дозы и времени. [6] [7] Недавнее контролируемое исследование показало, что антипсихотики второго поколения [9] в сочетании с интенсивной психосоциальной терапией [10] потенциально может предотвратить потерю бледного объема мозга при первом эпизоде психоза. [11] [8]
Использование нейролептиков может привести ко многим нежелательным побочным эффектам, таким как непроизвольные двигательные расстройства , гинекомастия , импотенция , увеличение веса и метаболический синдром . Длительное применение может вызвать побочные эффекты, такие как поздняя дискинезия , поздняя дистония и поздняя акатизия.
Антипсихотики первого поколения (например, хлорпромазин ), известные как типичные антипсихотики , были впервые представлены в 1950-х годах, а другие разрабатывались до начала 1970-х годов. [12] Антипсихотики второго поколения, известные как атипичные антипсихотики , появились с появлением клозапина в начале 1970-х годов, за которым последовали другие (например, рисперидон ). [13] Оба поколения лекарств блокируют рецепторы дофамина в мозге , но атипичные препараты блокируют рецепторы серотонина также и . Антипсихотики третьего поколения были представлены в 2000-х годах и обеспечивают частичный агонизм, а не блокаду дофаминовых рецепторов. [14] Нейролептик , происходящий от греческого : νεῦρον ( нейрон ) и λαμβάνω ( захватить ) – что означает «захватывающий нерв» – относится как к общим неврологическим эффектам, так и к побочным эффектам. [15]
Медицинское использование
[ редактировать ]Антипсихотики чаще всего используются при следующих состояниях:
- Шизофрения [3]
- Шизоаффективное расстройство чаще всего сочетается с антидепрессантами (в случае депрессивного подтипа) или стабилизаторами настроения (в случае биполярного подтипа). Нейролептики обладают свойствами стабилизации настроения и поэтому могут использоваться как самостоятельные лекарства для лечения нарушений регуляции настроения.
- Биполярное расстройство (острая мания и смешанные эпизоды) можно лечить типичными или атипичными антипсихотиками, хотя обычно предпочтительнее атипичные антипсихотики, поскольку они, как правило, имеют более благоприятный профиль побочных эффектов. [16] и, согласно недавнему метаанализу, они, как правило, менее ответственны за переход от мании к депрессии. [17]
- Психотическая депрессия . При этом показании психиатр обычно назначает комбинацию атипичного антипсихотика и антидепрессанта, поскольку эта практика лучше всего подтверждается фактическими данными. [18]
- Устойчивая к лечению депрессия как дополнение к стандартной терапии антидепрессантами. [18]
Учитывая ограниченность возможностей лечения поведенческих проблем, связанных с деменцией , перед применением антипсихотиков обычно предпринимаются другие фармакологические и нефармакологические вмешательства. Анализ соотношения риска и пользы проводится для того, чтобы сопоставить риск побочных эффектов антипсихотиков с потенциальной пользой, побочными эффектами альтернативных вмешательств и риском невмешательства, когда поведение пациента становится небезопасным. [19] То же самое можно сказать и о бессоннице , при которой их не рекомендуют в качестве терапии первой линии. [19] Существуют научно обоснованные показания к использованию антипсихотиков у детей (например, тиковое расстройство, биполярное расстройство, психоз), но применение антипсихотиков вне этих контекстов (например, для лечения поведенческих проблем) требует значительной осторожности. [19]
Нейролептики используются для лечения тиков, связанных с синдромом Туретта . [20] Арипипразол , атипичный антипсихотик , используется в качестве дополнительного лекарства для облегчения сексуальной дисфункции, являющейся симптомом антидепрессантов, селективных ингибиторов обратного захвата серотонина, у женщин. [21] : 10 Кветиапин используется для лечения генерализованного тревожного расстройства . [22]
Шизофрения
[ редактировать ]Лечение антипсихотическими препаратами является ключевым компонентом рекомендаций по лечению шизофрении Национального института здравоохранения и совершенствования медицинской помощи (NICE). [23] Американская психиатрическая ассоциация , [24] и Британское общество психофармакологии. [25] Основная цель лечения антипсихотиками — уменьшение положительных симптомов психоза, к которым относятся бред и галлюцинации. [3] Существуют противоречивые данные, подтверждающие значительное влияние применения антипсихотиков на первичные негативные симптомы (такие как апатия, отсутствие эмоционального воздействия и отсутствие интереса к социальному взаимодействию) или на когнитивные симптомы (нарушения памяти, снижение способности планировать и выполнять задачи). . [26] [27] В целом эффективность антипсихотического лечения в уменьшении положительных симптомов возрастает с увеличением тяжести исходных симптомов. [28] Все антипсихотические препараты действуют примерно одинаково: противодействуя дофаминовым рецепторам D2. Однако существуют некоторые различия между типичными и атипичными антипсихотиками. Например, было замечено, что атипичные антипсихотические препараты снижают нейрокогнитивные нарушения, связанные с шизофренией, в большей степени, чем обычные антипсихотики, хотя причины и механизм этого действия до сих пор неясны исследователям. [29]
Применение антипсихотических препаратов при лечении шизофрении включает профилактику для тех, у кого проявляются симптомы, позволяющие предположить, что они подвержены высокому риску развития психоза; лечение первого эпизода психоза; поддерживающая терапия (форма профилактики, поддерживающая терапия направлена на поддержание терапевтического эффекта и предотвращение рецидива симптомов); и лечение повторяющихся эпизодов острого психоза. [3] [25]
Профилактика психозов и улучшение симптомов.
[ редактировать ]Батареи тестов, такие как PACE (Клиника личной оценки и кризисной оценки) и COPS (Критерии продромальных синдромов), которые измеряют психотические симптомы низкого уровня и когнитивные нарушения, используются для оценки людей с ранними симптомами низкого уровня психоза. Результаты тестов объединяются с информацией о семейном анамнезе для выявления пациентов в группе «высокого риска»; Считается, что у них есть 20–40% риск развития явного психоза в течение двух лет. [25] Этих пациентов часто лечат низкими дозами антипсихотических препаратов с целью уменьшения симптомов и предотвращения развития явного психоза. Хотя в целом антипсихотики полезны для уменьшения симптомов, клинические испытания на сегодняшний день показывают мало доказательств того, что раннее использование антипсихотиков улучшает долгосрочные результаты у пациентов с продромальными симптомами, как отдельно, так и в сочетании с когнитивно-поведенческой терапией. [30]
Первый эпизод психоза
[ редактировать ]Первый эпизод психоза (ФЭП) – это первое проявление психотических симптомов. NICE рекомендует всем людям с первым эпизодом психоза лечиться как антипсихотическими препаратами, так и когнитивно-поведенческой терапией (КПТ). NICE также рекомендует проинформировать тех, кто предпочитает только КПТ, что комбинированное лечение более эффективно. [23] Диагноз шизофрении в настоящее время не ставится, поскольку для его определения по DSM-5 и ICD-11 требуется больше времени , и только около 60% тех, у кого наблюдается первый эпизод психоза, позже будут диагностированы шизофрения. [31]
Коэффициент конверсии первого эпизода психоза, вызванного наркотиками , в биполярное расстройство или шизофрению ниже: 30% людей переходят либо в биполярное расстройство, либо в шизофрению. [32] NICE не делает различий между психозом, вызванным употреблением психоактивных веществ, и любой другой формой психоза. Скорость конверсии различается для разных классов лекарств. [32]
Фармакологические варианты специфического лечения ФЭП обсуждались в недавних обзорах. [33] [34] Цели лечения ФЭП включают уменьшение симптомов и потенциальное улучшение долгосрочных результатов лечения. Рандомизированные клинические исследования предоставили доказательства эффективности антипсихотических препаратов в достижении первой цели, при этом антипсихотики первого и второго поколения показали примерно одинаковую эффективность. Доказательства того, что раннее лечение оказывает благоприятное влияние на долгосрочные результаты, сомнительны. [23] [25]
Рецидивирующие психотические эпизоды
[ редактировать ]Плацебо-контролируемые исследования антипсихотических препаратов как первого, так и второго поколения последовательно демонстрируют превосходство активных препаратов над плацебо в подавлении психотических симптомов. [25] Большой метаанализ 38 исследований антипсихотических препаратов при шизофрении с острыми психотическими эпизодами показал величину эффекта около 0,5. [35] Между одобренными антипсихотическими препаратами, включая препараты первого и второго поколения, разница в эффективности незначительна или отсутствует вообще. [23] [36] Эффективность таких препаратов субоптимальна. Лишь немногие пациенты достигают полного разрешения симптомов. Частота ответов, рассчитанная с использованием различных пороговых значений для уменьшения симптомов, низкая, а их интерпретация осложняется высокими показателями ответа на плацебо и выборочной публикацией результатов клинических испытаний. [37]
Поддерживающая терапия
[ редактировать ]У большинства пациентов, получающих антипсихотические препараты, ответ будет наблюдаться в течение четырех недель. Целями продолжения лечения являются поддержание подавления симптомов, предотвращение рецидивов, улучшение качества жизни и поддержка участия в психосоциальной терапии. [3] [25]
Поддерживающая терапия антипсихотическими препаратами явно превосходит плацебо в предотвращении рецидивов, но связана с увеличением веса, двигательными расстройствами и высокой частотой прекращения лечения. [38] Трехлетнее исследование с участием людей, получавших поддерживающую терапию после острого психотического эпизода, показало, что у 33% пациентов наблюдалось длительное уменьшение симптомов, у 13% - ремиссия и только у 27% наблюдалось удовлетворительное качество жизни. Влияние профилактики рецидивов на долгосрочные результаты неясно, поскольку исторические исследования показывают небольшую разницу в долгосрочных результатах до и после введения антипсихотических препаратов. [25]
Хотя поддерживающая терапия явно снижает частоту рецидивов, требующих госпитализации, крупное обсервационное исследование, проведенное в Финляндии, показало, что у людей, которые в конечном итоге прекратили прием антипсихотиков, риск повторной госпитализации из-за проблем с психическим здоровьем или смерти тем выше, чем дольше их назначают (и, предположительно, принимал) антипсихотики до прекращения терапии. Если люди не прекращали прием антипсихотиков, у них оставался низкий риск рецидива и госпитализации по сравнению с теми, кто это делал. [39] Авторы предположили, что разница может быть связана с тем, что у людей, которые прекратили лечение через более длительный период времени, наблюдались более тяжелые психические заболевания, чем у тех, кто прекратил терапию антипсихотическими препаратами раньше. [39]
Серьезной проблемой в использовании антипсихотических препаратов для профилактики рецидивов является низкий уровень приверженности лечению. [3] Несмотря на относительно высокий уровень побочных эффектов, связанных с этими препаратами, некоторые данные, в том числе более высокие показатели выбывания из групп плацебо по сравнению с группами лечения в рандомизированных клинических исследованиях, позволяют предположить, что большинство пациентов, прекращающих лечение, делают это из-за субоптимальной эффективности. [38] [40] Если кто-то испытывает психотические симптомы из-за несоблюдения режима лечения, он может быть вынужден пройти лечение посредством процесса, называемого недобровольным обязательством , в ходе которого его можно заставить принять лечение (включая антипсихотики). Человек также может быть направлен на лечение за пределами больницы, что называется амбулаторным лечением .
Антипсихотики в инъекционной форме длительного действия (LAI) или «депо» были предложены в качестве метода снижения несоблюдения режима лечения (иногда также называемого несоблюдением режима). [3] [41] NICE советует предлагать LAI пациентам, когда предотвращение скрытого, преднамеренного несоблюдения режима лечения является клиническим приоритетом. [42] LAI используются для обеспечения соблюдения режима амбулаторного лечения. [3] [43] Метаанализ показал, что LAI приводят к снижению частоты повторных госпитализаций с отношением рисков 0,83; однако эти результаты не были статистически значимыми (95% доверительный интервал составлял от 0,62 до 1,11). [41]
Биполярное расстройство
[ редактировать ]Нейролептики обычно используются, часто в сочетании со стабилизаторами настроения , такими как литий / вальпроат , в качестве лечения первой линии маниакальных и смешанных эпизодов, связанных с биполярным расстройством. [18] [44] Причиной этой комбинации является запоздалое начало лечения вышеупомянутыми стабилизаторами настроения (терапевтический эффект вальпроата обычно проявляется примерно через пять дней после начала лечения, тогда как литий обычно занимает не менее недели). [44] до того, как будет виден полный терапевтический эффект) и сравнительно быстрое антиманиакальное действие антипсихотических препаратов. [45] Антипсихотики имеют документально подтвержденную эффективность при их монотерапии при острых маниакальных/смешанных эпизодах. [16]
Не менее пяти атипичных нейролептиков ( люматеперон , [46] карипразин , [47] луразидон , [48] оланзапин , [49] и кветиапин [50] ) также было обнаружено, что они обладают эффективностью при лечении биполярной депрессии в качестве монотерапии, тогда как только оланзапин [51] и кветиапин [52] [53] Было доказано, что они являются эффективным профилактическим (или поддерживающим ) лечением широкого спектра действия (т.е. против всех трех типов рецидивов — маниакального, смешанного и депрессивного) у пациентов с биполярным расстройством. Недавний Кокрейновский обзор также показал, что оланзапин имеет менее благоприятное соотношение риск/польза, чем литий, в качестве поддерживающего лечения биполярного расстройства. [54]
Американская психиатрическая ассоциация и Национальный институт здравоохранения и совершенствования медицинской помощи Великобритании рекомендуют антипсихотики для лечения острых психотических эпизодов шизофрении или биполярного расстройства, а также в качестве долгосрочного поддерживающего лечения для снижения вероятности дальнейших эпизодов. [55] [56] Они заявляют, что реакция на любой антипсихотик может быть вариабельной, поэтому могут потребоваться клинические испытания и что, где это возможно, следует отдавать предпочтение более низким дозам. В ряде исследований изучались уровни «соблюдения» или «приверженности» режиму антипсихотических препаратов и было обнаружено, что прекращение приема (прекращение их приема) пациентами связано с более высокой частотой рецидивов, включая госпитализацию.
Деменция
[ редактировать ]Психоз и возбуждение развиваются у 80 процентов людей, живущих в домах престарелых. [57] Несмотря на отсутствие одобрения FDA и предупреждений о «черном ящике» , атипичные нейролептики очень часто назначают людям с деменцией . [57] , необходима оценка основной причины поведения Прежде чем назначать антипсихотические препараты при симптомах деменции . [58] Нейролептики при деменции в пожилом возрасте показали умеренное преимущество по сравнению с плацебо в управлении агрессией или психозом, но это сочетается с довольно значительным увеличением числа серьезных побочных эффектов. Таким образом, антипсихотики не следует использовать регулярно для лечения деменции с агрессией или психозом, но они могут быть вариантом в некоторых случаях, когда существует серьезный дистресс или риск причинения физического вреда другим людям. [59] Психосоциальные вмешательства могут снизить потребность в антипсихотиках. [60] В 2005 году FDA выпустило предупреждение о повышенном риске смерти при использовании атипичных нейролептиков при деменции. [57] В последующие 5 лет использование атипичных нейролептиков для лечения деменции снизилось почти на 50%. [57]
Большое депрессивное расстройство
[ редактировать ]Ряд атипичных нейролептиков имеют некоторые преимущества при использовании в дополнение к другим методам лечения большого депрессивного расстройства . [61] [62] Арипипразол, кветиапин пролонгированного действия и оланзапин (при использовании в сочетании с флуоксетином ) получили маркировку Управления по контролю за продуктами и лекарствами (FDA) по этому показанию. [63] Однако при их использовании существует больший риск побочных эффектов по сравнению с использованием традиционных антидепрессантов. [61] Повышенный риск серьезных побочных эффектов при приеме антипсихотиков является причиной, по которой, например, кветиапину было отказано в одобрении в качестве монотерапии при большом депрессивном расстройстве или генерализованном тревожном расстройстве, а вместо этого он был одобрен только в качестве вспомогательного лечения в сочетании с традиционными антидепрессантами. [64]
Недавнее исследование по использованию антипихотиков при униполярной депрессии пришло к выводу, что использование этих препаратов в дополнение к одним только антидепрессантам приводит к худшему исходу заболевания. Этот эффект особенно выражен у молодых пациентов с психотической униполярной депрессией. Учитывая широкое использование такой комбинированной терапии, необходимы дальнейшие исследования побочных эффектов антипихотиков в качестве дополнительной терапии. [65]
Другой
[ редактировать ]С момента появления атипичных нейролептиков (второго поколения) в мире наблюдается устойчивый рост использования антипсихотиков, что объясняется использованием не по назначению при многих других неутвержденных расстройствах. [66] [67] [68] Помимо вышеперечисленного применения антипсихотики могут применяться при обсессивно-компульсивном расстройстве , посттравматическом стрессовом расстройстве , расстройствах личности , синдроме Туретта , аутизме и возбуждении у людей с деменцией. [69] Однако данные не подтверждают использование атипичных нейролептиков при расстройствах пищевого поведения или расстройствах личности. [70] Атипичный антипсихотик рисперидон может быть полезен при обсессивно-компульсивном расстройстве . [69] Использование низких доз антипсихотиков при бессоннице , хотя и является распространенным явлением, не рекомендуется, поскольку доказательств пользы мало, а также опасений относительно побочных эффектов. [70] [71] Некоторые из более серьезных побочных эффектов могут также возникнуть при использовании низких доз, таких как дислипидемия и нейтропения . [72] [73] а недавний сетевой метаанализ 154 двойных слепых рандомизированных контролируемых исследований медикаментозной терапии по сравнению с плацебо при бессоннице у взрослых показал, что кветиапин не продемонстрировал каких-либо краткосрочных преимуществ в отношении качества сна. [74] Низкие дозы антипсихотиков также можно использовать для лечения импульсивно-поведенческих и когнитивно-перцептивных симптомов пограничного расстройства личности . [75] Несмотря на отсутствие доказательств, подтверждающих пользу антипсихотиков у людей с расстройствами личности, каждому четвертому человеку, не имеющему серьезных психических заболеваний, их назначают в учреждениях первичной медико-санитарной помощи Великобритании . Многие люди принимают эти лекарства более года, вопреки рекомендациям NICE . [76] [77]
У детей их можно использовать при деструктивных расстройствах поведения , расстройствах настроения , распространенных нарушениях развития или умственной отсталости . [78] Нейролептики редко рекомендуются при синдроме Туретта, поскольку, хотя они и эффективны, побочные эффекты встречаются часто. [79] Похожая ситуация наблюдается и у людей с аутистическим спектром . [80] Большая часть доказательств использования антипсихотиков не по назначению (например, при деменции, ОКР, ПТСР, расстройствах личности, синдроме Туретта) имела недостаточное научное качество, чтобы поддержать такое использование, тем более, что существовали убедительные доказательства повышенного риска инсульта. тремор, значительное увеличение веса, седативный эффект и желудочно-кишечные проблемы. [81] Британский обзор нелицензионного использования у детей и подростков выявил аналогичную смесь результатов и проблем. [82] Обследование детей с первазивным нарушением развития показало, что 16,5% принимали антипсихотические препараты, чаще всего из-за раздражительности, агрессии и возбуждения. И рисперидон , и арипипразол были одобрены FDA США для лечения раздражительности у детей и подростков с аутизмом. [83] Обзор, проведенный в Великобритании, показал, что использование нейролептиков в Англии удвоилось в период с 2000 по 2019 год. Детям антипсихотики прописывали при состояниях, для которых нет одобрения, таких как аутизм. [84] [85]
Агрессивное вызывающее поведение у взрослых с умственной отсталостью часто лечат антипсихотическими препаратами, несмотря на отсутствие доказательной базы. недавнее рандомизированное контролируемое исследование Однако не выявило преимуществ по сравнению с плацебо и рекомендовало, чтобы использование антипсихотиков таким образом больше не рассматривалось как приемлемое рутинное лечение. [86]
Нейролептики вместе со стимуляторами могут быть вариантом лечения у людей с СДВГ и агрессивным поведением, когда другие методы лечения не помогли. [87] Их эффективность для профилактики делирия у госпитализированных не доказана. [88]
Типичные против нетипичных
[ редактировать ]Помимо уменьшения экстрапирамидных симптомов и за явным исключением клозапина, неясно, имеют ли атипичные антипсихотики (второго поколения) преимущества перед более старыми антипсихотиками первого поколения. [3] [27] [89] Амисульприд , оланзапин , рисперидон и клозапин могут быть более эффективными, но связаны с более выраженными побочными эффектами. [90] Типичные антипсихотики имеют такую же частоту прекращения лечения и рецидивов симптомов, что и атипичные, при использовании в низких и умеренных дозах. [91]
Клозапин является эффективным средством лечения тех, кто плохо реагирует на другие препараты («резистентная к лечению» или «рефрактерная» шизофрения). [92] но он имеет потенциально серьезный побочный эффект в виде агранулоцитоза (снижение количества лейкоцитов ) менее чем у 4% людей. [93]
Из-за предвзятости в исследовании точность сравнения атипичных нейролептиков вызывает беспокойство. [94]
В 2005 году государственный орган США, Национальный институт психического здоровья, опубликовал результаты крупного независимого исследования (проект CATIE). [95] Ни одно другое атипичное исследование ( рисперидон , кветиапин и зипрасидон ) не показало лучших результатов по используемым показателям, чем антипсихотик первого поколения перфеназин, и при этом они не вызывали меньше побочных эффектов, чем типичный антипсихотик перфеназин, хотя большее количество пациентов прекратили прием перфеназина из-за экстрапирамидных эффектов по сравнению с атипичные агенты (8% против 2–4%). [16] Это важно, поскольку любой пациент с поздней дискинезией был специально исключен из рандомизации в группу перфеназина; т.е. в исследовании CATIE группа пациентов, рандомизированных для приема перфеназа, имела меньший риск развития экстрапирамидных симптомов. [96]
Атипичные антипсихотики, по-видимому, не приводят к улучшению соблюдения режима лечения по сравнению с типичными антипсихотиками. [97]
Многие исследователи подвергают сомнению целесообразность назначения атипичных препаратов в первую очередь по сравнению с типичными, а некоторые даже ставят под сомнение различие между этими двумя классами. [98] [99] [100] Напротив, другие исследователи указывают на значительно более высокий риск поздней дискинезии и других экстрапирамидных симптомов при типичных препаратах и только по этой причине рекомендуют лечение первой линии атипичными препаратами, несмотря на большую склонность к метаболическим побочным эффектам у последних. [101] Правительственная организация Великобритании NICE недавно пересмотрела свои рекомендации в пользу атипичных препаратов, указав, что выбор должен быть индивидуальным, основанным на конкретных профилях конкретного препарата и предпочтениях пациента.
Переоценка доказательств не обязательно замедлила склонность к назначению атипичных препаратов. [102]
Побочные эффекты
[ редактировать ]Как правило, не следует применять более одного антипсихотического препарата одновременно из-за увеличения побочных эффектов. [103]
Некоторые атипичные нарушения связаны со значительным увеличением веса, диабетом и риском метаболического синдрома . [104] Нежелательные побочные эффекты заставляют людей прекращать лечение, что приводит к рецидивам. [105] Рисперидон (атипичный) имеет такую же частоту экстрапирамидных симптомов, как и галоперидол (типичный). [104] A rare but potentially lethal condition of neuroleptic malignant syndrome (NMS) has been associated with the use of antipsychotics. Through its early recognition, and timely intervention rates have declined. However, an awareness of the syndrome is advised to enable intervention.[106] Another less rare condition of tardive dyskinesia can occur due to long-term use of antipsychotics, developing after months or years of use. It is more often reported with use of typical antipsychotics.[107] Very rarely antipsychotics may cause tardive psychosis.[108]
Clozapine is associated with side effects that include weight gain, tiredness, and hypersalivation. More serious adverse effects include seizures, NMS, neutropenia, and agranulocytosis (lowered white blood cell count) and its use needs careful monitoring.[109][110]
Clozapine is also associated with thromboembolism (including pulmonary embolism), myocarditis, and cardiomyopathy.[111][112] A systematic review of clozapine-associated pulmonary embolism indicates that this adverse effect can often be fatal, and that it has an early onset, and is dose-dependent. The findings advised the consideration of using a prevention therapy for venous thromboembolism after starting treatment with clozapine, and continuing this for six months.[112] Constipation is three times more likely to occur with the use of clozapine, and severe cases can lead to ileus and bowel ischemia resulting in many fatalities.[109] Very rare clozapine adverse effects include periorbital edema due to several possible mechanisms (e.g., inhibition of platelet-derived growth factor receptors leading to increased vascular permeability, antagonism of renal dopamine receptors with electrolyte and fluid imbalance and immune-mediated hypersensitivity reactions).[113]
However, the risk of serious adverse effects from clozapine is low, and there are the beneficial effects to be gained of a reduced risk of suicide, and aggression.[114][115] Typical antipsychotics and atypical risperidone can have a side effect of sexual dysfunction.[116] Clozapine, olanzapine, and quetiapine are associated with beneficial effects on sexual functioning helped by various psychotherapies.[117]
By rate
[edit]Common (≥ 1% and up to 50% incidence for most antipsychotic drugs) adverse effects of antipsychotics include:[118]
- Dysphoria and apathy (due to dopamine receptor blockade)
- Sedation (particularly common with asenapine, clozapine, olanzapine, quetiapine, chlorpromazine and zotepine[36])
- Headaches
- Dizziness
- Diarrhea
- Anxiety
- Extrapyramidal side effects (particularly common with first-generation antipsychotics), which include:
- - Akathisia, an often distressing sense of inner restlessness.
- - Dystonia, an abnormal muscle contraction
- - Pseudoparkinsonism, symptoms that are similar to what people with Parkinson's disease experience, including tremulousness and drooling
- Hyperprolactinaemia (rare for those treated with clozapine, quetiapine and aripiprazole[18][36]), which can cause:
- - Galactorrhoea, the unusual secretion of breast milk.
- - Gynaecomastia, abnormal growth of breast tissue
- - Sexual dysfunction (in both sexes)
- - Osteoporosis
- Orthostatic hypotension
- Weight gain (particularly prominent with clozapine, olanzapine, quetiapine and zotepine[36])
- Anticholinergic side-effects (common for olanzapine, clozapine; less likely on risperidone[119]) such as:
- - Blurred vision
- - Constipation
- - Dry mouth (although hypersalivation may also occur)
- - Reduced perspiration
- Tardive dyskinesia appears to be more frequent with high-potency first-generation antipsychotics, such as haloperidol, and tends to appear after chronic and not acute treatment. It is characterized by slow (hence the tardive) repetitive, involuntary and purposeless movements, most often of the face, lips, legs, or torso, which tend to resist treatment and are frequently irreversible. The rate of appearance of TD is about 5% per year of use of antipsychotic drug (whatever the drug used)
- Breast cancer: a systematic review and meta-analysis of observational studies with over 2 million individuals estimated an association between antipsychotic use and breast cancer by over 30%.[120]
Rare/Uncommon (<1% incidence for most antipsychotic drugs) adverse effects of antipsychotics include:
- Blood dyscrasias (e.g., agranulocytosis, leukopenia, and neutropaenia), which is more common in patients on clozapine.
- Metabolic syndrome and other metabolic problems such as type II diabetes mellitus — particularly common with clozapine, olanzapine and zotepine. In American studies African Americans appeared to be at a heightened risk for developing type II diabetes mellitus.[121] Evidence suggests that females are more sensitive to the metabolic side effects of first-generation antipsychotic drugs than males.[122] Metabolic adverse effects appear to be mediated by the following mechanisms:
- - Causing weight gain by antagonizing the histamine H1 and serotonin 5-HT2C receptors[123] and perhaps by interacting with other neurochemical pathways in the central nervous system.[124]
- Neuroleptic malignant syndrome, a potentially fatal condition characterized by:
- - Autonomic instability, which can manifest with tachycardia, nausea, vomiting, diaphoresis, etc.
- - Hyperthermia — elevated body temperature.
- - Mental status change (confusion, hallucinations, coma, etc.)
- - Muscle rigidity
- - Laboratory abnormalities (e.g., elevated creatine kinase, reduced iron plasma levels, electrolyte abnormalities, etc.)
- Pancreatitis[125]
- QT interval prolongation — more prominent in those treated with amisulpride, pimozide, sertindole, thioridazine and ziprasidone.[18][36]
- Torsades de pointes
- Seizures, particularly in people treated with chlorpromazine and clozapine.
- Thromboembolism
- Myocardial infarction
- Stroke
- Pisa syndrome
Long-term effects
[edit]Some studies have found decreased life expectancy associated with the use of antipsychotics, and argued that more studies are needed.[126][127] Antipsychotics may also increase the risk of early death in individuals with dementia.[128] Antipsychotics typically worsen symptoms in people with depersonalisation disorder.[129] Antipsychotic polypharmacy (prescribing two or more antipsychotics at the same time for an individual) is a common practice but not evidence-based or recommended, and there are initiatives to curtail it.[103][130] Similarly, the use of excessively high doses (often the result of polypharmacy) continues despite clinical guidelines and evidence indicating that it is usually no more effective but is usually more harmful.[103][131] A meta-analysis of observational studies with over two million individuals has suggested a moderate association of antipsychotic use with breast cancer.[132]
Loss of grey matter and other brain structural changes over time are observed amongst people diagnosed with schizophrenia. Meta-analyses of the effects of antipsychotic treatment on grey matter volume and the brain's structure have reached conflicting conclusions. A 2012 meta-analysis concluded that grey matter loss is greater in patients treated with first generation antipsychotics relative to those treated with atypicals, and hypothesized a protective effect of atypicals as one possible explanation.[133] A second meta-analysis suggested that treatment with antipsychotics was associated with increased grey matter loss.[134] Animal studies found that monkeys exposed to both first- and second-generation antipsychotics experience significant reduction in brain volume, resulting in an 8-11% reduction in brain volume over a 17–27 month period.[135]
The National Association of State Mental Health Program Directors said that antipsychotics are not interchangeable and it is recommend including trying at least one weight-neutral treatment for those patients with potential metabolic issues.[136]
Subtle, long-lasting forms of akathisia are often overlooked or confused with post-psychotic depression, in particular when they lack the extrapyramidal aspect that psychiatrists have been taught to expect when looking for signs of akathisia.[137]
Adverse effect on cognitive function[138][139][140] and increased risk of death in people with dementia along with worsening of symptoms has been described in the literature.[141][142]
Discontinuation
[edit]The British National Formulary recommends a gradual withdrawal when discontinuing antipsychotics to avoid acute withdrawal syndrome or rapid relapse.[143] Symptoms of withdrawal commonly include nausea, vomiting, and loss of appetite.[144] Other symptoms may include restlessness, increased sweating, and trouble sleeping.[144] Less commonly there may be a feeling of the world spinning, numbness, or muscle pains.[144] Symptoms generally resolve after a short period of time.[144]
There is tentative evidence that discontinuation of antipsychotics can result in psychosis.[145] It may also result in recurrence of the condition that is being treated.[146] Rarely tardive dyskinesia can occur when the medication is stopped.[144]
Unexpected psychotic episodes have been observed in patients withdrawing from clozapine. This is referred to as supersensitivity psychosis, not to be equated with tardive dyskinesia.[145][147]
Tardive dyskinesia may abate during withdrawal from the antipsychotic agent, or it may persist.[148]
Withdrawal effects may also occur when switching a person from one antipsychotic to another, (it is presumed due to variations of potency and receptor activity). Such withdrawal effects can include cholinergic rebound, an activation syndrome, and motor syndromes including dyskinesias. These adverse effects are more likely during rapid changes between antipsychotic agents, so making a gradual change between antipsychotics minimises these withdrawal effects.[149] The British National Formulary recommends a gradual withdrawal when discontinuing antipsychotic treatment to avoid acute withdrawal syndrome or rapid relapse.[150] The process of cross-titration involves gradually increasing the dose of the new medication while gradually decreasing the dose of the old medication.
City and Hackney Clinical Commissioning Group found more than 1,000 patients in their area in July 2019 who had not had regular medication reviews or health checks because they were not registered as having serious mental illness. On average they had been taking these drugs for six years. If this is typical of practice in England more than 100,000 patients are probably in the same position.[151]
List of agents
[edit]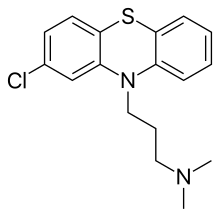

Clinically used antipsychotic medications are listed below by drug group. Trade names appear in parentheses. A 2013 review has stated that the division of antipsychotics into first and second generation is perhaps not accurate.[36]
Notes:
† indicates drugs that are no longer (or were never) marketed in English-speaking countries.
‡ denotes drugs that are no longer (or were never to begin with) marketed in the United States. Some antipsychotics are not firmly placed in either first-generation or second-generation classes.
# denotes drugs that have been withdrawn worldwide.
First-generation (typical)
[edit]Butyrophenones
[edit]- Benperidol‡
- Bromperidol†
- Droperidol‡
- Haloperidol (Haldol)
- Moperone (discontinued)†
- Pipamperone (discontinued)†
- Timiperone †
Diphenylbutylpiperidines
[edit]Phenothiazines
[edit]- Acepromazine † — although it is mostly used in veterinary medicine.
- Chlorpromazine (Thorazine)
- Cyamemazine †
- Dixyrazine †
- Fluphenazine
- Levomepromazine‡
- Mesoridazine (discontinued)†
- Perazine
- Pericyazine‡
- Perphenazine
- Pipotiazine ‡
- Prochlorperazine
- Promazine (discontinued)
- Promethazine
- Prothipendyl †
- Thioproperazine‡ (only English-speaking country it is available in is Canada)
- Thioridazine (discontinued)
- Trifluoperazine
- Triflupromazine (discontinued)†
Thioxanthenes
[edit]Disputed/unknown
[edit]This category is for drugs that have been called both first and second-generation, depending on the literature being used.
Benzamides
[edit]Tricyclics
[edit]Others
[edit]Second-generation (atypical)
[edit]Benzamides
[edit]- Amisulpride (Socian) ‡ – Selective dopamine antagonist. Higher doses (greater than 400 mg) act upon post-synaptic dopamine receptors resulting in a reduction in the positive symptoms of schizophrenia, such as psychosis. Lower doses, however, act upon dopamine autoreceptors, resulting in increased dopamine transmission, improving the negative symptoms of schizophrenia. Lower doses of amisulpride have also been shown to have antidepressant and anxiolytic effects in non-schizophrenic patients, leading to its use in dysthymia and social phobias.
- Nemonapride † – Used in Japan.
- Remoxipride # – Has a risk of causing aplastic anaemia and, hence, has been withdrawn from the market worldwide. It has also been found to possess relatively low (virtually absent) potential to induce hyperprolactinaemia and extrapyramidal symptoms, likely attributable to its comparatively weak binding to (and, hence, rapid dissociation from) the D2 receptor.[152]
- Sultopride – An atypical antipsychotic of the benzamide chemical class used in Europe, Japan, and Hong Kong for the treatment of schizophrenia. It was launched by Sanofi-Aventis in 1976. Sultopride acts as a selective D2 and D3 receptor antagonist.
Benzisoxazoles/benzisothiazoles
[edit]- Iloperidone (Fanapt) – Approved by the US FDA in 2009, it is fairly well tolerated, although hypotension, dizziness, and somnolence were very common side effects. Has not received regulatory approval in other countries, however.
- Paliperidone (Invega) – Primary, active metabolite of risperidone that was approved in 2006.
- Perospirone † – Has a higher incidence of extrapyramidal side effects than other atypical antipsychotics.[153]
- Risperidone (Risperdal) – Divided dosing is recommended until initial titration is completed, at which time the drug can be administered once daily. Used off-label to treat Tourette syndrome and anxiety disorder.
- Ziprasidone (Geodon) – Approved in 2004[154] to treat bipolar disorder. Side-effects include a prolonged QT interval in the heart, which can be dangerous for patients with heart disease or those taking other drugs that prolong the QT interval.
- Lurasidone (Latuda) – Approved by the US FDA for schizophrenia and bipolar depression, and for use as schizophrenia treatment in Canada.
Butyrophenones
[edit]- Melperone † – Only used in a few European countries. No English-speaking country has licensed it to date.
- Lumateperone (Caplyta)
Tricyclics
[edit]- Asenapine (Saphris) – Of the dibenzo-oxepino pyrrole class of atypical antipsychotics. Used for the treatment of schizophrenia and acute mania associated with bipolar disorder.
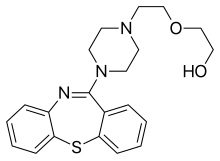
- Clozapine (Clozaril) – Of the dibenzodiazepine class of atypical antipsychotics. Requires routine laboratory monitoring of complete blood counts every one to four weeks due to the risk of agranulocytosis. It has unparalleled efficacy in the treatment of treatment-resistant schizophrenia.
- Olanzapine (Zyprexa) – Of the theienobenzodiazepine class of atypical antipsychotics. Used to treat psychotic disorders including schizophrenia, acute manic episodes, and maintenance of bipolar disorder. Used as an adjunct to antidepressant therapy, either alone or in combination with fluoxetine as Symbyax.
- Quetiapine (Seroquel) – Of the dibenzothiazepine class of atypical antipsychotics. Used primarily to treat bipolar disorder and schizophrenia. Also used and licensed in a few countries (including Australia, the United Kingdom and the United States) as an adjunct to antidepressant therapy in patients with major depressive disorder. It's the only antipsychotic that's demonstrated efficacy as a monotherapy for the treatment of major depressive disorder and bipolar disorder (it treats mixed mood swings alone). It indirectly serves as a norepinephrine reuptake inhibitor by means of its active metabolite, norquetiapine.
- Zotepine – Of the dibenzothiepin class of atypical antipsychotic indicated for acute and chronic schizophrenia. It is still used in Japan and was once used in Germany but it was discontinued.†
Others
[edit]- Blonanserin – Approved by the PMDA in 2008. Used in Japan and South Korea.
- Pimavanserin – A selective 5-HT2A receptor antagonist approved for the treatment of Parkinson's disease psychosis in 2016.
- Sertindole ‡ – Developed by the Danish pharmaceutical company H. Lundbeck. Like the other atypical antipsychotics, it is believed to have antagonist activity at dopamine and serotonin receptors in the brain.
Third-generation
[edit]Third generation antipsychotics are recognized as demonstrating D2 receptor partial agonism[155] as opposed to the D2 and 5HT-2A receptor antagonism of second-generation (atypical) antipsychotics and D2 antagonism of first-generation (typical) antipsychotics.[14]
Benzisoxazoles/benzisothiazoles
[edit]- Lumateperone (Caplyta) – In December 2019, lumateperone, a presynaptic D2 receptor partial agonist and postsynaptic D2 receptor antagonist, received its first global approval in the USA for the treatment of schizophrenia in adults.[156] In 2020 and 2021 FDA approved for depressive episodes associated with bipolar I or II disorder in adults, as monotherapy and as adjunctive therapy with lithium or valproate.
Phenylpiperazines/quinolinones/benzoxazinones
[edit]- Aripiprazole (Abilify) - Partial agonist at the D2 receptor. Considered the prototypical third-generation antipsychotic.[157]
- Aripiprazole lauroxil (Abilify Maintena) – Long-acting version of aripiprazole for injection.
- Brexpiprazole (Rexulti) – Partial agonist of the D2 receptor. Successor of aripiprazole.
- Brilaroxazine – A D2/3/4 and 5-HT1A partial agonist and 5-HT2A/2B/7 antagonist
- Cariprazine (Vraylar, Reagila) – A D3-preferring D2/3 partial agonist.
Mechanism of action
[edit]Antipsychotic drugs such as haloperidol and chlorpromazine tend to block dopamine D2 receptors in the dopaminergic pathways of the brain. This means that dopamine released in these pathways has less effect. Excess release of dopamine in the mesolimbic pathway has been linked to psychotic experiences. Decreased dopamine release in the prefrontal cortex, and excess dopamine release in other pathways, are associated with psychotic episodes in schizophrenia and bipolar disorder.[158][159]
In addition to the antagonistic effects of dopamine, antipsychotics (in particular atypical neuroleptics) also antagonize 5-HT2A receptors. Different alleles of the 5-HT2A receptor have been associated with schizophrenia and other psychoses, including depression.[160][161] Higher concentrations of 5-HT2A receptors in cortical and subcortical areas, in particular in the right caudate nucleus have been historically recorded.[160]
Typical antipsychotics are not particularly selective and also block dopamine receptors in the mesocortical pathway, tuberoinfundibular pathway, and the nigrostriatal pathway. Blocking D2 receptors in these other pathways is thought to produce some unwanted side effects that the typical antipsychotics can produce (see above). They were commonly classified on a spectrum of low potency to high potency, where potency referred to the ability of the drug to bind to dopamine receptors, and not to the effectiveness of the drug. High-potency antipsychotics such as haloperidol, in general, have doses of a few milligrams and cause less sleepiness and calming effects than low-potency antipsychotics such as chlorpromazine and thioridazine, which have dosages of several hundred milligrams. The latter have a greater degree of anticholinergic and antihistaminergic activity, which can counteract dopamine-related side-effects.[162]
Atypical antipsychotic drugs have a similar blocking effect on D2 receptors; however, most also act on serotonin receptors, especially 5-HT2A and 5-HT2C receptors. Both clozapine and quetiapine appear to bind just long enough to elicit antipsychotic effects but not long enough to induce extrapyramidal side effects and prolactin hypersecretion.[163] 5-HT2A antagonism increases dopaminergic activity in the nigrostriatal pathway, leading to a lowered extrapyramidal side effect liability among the atypical antipsychotics.[163][164]
Through the ability of most antipsychotics to antagonize 5-HT2A serotonin pathways enabling a sensitisation of postsynaptic serotonin receptors, MDMA exposure can be more intense because it has more excitatory receptors to activate. The same effect can be observed with the D2 antagonizing with normal amphetamine (with this just being hypothetical as there is the fact that antipsychotics sensitize receptors,[165] with exact these postsynaptic receptors (5-HT2A, D2) being flooded by the respective neurotransmitter (serotonine, dopamine) from amphetamine exposure).[166][167]
Comparison of medications
[edit]| Overview |
|---|
| Tolerability (as propensity for adverse effects) |
|---|
| Efficacy |
|---|
| Binding affinity |
|---|
| Pharmacokinetics |
|---|
History
[edit]
The original antipsychotic drugs were happened upon largely by chance and then tested for their effectiveness. The first, chlorpromazine, was developed as a surgical anesthetic. It was first used on psychiatric patients because of its powerful calming effect; at the time it was regarded as a non-permanent "pharmacological lobotomy".[263] Lobotomy at the time was used to treat many behavioral disorders, including psychosis, although its effect was to markedly reduce behavior and mental functioning of all types. However, chlorpromazine proved to reduce the effects of psychosis in a more effective and specific manner than lobotomy, even though it was known to be capable of causing severe sedation. The underlying neurochemistry involved has since been studied in detail, and subsequent antipsychotic drugs have been developed by rational drug design.
The discovery of chlorpromazine's psychoactive effects in 1952 led to further research that resulted in the development of antidepressants, anxiolytics, and the majority of other drugs now used in the management of psychiatric conditions. In 1952, Henri Laborit described chlorpromazine only as inducing indifference towards what was happening around them in nonpsychotic, nonmanic patients, and Jean Delay and Pierre Deniker described it as controlling manic or psychotic agitation. The former claimed to have discovered a treatment for agitation in anyone, and the latter team claimed to have discovered a treatment for psychotic illness.[264]
Until the 1970s there was considerable debate within psychiatry on the most appropriate term to use to describe the new drugs.[15] In the late 1950s the most widely used term was "neuroleptic", followed by "major tranquilizer" and then "ataraxic".[15] The first recorded use of the term tranquilizer dates from the early nineteenth century.[265] In 1953 Frederik F. Yonkman, a chemist at the Swiss-based Cibapharmaceutical company, first used the term tranquilizer to differentiate reserpine from the older sedatives.[266] The word neuroleptic was coined in 1955 by Delay and Deniker after their discovery (1952) of the antipsychotic effects of chlorpromazine.[15] It is derived from the Greek: "νεῦρον" (neuron, originally meaning "sinew" but today referring to the nerves) and "λαμβάνω" (lambanō, meaning "take hold of"). Thus, the word means taking hold of one's nerves. It was often taken to refer also to common side effects such as reduced activity in general, as well as lethargy and impaired motor control. Although these effects are unpleasant and in some cases harmful, they were at one time, along with akathisia, considered a reliable sign that the drug was working.[263] The term "ataraxy" was coined by the neurologist Howard Fabing and the classicist Alister Cameron to describe the observed effect of psychic indifference and detachment in patients treated with chlorpromazine.[267] This term derived from the Greek adjective "ἀτάρακτος" (ataraktos), which means "not disturbed, not excited, without confusion, steady, calm".[15] In the use of the terms "tranquilizer" and "ataractic", medical practitioners distinguished between the "major tranquilizers" or "major ataractics", which referred to drugs used to treat psychoses, and the "minor tranquilizers" or "minor ataractics", which referred to drugs used to treat neuroses.[15] While popular during the 1950s, these terms are infrequently used today. They are being abandoned in favor of "antipsychotic", which refers to the drug's desired effects.[15] Today, "minor tranquilizer" can refer to anxiolytic and/or hypnotic drugs such as the benzodiazepines and nonbenzodiazepines, which are useful as generally short-term management for insomnia together with cognitive behavioral therapy for insomnia.[268][269] They are potentially addictive sedatives.
Antipsychotics are broadly divided into two groups, the typical or first-generation antipsychotics and the atypical or second-generation antipsychotics. The difference between first- and second-generation antipsychotics is a subject of debate. The second-generation antipsychotics are generally distinguishable by the presence of 5HT2A receptor antagonism and a corresponding lower propensity for extrapyramidal side effects compared to first-generation antipsychotics.[15]
Society and culture
[edit]Terminology
[edit]The term major tranquilizer was used for older antipsychotic drugs. The term neuroleptic is often used as a synonym for antipsychotic, even though – strictly speaking – the two terms are not interchangeable. Antipsychotic drugs are a subgroup of neuroleptic drugs, because the latter have a wider range of effects.[270][271]
Antipsychotics are a type of psychoactive or psychotropic medication.[272][273]
Sales
[edit]Antipsychotics were once among the biggest selling and most profitable of all drugs, generating $22 billion in global sales in 2008.[274] By 2003 in the US, an estimated 3.21 million patients received antipsychotics, worth an estimated $2.82 billion. Over 2/3 of prescriptions were for the newer, more expensive atypicals, each costing on average $164 per year, compared to $40 for the older types.[275] By 2008, sales in the US reached $14.6 billion, the biggest selling drugs in the US by therapeutic class.[276]
In the five years since July 2017 the number of antipsychotic medicines dispensed in the community in the United Kingdom has increased by 11.2%. There have also been substantial price rises. Risperidone 6 mg tablets, the largest, increased from £3.09 in July 2017 to £41.16 in June 2022. The NHS is spending an additional £33 million annually on antipsychotics. Haloperidol 500 microgram tablets constituted £14.3 million of this.[277]
Overprescription
[edit]Antipsychotics in the nursing home population are often overprescribed, often for the purposes of making it easier to handle dementia patients. Federal efforts to reduce the use of antipsychotics in US nursing homes has led to a nationwide decrease in their usage in 2012.[278][279][280]
Legal
[edit]Antipsychotics are sometimes administered as part of compulsory psychiatric treatment via inpatient (hospital) commitment or outpatient commitment.
Formulations
[edit]They may be administered orally or, in some cases, through long-acting (depot) injections administered in the dorsgluteal, ventrogluteal or deltoid muscle. Short-acting parenteral formulations also exist, which are generally reserved for emergencies or when oral administration is otherwise impossible. The oral formulations include immediate release, extended release, and orally disintegrating products (which are not sublingual, and can help ensure that medications are swallowed instead of "cheeked"). Sublingual products (e.g., asenapine) also exist, which must be held under the tongue for absorption. The first transdermal formulation of an antipsychotic (transdermal asenapine, marketed as Secuado), was FDA-approved in 2019.[281]
Recreational use
[edit]Certain second-generation antipsychotics are misused or abused for their sedative, tranquilizing, and (paradoxically) "hallucinogenic" effects.[282] The most commonly implicated second-generation antipsychotic is quetiapine.[282] In case reports, quetiapine has been abused in doses taken by mouth (which is how the drug is available from the manufacturer), but also crushed and insufflated or mixed with water for injection into a vein.[282] Olanzapine, another sedating second-generation antipsychotic, has also been misused for similar reasons.[282] There is no standard treatment for antipsychotic abuse, though switching to a second-generation antipsychotic with less abuse potential (e.g., aripiprazole) has been used.[282]
Controversy
[edit]Joanna Moncrieff has argued that antipsychotic drug treatment is often undertaken as a means of control rather than to treat specific symptoms experienced by the patient.[283]
Use of this class of drugs has a history of criticism in residential care. As the drugs used can make patients calmer and more compliant, critics claim that the drugs can be overused. Outside doctors can feel under pressure from care home staff.[284] In an official review commissioned by UK government ministers it was reported that the needless use of antipsychotic medication in dementia care was widespread and was linked to 1800 deaths per year.[285][286] In the US, the government has initiated legal action against the pharmaceutical company Johnson & Johnson for allegedly paying kickbacks to Omnicare to promote its antipsychotic risperidone (Risperdal) in nursing homes.[287]
There has also been controversy about the role of pharmaceutical companies in marketing and promoting antipsychotics, including allegations of downplaying or covering up adverse effects, expanding the number of conditions or illegally promoting off-label usage; influencing drug trials (or their publication) to try to show that the expensive and profitable newer atypicals were superior to the older cheaper typicals that were out of patent. Following charges of illegal marketing, settlements by two large pharmaceutical companies in the US set records for the largest criminal fines ever imposed on corporations.[288] One case involved Eli Lilly and Company's antipsychotic Zyprexa, and the other involved Bextra. In the Bextra case, the government also charged Pfizer with illegally marketing another antipsychotic, Geodon.[288] In addition, AstraZeneca faces numerous personal-injury lawsuits from former users of Seroquel (quetiapine), amidst federal[clarification needed] investigations of its marketing practices.[289] By expanding the conditions for which they were indicated, Astrazeneca's Seroquel and Eli Lilly's Zyprexa had become the biggest selling antipsychotics in 2008 with global sales of $5.5 billion and $5.4 billion respectively.[274]
Harvard University medical professor Joseph Biederman conducted research on bipolar disorder in children that led to an increase in such diagnoses. A 2008 Senate[which?] investigation found that Biederman also received $1.6 million in speaking and consulting fees between 2000 and 2007, some of them undisclosed to Harvard, from companies including makers of antipsychotic drugs prescribed for children with bipolar disorder. Johnson & Johnson gave more than $700,000 to a research center that was headed by Biederman from 2002 to 2005, where research was conducted, in part, on Risperdal, the company's antipsychotic drug. Biederman has responded saying that the money did not influence him and that he did not promote a specific diagnosis or treatment.[288]
Pharmaceutical companies have also been accused of attempting to set the mental health agenda through activities such as funding consumer advocacy groups.[290]
Special populations
[edit]It is recommended that persons with dementia who exhibit behavioral and psychological symptoms should not be given antipsychotics before trying other treatments.[291][needs update] When taking antipsychotics this population has increased risk of cerebrovascular effects, parkinsonism or extrapyramidal symptoms, sedation, confusion and other cognitive adverse effects, weight gain, and increased mortality.[291] Physicians and caretakers of persons with dementia should try to address symptoms including agitation, aggression, apathy, anxiety, depression, irritability, and psychosis with alternative treatments whenever antipsychotic use can be replaced or reduced.[291] Elderly persons often have their dementia treated first with antipsychotics and this is not the best management strategy.[292]
See also
[edit]Notes
[edit]- ^ Bolded drug names indicate drugs that are metabolites of clinically-marketed antipsychotics.
References
[edit]- ^ Jump up to: a b Finkel R, Clark MA, Cubeddu LX (2009). Pharmacology. Lippincott Williams & Wilkins. p. 151. ISBN 978-0-7817-7155-9. Archived from the original on 1 April 2017.
- ^ Burnett GB (1975). "The assessment of thiothixene in chronic schizophrenia. A double-blind controlled trial". Dis Nerv Syst. 36 (11): 625–9. PMID 1102277.
- ^ Jump up to: a b c d e f g h i Bartoli F, Cavaleri D, Callovini T, Riboldi I, Crocamo C, D'Agostino A, Martinotti G, Bertolini F, Ostuzzi G, Barbui C, Carrà G (March 2022). "Comparing 1-year effectiveness and acceptability of once-monthly paliperidone palmitate and aripiprazole monohydrate for schizophrenia spectrum disorders: Findings from the STAR Network Depot Study". Psychiatry Research. 309: 114405. doi:10.1016/j.psychres.2022.114405. PMID 35093701. S2CID 246054926.
- ^ Lally J, MacCabe JH (June 2015). "Antipsychotic medication in schizophrenia: a review". British Medical Bulletin. 114 (1): 169–79. doi:10.1093/bmb/ldv017. PMID 25957394.
Antipsychotic medications are mainstays in the treatment of schizophrenia and a range of other psychotic disorders.
- ^ Grande I, Berk M, Birmaher B, Vieta E (April 2016). "Bipolar disorder". Lancet. 387 (10027): 1561–1572. doi:10.1016/S0140-6736(15)00241-X. PMID 26388529. S2CID 205976059.
- ^ Jump up to: a b Ho BC, Andreasen NC, Ziebell S, Pierson R, Magnotta V (February 2011). "Long-term antipsychotic treatment and brain volumes: a longitudinal study of first-episode schizophrenia". Archives of General Psychiatry. 68 (2): 128–137. doi:10.1001/archgenpsychiatry.2010.199. PMC 3476840. PMID 21300943.
- ^ Jump up to: a b Moncrieff J, Leo J (September 2010). "A systematic review of the effects of antipsychotic drugs on brain volume". Psychological Medicine. 40 (9): 1409–1422. doi:10.1017/S0033291709992297. PMID 20085668. S2CID 23522488.
- ^ Jump up to: a b Chopra S, Fornito A, Francey SM, O'Donoghue B, Cropley V, Nelson B, et al. (July 2021). "Differentiating the effect of antipsychotic medication and illness on brain volume reductions in first-episode psychosis: A Longitudinal, Randomised, Triple-blind, Placebo-controlled MRI Study". Neuropsychopharmacology. 46 (8): 1494–1501. doi:10.1038/s41386-021-00980-0. PMC 8209146. PMID 33637835.
- ^ please see Chopra et al 2021: Strengths and limitations "only examined risperidone and paliperidone"
- ^ please see Chopra et al 2021: Method Study design
- ^ please see Chopra et al 2021: Introduction, 3rd paragraph, Lieberman JA, et al. 2005 & Shao Y et al 2015, and Chopra et al: Are antipsychotics neuroprotective? 1st paragraph last sentence
- ^ Shen WW (December 1999). "A history of antipsychotic drug development". Comprehensive Psychiatry. 40 (6): 407–14. doi:10.1016/s0010-440x(99)90082-2. PMID 10579370.
- ^ Aringhieri S, Carli M, Kolachalam S, Verdesca V, Cini E, Rossi M, et al. (December 2018). "Molecular targets of atypical antipsychotics: From mechanism of action to clinical differences". Pharmacology & Therapeutics. 192: 20–41. doi:10.1016/j.pharmthera.2018.06.012. PMID 29953902. S2CID 49602956.
- ^ Jump up to: a b Mailman RB, Murthy V (2010). "Third generation antipsychotic drugs: partial agonism or receptor functional selectivity?". Current Pharmaceutical Design. 16 (5): 488–501. doi:10.2174/138161210790361461. PMC 2958217. PMID 19909227.
- ^ Jump up to: a b c d e f g h King C, Voruganti LN (May 2002). "What's in a name? The evolution of the nomenclature of antipsychotic drugs". Journal of Psychiatry & Neuroscience. 27 (3): 168–175. PMC 161646. PMID 12066446.
- ^ Jump up to: a b c d e Leucht S, Corves C, Arbter D, Engel RR, Li C, Davis JM (January 2009). "Second-generation versus first-generation antipsychotic drugs for schizophrenia: a meta-analysis". Lancet. 373 (9657): 31–41. doi:10.1016/S0140-6736(08)61764-X. PMID 19058842. S2CID 1071537.
- ^ Goikolea JM, Colom F, Torres I, Capapey J, Valentí M, Undurraga J, Grande I, Sanchez-Moreno J, Vieta E (January 2013). "Lower rate of depressive switch following antimanic treatment with second-generation antipsychotics versus haloperidol". Journal of Affective Disorders. 144 (3): 191–8. doi:10.1016/j.jad.2012.07.038. PMID 23089129.
- ^ Jump up to: a b c d e f Taylor D, Paton C, Kapur S, Taylor D (2012). The Maudsley prescribing guidelines in psychiatry (11th ed.). Chichester, West Sussex, UK: Wiley-Blackwell. ISBN 978-0-470-97948-8.
- ^ Jump up to: a b c "American Psychiatric Association Five Things Physicians and Patients Should Question". Choosing Wisely. Archived from the original on 3 December 2013. Retrieved 23 September 2013.
- ^ Budman CL (July 2014). "The role of atypical antipsychotics for treatment of Tourette's syndrome: an overview". Drugs. 74 (11): 1177–1193. doi:10.1007/s40265-014-0254-0. PMID 25034359. S2CID 24378317.
- ^ Basson R, Gilks T (1 January 2018). "Women's sexual dysfunction associated with psychiatric disorders and their treatment". Women's Health. 14: 1745506518762664. doi:10.1177/1745506518762664. PMC 5900810. PMID 29649948.
- ^ Kreys TJ, Phan SV (February 2015). "A literature review of quetiapine for generalized anxiety disorder". Pharmacotherapy. 35 (2): 175–188. doi:10.1002/phar.1529. PMID 25689246. S2CID 24744675.
- ^ Jump up to: a b c d "Psychosis and schizophrenia in adults (CG178)". 12 February 2014. Archived from the original on 4 March 2014.
- ^ "American Psychiatric Association Practice Guidelines". Psychiatry Online.
- ^ Jump up to: a b c d e f g Barnes TR (May 2011). "Evidence-based guidelines for the pharmacological treatment of schizophrenia: recommendations from the British Association for Psychopharmacology". Journal of Psychopharmacology. 25 (5): 567–620. doi:10.1177/0269881110391123. PMID 21292923. S2CID 40089561.
- ^ Miyamoto S, Miyake N, Jarskog LF, Fleischhacker WW, Lieberman JA (December 2012). "Pharmacological treatment of schizophrenia: a critical review of the pharmacology and clinical effects of current and future therapeutic agents". Molecular Psychiatry. 17 (12): 1206–27. doi:10.1038/mp.2012.47. PMID 22584864.
- ^ Jump up to: a b Hartling L, Abou-Setta AM, Dursun S, Mousavi SS, Pasichnyk D, Newton AS (October 2012). "Antipsychotics in adults with schizophrenia: comparative effectiveness of first-generation versus second-generation medications: a systematic review and meta-analysis". Annals of Internal Medicine. 157 (7): 498–511. doi:10.7326/0003-4819-157-7-201210020-00525. PMID 22893011.
- ^ Furukawa TA, Levine SZ, Tanaka S, Goldberg Y, Samara M, Davis JM, Cipriani A, Leucht S (January 2015). "Initial severity of schizophrenia and efficacy of antipsychotics: participant-level meta-analysis of 6 placebo-controlled studies". JAMA Psychiatry. 72 (1): 14–21. doi:10.1001/jamapsychiatry.2014.2127. PMID 25372935.
- ^ Keefe RS, Silva SG, Perkins DO, Lieberman JA (1 January 1999). "The effects of atypical antipsychotic drugs on neurocognitive impairment in schizophrenia: a review and meta-analysis". Schizophrenia Bulletin. 25 (2): 201–22. doi:10.1093/oxfordjournals.schbul.a033374. PMID 10416727.
- ^ "NICE Treatment Guidance 2014". Archived from the original on 13 August 2014. Retrieved 7 August 2014.
- ^ McGorry PD, Hartmann JA, Spooner R, Nelson B (June 2018). "Beyond the "at risk mental state" concept: transitioning to transdiagnostic psychiatry". World Psychiatry. 17 (2): 133–142. doi:10.1002/wps.20514. PMC 5980504. PMID 29856558.
- ^ Jump up to: a b Starzer MS, Nordentoft M, Hjorthøj C (April 2018). "Rates and Predictors of Conversion to Schizophrenia or Bipolar Disorder Following Substance-Induced Psychosis". The American Journal of Psychiatry. 175 (4). American Psychiatric Association Publishing: 343–350. doi:10.1176/appi.ajp.2017.17020223. PMID 29179576.
- ^ Robinson DG, Gallego JA, John M, Petrides G, Hassoun Y, Zhang JP, et al. (November 2015). "A Randomized Comparison of Aripiprazole and Risperidone for the Acute Treatment of First-Episode Schizophrenia and Related Disorders: 3-Month Outcomes". Schizophrenia Bulletin. 41 (6): 1227–1236. doi:10.1093/schbul/sbv125. PMC 4601722. PMID 26338693.
- ^ Gómez-Revuelta M, Pelayo-Terán JM, Juncal-Ruiz M, Vázquez-Bourgon J, Suárez-Pinilla P, Romero-Jiménez R, et al. (April 2020). "Antipsychotic Treatment Effectiveness in First Episode of Psychosis: PAFIP 3-Year Follow-Up Randomized Clinical Trials Comparing Haloperidol, Olanzapine, Risperidone, Aripiprazole, Quetiapine, and Ziprasidone". The International Journal of Neuropsychopharmacology. 23 (4): 217–229. doi:10.1093/ijnp/pyaa004. PMC 7177160. PMID 31974576.
- ^ Leucht S, Arbter D, Engel RR, Kissling W, Davis JM (April 2009). "How effective are second-generation antipsychotic drugs? A meta-analysis of placebo-controlled trials". Molecular Psychiatry. 14 (4): 429–47. doi:10.1038/sj.mp.4002136. PMID 18180760.
- ^ Jump up to: a b c d e f g h i Leucht S, Cipriani A, Spineli L, Mavridis D, Orey D, Richter F, Samara M, Barbui C, Engel RR, Geddes JR, Kissling W, Stapf MP, Lässig B, Salanti G, Davis JM (September 2013). "Comparative efficacy and tolerability of 15 antipsychotic drugs in schizophrenia: a multiple-treatments meta-analysis". Lancet. 382 (9896): 951–62. doi:10.1016/S0140-6736(13)60733-3. PMID 23810019. S2CID 32085212.
- ^ Beitinger R, Lin J, Kissling W, Leucht S (October 2008). "Comparative remission rates of schizophrenic patients using various remission criteria". Progress in Neuro-Psychopharmacology & Biological Psychiatry. 32 (7): 1643–51. doi:10.1016/j.pnpbp.2008.06.008. PMID 18616969. S2CID 207408308.
- ^ Jump up to: a b Ceraso A, Lin JJ, Schneider-Thoma J, Siafis S, Tardy M, Komossa K, et al. (August 2020). "Maintenance treatment with antipsychotic drugs for schizophrenia". The Cochrane Database of Systematic Reviews. 2020 (8): CD008016. doi:10.1002/14651858.CD008016.pub3. PMC 9702459. PMID 32840872. S2CID 221306099.
- ^ Jump up to: a b Tiihonen J, Tanskanen A, Taipale H (August 2018). "20-Year Nationwide Follow-Up Study on Discontinuation of Antipsychotic Treatment in First-Episode Schizophrenia". The American Journal of Psychiatry. 175 (8). American Psychiatric Association Publishing: 765–773. doi:10.1176/appi.ajp.2018.17091001. PMID 29621900.
- ^ Kinon BJ, Ascher-Svanum H, Adams DH, Chen L (October 2008). "The temporal relationship between symptom change and treatment discontinuation in a pooled analysis of 4 schizophrenia trials". Journal of Clinical Psychopharmacology. 28 (5): 544–9. doi:10.1097/JCP.0b013e318185e74a. PMID 18794651. S2CID 203910.
- ^ Jump up to: a b Park SC, Choi MY, Choi J, Park E, Tchoe HJ, Suh JK, et al. (November 2018). "Comparative Efficacy and Safety of Long-acting Injectable and Oral Second-generation Antipsychotics for the Treatment of Schizophrenia: A Systematic Review and Meta-analysis". Clinical Psychopharmacology and Neuroscience. 16 (4): 361–375. doi:10.9758/cpn.2018.16.4.361. PMC 6245299. PMID 30466208.
- ^ "PSYCHOSIS and Schizophreniain adults: THE NICE GUIDELINE ON TREATMENT AND MANAGEMENT". p. 10.11.1.27.
- ^ Lambert TJ, Singh BS, Patel MX (November 2009). "Community treatment orders and antipsychotic long-acting injections". The British Journal of Psychiatry. Supplement. 52 (S52). Royal College of Psychiatrists: S57-62. doi:10.1192/bjp.195.52.s57. PMID 19880919.
- ^ Jump up to: a b Young LL, Kradjan WA, Guglielmo BJ, Corelli RL, Williams BR, Koda-Kimble MA (2009). Applied therapeutics: the clinical use of drugs (9th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 3040. ISBN 978-0-7817-6555-8.
- ^ Correll CU, Sheridan EM, DelBello MP (March 2010). "Antipsychotic and mood stabilizer efficacy and tolerability in pediatric and adult patients with bipolar I mania: a comparative analysis of acute, randomized, placebo-controlled trials". Bipolar Disorders. 12 (2): 116–41. doi:10.1111/j.1399-5618.2010.00798.x. PMID 20402706.
- ^ "DailyMed - CAPLYTA- lumateperone capsule". dailymed.nlm.nih.gov. Retrieved 10 December 2022.
- ^ Earley W, Burgess MV, Rekeda L, Dickinson R, Szatmári B, Németh G, et al. (June 2019). "Cariprazine Treatment of Bipolar Depression: A Randomized Double-Blind Placebo-Controlled Phase 3 Study". The American Journal of Psychiatry. 176 (6): 439–448. doi:10.1176/appi.ajp.2018.18070824. PMID 30845817. S2CID 73471270.
- ^ Lowes R. "Lurasidone Approved for Bipolar Depression". Medscape. Archived from the original on 2 October 2013. Retrieved 2 October 2013.
- ^ Tohen M, Katagiri H, Fujikoshi S, Kanba S (July 2013). "Efficacy of olanzapine monotherapy in acute bipolar depression: a pooled analysis of controlled studies". Journal of Affective Disorders. 149 (1–3): 196–201. doi:10.1016/j.jad.2013.01.022. PMID 23485111.
- ^ Тасэ МЭ (февраль 2008 г.). «Монотерапия кветиапином при биполярной депрессии» . Нервно-психические заболевания и лечение . 4 (1): 11–21. дои : 10.2147/ndt.s1162 . ПМК 2515925 . ПМИД 18728771 .
- ^ Тоэн М., Грейл В., Калабрезе Дж.Р., Сакс Г.С., Ятам Л.Н., Эрлингхаузен Б.М. и др. (июль 2005 г.). «Оланзапин по сравнению с литием при поддерживающем лечении биполярного расстройства: 12-месячное рандомизированное двойное слепое контролируемое клиническое исследование». Американский журнал психиатрии . 162 (7): 1281–1290. дои : 10.1176/appi.ajp.162.7.1281 . ПМИД 15994710 . S2CID 20932562 .
- ^ Даффи А., Милин Р., Гроф П. (февраль 2009 г.). «Поддерживающее лечение подросткового биполярного расстройства: открытое исследование эффективности и переносимости кветиапина» . БМК Психиатрия . 9 :4. дои : 10.1186/1471-244X-9-4 . ПМЦ 2644292 . ПМИД 19200370 .
- ^ Вейслер Р.Х., Нолен В.А., Нейбер А., Хеллквист А., Паулссон Б. (ноябрь 2011 г.). «Продолжение приема кветиапина по сравнению с переходом на плацебо или литий для поддерживающего лечения биполярного расстройства I типа (Исследование 144: рандомизированное контролируемое исследование)». Журнал клинической психиатрии . 72 (11): 1452–1464. дои : 10.4088/JCP.11m06878 . ПМИД 22054050 .
- ^ Чиприани А., Ренделл Дж. М., Геддес Дж. (январь 2009 г.). Чиприани А (ред.). «Оланзапин при длительном лечении биполярного расстройства». Кокрейновская база данных систематических обзоров (1): CD004367. дои : 10.1002/14651858.CD004367.pub2 . ПМИД 19160237 . S2CID 205173641 .
- ^ Леман А.Ф., Либерман Дж.А., Диксон Л.Б., МакГлашан Т.Х., Миллер А.Л., Перкинс Д.О., Крейенбюль Дж. (февраль 2004 г.). «Практическое руководство по лечению больных шизофренией, второе издание». Американский журнал психиатрии . 161 (2 Приложения): 1–56. ПМИД 15000267 .
- ^ Национальный сотрудничающий центр (2009 г.). "Шизофрения" . Книжная полка NCBI . ПМИД 20704054 . Проверено 9 марта 2021 г.
- ^ Перейти обратно: а б с д Вентимилья Дж., Калали А.Х., Вахия IV, Джесте Д.В. (ноябрь 2010 г.). «Анализ предполагаемого использования атипичных нейролептиков при деменции» . Психиатрия . 7 (11): 14–17. ПМК 3010964 . ПМИД 21191528 .
- ^ AMDA – Общество медицины после неотложной помощи и длительного ухода (февраль 2014 г.). «Десять вопросов, которые должны задать врачи и пациенты» . Выбираем мудро : инициатива Фонда ABIM . AMDA – Общество медицины после неотложной помощи и длительного ухода. Архивировано из оригинала 13 сентября 2014 года . Проверено 20 апреля 2015 г. .
- ^ Баллард С., Уэйт Дж (январь 2006 г.). Баллард К.Г. (ред.). «Эффективность атипичных нейролептиков для лечения агрессии и психоза при болезни Альцгеймера». Кокрейновская база данных систематических обзоров (1): CD003476. дои : 10.1002/14651858.CD003476.pub2 . ПМИД 16437455 .
- ^ Люнен Дж., Рихтер Т., Кало С., Мейер Г., Кёпке С., Мёлер Р. (август 2023 г.). «Психосоциальные мероприятия по снижению приема антипсихотических препаратов у жителей домов престарелых». Кокрановская база данных систематических обзоров . 2023 (8): CD008634. дои : 10.1002/14651858.CD008634.pub3 . ПМЦ 10471006. ПМИД 37650479 .
- ^ Перейти обратно: а б Комосса К., Деппинг А.М., Гаудчау А., Кисслинг В., Лойхт С. (декабрь 2010 г.). «Нейролептики второго поколения при большом депрессивном расстройстве и дистимии». Кокрейновская база данных систематических обзоров (12): CD008121. дои : 10.1002/14651858.CD008121.pub2 . ПМИД 21154393 .
- ^ Шпильманс Г.И., Берман М.И., Линардатос Э., Розенлихт Н.З., Перри А., Цай А.С. (2013). «Дополнительное лечение атипичными антипсихотиками при большом депрессивном расстройстве: метаанализ депрессии, качества жизни и результатов безопасности» . ПЛОС Медицина . 10 (3): e1001403. дои : 10.1371/journal.pmed.1001403 . ПМК 3595214 . ПМИД 23554581 .
- ^ Truven Health Analytics, Inc. Система DrugPoint (Интернет) [цитировано 2 октября 2013 г.]. Гринвуд-Виллидж, Колорадо: Thomsen Healthcare; 2013.
- ^ «Слушание Консультативного комитета FDA по психофармакологическим препаратам» (PDF) . Американская академия детской и подростковой психиатрии . Архивировано (PDF) из оригинала 9 октября 2022 года . Проверено 31 мая 2020 г.
- ^ Аль-Ванди А., Ланден М., Норденшельд А. (6 ноября 2023 г.). «Нейролептики в поддерживающей фазе психотической депрессии» . Acta Psychiatrica Scandinavica . 149 (1): 6–17. дои : 10.1111/acps.13628 . ISSN 0001-690X . ПМИД 37932158 .
- ^ Хальфданарсон О, Зоега Х, Агаард Л, Бернардо М, Брандт Л, Фусте А.С., Фуру К, Гаруолиене К, Хоффманн Ф, Хайбрехтс КФ, Калвердейк Л.Дж., Каваками К., Килер Х., Киносита Т., Личфилд М. (октябрь 2017 г.). «Международные тенденции в использовании антипсихотиков: исследование в 16 странах, 2005-2014 гг.» . Европейская нейропсихофармакология . 27 (10): 1064–1076. дои : 10.1016/j.euroneuro.2017.07.001 . hdl : 1959.4/unsworks_79133 . ISSN 1873-7862 . ПМИД 28755801 .
- ^ Радха Кришнан Р.П., Харрисон С., Бакли Н., Раубенхаймер Дж.Э. (апрель 2024 г.). «Использование антипсихотиков по назначению и не по назначению в Австралии (2000–2021 гг.): Ретроспективный анализ двух наборов данных о лекарствах» . Австралийский и новозеландский журнал психиатрии . 58 (4): 320–333. дои : 10.1177/00048674231210209 . ISSN 0004-8674 . ПМЦ 10960313 . ПМИД 37941354 .
- ^ Маккин А., Монастерио Е (1 мая 2012 г.). «Использование атипичных нейролептиков не по назначению: повод для беспокойства?» . Препараты ЦНС . 26 (5): 383–390. дои : 10.2165/11632030-000000000-00000 . ISSN 1179-1934 . ПМИД 22448598 .
- ^ Перейти обратно: а б Махер А.Р., Теодор Г. (июнь 2012 г.). «Резюме сравнительного обзора эффективности использования атипичных нейролептиков не по назначению» . Журнал управляемой аптеки . 18 (5 Приложение Б): С1-20. дои : 10.18553/jmcp.2012.18.s5-b.1 . ПМЦ 10438344 . ПМИД 22784311 .
- ^ Перейти обратно: а б Маглионе М., Махер А.Р., Ху Дж., Ван З., Шанман Р., Шекеле П.Г., Рот Б., Хилтон Л., Сатторп М.Дж. (2011). Использование атипичных нейролептиков не по назначению: обновленная информация . Сравнительные обзоры эффективности, № 43. Роквилл: Агентство исследований и качества здравоохранения. ПМИД 22973576 .
- ^ Коу Х.В., Хонг И.С. (май 2012 г.). «Безопасность низких доз кветиапина при использовании при бессоннице». Анналы фармакотерапии . 46 (5): 718–722. дои : 10.1345/aph.1Q697 . ПМИД 22510671 . S2CID 9888209 .
- ^ Пиллинджер Т., Маккатчеон Р.А., Вано Л., Мизуно Ю., Арумухам А., Хиндли Г. и др. (январь 2020 г.). «Сравнительное влияние 18 антипсихотиков на метаболическую функцию у пациентов с шизофренией, предикторы метаболической дисрегуляции и связи с психопатологией: систематический обзор и сетевой метаанализ» . «Ланцет». Психиатрия . 7 (1): 64–77. дои : 10.1016/s2215-0366(19)30416-x . ПМК 7029416 . ПМИД 31860457 .
- ^ Ёсида К., Такеучи Х. (март 2021 г.). «Дозозависимые эффекты антипсихотиков на эффективность и побочные эффекты при шизофрении» . Поведенческие исследования мозга . 402 : 113098. doi : 10.1016/j.bbr.2020.113098 . ПМИД 33417992 . S2CID 230507941 .
- ^ Де Крещенцо Ф., Д'Ало Г.Л., Остинелли Э.Г., Чиабаттини М., Ди Франко В., Ватанабэ Н. и др. (июль 2022 г.). «Сравнительные эффекты фармакологических вмешательств для острого и долгосрочного лечения бессонницы у взрослых: систематический обзор и сетевой метаанализ» . Ланцет . 400 (10347): 170–184. дои : 10.1016/S0140-6736(22)00878-9 . hdl : 11380/1288245 . ПМИД 35843245 . S2CID 250536370 .
- ^ Рабочая группа по пограничному расстройству личности (2001). Практическое руководство по лечению пациентов с пограничным расстройством личности . Публикации Американской психиатрической ассоциации. п. 4. ISBN 978-0-89042-319-6 . Проверено 5 июня 2013 г.
- ^ «Нейролептики обычно назначают людям с расстройствами личности, вопреки рекомендациям» . Доказательства НИХР . 10 ноября 2022 г. doi : 10.3310/nihrevidence_54520 . S2CID 253467990 .
- ^ Хардун С., Хейс Дж., Видинг Э., МакКрори Э., Уолтерс К., Осборн Д. (март 2022 г.). «Назначение антипсихотиков людям с зарегистрированным расстройством личности в учреждениях первичной медико-санитарной помощи: ретроспективное общенациональное когортное исследование с использованием базы данных первичной медико-санитарной помощи The Health Improvement Network» . БМЖ Опен . 12 (3): e053943. doi : 10.1136/bmjopen-2021-053943 . ПМЦ 8968526 . PMID 35264346 .
- ^ Зуддас А., Занни Р., Усала Т. (август 2011 г.). «Нейролептики второго поколения (АВП) при непсихотических расстройствах у детей и подростков: обзор рандомизированных контролируемых исследований». Европейская нейропсихофармакология . 21 (8): 600–20. дои : 10.1016/j.euroneuro.2011.04.001 . ПМИД 21550212 . S2CID 1254352 .
- ^ Прингшейм Т., Доджа А., Горман Д., МакКинли Д., Дэй Л., Биллингхерст Л., Кэрролл А., Дион Ю., Ласкомб С., Стивс Т., Сандор П. (март 2012 г.). «Канадские рекомендации по научно обоснованному лечению тикозных расстройств: фармакотерапия» . Канадский журнал психиатрии . 57 (3): 133–43. дои : 10.1177/070674371205700302 . ПМИД 22397999 .
- ^ Макфитерс М.Л., Уоррен З., Сате Н., Брузек Дж.Л., Кришнасвами С., Джером Р.Н., Винстра-Вандервил Дж. (май 2011 г.). «Систематический обзор методов лечения детей с расстройствами аутистического спектра». Педиатрия . 127 (5): e1312–21. дои : 10.1542/пед.2011-0427 . ПМИД 21464191 . S2CID 2903864 .
- ^ «Недостаточно доказательств в поддержку многих видов использования атипичных нейролептиков не по назначению» (пресс-релиз). Агентство медицинских исследований и качества . 17 января 2007 г. Архивировано из оригинала 25 февраля 2013 г. . Проверено 29 июля 2013 г.
- ^ Джеймс AC (2010). «Назначение нейролептиков детям и подросткам» . Достижения в психиатрическом лечении . 16 (1): 63–75. дои : 10.1192/apt.bp.108.005652 .
- ^ Truven Health Analytics, Inc. Система DRUGDEX (Интернет) [цитировано 10 октября 2013 г.]. Гринвуд-Виллидж, Колорадо: Thomsen Healthcare; 2013.
- ^ «Нейролептики все чаще назначают детям и подросткам» . Доказательства НИХР . 18 апреля 2023 г. doi : 10.3310/nihrevidence_57289 . S2CID 258224542 .
- ^ Радойчич М.Р., Пирс М., Хоуп Х., Старший М., Таксиархи В.П., Трефан Л. и др. (февраль 2023 г.). «Тенденции в назначении антипсихотиков детям и подросткам в Англии: когортное исследование с использованием данных первичной медико-санитарной помощи за 2000–2019 годы» . «Ланцет». Психиатрия . 10 (2): 119–128. дои : 10.1016/s2215-0366(22)00404-7 . ПМИД 36638816 . S2CID 255703855 .
- ^ Ромео Р., Кнапп М., Тайрер П., Кроуфорд М., Оливер-Африкано П. (июль 2009 г.). «Лечение сложного поведения при умственной отсталости: анализ экономической эффективности». Журнал исследований умственной отсталости . 53 (7): 633–43. дои : 10.1111/j.1365-2788.2009.01180.x . ПМИД 19460067 . S2CID 34448894 .
- ^ Линтон Д., Барр А.М., Хонер В.Г., Процишин Р.М. (май 2013 г.). «Комбинированная терапия антипсихотическими и психостимулирующими препаратами при дефиците внимания / гиперактивности и деструктивных расстройствах поведения: систематический обзор эффективности и переносимости». Текущие отчеты психиатрии . 15 (5): 355. дои : 10.1007/s11920-013-0355-6 . ПМИД 23539465 . S2CID 45484062 .
- ^ О Э.С., Нидхэм Д.М., Никуи Р., Уилсон Л.М., Чжан А., Робинсон К.А., Нойфельд К.Дж. (октябрь 2019 г.). «Нейролептики для предотвращения делирия у госпитализированных взрослых: систематический обзор» . Анналы внутренней медицины . 171 (7): 474–484. дои : 10.7326/M19-1859 . ПМИД 31476766 .
- ^ Кейн Дж. М., Коррелл CU (2010). «Фармакологическое лечение шизофрении» . Диалоги в клинической неврологии . 12 (3): 345–57. дои : 10.31887/DCNS.2010.12.3/jkane . ПМК 3085113 . ПМИД 20954430 .
- ^ Барри С.Дж., Гоган Т.М., Хантер Р. (июнь 2012 г.). "Шизофрения" . Клинические данные BMJ . 2012 . ПМК 3385413 . ПМИД 23870705 .
- ^ Шульц С.Х., Северный Юго-Запад, Шилдс К.Г. (июнь 2007 г.). «Шизофрения: обзор» . Американский семейный врач . 75 (12): 1821–9. CiteSeerX 10.1.1.602.7571 . ПМИД 17619525 .
- ^ Тейлор Д.М., Дункан-МакКоннелл Д. (2000). «Рефрактерная шизофрения и атипичные антипсихотики». Журнал психофармакологии . 14 (4): 409–18. дои : 10.1177/026988110001400411 . ПМИД 11198061 . S2CID 27270415 .
- ^ Эссали А., Аль-Хадж Хаасан Н., Ли С., Рэтбоун Дж. (январь 2009 г.). «Клозапин в сравнении с типичными нейролептиками при шизофрении» . Кокрановская база данных систематических обзоров . 2009 (1): CD000059. дои : 10.1002/14651858.CD000059.pub2 . ПМК 7065592 . ПМИД 19160174 .
- ^ Херес С., Дэвис Дж., Майно К., Джетцингер Э., Кисслинг В., Лойхт С. (февраль 2006 г.). «Почему оланзапин превосходит рисперидон, рисперидон превосходит кветиапин и кветиапин превосходит оланзапин: исследовательский анализ прямых сравнительных исследований антипсихотиков второго поколения». Американский журнал психиатрии . 163 (2): 185–94. дои : 10.1176/appi.ajp.163.2.185 . ПМИД 16449469 . S2CID 3849348 .
- ^ Либерман Дж.А., Строуп Т.С., МакЭвой Дж.П., Шварц М.С., Розенхек Р.А., Перкинс Д.О., Киф Р.С., Дэвис С.М., Дэвис К.Э., Лебовиц Б.Д., Север Дж., Сяо Дж.К. (сентябрь 2005 г.). «Эффективность антипсихотических препаратов у больных хронической шизофренией» . Медицинский журнал Новой Англии . 353 (12): 1209–23. doi : 10.1056/NEJMoa051688 . ПМИД 16172203 . S2CID 22499842 .
- ^ Шварц М.С., Строуп Т.С., МакЭвой Дж.П., Дэвис С.М., Розенхек Р.А., Киф Р.С., Сяо Дж.К., Либерман Дж.А. (май 2008 г.). «Специальный раздел о последствиях CATIE: Что обнаружила CATIE: результаты исследования шизофрении» . Психиатрические услуги . 59 (5): 500–506. дои : 10.1176/ps.2008.59.5.500 . ISSN 1075-2730 . ПМК 5033643 . ПМИД 18451005 .
- ^ Воруганти Л.П., Бейкер Л.К., Авад АГ (март 2008 г.). «Нейролептики нового поколения и соблюдение режима поведения». Современное мнение в психиатрии . 21 (2): 133–9. дои : 10.1097/YCO.0b013e3282f52851 . ПМИД 18332660 . S2CID 34935 .
- ^ Пачинский Р.П., Александр Г.К., Чинчилли В.М., Крушевский С.П. (январь 2012 г.). «Качество доказательств в сборниках лекарств, подтверждающих использование типичных и атипичных антипсихотических препаратов не по назначению». Международный журнал рисков и безопасности в медицине . 24 (3): 137–146. дои : 10.3233/JRS-2012-0567 . ПМИД 22936056 .
- ^ Оуэнс, округ Колумбия (2008). «Как CATIE вернула нас в Канзас: критическая переоценка концепции атипичных нейролептиков и их места в лечении шизофрении» . Достижения в психиатрическом лечении . 14 (1): 17–28. дои : 10.1192/apt.bp.107.003970 .
- ^ Фишер-Барникол Д., Ланкийон С., Хаен Э., Зофель П., Кох Х.Дж., Доза М., Кляйн Х.Э. (2008). «Типичные и атипичные антипсихотики - вводящая в заблуждение дихотомия. Результаты рабочей группы «Лекарственные средства в психиатрии» (AGATE)». Нейропсихобиология . 57 (1–2): 80–87. дои : 10.1159/000135641 . ПМИД 18515977 . S2CID 2669203 .
- ^ Кейси Д.Е. (март 1999 г.). «Поздняя дискинезия и атипичные антипсихотические препараты». Исследования шизофрении . 35 (Приложение 1): S61–S66. дои : 10.1016/S0920-9964(98)00160-1 . ПМИД 10190226 . S2CID 31807817 .
- ^ Махинсон М. (январь 2010 г.). «Предвзятость при назначении лекарств: случай антипсихотиков второго поколения». Журнал психиатрической практики . 16 (1): 15–21. дои : 10.1097/01.pra.0000367774.11260.e4 . ПМИД 20098227 . S2CID 46530288 .
- ^ Перейти обратно: а б с Американская психиатрическая ассоциация (сентябрь 2013 г.). «Пять вопросов, которые должны задать врачи и пациенты» . Выбираем мудро : инициатива Фонда ABIM . Американская психиатрическая ассоциация . Архивировано из оригинала 3 декабря 2013 года . Проверено 30 декабря 2013 г. , который цитирует
- Практическое руководство по лечению больных шизофренией . Том. 1 (Второе изд.). Американская психиатрическая ассоциация. 2006. doi : 10.1176/appi.books.9780890423363.45859 . ISBN 978-0-89042-336-3 .
- Совместная комиссия (30 июня 2013 г.). «HBIPS-4. Пациенты, выписанные на прием нескольких антипсихотических препаратов» . Руководство по спецификациям для основных показателей качества Национальной комиссии Объединенной комиссии . Архивировано из оригинала 10 ноября 2013 года . Проверено 27 октября 2013 г.
- Шталь С.М., Грейди М.М. (февраль 2004 г.). «Критический обзор использования атипичных антипсихотиков: сравнение монотерапии с полипрагмазией и аугментацией». Современная медицинская химия . 11 (3): 313–27. дои : 10.2174/0929867043456070 . ПМИД 14965234 .
- ^ Перейти обратно: а б Барри С.Дж., Гоган Т.М., Хантер Р. (июнь 2012 г.). "Шизофрения" . БМЖ Клин Эвид . 2012 . ПМК 3385413 . ПМИД 23870705 .
- ^ Наката Ю, Канахара Н, Иё М (декабрь 2017 г.). «Психоз сверхчувствительности к дофамину при шизофрении: концепции и значение в клинической практике». Журнал психофармакологии . 31 (12): 1511–1518. дои : 10.1177/0269881117728428 . ПМИД 28925317 . S2CID 1957881 .
- ^ Уэр М.Р., Феллер Д.Б., Холл КЛ (4 января 2018 г.). «Злокачественный нейролептический синдром: диагностика и лечение». Помощник по первичной медико-санитарной помощи при заболеваниях ЦНС . 20 (1). дои : 10.4088/PCC.17r02185 . ПМИД 29325237 .
- ^ Carbon M, Kane JM, Leucht S, Correll CU (октябрь 2018 г.). «Риск поздней дискинезии при применении антипсихотиков первого и второго поколения в сравнительных рандомизированных контролируемых исследованиях: метаанализ» . Мировая психиатрия . 17 (3): 330–340. дои : 10.1002/wps.20579 . ПМК 6127753 . ПМИД 30192088 .
- ^ Мур Д.П., Пури Б.К. (2012). Учебник клинической нейропсихиатрии и поведенческой нейронауки, третье издание . ЦРК Пресс. п. 791. ИСБН 978-1-4441-6494-7 . Архивировано из оригинала 25 ноября 2017 года.
- ^ Перейти обратно: а б Де Берардис Д., Рапини Дж., Оливьери Л. и др. (май 2018 г.). «Безопасность антипсихотиков для лечения шизофрении: внимание к побочным эффектам клозапина» . Терапевтические достижения в области безопасности лекарств . 9 (5): 237–256. дои : 10.1177/2042098618756261 . ПМЦ 5956953 . ПМИД 29796248 .
- ^ Легге С.Е., Уолтерс Дж.Т. (март 2019 г.). «Генетика нейтропении, связанной с клозапином: последние достижения, проблемы и перспективы на будущее» . Фармакогеномика . 20 (4): 279–290. дои : 10.2217/pgs-2018-0188 . ПМК 6563116 . ПМИД 30767710 .
- ^ Критаридес Л., Чоу В., Ламберт Т.Дж. (6 февраля 2017 г.). «Сердечно-сосудистые заболевания у больных шизофренией». Медицинский журнал Австралии . 206 (2): 91–95. дои : 10.5694/mja16.00650 . ПМИД 28152356 . S2CID 5388097 .
- ^ Перейти обратно: а б Сарвая Н., Лапицкая Ю., Дима Л., Ману П. (август 2018 г.). «Легочная эмболия, связанная с клозапином: высокая смертность, независимый от дозы и ранний побочный эффект». Американский журнал терапии . 25 (4): е434–е438. дои : 10.1097/MJT.0000000000000806 . ПМИД 29985823 . S2CID 51608744 .
- ^ Теодоро Т., Ногейра В., Алдеяс Дж., Телес Мартинс М., Сальгадо Дж. (сентябрь 2022 г.). «Периорбитальный отек, связанный с клозапином, при первом эпизоде психоза: отчет о редком побочном эффекте при резистентной к лечению шизофрении». Журнал клинической психофармакологии . 42 (6): 594–596. doi : 10.1097/JCP.0000000000001600 . ПМИД 36066404 . S2CID 252088054 .
- ^ Цитром Л., МакЭвой Дж.П., Саклад С.Р. (2016). «Руководство по решению проблем, связанных с переносимостью и безопасностью клозапина». Клиническая шизофрения и родственные ей психозы . 10 (3): 163–177. дои : 10.3371/1935-1232.10.3.163 . ПМИД 27732102 .
- ^ Шриретнакумар В., Хуан Э., Мюллер DJ (2015). «Фармакогенетика ответа на лечение клозапином и побочные эффекты при шизофрении: обновленная информация». Экспертное заключение по метаболизму и токсикологии лекарственных средств . 11 (11): 1709–31. дои : 10.1517/17425255.2015.1075003 . ПМИД 26364648 . S2CID 207492339 .
- ^ Пиккиони М.М., Мюррей Р.М. (июль 2007 г.). "Шизофрения" . БМЖ . 335 (7610): 91–5. дои : 10.1136/bmj.39227.616447.BE . ЧВК 1914490 . ПМИД 17626963 .
- ^ Адам Р.Л., Сиди Х., Мидин М. и др. (2018). «Роль атипичных нейролептиков в сексуальности: путь к выздоровлению при шизофрении». Текущие цели по борьбе с наркотиками . 19 (12): 1402–1411. дои : 10.2174/1389450118666170502130126 . ПМИД 28464773 . S2CID 41487184 .
- ^ Мюнх Дж., Хамер А.М. (март 2010 г.). «Побочные эффекты антипсихотических препаратов». Американский семейный врач . 81 (5): 617–22. ПМИД 20187598 .
- ^ Либерман Дж. А. (2004). «Управление антихолинергическими побочными эффектами» . Сопутствующий журнал первичной медико-санитарной помощи журнала клинической психиатрии . 6 (Приложение 2): 20–3. ПМК 487008 . ПМИД 16001097 .
- ^ Университет Гонконга (6 сентября 2022 г.). «Применение антипсихотиков связано с повышенным риском рака молочной железы» .
- ^ Коллер Э.А., Дорайсвами, премьер-министр (июль 2002 г.). «Оланзапин-ассоциированный сахарный диабет» . Фармакотерапия . 22 (7): 841–52. дои : 10.1592/phco.22.11.841.33629 . ПМИД 12126218 . S2CID 27314943 .
- ^ Уэстон-Грин К., Хуан XF, Дэн С. (февраль 2010 г.). «Чувствительность самок крыс к увеличению веса, вызванному оланзапином – вдали от клиники?» . Исследования шизофрении . 116 (2–3): 299–300. doi : 10.1016/j.schres.2009.09.034 . ПМИД 19840894 . S2CID 30384727 .
- ^ Перейти обратно: а б с Брантон Л.Л., Чабнер Б., Ноллманн Б.С., ред. (2011). Фармакологические основы терапии Гудмана и Гилмана (12-е изд.). Нью-Йорк: МакГроу-Хилл. ISBN 978-0-07-162442-8 .
- ^ Уэстон-Грин К., Хуан XF, Дэн С. (2012). Чанг А.Ю. (ред.). «Изменения меланокортинергической, ГАМКергической и каннабиноидной нейротрансмиссии, связанные с увеличением веса, вызванным оланзапином» . ПЛОС ОДИН . 7 (3): e33548. Бибкод : 2012PLoSO...733548W . дои : 10.1371/journal.pone.0033548 . ПМК 3306411 . ПМИД 22438946 .
- ^ Коллер Э.А., Кросс Дж.Т., Дорайсвами П.М., Малозовски С.Н. (сентябрь 2003 г.). «Панкреатит, связанный с атипичными антипсихотиками: из системы надзора MedWatch Управления по контролю за продуктами и лекарствами и опубликованных отчетов» . Фармакотерапия . 23 (9): 1123–30. дои : 10.1592/phco.23.10.1123.32759 . ПМИД 14524644 . S2CID 39945446 .
- ^ Вайнманн С., Рид Дж., Адерхольд В. (август 2009 г.). «Влияние нейролептиков на смертность при шизофрении: систематический обзор». Исследования шизофрении . 113 (1): 1–11. doi : 10.1016/j.schres.2009.05.018 . ПМИД 19524406 . S2CID 8143217 .
- ^ Йоукамаа М, Хелиёваара М, Кнект П, Аромаа А, Райтасало Р, Лехтинен В (февраль 2006 г.). «Шизофрения, нейролептики и смертность» . Британский журнал психиатрии . 188 (2): 122–7. дои : 10.1192/bjp.188.2.122 . ПМИД 16449697 .
- ^ Экспертная группа по обновлению критериев пива Американского гериатрического общества, 2012 г. (апрель 2012 г.). «Американское гериатрическое общество обновило критерии Бирса для потенциально ненадлежащего использования лекарств пожилыми людьми» . Журнал Американского гериатрического общества . 60 (4): 616–31. дои : 10.1111/j.1532-5415.2012.03923.x . ПМЦ 3571677 . ПМИД 22376048 .
{{cite journal}}: CS1 maint: числовые имена: список авторов ( ссылка ) - ^ Медфорд Н., Сьерра М., Бейкер Д., Дэвид А. (2005). «Понимание и лечение деперсонализационного расстройства» . Достижения в психиатрическом лечении . 11 (2): 92–100. дои : 10.1192/апт.11.2.92 . Архивировано из оригинала 16 июля 2011 года.
- ^ Патрик В., Левин Э., Шлейфер С. (июль 2005 г.). «Антипсихотическая полипрагмазия: есть ли доказательства ее применения?». Журнал психиатрической практики . 11 (4): 248–57. дои : 10.1097/00131746-200507000-00005 . ПМИД 16041235 . S2CID 43114395 .
- ^ Ито Х., Кояма А., Хигучи Т. (сентябрь 2005 г.). «Полипрагмазия и чрезмерная дозировка: восприятие психиатрами назначения антипсихотических препаратов» . Британский журнал психиатрии . 187 (3): 243–7. дои : 10.1192/bjp.187.3.243 . ПМИД 16135861 .
- ^ Люнг Дж.К., Нг Д.В., Чу Р.И., Чан Э.В., Хуанг Л., Лум Д.Х. и др. (сентябрь 2022 г.). «Связь применения антипсихотиков с раком молочной железы: систематический обзор и метаанализ наблюдательных исследований с участием более 2 миллионов человек» . Эпидемиология и психиатрические науки . 31 : е61. дои : 10.1017/S2045796022000476 . ПМЦ 9483823 . ПМИД 36059215 .
- ^ Вита А, Де Пери Л, Десте Дж, Саккетти Э (ноябрь 2012 г.). «Прогрессирующая потеря коркового серого вещества при шизофрении: метаанализ и метарегрессия продольных исследований МРТ» . Трансляционная психиатрия . 2 (11): е190. дои : 10.1038/tp.2012.116 . ПМЦ 3565772 . ПМИД 23168990 .
- ^ Радуа Дж., Боргвардт С., Крескини А., Мате-Колс Д., Мейер-Линденберг А., Макгуайр П.К., Фузар-Поли П. (ноябрь 2012 г.). «Мультимодальный метаанализ структурных и функциональных изменений головного мозга при первом эпизоде психоза и эффектов антипсихотических препаратов» . Неврологические и биоповеденческие обзоры . 36 (10): 2325–33. doi : 10.1016/j.neubiorev.2012.07.012 . ПМИД 22910680 .
- ^ Дорф-Петерсен К.А., Пьерри Дж.Н., Перель Дж.М., Сан З., Сэмпсон А.Р., Льюис Д.А. (сентябрь 2005 г.). «Влияние хронического воздействия антипсихотических препаратов на размер мозга до и после фиксации тканей: сравнение галоперидола и оланзапина у макак» . Нейропсихофармакология . 30 (9): 1649–1661. дои : 10.1038/sj.npp.1300710 . ПМИД 15756305 . S2CID 205679212 .
- ^ Паркс Дж., Радке А., Паркер Г., Фоти М.Э., Эйлерс Р., Даймонд М. и др. (сентябрь 2009 г.). «Принципы назначения антипсихотиков политикам, около 2008 г. Использование знаний для содействия индивидуальному лечению» . Бюллетень шизофрении . 35 (5): 931–936. дои : 10.1093/schbul/sbn019 . ПМЦ 2728806 . ПМИД 18385207 .
- ^ Хиросе С. (2003). «Причины недостаточной диагностики акатизии». Бюллетень шизофрении . 29 (3): 547–58. CiteSeerX 10.1.1.618.3326 . doi : 10.1093/oxfordjournals.schbul.a007027 . ПМИД 14609248 .
- ^ Резе М., Бартолович М., Баум К., Рихтер Д., Вейсброд М., Роеш-Эли Д. (2016). «Влияние нейролептических и антихолинергических нагрузок на когнитивные функции у больных шизофренией» . Исследования и лечение шизофрении . 2016 : 8213165. дои : 10.1155/2016/8213165 . ПМК 4842070 . ПМИД 27144021 .
- ^ Тампи Р.Р., Тампи DJ, Балачандран С., Шринивасан С. (сентябрь 2016 г.). «Использование антипсихотиков при деменции: систематический обзор преимуществ и рисков по результатам метаанализа» . Терапевтические достижения в области хронических заболеваний . 7 (5): 229–245. дои : 10.1177/2040622316658463 . ПМЦ 4994396 . ПМИД 27583123 .
- ^ Маккензи Н.Е., Ковальчук С., Агарвал С.М., Коста-Духан К.А., Караваджо Ф., Герретсен П. и др. (5 декабря 2018 г.). «Нейролептики, метаболические побочные эффекты и когнитивные функции при шизофрении» . Границы в психиатрии . 9 : 622. doi : 10.3389/fpsyt.2018.00622 . ПМК 6290646 . ПМИД 30568606 .
- ^ Мюллер С., Джон С., Перера Г., Аарсланд Д., Баллард С., Стюарт Р. (январь 2021 г.). «Применение антипсихотиков при деменции: взаимосвязь между профилями нервно-психических симптомов и неблагоприятными исходами» . Европейский журнал эпидемиологии . 36 (1): 89–101. дои : 10.1007/s10654-020-00643-2 . ПМЦ 7847435 . ПМИД 32415541 .
- ^ Стейнберг М., Ликетсос К.Г. (сентябрь 2012 г.). «Применение атипичных антипсихотиков у пациентов с деменцией: решение проблем безопасности» . Американский журнал психиатрии . 169 (9): 900–906. дои : 10.1176/appi.ajp.2012.12030342 . ПМК 3516138 . ПМИД 22952071 .
- ^ Объединенный формулярный комитет B, изд. (март 2009 г.). «4.2.1». Британский национальный формуляр (57 изд.). Великобритания: Королевское фармацевтическое общество Великобритании. п. 192. ИСБН 978-0-85369-845-6 .
Отмена антипсихотических препаратов после длительной терапии всегда должна быть постепенной и тщательно контролироваться, чтобы избежать риска острого синдрома отмены или быстрого рецидива.
- ^ Перейти обратно: а б с д и Хаддад П., Хаддад П.М., Дурсун С., Дикин Б. (2004). Побочные синдромы и психиатрические препараты: Клиническое руководство . ОУП Оксфорд. стр. 207–216. ISBN 978-0-19-852748-0 .
- ^ Перейти обратно: а б Монкрифф Дж. (июль 2006 г.). «Провоцирует ли абстиненция от антипсихотиков психоз? Обзор литературы о психозе с быстрым началом (психозе сверхчувствительности) и рецидиве, связанном с отменой». Acta Psychiatrica Scandinavica . 114 (1): 3–13. дои : 10.1111/j.1600-0447.2006.00787.x . ПМИД 16774655 . S2CID 6267180 .
- ^ Саккетти Э., Вита А., Сиракузано А., Флейшхакер В. (2013). Приверженность антипсихотикам при шизофрении . Springer Science & Business Media. п. 85. ИСБН 978-88-470-2679-7 .
- ^ Наката Ю, Канахара Н, Иё М (декабрь 2017 г.). «Психоз сверхчувствительности к дофамину при шизофрении: концепции и значение в клинической практике». Журнал психофармакологии . 31 (12): 1511–1518. дои : 10.1177/0269881117728428 . ПМИД 28925317 . S2CID 1957881 .
- ^ Глейзер В.М. (2000). «Ожидаемая частота поздней дискинезии, связанной с применением атипичных нейролептиков». Журнал клинической психиатрии . 61 (Приложение 4): 21–6. ПМИД 10739327 .
- ^ Ламберт Т.Дж. (2007). «Смена антипсихотической терапии: чего ожидать и клинические стратегии для улучшения терапевтических результатов». Журнал клинической психиатрии . 68 (Приложение 6): 10–3. ПМИД 17650054 .
- ^ Группа BMJ (март 2009 г.). «4.2.1». Британский национальный формуляр (57 изд.). Великобритания: Королевское фармацевтическое общество Великобритании. п. 192.
Отмена антипсихотических препаратов после длительной терапии всегда должна быть постепенной и тщательно контролироваться, чтобы избежать риска острых синдромов отмены или быстрого рецидива.
- ^ «До 100 000 на антипсихотиках без проверки» . Журнал службы здравоохранения. 27 января 2020 г. Проверено 22 марта 2020 г.
- ^ Симан П. (январь 2004 г.). «Атипичные нейролептики: механизм действия» . Фокус . 2 (1): 48–58. дои : 10.1176/foc.2.1.48 .
- ^ Перейти обратно: а б Онруст С.В., Макклеллан К. (2001). «Пероспирон». Препараты ЦНС . 15 (4): 329–37, обсуждение 338. doi : 10.2165/00023210-200115040-00006 . ПМИД 11463136 . S2CID 262520276 .
- ^ Немерофф CB, Либерман Дж.А., Вейден П.Дж., Харви П.Д., Новичок Дж.В., Шацберг А.Ф., Килтс CD, Дэниел Д.Г. (ноябрь 2005 г.). «От клинических исследований к клинической практике: 4-летний обзор зипразидона». Спектры ЦНС . 10 (11 Приложение 17): 1–20. дои : 10.1017/S1092852900019842 . ПМИД 16381088 . S2CID 26738197 .
- ^ Винанс Э (1 декабря 2003 г.). «Арипипразол» . Американский журнал аптеки системы здравоохранения . 60 (23): 2437–2445. дои : 10.1093/ajhp/60.23.2437 . ISSN 1079-2082 . ПМИД 14686220 .
- ^ «История одобрения каплита (люматеперона) FDA» . Наркотики.com . Проверено 20 ноября 2022 г.
- ^ Суэйнстон Харрисон Т., Перри СМ (2004). «Арипипразол: обзор его применения при шизофрении и шизоаффективном расстройстве». Наркотики . 64 (15): 1715–36. дои : 10.2165/00003495-200464150-00010 . ПМИД 15257633 .
- ^ Пикар Д., Литман Р.Е., Коники П.Е., Волковиц О.М., Брейер А. (1990). «Нейрохимические и нервные механизмы положительных и отрицательных симптомов при шизофрении». Современные проблемы фармакопсихиатрии . Современные тенденции в фармакопсихиатрии. 24 : 124–151. дои : 10.1159/000418015 . ISBN 978-3-8055-5050-5 . ПМИД 1970851 .
- ^ Лимбург Э.Дж., Кнегтеринг Х., Кляйн Х.К., Кортекаас Р., Алеман А. (июнь 2012 г.). «Антипсихотические препараты и активация префронтальной коры: обзор результатов нейровизуализации». Европейская нейропсихофармакология . 22 (6): 387–400. дои : 10.1016/j.euroneuro.2011.12.008 . ПМИД 22300864 . S2CID 24877454 .
- ^ Перейти обратно: а б Макдональд С., Мерфи К.С. (март 2003 г.). «Новая генетика шизофрении». Психиатрические клиники Северной Америки . 26 (1): 41–63. дои : 10.1016/S0193-953X(02)00030-8 . ПМИД 12683259 .
- ^ Шмидт С.Дж., Соренсен С.М., Кене Дж.Х., Карр А.А., Палфриман М.Г. (1995). «Роль 5-HT2A-рецепторов в антипсихотической активности». Науки о жизни . 56 (25): 2209–22. дои : 10.1016/0024-3205(95)00210-W . ПМИД 7791509 .
- ^ Тивари П., Паник Р., Бхаттачарья А., Ахирвар Д., Чанди А. (декабрь 2012 г.). «Доказательства возможных побочных эффектов нейролептиков: систематический обзор» . Азиатско-Тихоокеанский журнал репродукции . 1 (4): 330–336. дои : 10.1016/s2305-0500(13)60105-0 . ISSN 2305-0500 .
- ^ Перейти обратно: а б Шталь С.М. (2003). «Описание атипичного антипсихотика: связывание рецепторов и его роль в патофизиологии» (PDF) . Сопутствующий журнал первичной медико-санитарной помощи журнала клинической психиатрии . 5 (Приложение 3): 9–13. Архивировано (PDF) из оригинала 9 октября 2022 года.
- ^ Мельцер Х.Ю. (2012). «Серотонинергические механизмы как мишени для существующих и новых антипсихотиков». Современные антипсихотики . Справочник по экспериментальной фармакологии. Том. 212. стр. 87–124. дои : 10.1007/978-3-642-25761-2_4 . ISBN 978-3-642-25760-5 . ПМИД 23129329 .
- ^ Ли М (август 2016 г.). «Сенсибилизация и толерантность, вызванная антипсихотиками: поведенческие характеристики, влияние на развитие и нейробиологические механизмы» . Журнал психофармакологии . 30 (8): 749–770. дои : 10.1177/0269881116654697 . ПМЦ 4944179 . ПМИД 27371498 .
- ^ Наваратне В., Маклафлин С.П., Майер Ф.П., Гичи З., Мастриано А., Карвелли Л. (2021). «Длительное воздействие амфетамина увеличивает эндогенные человеческие рецепторы дофамина 2 на клеточной мембране в клетках, лишенных переносчика дофамина» . Границы клеточной нейронауки . 15 : 681539. doi : 10.3389/fncel.2021.681539 . ПМК 8427050 . ПМИД 34512264 .
- ^ Оредхарена М.Дж., Ланфумей Л., Мальдонадо Р., Робледо П. (август 2011 г.). «Участие 5-HT2A-рецепторов в усилении МДМА и индуцированном сигналом восстановлении поведения, направленного на поиск МДМА» . Международный журнал нейропсихофармакологии . 14 (7): 927–940. дои : 10.1017/S1461145710001215 . hdl : 10230/25548 . ПМИД 20942998 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т в v В х и С аа аб и объявление но из в ах есть также и аль являюсь а к ап ак с как в Санчес М. (май 2012 г.). Поведенческая фармакология и эндокринология . Издательство УПЦ. стр. 148–149. ISBN 978-84-9788-424-2 . Архивировано из оригинала 25 ноября 2017 года.
- ^ Фишер Дж., Ганеллин Ч.Р. (13 декабря 2006 г.). Открытие аналоговых лекарств . Джон Уайли и сыновья. стр. 305–. ISBN 978-3-527-60749-5 .
- ^ Перейти обратно: а б с Лидов М.С. (22 июня 2000 г.). Нейромедиаторные рецепторы в действии антипсихотических препаратов . ЦРК Пресс. стр. 23–. ISBN 978-1-4200-4177-4 .
- ^ Перейти обратно: а б с д и ж г час я дж к л м н тот п д р с т в v В х и Сильвестр Дж. С., Проус Дж. (июнь 2005 г.). «Исследование побочных эффектов лекарств. I. Сродство связывания мускаринового рецептора M3 может предсказать риск того, что антипсихотики индуцируют диабет 2 типа». Методы и результаты экспериментальной и клинической фармакологии . 27 (5): 289–304. дои : 10.1358/mf.2005.27.5.908643 . ПМИД 16082416 .
- ^ «Арипипразол лауроксил – Алкермес» . АдисИнсайт . Springer Nature Switzerland AG.
- ^ «Азенапин» . АдисИнсайт . Springer Nature Switzerland AG.
- ^ «Блонансерин – Сумитомо Дайниппон Фарма» . АдисИнсайт . Springer Nature Switzerland AG.
- ^ «Брекспипразол – Лундбек/Оцука» . АдисИнсайт . Springer Nature Switzerland AG. Архивировано из оригинала 11 октября 2016 года . Проверено 27 сентября 2017 г.
- ^ «Карипразин – Гедеон Рихтер» . АдисИнсайт . Springer Nature Switzerland AG. Архивировано из оригинала 18 августа 2017 года . Проверено 7 мая 2017 г.
- ^ Перейти обратно: а б Чернанский Ю.Г. (6 декабря 2012 г.). Антипсихотики . Springer Science & Business Media. стр. 360–. ISBN 978-3-642-61007-3 .
- ^ Издательство Уильяма Эндрю (22 октября 2013 г.). Энциклопедия фармацевтического производства . Эльзевир. стр. 1077–. ISBN 978-0-8155-1856-3 .
- ^ Перейти обратно: а б Издательство Уильяма Эндрю (22 октября 2013 г.). Энциклопедия фармацевтического производства . Эльзевир. стр. 1102–. ISBN 978-0-8155-1856-3 .
- ^ Протива М (2010). «ХимИнформ Реферат: Пятьдесят лет исследований химических лекарств». ХимИнформ . 23 (9): нет. дои : 10.1002/chin.199209338 . ISSN 0931-7597 .
- ^ Мелич Х. (апрель 1971 г.). «[Клотепин]». Журнал чешских врачей (на чешском языке). 110 (17): 404–5. ПМИД 5576292 .
- ^ Перейти обратно: а б Лекарства, доступные за рубежом . Гейл Исследования. 1991. с. 52 169. ISBN 978-0-8103-7177-4 . Архивировано из оригинала 22 июля 2017 года.
- ^ Геллер В., Горзальцан И., Шлейфер Т., Белмакер Р.Х., Берсудский Ю. (декабрь 2005 г.). «Клотиапин по сравнению с хлорпромазином при хронической шизофрении». Исследования шизофрении . 80 (2–3): 343–7. doi : 10.1016/j.schres.2005.07.007 . ПМИД 16126373 . S2CID 22340010 .
- ^ Бурин М., Дайли Э., Хаскоет М. (2004). «Доклиническая и клиническая фармакология циамемазина: анксиолитическое действие и профилактика синдрома отмены алкоголя и бензодиазепинов» . Обзоры препаратов для ЦНС . 10 (3): 219–29. дои : 10.1111/j.1527-3458.2004.tb00023.x . ПМК 6741725 . ПМИД 15492772 .
- ^ Ламберт К., Дингес Дж. (16 августа 2012 г.). Классы биоактивных гетероциклических соединений: Фармацевтические препараты . Джон Уайли и сыновья. стр. 3–. ISBN 978-3-527-66447-4 .
- ^ Перейти обратно: а б Педерсен В. (1996). «Тиоксантеновые нейролептики». Европейская психиатрия . 11 : 236 с. дои : 10.1016/0924-9338(96)88706-2 . ISSN 0924-9338 . S2CID 247414112 .
- ^ «Илоперидон – Ванда Фармасьютикалс» . АдисИнсайт . Springer Nature Switzerland AG. Архивировано из оригинала 11 декабря 2015 года . Проверено 27 сентября 2017 г.
- ^ Перейти обратно: а б Шортер Э (2009). До прозака: тревожная история расстройств настроения в психиатрии . Издательство Оксфордского университета, США. стр. 14–. ISBN 978-0-19-536874-1 .
- ^ Глейзер В.М. (1999). «Обладает ли локсапин «атипичными» свойствами? Клинические данные». Журнал клинической психиатрии . 60 (Приложение 10): 42–6. ПМИД 10340686 .
- ^ «Лурасидон – Сумитомо Дайниппон Фарма» . АдисИнсайт . Springer Nature Switzerland AG. Архивировано из оригинала 10 мая 2016 года . Проверено 7 мая 2017 г.
- ^ «Немонаприд» . АдисИнсайт . Springer Nature Switzerland AG.
- ^ «Палиперидон – Джонсон & Джонсон» . АдисИнсайт . Springer Nature Switzerland AG.
- ^ «Палиперидона пальмитат – Johnson & Johnson» . АдисИнсайт . Springer Nature Switzerland AG. Архивировано из оригинала 30 октября 2016 года . Проверено 27 сентября 2017 г.
- ^ Перейти обратно: а б Варданян Р. (12 июня 2017 г.). Открытие лекарств на основе пиперидина . Эльзевир Наука. С. 158, 195–. ISBN 978-0-12-813428-3 .
- ^ Рулофс Г.А. (1974). «Пенфлуридол (R 16341) в качестве поддерживающей терапии у хронических психотических пациентов: двойная слепая клиническая оценка». Acta Psychiatrica Scandinavica . 50 (2): 219–24. дои : 10.1111/j.1600-0447.1974.tb08210.x . ПМИД 4604881 . S2CID 40524276 .
- ^ Лойхт С., Хелфер Б., Хартунг Б. (январь 2014 г.). «Перазин при шизофрении» . Кокрейновская база данных систематических обзоров (1): CD002832. дои : 10.1002/14651858.CD002832.pub3 . ПМЦ 11015532 . ПМИД 24425538 .
- ^ Матар Х.Э., Алмери М.К., Махул С., Ся Дж., Хамфрис П. (май 2014 г.). «Перициазин при шизофрении» . Кокрейновская база данных систематических обзоров (5): CD007479. дои : 10.1002/14651858.CD007479.pub2 . ПМЦ 11023599 . ПМИД 24825770 .
- ^ «Пероспирон» . АдисИнсайт . Springer Nature Switzerland AG.
- ^ «Пимавансерин – АКАДИА Фармасьютикалс» . АдисИнсайт . Springer Nature Switzerland AG. Архивировано из оригинала 25 сентября 2017 года . Проверено 27 сентября 2017 г.
- ^ Издательство Уильяма Эндрю (22 октября 2013 г.). Энциклопедия фармацевтического производства . Эльзевир. стр. 2935–. ISBN 978-0-8155-1856-3 .
- ^ Издательство Уильяма Эндрю (2007). Энциклопедия фармацевтического производства . Уильям Эндрю Паб. п. 3059. ИСБН 978-0-8155-1526-5 .
- ^ Издательство Уильяма Эндрю (22 октября 2013 г.). Энциклопедия фармацевтического производства . Эльзевир. стр. 3129–. ISBN 978-0-8155-1856-3 .
- ^ Издательство Уильяма Эндрю (22 октября 2013 г.). Энциклопедия фармацевтического производства . Эльзевир. стр. 3214–. ISBN 978-0-8155-1856-3 .
- ^ Росси, С., изд. (2013). Справочник австралийских лекарственных средств (изд. 2013 г.). Аделаида: Фонд австралийского справочника по лекарственным средствам. ISBN 978-0-9805790-9-3 .
- ^ Объединенный формулярный комитет (2013 г.). Британский национальный формуляр (BNF) (65 изд.). Лондон, Великобритания: Фармацевтическая пресса. ISBN 978-0-85711-084-8 .
- ^ Исбистер Г.К., Балит Ч.Р., Маклеод Д., Даффалл С.Б. (август 2010 г.). «Передозировка амисульприда часто связана с удлинением интервала QT и тахикардией типа «пируэт». Журнал клинической психофармакологии . 30 (4): 391–5. дои : 10.1097/JCP.0b013e3181e5c14c . ПМИД 20531221 . S2CID 205710487 .
- ^ Перейти обратно: а б с Дикс ЭД, Китинг ГМ (январь 2010 г.). «Блонансерин: обзор его использования при лечении шизофрении». Препараты ЦНС . 24 (1): 65–84. дои : 10.2165/11202620-000000000-00000 . ПМИД 20030420 . S2CID 23464075 .
- ^ Перейти обратно: а б Тенджин Т., Миямото С., Ниномия Ю., Китадзима Р., Огино С., Мияке Н., Ямагути Н. (2013). «Профиль блонансерина для лечения шизофрении» . Нервно-психические заболевания и лечение . 9 : 587–94. дои : 10.2147/NDT.S34433 . ПМЦ 3677929 . ПМИД 23766647 .
- ^ «Клозапин» . Мартиндейл: Полный справочник лекарств . Королевское фармацевтическое общество Великобритании. 30 января 2013 года . Проверено 2 ноября 2013 г.
- ^ Матар Х.Э., Алмери М.К., Сэмпсон С. (июнь 2018 г.). «Флуфеназин (перорально) по сравнению с плацебо при шизофрении» . Кокрановская база данных систематических обзоров . 2020 (7): CD006352. дои : 10.1002/14651858.CD006352.pub3 . ПМК 3796096 . ПМИД 29893410 .
- ^ Чакрабарти А., Бэгналл А., Чу П., Фентон М., Паланисвами В., Вонг В., Ся Дж. (октябрь 2007 г.). Чакрабарти А. (ред.). «Локсапин при шизофрении» . Кокрановская база данных систематических обзоров . 2007 (4): CD001943. дои : 10.1002/14651858.CD001943.pub2 . ПМК 7017975 . ПМИД 17943763 .
- ^ Харви П.Д., Огаса М., Куччиаро Дж., Лебель А., Киф Р.С. (апрель 2011 г.). «Оценка когнитивных изменений на основе результатов и интервью в рандомизированном двойном слепом сравнении луразидона и зипразидона». Исследования шизофрении . 127 (1–3): 188–94. doi : 10.1016/j.schres.2011.01.004 . ПМИД 21277745 . S2CID 8805912 .
- ^ Рёрихт Ф., Гадия С., Алам Р., Уиллис М. (2012). «Аудит клинических результатов после введения нелицензионного назначения атипичного антипсихотика мелперона пациентам с резистентной к лечению шизофренией» . Научный мировой журнал . 2012 : 1–5. дои : 10.1100/2012/512047 . ПМЦ 3330679 . ПМИД 22566771 .
- ^ Перейти обратно: а б «Молиндона гидрохлорид». Мартиндейл: Полный справочник лекарств . Королевское фармацевтическое общество Великобритании. 30 января 2013 года . Проверено 5 ноября 2013 г.
- ^ Лойхт С., Хелфер Б., Хартунг Б. (январь 2014 г.). «Перазин при шизофрении» . Кокрейновская база данных систематических обзоров (1): CD002832. дои : 10.1002/14651858.CD002832.pub3 . ПМЦ 11015532 . ПМИД 24425538 .
- ^ Онруст С.В., Макклеллан К. (апрель 2001 г.). «Пероспирон». Препараты ЦНС . 15 (4): 329–37, обсуждение 338. doi : 10.2165/00023210-200115040-00006 . ПМИД 11463136 . S2CID 262520276 .
- ^ Перейти обратно: а б Брейфилд А, изд. (23 сентября 2011 г.). «Пероспирон» . Мартиндейл: Полный справочник лекарств . Лондон, Великобритания: Фармацевтическая пресса . Проверено 3 ноября 2013 г.
- ^ Хартунг Б., Сэмпсон С., Лойхт С. (март 2015 г.). «Перфеназин при шизофрении» . Кокрановская база данных систематических обзоров . 2015 (3): CD003443. дои : 10.1002/14651858.CD003443.pub3 . ПМЦ 7173727 . ПМИД 25749632 .
- ^ Моти М., Сэмпсон С. (ноябрь 2013 г.). «Пимозид при шизофрении или родственных психозах». Кокрейновская база данных систематических обзоров (11): CD001949. дои : 10.1002/14651858.CD001949.pub3 . ПМИД 24194433 .
- ^ Ван Дж., Сэмпсон С. (апрель 2014 г.). «Сульпирид против плацебо при шизофрении» . Кокрейновская база данных систематических обзоров (4): CD007811. дои : 10.1002/14651858.CD007811.pub2 . ПМЦ 11195628 . ПМИД 24729184 .
- ^ Фентон М., Рэтбоун Дж., Рейли Дж., Султана А. (июль 2007 г.). Рейли Дж. (ред.). «Тиоридазин при шизофрении» . Кокрановская база данных систематических обзоров . 2007 (3): CD001944. дои : 10.1002/14651858.CD001944.pub2 . ПМК 6718212 . ПМИД 17636691 .
- ^ Форнаро П., Калабрия Дж., Коралло Дж., Пикотти ГБ (июль 2002 г.). «Патогенез дегенеративных ретинопатий, вызванных тиоридазином и другими антипсихотиками: дофаминовая гипотеза». Документа Офтальмологическая. Достижения офтальмологии . 105 (1): 41–9. дои : 10.1023/А:1015768114192 . ПМИД 12152801 . S2CID 23618581 .
- ^ Маркес ЛО, Лима М.С., Соарес Б.Г. (2004). де Оливейра Маркес Л. (ред.). «Трифлуоперазин при шизофрении» . Кокрановская база данных систематических обзоров . 2004 (1): CD003545. дои : 10.1002/14651858.CD003545.pub2 . ПМЦ 7003674 . ПМИД 14974020 .
- ^ «Зотепин» . Мартиндейл: Полный справочник лекарств . Королевское фармацевтическое общество Великобритании. 16 августа 2013 года . Проверено 2 ноября 2013 г.
- ^ Чиприани А., Барбуи С., Саланти Дж., Ренделл Дж., Браун Р., Стоктон С. и др. (октябрь 2011 г.). «Сравнительная эффективность и переносимость антиманиакальных препаратов при острой мании: метаанализ нескольких методов лечения». Ланцет . 378 (9799): 1306–1315. дои : 10.1016/S0140-6736(11)60873-8 . ПМИД 21851976 . S2CID 25512763 .
- ^ Цитром Л (2013). «Решение необходимости быстрого лечения возбуждения при шизофрении и биполярном расстройстве: акцент на ингаляционном локсапине как альтернативе инъекционным препаратам» . Терапия и управление клиническими рисками . 9 : 235–245. дои : 10.2147/TCRM.S31484 . ПМЦ 3665578 . ПМИД 23723707 .
- ^ Крус Н., Санчес-Морено Х., Торрес Ф., Гойколеа Х.М., Валенти М., Виета Э. (февраль 2010 г.). «Эффективность современных антипсихотиков в плацебо-контролируемых исследованиях при биполярной депрессии: метаанализ» . Международный журнал нейропсихофармакологии . 13 (1): 5–14. дои : 10.1017/S1461145709990344 . hdl : 2445/53243 . ПМИД 19638254 .
- ^ Попович Д., Рейнарес М., Гойколеа Х.М., Боннин С.М., Гонсалес-Пинто А., Виета Э. (май 2012 г.). «Индекс полярности фармакологических средств, используемых для поддерживающего лечения биполярного расстройства». Европейская нейропсихофармакология . 22 (5): 339–346. дои : 10.1016/j.euroneuro.2011.09.008 . ПМИД 22000157 . S2CID 8067809 .
- ^ Виета Э., Гюнтер О., Локлир Дж., Экман М., Милтенбургер С., Чаттертон М.Л. и др. (сентябрь 2011 г.). «Эффективность психотропных препаратов в фазе поддержания биполярного расстройства: метаанализ рандомизированных контролируемых исследований». Международный журнал нейропсихофармакологии . 14 (8): 1029–1049. дои : 10.1017/S1461145711000885 . hdl : 2445/51726 . ПМИД 21733231 .
- ^ Комосса К., Деппинг А.М., Гаудчау А., Кисслинг В., Лойхт С. (декабрь 2010 г.). «Нейролептики второго поколения при большом депрессивном расстройстве и дистимии». Кокрейновская база данных систематических обзоров (12): CD008121. дои : 10.1002/14651858.CD008121.pub2 . ПМИД 21154393 .
- ^ Арафат С.М., Рахман С.М., Хак М.М., Шах М.А., Алгин С., Нахар Дж.С. (2016). «Клозапин может быть хорошим вариантом при резистентной мании» . Отчеты о случаях в психиатрии . 2016 : 3081704. doi : 10.1155/2016/3081704 . ПМЦ 4976188 . ПМИД 27525148 .
- ^ Вилковска А., Кубала В.Дж. (9 октября 2019 г.). «Клозапин как преобразующее лечение у пациентов с биполярным расстройством» . Нервно-психические заболевания и лечение . 15 : 2901–2905. дои : 10.2147/NDT.S227196 . ПМК 6790347 . ПМИД 31632038 .
- ^ https://www.has-sante.fr/upload/docs/application/pdf/2012-04/anti_psychotiques_rapport.pdf [ нужна полная цитата ]
- ^ Киши Т., Ивата Н. (сентябрь 2013 г.). «Эффективность и переносимость пероспирона при шизофрении: систематический обзор и метаанализ рандомизированных контролируемых исследований». Препараты ЦНС . 27 (9): 731–41. дои : 10.1007/s40263-013-0085-7 . ПМИД 23812802 . S2CID 11543666 .
- ^ Рот Б.Л. , Дрискол Дж. (12 января 2011 г.). «База данных ПДСП К и » . Программа скрининга психоактивных веществ (PDSP) . Университет Северной Каролины в Чапел-Хилл и Национальный институт психического здоровья США. Архивировано из оригинала 8 ноября 2013 года . Проверено 11 ноября 2013 г.
- ^ Шахид М., Уокер ГБ, Зорн Ш., Вонг Э.Х. (январь 2009 г.). «Азенапин: новый психофармакологический агент с уникальной сигнатурой человеческого рецептора». Журнал психофармакологии . 23 (1): 65–73. дои : 10.1177/0269881107082944 . ПМИД 18308814 . S2CID 206489515 .
- ^ Перейти обратно: а б Исияма Т., Токуда К., Исибаши Т., Ито А., Тома С., Оно Ю. (октябрь 2007 г.). «Лурасидон (SM-13496), новый атипичный антипсихотический препарат, устраняет вызванные МК-801 нарушения обучения и памяти в тесте пассивного избегания на крысах». Европейский журнал фармакологии . 572 (2–3): 160–70. дои : 10.1016/j.ejphar.2007.06.058 . ПМИД 17662268 .
- ^ Исибаши Т, Хорисава Т, Токуда К, Исияма Т, Огаса М, Тагашира Р, Мацумото К, Нисикава Х, Уэда Ю, Тома С, Оки Х, Танно Н, Саджи И, Ито А, Оно Ю, Накамура М (июль 2010 г.) ). «Фармакологический профиль луразидона, нового антипсихотического средства с мощной активностью в отношении рецепторов 5-гидрокситриптамина 7 (5-HT7) и 5-HT1A». Журнал фармакологии и экспериментальной терапии . 334 (1): 171–81. дои : 10.1124/jpet.110.167346 . ПМИД 20404009 . S2CID 12893717 .
- ^ Лопес-Муньос Ф, Аламо К (сентябрь 2013 г.). «Активные метаболиты как антидепрессанты: роль норкветиапина в механизме действия кветиапина при лечении расстройств настроения» . Границы в психиатрии . 4 : 102. doi : 10.3389/fpsyt.2013.00102 . ПМЦ 3770982 . ПМИД 24062697 .
- ^ «Главная страница Medscape» . Медскейп . ВебМД . Архивировано из оригинала 13 ноября 2013 года.
- ^ «Домашняя страница Управления терапевтическими товарами» . Управление терапевтическими товарами . Министерство здравоохранения (Австралия) . Архивировано из оригинала 21 апреля 2013 года.
- ^ «Главная страница Daily Med» . Дейли Мед . Национальная медицинская библиотека США. Архивировано из оригинала 18 июня 2013 года.
- ^ «Домашняя страница электронного сборника лекарственных средств (eMC)» . Электронный справочник лекарственных средств . Датафарм. Архивировано из оригинала 27 ноября 2013 года.
- ^ Вэнь Ю.Г., Шан Д.В., Се Х.З., Ван Х.П., Ни XJ, Чжан М., Лу В., Цю С., Лю Х, Ли Ф.Ф., Ли Х., Луо FT (март 2013 г.). «Популяционная фармакокинетика блонансерина у здоровых добровольцев в Китае и влияние приема пищи». Психофармакология человека . 28 (2): 134–41. дои : 10.1002/hup.2290 . ПМИД 23417765 . S2CID 12623938 .
- ^ Боргстрем Л., Ларссон Х., Моландер Л. (1982). «Фармакокинетика парентерального и перорального мелперона у человека». Европейский журнал клинической фармакологии . 23 (2): 173–6. дои : 10.1007/BF00545974 . ПМИД 7140807 . S2CID 36697288 .
- ^ Каллаган Дж.Т., Бергстром Р.Ф., Птак Л.Р., Бисли К.М. (сентябрь 1999 г.). «Оланзапин. Фармакокинетический и фармакодинамический профиль». Клиническая фармакокинетика . 37 (3): 177–93. дои : 10.2165/00003088-199937030-00001 . ПМИД 10511917 .
- ^ Вермейр М., Нэссенс И., Реммери Б., Манненс Г., Хендрикс Дж., Стеркенс П., Таллури К., Бум С., Эрдекенс М., ван Осселер Н., Клетон А. (апрель 2008 г.). «Абсорбция, метаболизм и выведение палиперидона, нового моноаминергического антагониста, у человека». Метаболизм и распределение лекарств . 36 (4): 769–79. дои : 10.1124/dmd.107.018275 . ПМИД 18227146 . S2CID 41656 .
- ^ ДеВейн CL, Немерофф CB (2001). «Клиническая фармакокинетика кветиапина: атипичный антипсихотик». Клиническая фармакокинетика . 40 (7): 509–22. дои : 10.2165/00003088-200140070-00003 . ПМИД 11510628 . S2CID 33802262 .
- ^ Визель Ф.А., Альфредссон Г., Эрнебо М., Седвалл Г. (май 1980 г.). «Фармакокинетика сульпирида для внутривенного и перорального введения у здоровых людей». Европейский журнал клинической фармакологии . 17 (5): 385–91. дои : 10.1007/BF00558453 . ПМИД 7418717 . S2CID 28141135 .
- ^ Пракаш А., Лэмб Х.М. (январь 1998 г.). «Зотепин: обзор его фармакодинамических и фармакокинетических свойств и терапевтической эффективности при лечении шизофрении». Препараты ЦНС . 9 (2): 153–175. дои : 10.2165/00023210-199809020-00006 .
- ^ Информация о продукте: Ниполепт (R), зотепин. Клинге Фарма ГмбХ, Мюнхен, 1996 г.
- ^ Родитель М., Туссен С., Гилсон Х. (1983). «Длительное лечение хронических психотиков деканоатом бромперидола: клиническая и фармакокинетическая оценка». Текущие терапевтические исследования . 34 (1): 1–6.
- ^ Перейти обратно: а б Йоргенсен А., Оверё К.Ф. (1980). «Клопентиксол и депо-препараты флупентиксола у амбулаторных больных шизофренией. III. Уровни в сыворотке». Acta Psychiatrica Scandinavica. Дополнение . 279 : 41–54. дои : 10.1111/j.1600-0447.1980.tb07082.x . ПМИД 6931472 .
- ^ Перейти обратно: а б Рейнольдс Дж. Э. (1993). «Анксиолитические седативные, снотворные и нейролептики». Мартиндейл: Дополнительная фармакопея (30-е изд.). Лондон: Фармацевтическая пресса. стр. 364–623.
- ^ Эрешефски Л., Саклад С.Р., Янн М.В., Дэвис К.М., Ричардс А., Зайдель Д.Р. (май 1984 г.). «Будущее депо-нейролептической терапии: фармакокинетические и фармакодинамические подходы». Журнал клинической психиатрии . 45 (5 Пт 2): 50–9. ПМИД 6143748 .
- ^ Перейти обратно: а б Карри С.Х., Велптон Р., де Шеппер П.Дж., Вранкс С., Шифф А.А. (апрель 1979 г.). «Кинетика флуфеназина после введения человеку флуфеназина дигидрохлорида, энантата и деканоата» . Британский журнал клинической фармакологии . 7 (4): 325–31. дои : 10.1111/j.1365-2125.1979.tb00941.x . ПМЦ 1429660 . ПМИД 444352 .
- ^ Янг Д., Эрешефски Л., Саклад С.Р., Янн М.В., Гарсия Н. (1984). Объяснение фармакокинетики флуфеназина с помощью компьютерного моделирования. (Абстрактный.) . 19-е ежегодное полугодовое клиническое собрание Американского общества больничных фармацевтов. Даллас, Техас.
- ^ Янссен П.А., Нимегерс К.Дж., Шеллекенс К.Х., Ленартс Ф.М., Вербрюгген Ф.Дж., ван Нуетен Дж.М., Марсбум Р.Х., Херин В.В., Шапер В.К. (ноябрь 1970 г.). «Фармакология флуспирилена (R 6218), мощного инъекционного нейролептика длительного действия». Исследования наркотиков . 20 (11): 1689–98. ПМИД 4992598 .
- ^ Бересфорд Р., Уорд А (январь 1987 г.). «Галоперидола деканоат. Предварительный обзор его фармакодинамических и фармакокинетических свойств и терапевтического применения при психозах». Наркотики . 33 (1): 31–49. дои : 10.2165/00003495-198733010-00002 . ПМИД 3545764 .
- ^ Рейнтигенс А.Дж., Хейканц Дж.Дж., Вестенборгс Р.Дж., Гелдерс Ю.Г., Аэртс Т.Дж. (1982). «Фармакокинетика галоперидола деканоата. 2-летнее наблюдение». Международная фармакопсихиатрия . 17 (4): 238–46. дои : 10.1159/000468580 . ПМИД 7185768 .
- ^ Ларссон М., Аксельссон Р., Форсман А. (1984). «О фармакокинетике перфеназина: клиническое исследование энантата и деканоата перфеназина». Текущие терапевтические исследования . 36 (6): 1071–88.
- ^ Текст гласит: «Когда пациент набрасывается на «них» - ТОРАЗИН (торговая марка хлорпромазина) быстро прекращает его вспышку насилия. «Торазин» особенно эффективен, когда психотический эпизод вызван бредом или галлюцинациями. В начале лечения сочетание антипсихотического и седативного эффектов торазина обеспечивает как эмоциональное, так и физическое успокоение. Агрессивное или деструктивное поведение быстро контролируется. По мере продолжения терапии первоначальный седативный эффект постепенно исчезает, однако антипсихотический эффект сохраняется, помогая развеять или изменить бред. галлюцинации и спутанность сознания, сохраняя при этом пациента спокойствием и доступностью. СМИТ КЛЯЙН И ФРАНЦУЗСКИЕ ЛАБОРАТОРИИ – лидеры психофармацевтических исследований».
- ^ Перейти обратно: а б Питерс Т., Маджерус Б. (декабрь 2011 г.). «Внедрение хлорпромазина в Бельгии и Нидерландах (1951–1968); танго между старыми и новыми методами лечения» . Исследования по истории и философии биологических и биомедицинских наук . 42 (4): 443–452. дои : 10.1016/j.shpsc.2011.05.003 . ПМИД 22035718 . Архивировано из оригинала 9 июля 2017 года . Проверено 26 февраля 2017 г.
- ^ Хили Д. (2005). Объяснение психиатрических препаратов (4-е изд.). Великобритания: Elsevier Limited. стр. 8, 17.
- ^ «транквилизатор, н» . Оксфордский словарь английского языка . 1989 год . Проверено 9 августа 2011 г.
- ^ Хили Д. (2008). «Пересечение психофармакологии и психиатрии во второй половине двадцатого века». В Уоллесе ЭР, Гаче Дж. (ред.). История психиатрии и медицинской психологии . Бостон, Массачусетс: Springer US. п. 421. дои : 10.1007/978-0-387-34708-0_13 . ISBN 978-0-387-34707-3 .
- ^ Оуэнс Д.Г. (13 апреля 1999 г.). Руководство по экстрапирамидным побочным эффектам антипсихотических препаратов . Издательство Кембриджского университета. п. 12. ISBN 978-0-521-63353-6 . Архивировано из оригинала 18 марта 2016 года.
- ^ Уилсон С., Андерсон К., Болдуин Д., Дейк Дж.Д., Эспи А., Эспи С. и др. (август 2019 г.). «Консенсусное заявление Британской ассоциации психофармакологии о научно обоснованном лечении бессонницы, парасомний и нарушений циркадных ритмов: обновленная информация» . Журнал психофармакологии . 33 (8): 923–947. дои : 10.1177/0269881119855343 . ПМИД 31271339 . S2CID 195797603 .
- ^ Тасман А (1997). Психиатрия Том 2 . Сондерс. п. 956. ИСБН 978-0-7216-5257-3 .
- ^ Айд Ф.Дж. (2000). «нейролептик» . Лексикон психиатрии, неврологии и нейронаук . Липпинкотт Уильямс и Уилкинс. п. 675. ИСБН 978-0-7817-2468-5 .
- ^ Р. Эллиотт Ингерсолл, Карл Ф. Рак (2015): Психофармакология для специалистов в области психического здоровья: интегративный подход , Cengage Learning, Бостон, стр. 150–186 и 342–349, ISBN 9781305537231 .
- ^ Патель С.К., Якопач К.А. (2011). Руководство по навыкам психиатрической медсестры . Издательство Джонс и Бартлетт. п. 317. ИСБН 978-1-4496-1356-3 .
- ^ Наркополитика и общественное благо . ОУП Оксфорд. 2010. с. 329. ИСБН 978-0-19-955712-7 .
- ^ Перейти обратно: а б Новые антипсихотические препараты станут движущей силой следующей эволюции рынка (2009 г.) . Healthcarefinancenews.com (7 августа 2009 г.).
- ^ Апарасу Р.Р., Бхатара В. (декабрь 2006 г.). «Использование и расходы антипсихотиков в Соединенных Штатах». Психиатрические услуги . 57 (12): 1693. doi : 10.1176/appi.ps.57.12.1693 . ПМИД 17158480 .
- ^ Информация о продажах и рецептах в США за 2008 г.: Лучшие терапевтические классы по продажам в США (PDF). Архивировано 16 апреля 2010 г. в Wayback Machine . Imshealth.com.
- ^ «Данные показывают «растущий» рост цен на антипсихотики до 1200% за последние пять лет» . Фармацевтический журнал. 24 августа 2022 г. Проверено 29 сентября 2022 г.
- ^ Густафссон М., Карлссон С., Лёвхайм Х. (февраль 2013 г.). «Неуместное длительное применение антипсихотических препаратов распространено среди людей с деменцией, живущих в отделениях специализированной помощи» . BMC Фармакология и токсикология . 14 (1): 10. дои : 10.1186/2050-6511-14-10 . ПМЦ 3575309 . ПМИД 23391323 .
- ^ Рискованные антипсихотические препараты по-прежнему назначают чрезмерно в домах престарелых, https://www.npr.org/sections/health-shots/2018/02/05/583435517/risky-antipsychotic-drugs-still-overprescribed-in-nursing-homes
- ^ Атипичные антипсихотики: переоценены и чрезмерно прописаны, Глен Спилсман, https://pharmaceutical-journal.com/article/opinion/atype-antipsychotics-overrated-and-overprescribed
- ^ Кэрритерс Б., Эль-Маллах РС (18 марта 2020 г.). «Трансдермальный азенапин при шизофрении: систематический обзор» . Предпочтения и приверженность пациентов . 14 : 1541–1551. дои : 10.2147/PPA.S235104 . ПМЦ 7468370 . ПМИД 32943849 .
- ^ Перейти обратно: а б с д и Богарт Дж. (2011). «Злоупотребление антипсихотиками второго поколения: что нужно знать лицам, назначающим лекарства» . Современная психиатрия . 10 (5): 77–79.
- ^ Джеймс А. (2 марта 2008 г.). «Миф об антипсихотике» . Хранитель .
- ^ «На врачей общей практики «давят» выписывать нейролептики, — утверждает профессор» . Химик+фармацевт . [ ненадежный источник? ]
- ^ Триггл Н (12 ноября 2009 г.). «Употребление наркотиков от деменции убивает многих » .
- ^ «Исследование в Великобритании предостерегает от применения антипсихотиков при деменции» . Рейтер . 12 ноября 2009 г.
- ^ Хильзенрат Д.С. (16 января 2010 г.). «В иске компания Johnson & Johnson обвиняется в выплате откатов» . Вашингтон Пост .
- ^ Перейти обратно: а б с Уилсон Д. (2 октября 2010 г.). «Побочные эффекты могут включать судебные иски» . Нью-Йорк Таймс . Архивировано из оригинала 5 октября 2010 года.
- ^ Уилсон Д. (27 февраля 2009 г.). «Обнародовано электронное письмо производителя лекарств по иску о сероквеле» . Нью-Йорк Таймс .
- ^ Госден Р., Бедер С. (1 января 2001 г.). «Формирование повестки дня фармацевтической промышленности в политике в области психического здоровья». Этические гуманитарные науки и услуги . 3 (3): 147–159. doi : 10.1891/1523-150X.3.3.147 (неактивен 31 января 2024 г.). ПМИД 15278977 .
{{cite journal}}: CS1 maint: DOI неактивен по состоянию на январь 2024 г. ( ссылка ) - ^ Перейти обратно: а б с Американская психиатрическая ассоциация (сентябрь 2013 г.). «Пять вопросов, которые должны задать врачи и пациенты» . Выбираем мудро : инициатива Фонда ABIM . Американская психиатрическая ассоциация . Архивировано из оригинала 3 декабря 2013 года . Проверено 30 декабря 2013 г. , который цитирует
- Американская психиатрическая ассоциация (2006). «Практическое руководство по лечению пациентов с болезнью Альцгеймера и другими деменциями». Практические рекомендации APA по лечению психических расстройств: комплексные рекомендации и обзоры руководств . Том. 1 (Второе изд.). дои : 10.1176/appi.books.9780890423967.152139 . ISBN 978-0-89042-336-3 .
- Апарасу Р.Р., Бхатара В. (декабрь 2006 г.). «Использование и расходы антипсихотиков в Соединенных Штатах». Психиатрические услуги . 57 (12): 1693. doi : 10.1176/appi.ps.57.12.1693 . ПМИД 17158480 .
- Гитлин Л.Н., Калес ХК, Ликетсос КГ (ноябрь 2012 г.). «Нефармакологическое лечение поведенческих симптомов при деменции» . ДЖАМА . 308 (19): 2020–9. дои : 10.1001/jama.2012.36918 . ПМЦ 3711645 . ПМИД 23168825 .
- Маглионе М., Махер А.Р., Ху Дж., Ван З., Шанман Р., Шекеле П.Г., Рот Б., Хилтон Л., Сатторп М.Дж., Юинг Б.А., Мотала А., Перри Т. (сентябрь 2011 г.). «Использование атипичных нейролептиков не по назначению: обновленная информация». Сравнительные обзоры эффективности AHRQ . ПМИД 22132426 .
- Рихтер Т., Мейер Г., Мёлер Р., Кёпке С. (декабрь 2012 г.). «Психосоциальные вмешательства для снижения приема антипсихотических препаратов у жителей домов престарелых» . Кокрановская база данных систематических обзоров . 12 (12): CD008634. дои : 10.1002/14651858.cd008634.pub2 . ПМК 6492452 . ПМИД 23235663 . S2CID 42099598 .
- ^ Американское гериатрическое общество . «Десять вопросов, которые должны задать врачи и пациенты» . Выбираем мудро : инициатива Фонда ABIM . Американское гериатрическое общество. Архивировано из оригинала 1 сентября 2013 года . Проверено 1 августа 2013 г. , который цитирует
- Экспертная группа по обновлению критериев пива Американского гериатрического общества, 2012 г. (апрель 2012 г.). «Американское гериатрическое общество обновило критерии Бирса для потенциально ненадлежащего использования лекарств пожилыми людьми» . Журнал Американского гериатрического общества . 60 (4): 616–31. дои : 10.1111/j.1532-5415.2012.03923.x . ПМЦ 3571677 . ПМИД 22376048 .
{{cite journal}}: CS1 maint: числовые имена: список авторов ( ссылка ) - НИЦЦА (8 мая 2013 г.). Деменция: Поддержка людей с деменцией и лиц, осуществляющих уход за ними, в сфере здравоохранения и социальной помощи. Клинические рекомендации, CG42 . ХОРОШИЙ. Архивировано из оригинала 27 июня 2013 года . Проверено 23 октября 2013 г.
- Махер А.Р., Маглионе М., Бэгли С., Сатторп М., Ху Дж.Х., Юинг Б., Ван З., Тиммер М., Зульцер Д., Шекеле П.Г. (сентябрь 2011 г.). «Эффективность и сравнительная эффективность атипичных антипсихотических препаратов для применения у взрослых не по назначению: систематический обзор и метаанализ» . ДЖАМА . 306 (12): 1359–69. дои : 10.1001/jama.2011.1360 . ПМИД 21954480 .
- Шнайдер Л.С., Тариот П.Н., Дагерман К.С., Дэвис С.М., Сяо Дж.К., Исмаил М.С., Лебовиц Б.Д., Ликетсос К.Г., Райан Дж.М., Строуп Т.С., Зульцер Д.Л., Вайнтрауб Д., Либерман Дж.А. (октябрь 2006 г.). «Эффективность атипичных антипсихотических препаратов у пациентов с болезнью Альцгеймера» . Медицинский журнал Новой Англии . 355 (15): 1525–38. дои : 10.1056/nejmoa061240 . ПМИД 17035647 . S2CID 5861676 .
- Экспертная группа по обновлению критериев пива Американского гериатрического общества, 2012 г. (апрель 2012 г.). «Американское гериатрическое общество обновило критерии Бирса для потенциально ненадлежащего использования лекарств пожилыми людьми» . Журнал Американского гериатрического общества . 60 (4): 616–31. дои : 10.1111/j.1532-5415.2012.03923.x . ПМЦ 3571677 . ПМИД 22376048 .
Дальнейшее чтение
[ редактировать ]- Фэллон П., Дурсун С., Дикин Б. (февраль 2012 г.). «Возврат к психозу сверхчувствительности, вызванному лекарствами: характеристики рецидива у пациентов, соблюдающих лечение» . Терапевтические достижения в психофармакологии . 2 (1): 13–22. дои : 10.1177/2045125311431105 . ПМЦ 3736929 . ПМИД 23983951 .
Внешние ссылки
[ редактировать ]- Рекомендации по использованию нейролептиков для лечения психоза , Всемирная организация здравоохранения , 2012 г.
- Полезны ли атипичные антипсихотики? – Дело , Австралийский врач, назначающий лекарства, 2005 г. (примечание: заявление о конфликте интересов фармацевтической компании в конце)
- Полезны ли атипичные антипсихотики? – дело против австралийского врача, назначающего лекарства, 2005 г.
- Антипсихотики первого поколения: введение , Институт психофармакологии, 2012 г.
- Рекомендации FDA по общественному здравоохранению – Рекомендации общественного здравоохранения по антипсихотическим препаратам, используемым для лечения поведенческих расстройств у пожилых пациентов, fda.gov
- Нейролептики – информация от благотворительной организации по охране психического здоровья Королевского колледжа психиатров.
- (на португальском языке) FROTA LH. Пятьдесят лет антипсихотических препаратов в психиатрии. «Пятьдесят лет антипсихотических препаратов в психиатрии». 1-е изд; Электронная книга: компакт-диск/онлайн на португальском языке, ISBN 85-903827-1-0 , файл .pdf (Adobe Acrobat), 6 МБ, Informática, Рио-де-Жанейро, август 2003 г., 486 стр., Médica.ufrj.br